Скелет человека мышцы туловища дыхательная
 Скачать 4.69 Mb. Скачать 4.69 Mb.
|
|
Прямой массаж заключается в периодическом сдавливании сердца рукой, введенной в полость грудной клетки. Этот вид массажа применяет только хирург в случае остановки сердца при операции на органах грудной полости. ИНЪЕКЦИИ    Существует несколько способов введения лекарственных средств. Тяжелобольным их чаще всего вводят парентерально (минуя желудочно- кишечный тракт), то есть подкожно, внутримышечно, внутривенно с помощью шприца с иглой. Эти способы дают возможность быстро получить необходимый лечебный эффект, обеспечить точное дозирование лекарственного средства, создать в месте введения его максимальную концентрацию. Инъекции и вливания проводят с соблюдением правил асептики и антисептики, то есть стерильным шприцем и иглой, после тщательной обработки рук производящего инъекцию и кожи пострадавшего в месте ее предстоящего прокола. Шприц - это простейший насос, пригодный для нагнетания и отсасывания. Его главные составные части - полый цилиндр и поршень, который должен плотно прилегать к внутренней поверхности цилиндра, свободно скользя по ней, но не пропуская воздуха и жидкости. Цилиндр - стеклянный, металлический и пластиковый (в одноразовых шприцах) может быть различной емкости. На одном конце он переходит в оттянутый наконечник или конус в виде воронки для насадки иглы; другой конец остается открытым или на нем бывает съемная крышечка с отверстием для стержня поршня. Поршень насажен на стержень, на котором имеется рукоятка. Проверка шприца на герметичность проводится так: закрывают корпус цилиндра вторым и третьим пальцами левой руки (в которой держат шприц), а правой двигают поршень вниз, затем отпускают его. Если поршень быстро вернулся в исходное положение - шприц герметичен. Промышленность призводит шприцы типа "Рекорд" (с металлическим конусом и ободком на стеклянном цилиндре) и шприцы Люэра, в которых цилиндр вместе с наконечником изготовлены целиком из стекла. Недостатком шприца "Рекорд" является то, что степень изменения объема стекла и металлического поршня - при нагревании и охлаждении различна; поэтому при нагревании неразобранного шприца стеклянный цилиндр лопается и ввести поршень в цилиндр невозможно, пока шприц не остынет. Выпускаются и комбинированные шприцы, у которых цилиндр с металлическим подыгольным корпусом, но без ободка, а поршень - стеклянный, а также шприцы для введения инсулина. Получили распространение шприцы, изготовленные из поливинилхлорида, которые предназначены только для однократного введения лекарственного средства. Их изготавливают и стерилизуют в фабричных условиях и выпускают в герметизированной оболочке. Такие шприцы особенно удобны при оказании первой помощи. Пригодны для этой же цели и шприц-тюбики - стерильные шприцы однократного применения, уже заполненные лекарственными средствами. Инъекционная игла представляет собой узкую металлическую трубочку, один конец которой срезан и заострен, а другой плотно прикреплен к короткой металлической муфте. Иглы имеют различную длину (от 16 до 90 мм) и диаметр (от 0,4 до 2 мм). Так, для внутрикожной инъекции используется игла длиной 16 мм и диаметром 0,4мм, для подкожной - длиной 25 мм и диаметром 0,6мм, для внутривенной - длиной 40 мм и диаметром 0,8 мм, для внутримышечной инъекции - длиной 60 мм, диаметром 0,8-1,0 мм. Заточка игл бывает различной формы. Игла для внутривенных инъекций срезана под углом 45° , а игла для подкожных инъекций имеет более острый угол среза. Игла должны быть очень острой, без зазубрин и храниться с введенным в ее просвет мандреном - тонкой проволокой. Перед использованием шприцы и иглы должны подвергаться стерилизации (дезинфекции). В домашних условиях она проводится путем кипячения в огневом или электрическом дезинфекционном кипятильнике (стерилизаторе). Механически очищенные и промытые шприцы разбирают, обертывают марлей и укладывают на сетку стерилизатора. Сюда же помещают иглы (для каждого шприца не менее двух), пинцет, крючки для сетки, чтобы обеспечить стерильные условия для сборки шприца. В стерилизатор наливают дистиллированную или кипяченую воду так, чтобы она покрыла шприцы полностью. Длительность стерилизации кипячением - 45 мин с момента закипания воды. После этого снимают крышку кипятильника и кладут ее внутренней поверхностью кверху. Стерильным пинцетом достают из стерилизатора крючки, с их помощью поднимают сетку со шприцами и иглами и ставят ее наискосок на стерилизатор. Стерильным пинцетом кладут на внутреннюю сторону крышки стерилизатора цилиндр, поршень и две иглы, после чего стерильным пинцетом захватывают цилиндр шприца и перекладывают его в левую руку. Затем тем же пинцетом берут за рукоятку поршень и вводят его в цилиндр. Стерильным пинцетом захватывают за муфту иглу (после извлечения из нее мандрена) и вращательными движениями надевают ее на подыгольник шприца. Для проверки проходимости иглы движением поршня внутри цилиндра пропускают через иглу воздух. Прежде чем набрать в шприц лекарственное средство, необходимо внимательно прочитать его название на ампуле или флаконе и уточнить метод введения. Для каждой инъекции необходимы 2 иглы: одна- для набора лекарственного раствора в шприц, другая непосредственно для инъекций. Пилочкой или наждачным резчиком надпиливают узкую часть ампулы, затем ватным шариком, смоченным спиртом, обрабатывают шейку ампулы (на случай, если игла коснется наружной поверхности ампулы при наборе лекарственного средства) и отламывают ее. Лекарство из ампулы набирают путем всасывания его в полость шприца. Для этого в левую руку берут вскрытую ампулу, а правой вводят в нее иглу. надетую на шприц и, оттягивая медленно поршень, набирают необходимое количество раствора, которое можно определить по делениям, нанесенным на стенке цилиндра. Снимают иглу, которой набирали раствор, и надевают на подыгольный конус иглу для инъекций. Шприц устанавливают вертикально иглой вверх и из него осторожно удаляют воздух.  Выбор места для подкожной инъекции зависит от толщины подкожной клетчатки. Наиболее удобными участками являются наружная поверхность бедра, плеча, подлопаточная область. Кожу в месте предстоящей инъекции тщательно обрабатывают этиловым спиртом (можно использовать также спиртовой раствор йода). Большим и указательным пальцами левой руки собирают кожу и подкожную клетчатку в складку. Держать шприц и делать укол можно двумя способами. Первый способ. Цилиндр шприца удерживают первым, третьим и четвертым пальцами, второй палец лежит на муфте иглы, пятый - на поршне. Вкол делают в основание Зоны тела человека, где не следует производить подкожные или внутримышечные инъекции складки снизу вверх, под углом 30° к поверхности тела. После этого шприц перехватывают левой рукой, вторым и третьим пальцами правой руки удерживают ободок цилиндра, а первым пальцем надавливают на рукоятку поршня. Затем правой рукой прикладывают ватный шарик, смоченный этиловым спиртом, к месту вкола и быстро вынимают иглу. Место введения лекарственного средства слегка массируют. Второй способ. Наполненный шприц держат вертикально иглой вниз. Пятый палец лежит на муфте иглы, второй - на поршне. Быстро вводя иглу, второй палец передвигают на рукоятку поршня и, надавливая на него, вводят лекарственное средство, после чего иглу извлекают. При любом способе подкожных инъекций срез иглы должен быть обращен вверх, а игла вводится приблизительно на 2/3 длины. Для достижения более быстрого эффекта при введении лекарственных средств, а также для парентерального введения плохо рассасывающихся препаратов производят внутримышечную инъекцию. Место инъекции выбирают таким образом, чтобы в этом участке был достаточный мышечный слой и не произошло случайного ранения крупных нервов и сосудов. Внутримышечные инъекции чаще всего производят в ягодичную область - в ее верхненаружную часть (квадрант). Пользуются длинными иглами (60 мм) с большим диаметром (0,8-1,0 мм). Шприц держат в правой руке иглой вниз, перпендикулярно поверхности тела, при этом второй палец располагается на поршне, а пятый - на муфте иглы. Кожу натягивают пальцами левой руки, быстро вводят иглу на глубину 5-6 см, подтягивают поршень для исключения попадания иглы в сосуд и только после этого вводят медленно лекарственное средство. Извлекают иглу быстро, одним движением. Место инъекции обрабатывают ватным шариком, смоченным этиловым спиртом. Для внутривенной инъекции чаще всего используют одну из вен локтевого сгиба. Инъекции производят в положении пострадавшего сидя или лежа, разогнутую руку помещают на стол, локтевым сгибом кверху. На плечо накладывают жгут так, чтобы сдавить только поверхностные вены и не перекрыть поток артериальной крови. Пульс на лучевой артерии должен хорошо определяться. Для ускорения набухания вен пострадавшего просят энергично сгибать пальцы кисти, при этом вены предплечья наполняются и становятся хорошо видимыми. Обрабатывают кожу локтевого сгиба ватным шариком, смоченным этиловым спиртом. Затем пальцами правой руки берут шприц, соединенный с иглой, а двумя пальцами левой руки натягивают кожу и фиксируют вену. Держа иглу под углом 45° , прокалывают кожу и продвигают иглу по ходу вены. Затем уменьшают угол наклона иглы и прокалывают стенку вены, после чего иглу почти горизонтально продвигают в вене несколько вперед. При попадании иглы в вену в шприце появляется кровь. Если игла не попала в вену, то при подтягивании поршня кровь в шприц поступать не будет. При взятии крови из вены жгут не снимают до конца процедуры. При внутривенной инъекции жгут снимают и, медленно надавливая на поршень, вводят лекарственное средство в вену. Постоянно следят за тем, чтобы из шприца в вену не попали пузырьки воздуха и чтобы раствор не попал в подкожную клетчатку. Профилактика постинъекционных осложнений. Основной причиной осложнений являются ошибки, допускаемые при выполнении инъекций. Наиболее часто встречаются нарушения правил асептики, в результате чего могут развиться гнойные осложнения. Поэтому перед инъекцией нужно проверить целость флакона или ампулы, убедиться в стерильности по маркировке. Пользоваться следует только стерильными шприцем и иглой. Ампулы с лекарственными средствами, крышки флакона - перед употреблением тщательно протирать этиловым спиртом. Руки необходимо тщательно мыть и обрабатывать также этиловым спиртом. При появлении уплотнения или покраснения кожи в месте укола нужно сделать согревающий водный компресс, поставить грелку. .Другая причина осложнений - нарушение правил введения лекарственных средств. Если неправильно выбрана игла, то происходит чрезмерная травматизация тканей, образуются гематома, уплотнение. При резком движении игла может сломаться и часть ее останется в тканях. Перед инъекцией следует внимательно осмотреть иглу, особенно в месте соединения стержня с канюлей, где чаще всего возможен перелом. Поэтому никогда не следует погружать в ткани всю иглу. Если возникло такое осложнение, то нужно удалить ее как можно скорее. АМПУТАЦИЯ Травматическая ампутация конечностей бывает полной и неполной. При полной ампутации отчлененный сегмент конечности не имеет связи с культей. При неполной ампутации происходят повреждения сосудов, нервов, костей, сухожилий с частичным сохранением мягких тканей и кожного покрова. Для успешного восстановления прежней целости ампутированной конечности имеет значение правильное оказание помощи пострадавшему, выполнение условий хранения и транспортировки ампутированного сегмента. 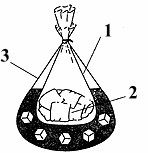 1 - внешний полиэтиленовый пакет; - ампутированная ткань (ампутант), завернутая в стерильный материал; - внешний полиэтиленовый пакет с водой и льдом. Сохранность ампутированного сегмента: ампутант в исходном состоянии завернуть в сухое стерильное полотно, платок, не очищать и не промывать. Затем (по возможности) поместить ампутант в полиэтиленовый пакет, перекрыть доступ воздуха. Первый пакет поместить во второй, больший по величине; второй пакет заполнить водой со льдом. Ампутант должен находиться при достаточно низкой температуре, но не должен напрямую соприкасаться с холодным материалом, т.к. может возникнуть поражение тканей. В зависимости от ситуации необходимо организовать поиск ампутанта. Необходимо предпринять максимум усилий для его скорейшего обнаружения для того, чтобы сохранить для пострадавшего шансы на ретрансплантацию (хирургическое восстановление). Внимание! Поиск и сохранение ампутанта не должны препятствовать проведению необходимых мероприятий по сохранению жизни пострадавшего (остановка кровотечения) и противошоковых мер. Первая помощь. Остановить кровотечение из культи наложением давящей повязки или надувным манжетом. Поврежденную конечность держать в возвышенном положении. Уложить пострадавшего, дать ему обезболивающее средство, напоить крепким чаем; раненую поверхность укрыть чистой или стерильной салфеткой. Отчлененную часть конечности обернуть стерильной или чистой тканью, поместить в полиэтиленовый пакет, который уложить в емкость, наполненную снегом, льдом, холодной водой. При транспортировке пакет с ампутированной конечностью должен находиться в подвешенном состоянии, к нему прикрепить записку с указанием времени травмы. При неполной ампутации провести тщательную иммобилизацию всей конечности и охлаждение оторванной части. Пострадавшего немедленно доставить в лечебное учреждение. ОПРЕДЕЛЕНИЕ СОСТОЯНИЯ И СТЕПЕНИ ТРАВМИРОВАНИЯ С целью оказания своевременной и квалифицированной помощи спасатели должны знать приемы и методы определения состояния и степени травмирования пострадавших. ОСМОТР ПОСТРАДАВШЕГО Находясь в пассивном положении, пострадавший неподвижен, не может самостоятельно изменить принятую позу, голова и конечности свешиваются. Такое положение бывает при бессознательном состоянии. Вынужденное положение пострадавший принимает для облегчения тяжелого состояния, ослабления болей; например, при поражении легких, плевры он вынужден лежать на пораженной стороне. Положение лежа на спине пострадавший принимает преимущественно при сильных болях в животе; при поражении почек некоторые пострадавшие держат ногу (со стороны поражения) согнутой в тазобедренном и коленном суставе, так как при этом боли ослабляются. Основными показателями жизнедеятельности организма являются сохраненное дыхание и сердечная деятельность. ПРИЗНАКИ ЖИЗНИ Признаками жизни являются: наличие сохраненного дыхания. Его определяют по движению грудной клетки и живота, запотеванию зеркала, приложенного к носу и рту, движению комочка ваты или бинта, поднесенного к ноздрям: наличие сердечной деятельности. Его определяют путем прощупывания пульса - толчкообразных, периодических колебаний стенок периферических сосудов. Определить пульс можно на лучевой артерии, располагающейся под кожей между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы. В тех случаях, когда нельзя исследовать пульс на лучевой артерии, его определяют либо на сонной или височной артерии, либо на ногах (на тыльной артерии стопы и задней берцовой артерии). Обычно частота пульса у здорового человека 60-75 уд./мин, ритм пульса правильный, равномерный, наполнение хорошее (о нем судят путем сдавливания пальцами артерии с различной силой). Пульс учащается при недостаточности сердечной деятельности в результате травм, при кровопотере, во время болевых ощущений. Значительное урежение пульса происходит при тяжелых состояниях (черепно-мозговая травма): наличие реакции зрачков на свет. Его определяют путем направления на глаз пучка света от любого источника; сужение зрачка свидетельствует о положительной реакции. При дневном свете эта реакция проверяется следующим образом: закрывают глаз рукой на 2-3 мин, затем быстро убирают руку; если зрачки сужаются, то это свидетельствует о сохранении функций головного мозга. Отсутствие всего названного выше является сигналом к немедленному проведению реанимационных мероприятий (искусственное дыхание, непрямой массаж сердца) до восстановления признаков жизни. Проведение оживления пострадавшего становится нецелесообразным через 20-25 мин после начала реанимации при условии отсутствия признаков жизни. ПРИЗНАКИ СМЕРТИ Наступлению биологической смерти - необратимому прекращению жизнедеятельности организма - предшествуют агония и клиническая смерть. Агония характеризуется затемненным сознанием, отсутствием пульса, расстройством дыхания, которое становится неритмичным, поверхностным, судорожным, снижением артериального давления. Кожа становится холодной, с бледным или синюшным оттенком. После агонии наступает клиническая смерть. Клиническая смерть - состояние, при котором отсутствуют основные признаки жизни - сердцебиение и дыхание, но еще не развились необратимые изменения в организме. Клиническая смерть длится 5-8 минут. Данный период необходимо использовать для оказания реанимационных мероприятий. По истечении этого времени наступает биологическая смерть. Признаками смерти являются: отсутствие дыхания: отсутствие сердцебиения; отсутствие чувствительности на болевые и термические раздражители; снижение температуры тела; помутнение и высыхание роговицы глаза; отсутствие рвотного рефлекса; трупные пятна сине-фиолетового или багрово-красного цвета на коже лица, груди, живота; трупное окоченение, проявляющееся через 2-4 ч после смерти. Окончательное решение о смерти пострадавшего принимается в установленном законом порядке. |
