Билеты Биоэтика РК 1 copy. Специальность 6В10108Стоматология Дисциплина Основы биоэтики
 Скачать 140.62 Kb. Скачать 140.62 Kb.
|
|
НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет №1 Определение этики и биоэтики, история возникновения. Этика — это область социально-философских исследований, в рамках которой изучается мораль, выражающая особую сферу надбиологической регуляции человеческих отношений и связанные с ней высшие ценности и идеалы долженствования. Биоэтика- Междисциплинарное исследование антропологических, моральных, социальных и юридических проблем, вызванных развитием новейших биомедицинских технологий (генетических, репродуктивных, трансплантационных и др.) История биоэтика: Нюрнбергский кодекс 1947 Информированное согласие является абсолютно необходимым •Квалифицированные исследователииспользуют соответствующие научные методы •Предпочтительное соотношение риск/польза •Участник может отказаться в любоевремя Хельсинкская декларация, 1964 •Благополучие субъекта должно превалироватьнад интересами общества и науки •Согласие должно быть письменным •Использовать предостережение, если участник находится в зависимости от исследователя •Ограниченное использование пласебо •Больший доступ к пользе Отчет Бельмонта Этические принципы и руководства для защиты субъектов исследования •Уважение к человеку •Польза •справедливость Кодекс федеральных правил США •Предварительное разрешение этического комитета •Письменное информированное согласие и документация •Равноправный подбор участников исследования •Специальная защита для уязвимых групп •Постоянное наблюдение за выполнением проектов КОДЕКСРЕСПУБЛИКИКАЗАХСТАН ОЗДОРОВЬЕНАРОДАИСИСТЕМЕЗДРАВООХРАНЕНИЯ(18.09.09) 2. Опишите принципы справедливости и равенства. Принцип справедливости Актуальность принципа справедливости берет начало из того обстоятельства, что современная медицина – это сложный социальный институт, а врач и пациент, образно говоря, – лишь элементы в общей системе здравоохранения, с ее организацией, правилами, планированием и т.п. В условиях дефицита ресурсов обостряется проблема справедливого распределения самых различных благ: доступа к лечению, наиболее качественной помощи, различным льготам и т.п. Основной принцип справедливости в биомедицинской этике восходит к Аристотелю и гласит: "Каждый должен получить то, что ему причитается". Но как определить необходимое распределение в отношении "каждого"? Здесь действует следующее правило справедливости (тоже восходящее к Аристотелю): "К равным нужно относиться равно, а к неравным – неравно". Это положение называют также формальным правилом справедливости, так как оно дает лишь общий подход и требует дальнейшей конкретизации. Другой вариант этого правила: ко всем нужно относиться одинаково, а неравное распределение или какие-то привилегии всегда должны быть обоснованы. Таким образом, "к равным нужно относиться равно" означает также отсутствие необоснованных неравенств и привилегий. Принцип справедливости имеет множество частных приложений в медицине. Например, он относится и к проведению медицинских исследований, в том числе он устанавливает, что распределение пациентов по группам должно быть беспристрастным. Кроме того, помимо равного распределения медицинских услуг, ресурсов и других материальных благ, он требует равного отношения со стороны врача ко всем пациентам. ◦Отрицательная формулировка этого принципа обязывает избегать не только незаслуженных привилегий, но и дискриминации пациентов по каким-либо параметрам (таким как социальный класс, возраст, пол, раса, национальность, религиозная принадлежность и др.). 3. Ситуационная задача: врач поликлиники в г. Актау предлагает пациенту приобрести дорогостоящий импортный лекарственный препарат для улучшения состояния. Однако он не дает информации о наличии такого же дешевого и эффективного аналога этого же лекарственного препарата, производимого в отечественном производстве. Задание: какой принцип биомедицинской этики здесь нарушен, обоснуйте. Принцип справедливости (выше написано в вопросе) Заведующий кафедрой Тургамбаева А. К НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет №2 Перечислите и опишите основные принципы биоэтики. Принцип справедливости Актуальность принципа справедливости берет начало из того обстоятельства, что современная медицина – это сложный социальный институт, а врач и пациент, образно говоря, – лишь элементы в общей системе здравоохранения, с ее организацией, правилами, планированием и т.п. В условиях дефицита ресурсов обостряется проблема справедливого распределения самых различных благ: доступа к лечению, наиболее качественной помощи, различным льготам и т.п. Основной принцип справедливости в биомедицинской этике восходит к Аристотелю и гласит: "Каждый должен получить то, что ему причитается". Но как определить необходимое распределение в отношении "каждого"? Здесь действует следующее правило справедливости (тоже восходящее к Аристотелю): "К равным нужно относиться равно, а к неравным – неравно". Это положение называют также формальным правилом справедливости, так как оно дает лишь общий подход и требует дальнейшей конкретизации. Другой вариант этого правила: ко всем нужно относиться одинаково, а неравное распределение или какие-то привилегии всегда должны быть обоснованы. Таким образом, "к равным нужно относиться равно" означает также отсутствие необоснованных неравенств и привилегий. Принцип справедливости имеет множество частных приложений в медицине. Например, он относится и к проведению медицинских исследований, в том числе он устанавливает, что распределение пациентов по группам должно быть беспристрастным. Кроме того, помимо равного распределения медицинских услуг, ресурсов и других материальных благ, он требует равного отношения со стороны врача ко всем пациентам. ◦Отрицательная формулировка этого принципа обязывает избегать не только незаслуженных привилегий, но и дискриминации пациентов по каким-либо параметрам (таким как социальный класс, возраст, пол, раса, национальность, религиозная принадлежность и др.). принцип - «не навреди» ◦Принцип «Не навреди» зафиксирован в «Клятве Гиппократа» (см. приложение). Обязательство «воздерживаться от причинения всякого вреда» стало со времен Гиппократа не только главным моральным принципом медицинской деятельности, но и моральным основанием модели взаимодействия медицинских работников с пациентами, их родственниками, своими коллегами и учителями. ◦В «Клятве Гиппократа» отражены все области деятельности врача, в которых он должен следовать принципу «не навреди»: физическом (правильно лечить, выбирать метод лечения, который принесет наименьший вредный побочный эффект, не способствовать ускорению смерти и абортам), социально-психологическом и правовом (неразглашение врачебной тайны), нравственном (уважение и благодарность своим учителям, коллегам). ◦Тем не менее, риск ошибки существует всегда. Вред, который могут принести пациенту действия врача или другого медицинского работника, может быть намеренным и ненамеренным. О намеренном вреде говорят в случаях как преступного (со злым умыслом) причинения вреда, так и тогда, когда по медицинским показаниям вред объективно необходим (неизбежен). Его можно предвидеть заранее и оценить его возможные масштабы. Но как определить, что является вредом применительно к сфере деятельности медицинского работника? В настоящее время выделяются следующие формы вреда, которые могут быть причинены пациенту: ◦1. Вред, вызванный бездействием, неоказанием помощи тому, кто в ней нуждается. Этот вид вреда относится к наиболее тяжким проступкам медицинского работника и влечет за собой не только моральное осуждение, но и административный санкции, а в ряде случаев и уголовное наказание. ◦2. Вред, вызванный небрежностью, либо злым умыслом, например, корыстной целью. В зависимости от последствий для пациента такой вид вреда также может повлечь все виды наказания. ◦3. Вред, вызванный неверными, необдуманными или неквалифицированными действиями. Это вред, который является следствием профессиональных ошибок медицинских работников. В зависимости от степени причиненного вреда он влечет за собой различные виды наказания. Соблюдение принципа «не навреди» возможно только при условии сформированности у медицинского работника нравственных убеждений и качеств личности, соответствующих требованиям биомедицинской этики. ◦В соответствии с этим принципом сформировали представления о враче как человеке, который в силу своих профессиональных знаний и опыта, лучше знает, что является для пациента благом, а что вредом. Такое представление впоследствии было перенесено и на других медицинских работников. Принцип «делай добро» ◦ ◦Требует активных действий, направленных на сохранение жизни и восстановление здоровья, облегчение боли и страдания пациента, восходит к пониманию медицины Парацельса. С позиции современной биомедицинской этики интерес науки не долже Опишите процедуру получения информированного согласия участников исследования. Информированное согласие – принцип биомедицинской этики, требующий соблюдения права пациента знать всю правду о состоянии своего здоровья, о существующих способах лечения его заболевания и риске, связанном с каждым из них. Информированное согласие, – это коммуникативный диалог врача и пациента, предполагающий соблюдение ряда этических и процессуальных норм: учет психического состояния, уровня культуры, национальных и религиозных особенностей пациента, тактичность врача или исследователя, его моральные качества, способность обеспечить понимание информации пациентом. П 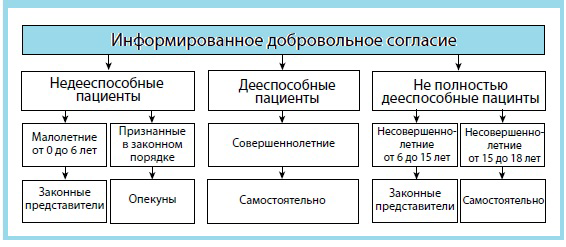 равильное информирование о состоянии здоровья и его прогнозе дает пациенту возможность самостоятельно и достойно распорядиться своим правом на жизнь, обеспечивая ему свободу добровольного выбора. Для информированного согласия пациента или его законного заместителя должны присутствовать следующиеусловия: •Пациент, или соответствующий заместитель, должен быть компетентным, или быть способным принимать решение, -то есть, иметь способность понимать последствия согласия и быть свободным от принуждения и чрезмерного влияния, которое существенно уменьшило бы свободу; •профессионал здравоохранения, в пределах требований его особой роли, обязан предоставить необходимую информацию и удостовериться в том, что она была понята. Врачу вменяется в обязанность информировать пациента о: а) характере и целях предлагаемого ему лечения; б) связанном с ним существенном риске; в) возможных альтернативах данному виду лечения. Добровольное согласие Добровольность информированного согласия подразумевает неприменение со стороны врачей принуждения, обмана, угроз и т. п. при принятии пациентом решений. Правда, пусть жестокая, сегодня получает приоритет в медицине. Врачу вменяется в обязанность быть более честным со своими пациентами. 3. Ситуационная задача: Фармацевтическая компания Astelass планировала провести исследование антибиотического препарата против пневмонии, исследование должно было охватить детей в возрасте от 3 до 5 лет. Задание: Определите к какой группе относятся дети и опишите особенности, обоснуйте. Недееспособные пациенты тк от 0-6 лет, в этом случае за них несут ответственность их законные опекуны которые могут дать согласие на исследование Заведующий кафедрой Тургамбаева А. К. НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет №3 Международные организации и документы в области биоэтики. Определите и опишите основные элементы, составляющие форму информированного согласия для участников Вашего исследования. Ситуационное задание: при проведении исследования с участием лиц с психическими, когнитивными или отклонениями в развитии, а также больных, страдающих наркоманией и алкоголизмом, необходимо, прежде всего, обратить внимание на то, что они могут принять разумное решение об участии в исследовании. Причем этот процесс не должен влиять на их состояние. При изучении эмоционально чувствительных тем важно соблюдать конфиденциальность личной жизни всех субъектов и собранной информации. Задание: в каких случаях одобряют, обосновывают исследования, в которых участвуют лица с нарушениями психического здоровья. Заведующий кафедрой Тургамбаева А. К. НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет № 4 Понятие об уязвимых категориях пациентов или участников биомедицинских исследований, примеры. Опишите понятия «медицинский инцидент», «ятрогения». Ситуационное задание: пожилая пациентка 75 лет А. поступила в больницу с диагнозом пневмония. До этого она прошла несколько тестов ПЦР на коронавирусную инфекцию, результаты отрицательные. При КТ-обследовании в больнице было выявлено 40% повреждения легких. Состояние пациентки резко усугублялось снижением сатурации и увеличением поражения легких на 70%. Врачи сделали искусственную компрессию, чтобы избежать нехватки кислорода у пациентки .До этого врачи использовали инвазивную вентиляцию у пациента, которая, однако, не дала хороших результатов. Задание: перечислите меры минимизации риска в данном случае. Заведующий кафедрой Тургамбаева А. К. НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет №5 1. Принцип пользы или «не навреди», соотношение польза/риск. 2. Охарактеризуйте роль ВОЗ, ЮНЕСКО, CIOMS, ВМА в разработке регулирующих принципов в области биоэтики. 3. Ситуационная задача: больному назначена инъекция антибиотика цефазолина. Через пять минут после первой инъекции препарата пациент скончался. В медицинской карте больного указано, что ранее аллергической реакции на данный препарат у больного не наблюдалось. Экспертная комиссия, созданная по состоянию, дала заключение об особой аллергической анафилактической реакции организма на препарат. Задание: в чем разница между несчастным случаем и врачебной ошибкой? Заведующий кафедрой Тургамбаева А. К. НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет № 6 Конфиденциальность и неприкосновенность частной жизни. Врачебная тайна. Содержание формы ИС, документирование, основные компоненты процесса получения ИС. Ситуационная задача: компания ДАРМЕД фарм в г. Караганде взяла на исследование безопасности недавно изобретенного препарата Тетрафен детей с фенилкетонурией в возрасте 3-4 лет. Задание: выявить биоэтические проблемы, возникающие при отборе участников данного исследования? Заведующий кафедрой Тургамбаева А. К. НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет № 7 Принцип уважения автономии личности. Правило информированного согласия. Медицинская этика, основные этические проблемы в здравоохранении. Ситуационная задача: больной 36 лет обратился за вакциной в поликлинику города Нур-Султан (QazVac), прикреплен по месту жительства. Пациенту было представлено несколько информационных бумаг. Он расписался в регистратуре и зашел на прием к участковому врачу. Он получил всю необходимую информацию на приеме у врача и сделал выбор, указав вид вакцины (Спутник-Vac-Vac SinoVac), подписал информированное согласие, ему измерили артериальное давление и температуру тела. После он направился в прививочную. Задание: Опишите содержание формы информированного согласия. Заведующий кафедрой Тургамбаева А. К. НАО «Медицинский университет Астана» Кафедра общественного здоровья и менеджмента Специальность: 6В10108«Стоматология» Дисциплина: «Основы биоэтики» Курс: 2 Билет № 8 Понятие о «медицинском инциденте», «ятрогении». Определение этики и биоэтики, история возникновения, ключевые этапы развития. Ситуационная задача: В Западно-Казахстанской области в целях укрепления здоровья населения в регионе планируется осуществить биомедицинское исследование на совместно с Комитетом охраны общественного здоровья региона. Задание: Опишите принципы этики медицинских исследований, проводимых с участием человека. Заведующий кафедрой Тургамбаева А. К. |
