осмотр анестезиолога. СОП осмотр анестезиолога. Стандарт операционных процедур наименование
 Скачать 1.24 Mb. Скачать 1.24 Mb.
|
г. Астана Стандарт операционной процедуры Осмотр анестезиолога 1). Определение: основной объективный метод клинического обследования с целью выявления патологических синдромов и риска периоперационных осложнений. 2). Ресурсы: весы, ростомер, тонометр, фонендоскоп, карманный пульсоксиметр, секундомер, сантиметровая лента. 3). Процедура: Представьтесь пациенту, объясните смысл проводимой процедуры. Обработайте руки в соответствии с правилами гигиены рук. Начните процедуру со сбора жалоб и анамнеза пациента. Следует фиксировать текущие и прошлые медицинские проблемы, предыдущие операции и перенесенные анестезии, любые связанные с анестезией осложнения. Редко бывает достаточно простой констатации заболеваний или таких симптомов, как гипертония, сахарный диабет, ишемическая болезнь сердца (ИБС), одышка или боли в груди. Не менее важным при определении наличия заболевания является оценка его тяжести, имеющегося в настоящий момент, или недавнего обострения, стабильность течения заболевания, результаты предыдущего лечения или планируемых лечебных вмешательств. Выраженность заболевания, степень его контроля и влияние на повседневную активность пациента одинаково важны. Необходимо уточнять наличие дискомфорта в груди (боль, давление, стеснение), продолжительность дискомфорта, провоцирующих его развитие факторов, сопутствующих ему симптомов и методы его устранения. Важно выявлять одышку при нагрузке или в горизонтальном положении на спине (ортопноэ) и периферические отеки. Пациентов опрашивают о факте выявления у них шумов в сердце и о проведенных им по этому поводу диагностических исследованиях. Физические упражнения или трудовая деятельность могут быть определены количественно в метаболических эквивалентах нагрузки (MET), которые отражают степень потребления кислорода во время данной нагрузки. Опрос пациента о наличии у него храпа и дневной сонливости может заставить заподозрить у него недиагностированное сонное обструктивное апноэ, которое имеет значение при проведении анестезии. Ожирение, гипертензия и большая окружность шеи > 42,5 см у мужчин, > 40 см у женщин повышают вероятность обструктивного сонного апноэ. Важное значение имеет выявление изжоги, особенно при сопутствующем рефлюксе или после периода голодания, сопоставимого по длительности с таковым перед операцией. Рецептурные и отпускаемые без рецепта препараты, в том числе пищевые добавки и травы, должны тщательно регистрироваться с указанием доз и режимов приема. Следует задокументировать употребление табака, алкоголя или наркотиков. Пациент должен перечислить любые аллергические реакции на лекарства, латекс и другие агенты, и его реакцию на них. Истинные анафилактические реакции должны быть дифференцированы от негативных реакций на лекарственные препараты. Женщины детородного возраста должны быть опрошены о дате последних нормальных месячных и о вероятности наличия у них беременности. В минимальном варианте обследование перед анестезией должно включать показатели жизнедеятельности (например, АД, частоту сердечных сокращений [ЧСС], частоту дыхания, насыщение гемоглобина кислородом), рост и вес. ИМТ 40 и больше определяет крайнюю степень ожирения, ожирение устанавливают при ИМТ от 30 до 39,9, и избыточную массу тела, если у пациента ИМТ в пределах от 25 до 29,9. По данным ряда исследований повышенный показатель ИМТ может прогнозировать развитие проблем с обеспечением проходимости дыхательных путей, а также является одним из многих факторов риска развития таких хронических заболеваний, как сердечно-сосудистые, рак и сахарный диабет. В ходе исследования систем органов в интересах предстоящей анестезии особое внимание необходимо уделять аномалиям дыхательных путей, личному или семейному анамнезу неблагоприятных событий, связанных с анестезией, выявлению сердечно-сосудистых, легочных, печеночных, почечных, эндокринных или неврологических симптомов. Оценка по классификации Mallampati осуществляется при максимальном открывании рта пациентом и выдвижении языка вперед. Шпатель для давления на корень языка не применяется. При I классе визуализируются мягкое небо, весь язычок и небные дужки; при II классе видны мягкое небо, часть язычка, глотка; при III классе – мягкое небо и основание язычка; при IV классе видно лишь твердое небо. Оценка дыхательных путей также должна фиксировать состояние зубов, диапазон движений головы и шеи, окружность шеи (ее увеличение прогнозирует трудности при проведении ларингоскопии), тироментальное расстояние, телосложение и имеющиеся деформации. Из-за относительно высокой частоты стоматологических травм во время анестезии необходимо тщательное документирование существующих аномалий и состояния зубов. В разработке предоперационного плана могут помочь аускультация сердца, а при наличии показаний – оценка пульса, периферических и центральных вен и выявление отеков конечностей. Следует выявлять шумы в сердце, нарушения ритма и признаки перегрузки объемом. Физикальное обследование должно быть направлено на выявление третьего или четвертого тонов сердца, хрипов, набухания шейных вен, асцита, гепатомегалии и отеков. Обследование дыхательной системы должно включать аускультацию для выявления хрипов или патологических дыхательных шумов, выявление цианоза или симптома барабанных палочек, участия вспомогательной мускулатуры и прилагаемого усилия во время дыхания. На основании изучения анамнеза пациента и в связи с характером предстоящей операции может потребоваться проведение базового неврологического осмотра для документации интеллектуального дефицита, оценки речи, функции черепно-мозговых нервов, походки, моторных и сенсорных функций. Универсальной классификацией, на основании которой проводится оценка риска операции и анестезии, является классификация американского общества анестезиологов (ASA). Ее применяют в разных странах мира как хорошо себя зарекомендовавшую и общепризнанную (1А). Она состоит из двух частей, нацеленных на: 1) оценку соматического состояния больного: 2) оценку объема и характера предстоящего оперативного вмешательства. Операционно-анестезиологический риск обозначают следующим образом: в числителе указывают тяжесть исходного состояния, в знаменателе – объем операции (например, II/3). Эти показатели записывают в историю болезни при оформлении «Осмотра больного анестезиологом», «Заключения анестезиолога (перед операцией)», анестезиологическую карту. Рассмотреть необходимость проведения обследования врачом общей практики в следующих случаях: Впервые выявленная анемия (гематокрит менее 30% с неустановленной причиной) Диастолическое АД более 110 мм рт. ст. Гликолизированный гемоглобин более 8,5% Выявление хрипов при физикальном обследовании Уровень калия ниже 3,2 ммоль/л Число тромбоцитов менее 100000, причина неизвестна или не исследована Впервые выявленный гипертиреоидизм Патологические изменения в общем анализе мочи, подозрительные на инфекцию мочевыводящих путей Необъяснимые нарушения свертывания крови Впервые выявленные шумы в сердце Рассмотреть необходимость проведения дополнительного кардиологического обследования в следующих случаях: Кардиостимулятор, не подвергавшийся проверке в течение последних 6 месяцев Автоматический имплантируемый кардиовертер-дефибриллятор, не подвергавшийся проверке в течение последних 6 месяцев Наличие в анамнезе положительного теста на толерантность к физической нагрузке без последствий (протокол Bruce < 6 мин, > 4 сегментов с нарушениями перфузии) Впервые выявленная блокада левой ножки пучка Гиса Фибрилляция предсердий (впервые возникшая или постоянная) с частотой сокращения желудочков более 120 уд/мин Впервые выявленная инверсия зубца T или элевация или депрессия сегмента ST более 2 мм Впервые выявленная фибрилляция предсердий АВ-блокада второй степени с широкими комплексами QRS (необследованная) Впервые выявленный патологический зубец Q в связи с инфарктом миокарда Удлиненный интервал QT (>520 мс) Предоперационное голодание: Для взрослых пациентов рекомендуется голодание в течение 6 ч после легкой еды и 8 ч после приема пищи, который включает жареную или жирную пищу. Существует соглашение, что допустим прием прозрачных жидкостей от 2 до 3 ч перед анестезией. 4). Примечания:
5). Ссылки: Кодекс Республики Казахстан от 7 июля 2020 года № 360-VI «О здоровье народа и системе здравоохранения» Об утверждении Стандарта организации оказания анестезиологической и реаниматологической помощи в Республике Казахстана. Приказ Министра здравоохранения Республики Казахстан от 16 октября 2017 года № 763 Анестезия Рональда Миллера, 2015 Национальное руководство по анестезиологии, 2014 Распределение
В пределах настоящей процедуры обучены и уполномочены к проведению вышеуказанных действий следующие сотрудники:
Лист оценки знаний
Лист ознакомления Лист внесения изменений | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


 ценка функциональных резервов пациента
ценка функциональных резервов пациента 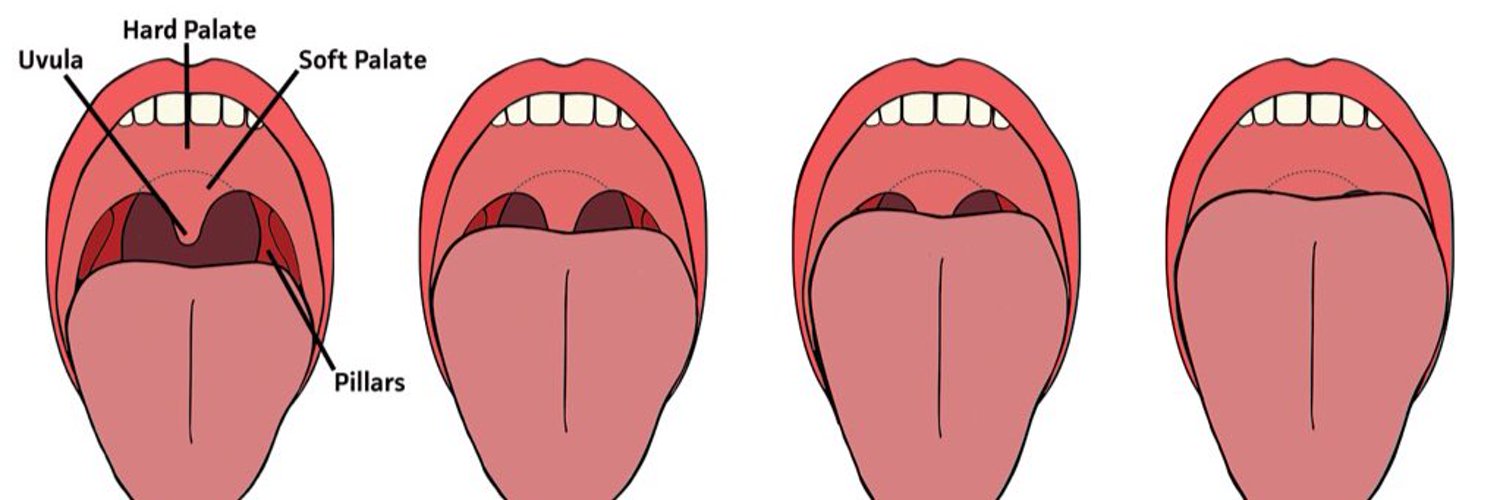
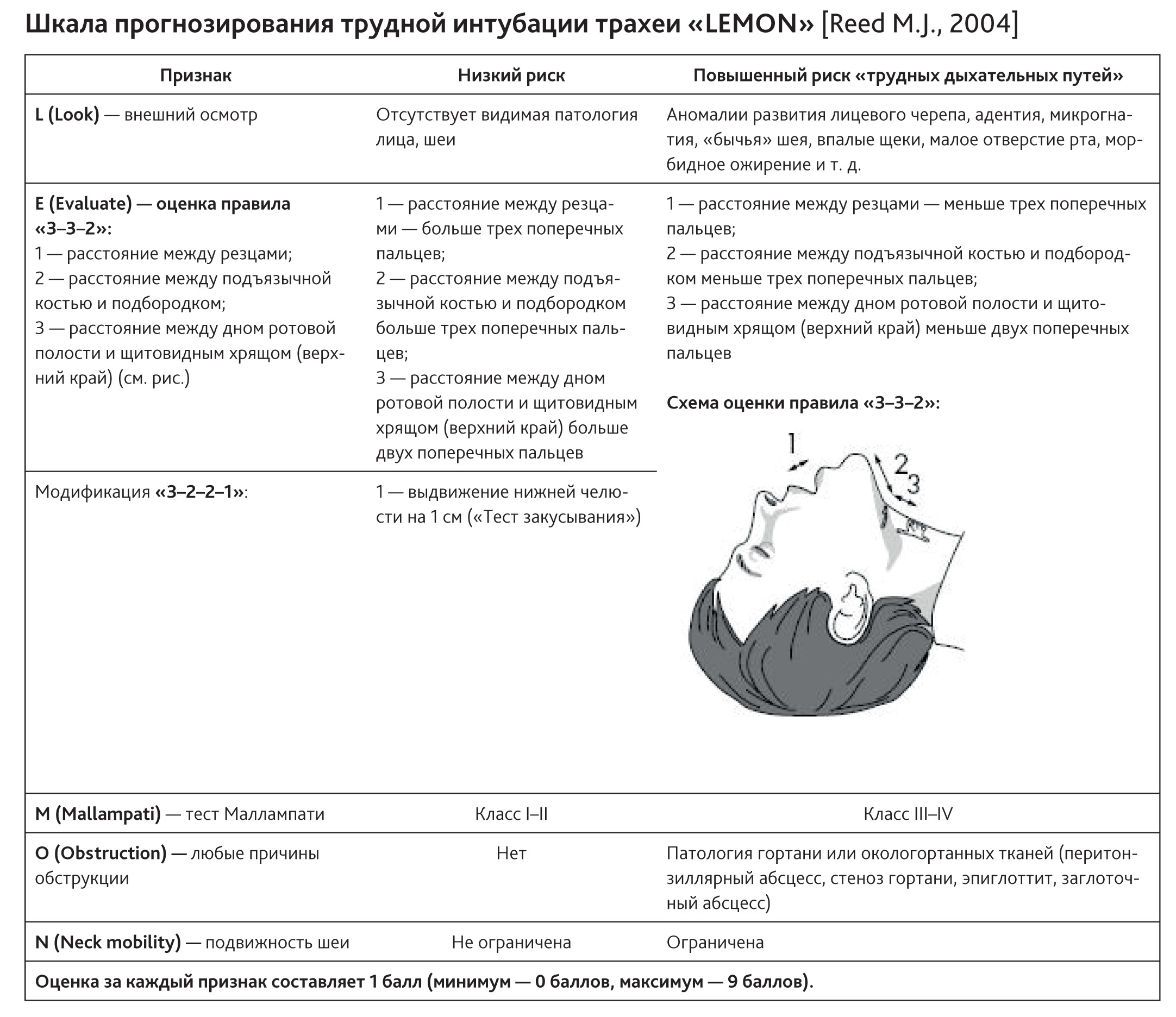 кала прогнозирования трудной интубации «LEMON»
кала прогнозирования трудной интубации «LEMON»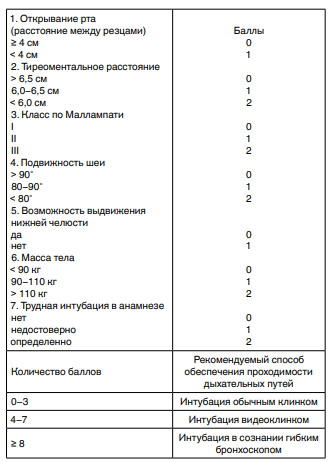 кала Эль-Ганзури
кала Эль-Ганзури лассификация периоперационного риска ASA по тяжести соматического состояния
лассификация периоперационного риска ASA по тяжести соматического состояния Классификация периоперационного риска ASA по объему и характеру хирургического вмешательства
Классификация периоперационного риска ASA по объему и характеру хирургического вмешательства лассификация периоперационного риска Рябова
лассификация периоперационного риска Рябова