Антисептика. Вещества наружного применения и химиотерапевтические средства
 Скачать 67.34 Kb. Скачать 67.34 Kb.
|
|
Антисептика Определение. Классификация химических антисептиков по природе и механизму действия. Общие требования к химическим антисептикам. Цель и сферы использования. Понятие про первичный туалет раны. Техника его выполнения. Первичная и вторичная хирургическая обработка. Дренирование, виды. Проточно-аспирационная система. Определение, классификация . Антибиотики. Классификация антибиотиков по химической природе и механизму действия. Принципы антибиотикотерапии. Побочное действие и осложнения. Профилактика, лечение. Протеолитические ферменты, фитонциды, препараты, которые влияют на иммунобиологическую реактивность Классификация антисептиков по назначению и способу применения.Выделяют дезинфицирующие средства, антисептические вещества наружного применения и химиотерапевтические средства. • Дезинфицирующие средства используют в асептике для обработки инструментов, мытья стен, полов, обработки предметов ухода и пр. • Антисептические вещества применяют наружно для обработки кожи, рук хирурга, промывания ран и слизистых оболочек. • Химиотерапевтические средства вводят внутрь, они оказывают резорбтивное действие в организме больного, подавляя рост бактерий в различных патологических очагах. Основные группы химических антисептиков Разделение антисептиков по химическому строению традиционно и наиболее удобно. Выделяют 16 групп химических антисептиков. 1. Группа галоидов. Йод- 1-5% спиртовая настойка, антисептическое средство наружного применения. Используют для обработки кожи вокруг раны при перевязке, для обработки ссадин, царапин, поверхностных ран. Обладает выраженным дубящим действием. Йод + калия йодид - 1% раствор, «синий йод». Антисептик для наружного применения: для промывания ран, полоскания зева. Повидон-йод- органическое соединение йода (0,1 - 1% свободного йода). Антисептическое средство наружного применения. Используют для обработки кожи при перевязках и операциях, а также для обработки ран (аэрозоль). Раствор Люголясодержит йод и йодид калия. Можно использовать водный и спиртовой растворы. Препарат комбинированного действия. Как дезинфицирующее средство применяют для стерилизации кетгута, как химиотерапевтическое средство - для лечения заболеваний щитовидной железы. Хлорамин Б- 1-3% водный раствор. Дезинфицирующее средство. Используют для дезинфекции предметов ухода, резиновых инструментов, помещений. 2. Соли тяжёлых металлов Сулема - в концентрации 1:1000 для дезинфекции перчаток, предметов ухода, как этап в стерилизации шёлка. В настоящее время в связи с токсичностью её практически не применяют. Оксицианид ртути - дезинфицирующее средство. В концентрации 1:10 000, 50 000 пригоден для стерилизации оптических инструментов. Нитрат серебра- антисептическое средство наружного применения. В виде 0,1-2,0% раствора используют для промывания конъюнктивы и слизистых оболочек. 5-20% растворы обладают выраженным прижигающим действием и служат для обработки избыточных грануляций, ускорения рубцевания пупка у новорождённых и пр. Серебра протеинат - антисептическое средство наружного применения, обладает вяжущим действием. Используют для смазывания слизистых оболочек, промывания мочевого пузыря при воспалительном процессе в нём. Оксид цинка - антисептическое средство наружного применения. Входит в состав многих присыпок и паст, обладающих противовоспалительным эффектом, предотвращает развитие мацерации кожи. 3. Спирты Этиловый спирт - дезинфицирующее средство (стерилизация шовного материала, обработка инструментов) и антисептическое средство наружного применения (обработка рук хирурга и операционного поля, краёв раны при перевязках, для компрессов и пр.). 70% спирт обладает антисептическим действием, а 96% - ещё и дубящим. В настоящее время широкое применение для обработки рук хирурга и хирургических инструментов нашли препараты АХД-2000 (активные вещества - этанол и эфир полиольной жирной кислоты) и АХД-2000-специаль (в состав дополнительно входит хлоргексидин). 4. Альдегиды Формалин - 37% раствор формальдегида. Сильное дезинфицирующее средство. 0,5-5,0% растворы используют для дезинфекции перчаток, дренажей, инструментов. Эффективен против эхинококка. Применяют также при фиксации препаратов для гистологического исследования. В сухом виде пригоден для стерилизации в газовых стерилизаторах, в частности, оптических инструментов. Лизол - сильное дезинфицирующее средство. 2% раствор служит для дезинфекции предметов ухода, помещений, замачивания загрязнённых инструментов. В настоящее время практически не применяют из-за высокой токсичности. 5. Красители Бриллиантовый зелёный - антисептическое средство наружного применения. 1-2% спиртовой (или водный) раствор используют для обработки поверхностных ран и ссадин слизистой оболочки полости рта и кожи. Метилтиониния хлорид - антисептическое средство наружного применения. 1-2% спиртовой (или водный) раствор служит для обработки поверхностных ран и ссадин слизистой оболочки полости рта и кожи, 0,02% водный раствор - для промывания ран. 6. Кислоты Борная кислота - антисептическое средство наружного применения. 2-4% раствор - один из основных препаратов для промывания и лечения гнойных ран. Можно использовать в виде порошка, входит в состав присыпок и мазей. Салициловая кислота - антисептическое средство наружного применения. Обладает кератолитическим действием. Применяют в виде кристаллов (для лизиса тканей), входит в состав присыпок, мазей. 7. Щёлочи Нашатырный спирт - антисептическое средство наружного применения. Раньше 0,5% раствор использовали для обработки рук хирурга (метод Спасокукоцкого-Кочергина). 8. Окислители Пероксид водорода - антисептическое средство наружного применения. 3% раствор - основной препарат для промывания гнойных ран при перевязках. Свойства: антисептик (активный агент - атомарный кислород), гемостатик (способствует остановке кровотечения), дезодорант, вызывает пенообразование, улучшающее очищение раны. Входит в состав первомура (средства для обработки рук хирурга и операционного поля). 6% раствор перекиси водорода - дезинфицирующее вещество. Перманганат калия - антисептическое средство наружного применения. 2-5% раствор используют для лечения ожогов и пролежней (обладает коагулирующим и дубящим действиями). 0,02-0,1% раствором промывают раны и слизистые оболочки. Имеет выраженный дезодорирующий эффект. 9. Детергенты (поверхностно-активные вещества) Хлоргексидин - антисептическое средство наружного применения. 0,5% спиртовой раствор пригоден для обработки рук хирурга и операционного поля. 0,1-0,2% водный раствор - один из основных препаратов для промывания ран и слизистых оболочек, лечения гнойных ран. Входит в состав растворов для обработки рук и операционного поля (пливасепт, АХД-специаль). «Астра» «Новость» - компоненты моющих растворов для дезинфекции инструментов. 10. Производные нитрофурана Нитрофурал - антисептическое средство наружного применения. Раствор 1:5000 - один из основных препаратов для лечения гнойных ран, промывания ран и слизистых оболочек. «Лифузоль» - содержит нитрофурал, линетол, смолы, ацетон (аэрозоль). Антисептическое средство наружного применения. Наносится в виде плёнки. Применяют для защиты послеоперационных ран и дренажных отверстий от экзогенной инфекции, а также для лечения поверхностных ран. Нитрофурантоин, фуразидин, фуразолидон - химиотерапевтические средства, так называемые «уроантисептики». Кроме терапии инфекций мочевыводящих путей, используют при лечении кишечных инфекций. 11. Производные 8-оксихинолина Нитроксолин - химиотерапевтическое средство, уроантисептик. Применяют при инфекциях мочевыводящих путей. Лоперамид, аттапулгит - химиотерапевтические средства, применяемые при кишечных инфекциях. 12. Производные хиноксалина Гидроксиметилхиноксилиндиоксид - антисептическое средство наружного применения. 0,1 - 1,0% водный раствор используют для промывания гнойных ран, слизистых оболочек, особенно при неэффективности антибиотиков и других антисептиков. При сепсисе и тяжёлых инфекциях можно вводить и внутривенно капельно. 13. Дёгти, смолы Дёготь берёзовый - антисептическое средство наружного применения. Входит как компонент в состав мази Вишневского, используемой при лечении гнойных ран (кроме антисептического действия, стимулирует рост грануляций). Ихтаммол - используют в виде мазей, обладает противовоспалительным действием. 14. Производные нитроимидазола +Метронидазол- средство широкого спектра действия. Эффективен в отношении простейших, бактероидов и части анаэробов. 15. Антисептики растительного происхождения Хлорофиллипт, эктерицид, бализ, календула - в основном используют как антисептические средства наружного применения для промывания поверхностных ран, слизистых оболочек, обработки кожи. Обладают противовоспалительным эффектом. 16. Сульфаниламиды Сульфаниламидные препараты- химиотерапевтические средства, оказывающие бактериостатическое действие. Служат для подавления различных очагов инфекции в организме, обычно таблетированные препараты. Входят также в состав мазей и присыпок для наружного применения. Таблетированные препараты имеют различный срок действия: от 6 ч до 1 сут. • Сульфаниламид, сульфаэтидол, сульфадимидин - короткого действия. • Сульфагуанидин - среднего срока действия. • Сульфален - длительного действия. • Ко-тримоксазол - комбинированный препарат, в его состав входят сульфаниламид и производное диаминопиримидина - триметоприм. Весьма распространённое лекарственное средство для лечения различных воспалительных процессов. Общие требования к химическим антисептикамТребования к антисептическим средствам. 1) Желательно иметь средства широкого спектра действия для обработки, например, операционного поля, рук хирурга, и узкого спектра действия для терапевтической антисептики конкретного больного, когда установлен вид и чувствительность возбудителя инфекционного заболевания. 2) Зачастую бывает достаточным микробостатического воздействия на возбудителей инфекционных заболеваний, т. к. вслед за приостановкой их роста вступают в действие факторы иммунитета больного. Но зачастую необходим и микробоцидный эффект, например при обработке операционного поля, рук хирурга, и у иммунодефицитных больных. 3) В идеале антисептические средства должны хорошо растворяться в липидах и плохо в воде. Липофильность подобных соединений способствует их кумуляции в местах нанесения, пролонгирует их действие, а вот их гидрофильность все делает наоборот. 4) Исходная лекарственная форма подобных лекарственных средств, по возможности, должна иметь форму порошка. Ее удобно хранить, она позволяет соблюсти точность дозировки, пригодна для приготовления любых других лекарственных форм. 5) Антисептические средства, в идеале, не должны окрашивать кожу и слизистые оболочки больного, пачкать белье, одежду, иметь неприятный запах; должны быть устойчивы к световому, температурному воздействиям, сохранять активность в присутствии биоорганических субстратов, а также при стерилизации и хранении. 6) Не должны обладать токсичностью и аллергогенностью. Препараты антисептических и дезинфицирующих средств, являясь одними и теми препаратами, обладают одинаковыми механизмами действия. Механизмы действия антисептических и дезинфицирующих средств. 1) Деструктивным или разрушающим механизмом в отношении молекул возбудителя инфекционного заболевания обладают: 950 и более крепкие растворы этанола; высокие концентрации фенола и его производных; препараты галогенов, кислот, щелочей; соли некоторых тяжелых металлов; поверхностно - активные вещества с выраженными детергентными свойствами. Все эти соединения имеют широкий спектр действия и микробоцидное воздействие на возбудителей инфекционных заболеваний. Если они используются в качестве антисептиков, то могут повреждать обрабатываемые ткани, создавать из разрушенных макромолекул пленки, непроницаемые для подобных лекарств. В результате возбудители инфекционных заболеваний, находящиеся под этой защитой, остаются жизнеспособными и могут далее проявлять свое патогенное воздействие на организм больного человека. Поэтому при применении подобных лекарств вначале эту пленку удаляют, после чего проводят соответствующую повторную обработку пораженной поверхности. Подобные средства также могут оказывать раздражающее или прижигающее воздействие на ткани пациентов. Кроме того, они могут провоцировать при длительном применении развитие дисбактериоза и присоединение суперинфекции (кандидоз кожи и слизистых оболочек). 2) Окислительным механизмом обладают такие агенты: перекись водорода, перманганат калия, препараты галогенов. Все виды микробов содержат значительное количество макромолекул, легко реагирующих с такими окислителями, как атомарный или молекулярный О2. Это определяет широкий спектр действия и микробоцидное воздействие на возбудителей инфекционных заболеваний подобных лекарственных средств. Однако следует иметь в виду, что перекись водорода в водных растворах нестабильна, действует кратковременно, активность ее снижается или исчезает вовсе при рН более 10 и менее 4, а также в присутствии цианидов, сульфитов и т.п. соединений. 3) Мембраноатакующий механизм вызывает повышение проницаемости клеточных мембран возбудителей инфекционных заболеваний, нарушает перенос ионов и молекул в клетки и обратно. Так действуют препараты детергентов, производные имидазола, некоторые антибиотики (полимиксины, грамицидин). 4) Антиферментный и антиметаболический механизмы. К антиметаболитам можно отнести структурные аналоги нормальных метаболитов аминокислот, пуриновых и пиримидиновых оснований и т.д. Например, глазной антисептик сульфацил - натрий является антиметаболитом ПАБК, что нарушает синтез пуриновых и пиримидиновых оснований возбудителей инфекционных заболеваний. Антиферментное действие можно проиллюстрировать на примере нитроксолина, блокирующего металлоферменты чувствительных возбудителей инфекционных заболеваний. Следует помнить, что многие антисептические и дезинфицирующие средства могут одновременно иметь несколько механизмов действия, проявляющихся в зависимости от дозы препаратов и условий среды применения. Кроме того, это следует учитывать при комбинациях различных средств с целью избежания возникновения антагонистических взаимодействий. Понятие про первичный туалет раны. Техника его выполнения.Первичной хирургической обработкой раны называется сложная хирургическая операция, выполняемая в первые 24−48 часов с момента ранения (до развития инфекции) с целью предупреждения инфекционных осложнений в ране и предупреждения тяжёлых осложнений, связанных с повреждением жизненно важных органов и тканей. Основной задачей хирургической обработки раны является удаление из раны из раны нежизнеспособных тканей, инородных тел и остановка кровотечения. Первичная хирургическая обработка раны подразделяется: Ранняя- когда оперативная помощь оказывается до 24 часов с момента получения ранения. Отсроченная: помощь оказывается до 48 часов с момент получения ранения. Поздняя: когда операция выполняется свыше 48 часов после получения раны. Операция состоит из строго определённых этапов, являются в настоящее время обязательными к выполнению. Пренебрежение этими правилами приводит к тяжёлым осложнениям течения раневого процесса. Этапы первичной хирургической обработки раны: В условиях операционной после обработки рук хирурга и операционного поля растворами антисептиков, производится анестезия в зависимости от тяжести ранения и состояния пациента. Первичная хирургическая обработка раны начинается с рассечения кожи, подкожной жировой клетчатки и иссечение нежизнеспособных тканей. Параллельно с иссечением хирург ведёт ревизию раны, если повреждены крупные сосуды, то производится остановка кровотечения. Заключительный этап операции. Закрытие операционной раны при ПХО производится строго индивидуально. Для полноценного заживления и профилактики послеоперационных осложнений, производится дренирование послеоперационной раны, назначение антибактериальной и противовоспалительной терапии. Послеоперационный период протекает от 10−14 дней в зависимости от объема и сложности операции. ВТОРИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКАРазвитие септического процесса, появление нагноения или присоединение инфекции являются показаниями для вторичной хирургической обработки. Характер обработки и используемые средства выбираются с учетом специфики очага заражения. При наличии гнойного воспаления ушивание раны противопоказано, первоначально требуется вскрыть полости и карманы для удаления экссудата. Спустя 7-14 дней после обработки накладывается ранний вторичный шов. В этот период рана характеризуется подвижными краями, поэтому необходимости в иссечении нет. Если после первичной обработки прошло более двух недель, наложенный вторичный шов считается поздним. К этому времени края и стенки тканей начинают рубцеваться, становятся неподвижными и для выполнения медицинских манипуляций сначала необходимо избавиться от рубцовой ткани, обеспечив подвижность краев. Важно! Нанесение вторичных швов возможно после стабилизации состояния пациента: нет повышенной температуры тела, отсутствует отечность и краснота в раневой области, показатели крови в норме, появилась здоровая грануляция. При обоих видах хирургической обработки рекомендуется: применение антибактериальных средств; назначение препаратов для активации иммунитета; прохождение физиопроцедур; прием медикаментов, действие которых направлено на ускорение процесса заживления и регенерации тканей. С целью профилактики столбняка проводится вакцинация противостолбнячной сывороткой или столбнячным анатоксином. Виды дренажейДренирование осуществляется при помощи дренажей. Дренажи делятся на марлевые, плоские резиновые, трубчатые и смешанные. Марлевые дренажи - это тампоны и турунды, которые готовят из гигроскопической марли. С помощью их проводят тампонаду раны. Тампонада ран бывает тугая и рыхлая. Тугая тампонада применяется при остановке кровотечения из мелких сосудов сухими или смоченными в растворах (3% перекиси водорода, 5% аминокапроновой кислоты, тромбина) марлевыми турундами. Такая турунда оставляется в ране от 5 мин до 2 ч. При недостаточном росте гранулёзной ткани в ране проводится тугая тампонада по Вишневскому с мазью. В этом случае турунда оставляется в ране 5-8 дней. Рыхлая тампонада используется для очистки загрязнённой или гнойной раны с неспадающимися краями. Марлевые дренажи вводят в рану рыхло, чтобы не препятствовать оттоку отделяемого. При этом лучше вводить тампоны, смоченные антисептическими растворами. Марля сохраняет дренажную функцию только 6-8 часов, затем она пропитывается раневым отделяемым и препятствует оттоку. Поэтому при рыхлой тампонаде марлевые дренажи надо менять 1-2 раза в день. 2. Резиновые, трубчатые и смешанные. Плоские резиновые дренажи - изготавливаются из перчаточной резины путём вырезания полостей различной длины и ширины. Они способствуют пассивному оттоку содержимого из неглубокой раны. Для улучшения оттока сверху дренажа накладывается салфетка, смоченная антисептиком. Смену таких дренажей проводят ежедневно. Трубчатые дренажи готовят из резиновых, латексных, полихлорвиниловых, силиконовых трубок диаметром от 0,5 до 2,0 см. Трубчатый дренаж по спирали боковых поверхностей имеет отверстия размерами не более диаметра самой трубки. Различают дренажи одинарные, двойные, двухпросветные, многопросветные. По ним идёт отток содержимого из глубоких ран и полостей тела, можно проводить промывание раны или полости антисептическими растворами. Удаляются из ран такие дренажи на 5-8 день. Микроирригатор - это трубчатый дренаж, диаметр которого от 0,5 до 2 мм без дополнительных отверстий на боковой поверхности трубки. Применяют его для введения лекарственных веществ в полости тела. Смешанные дренажи - это резиново-марлевые дренажи. Такие дренажи обладают отсасывающими свойствами за счёт марлевой салфетки и оттоком жидкости по резиновому плоскому дренажу. Их называют "сигарные дренажи" - отрезанный от резиновой перчатки палец с несколькими отверстиями и рыхло введённый внутрь полоской марли или слоями переложенные марлевые салфетки и резиновые полоски дренажи. Применяются смешанные дренажи только в неглубоких ранах. Закрытый дренаж - это трубчатый дренаж, свободный конец которого перевязан шёлковой нитью или пережат зажимом. Применяется он для введения лекарственных средств или выведения содержимого раны и полости с помощью шприца. К закрытым дренажам относятся микроирригаторы, дренажи из плевральной полости. Открытый дренаж - это трубчатый дренаж, свободный конец которого накрывается марлевой салфеткой или погружается в стерильный сосуд с антисептическим раствором. Виды дренирования Различают три основных вида дренирования: пассивное, активное и проточно-промывное. Пассивное дренированиеДля пассивного дренирования используют полоски перчаточной резины; так называемый "сигарообразный дренаж, когда внутрь резиновой перчатки или её пальца вводится тампон, смоченный антисептиком; резиновые и полихлорвиниловые трубки. В последнее время широкое применение нашли двухпросветные трубки, по которым в силу законов капиллярности отток жидкости происходит активнее. При пассивном дренировании отток идёт по принципу сообщающихся сосудов, поэтому дренаж должен находиться в нижнем углу раны, а второй свободный его конец - ниже раны. На дренаже обычно делают дополнительно несколько боковых отверстий (на случай закупорки основного). Дренажи фиксируют к кожным швам, а наружный конец либо остается в повязке, либо опускается во флакон с антисептиком или специальный герметичный полиэтиленовый пакет (для того, чтобы отделяемое не было источником экзогенной инфекции для других больных). Активное дренирование При активном дренировании в области наружного конца дренажа создается отрицательное давление. Для этого к дренажам прикрепляется специальная пластмассовая гармошка, резиновый баллончик или специальный электрический отсос. Активное дренирование возможно при герметичности раны, когда на неё на всём протяжении наложены кожные швы. Проточно-промывное дренирование При проточно-промывном дренировании в рану устанавливается не меньше 2 дренажей. По одному из них постоянно в течение суток осуществляется введение жидкости (лучше антисептического раствора), а по другому она вытекает. Введение в дренаж осуществляется наподобие внутривенных капельных вливаний. Способ очень эффективен и позволяет в ряде случаев зашивать наглухо даже инфицированные раны, что впоследствии ускоряет процесс заживления. Важно следить за тем, чтобы в ране не было задержки: количество отекающей жидкости должно быть равно количеству введённой. Подобный метод может быть использован при лечении перитонита и тогда называется перитонеальным диализом. Если кроме антисептика в рану вводить и протеолитические ферменты, то такой метод называется проточным ферментативным диализом. Это один из примеров смешанной антисептики - сочетание физического, химического и биологического методов. Дренирование плевральной полости Показания к дренированию плевральной полости: устранение пневмоторакса, являющегося причиной дыхательной недостаточности и сниженного венозного возврата к сердцу, вызывающих ухудшение вентиляции лёгких, увеличение работы дыхания, гипоксию и гиперкапнию; эвакуация плеврального выпота. Оборудование: стерильные пелёнки, марлевые салфетки, шёлк для наложения швов, изогнутые гемостатические зажимы, скальпель №15, ножницы и иглодержатель, катетеры или дренажные трубки соответствующих размеров, стерильные перчатки и халат, вакуумно-дренажная система. Техника выполнения: Место введения дренажной трубки определяют клиническими данными. Воздух преимущественно скапливается в верхней части грудной клетки, жидкость — в нижних отделах. Для удаления воздуха дренажную трубку вводят в передне-верхние отделы грудной клетки, для удаления жидкости - в задне-боковые поверхности грудной клетки над соском и в аксиллярной области; Положить пациента так, чтобы место введения трубки было доступным. Положение на спине с отведенной на 90 градусов рукой на стороне поражения; Выбрать необходимое место пункции. При передней позиции трубки (пневмоторакс) место плевральной пункции должно располагаться во 2-м или 3-м межреберье по среднеключичной линии. При задней позиции трубки (гидроторакс) пункцию выполняют в 6-м или 7-м межреберьях по аксиллярной линии; Надеть стерильные перчатки. Протереть место пункции раствором йода-повидона и обложить его стерильными пелёнками; В месте пункции 1 % раствором лидокаина выполнить поверхностную инфильтрацию кожи и нижележащих тканей по направлению к ребру. Сделать небольшой разрез над ребром, расположенным ниже межреберья, в которое будет введена трубка; В кожный разрез ввести изогнутый гемостатический зажим и раздвинуть нижележащие ткани по направлению к ребру. Кончиком зажима сделать отверстие в плевре над ребром. Не забывать, что межреберные нервы, артерия и вена расположены под нижней частью ребра. Такая методика создаёт подкожный канал, который служит герметичному закрытию отверстия в грудной стенке после удаления трубки; После перфорации плевры слышно, как воздух выходит из плевральной полости; Ввести трубку через открытый гемостатический зажим. Проследить, чтобы боковые отверстия в трубке были внутри плевральной полости. Появление влаги в трубке говорит о её правильном положении; Соединить трубку с вакуумной дренажной системой. Создать отрицательное давление от 5 до 10 см вод.ст., возможно, методом погружения конца трубки в ёмкость со стерильным раствором; Закрепить трубку кисетным швом. При необходимости укрепить края кожного разреза швами. Осложнения: инфекция; кровотечение возникает при перфорации одного из крупных сосудов во время выполнения процедуры. Если оно продолжается, то необходима консультация больного хирургом; повреждение нерва. Введение пункционной иглы по верхнему краю ребра поможет избежать травмы межреберного нерва; травма лёгкого. Никогда не прикладывать усилий при введении трубки в плевральную полость. Дренирование брюшной полости Дренирование брюшной полости проводится при перитоните, панкреатите, после операции на органах брюшной полости. Используются дренажи открытого и закрытого типа. Проводится отток содержимого брюшной полости, введение лекарственных средств по микроирригатору и промывание полости проточно-аспирационном методом. Применяются одинарные, двойные, многопросветные трубчатые дренажи. При пассивном дренировании дренаж от пациента опускается в открытый стерильный сосуд с раствором антисептика, который помещается на 60 см ниже уровня тела пациента. При активном дренировании дренаж от пациента соединяется с электроотсосом или шприцом. При дренировании пациенту придают полусидячее положение. Для промывания брюшной полости используются проточно-аспирационное дренирование с введением 4-6 дренажей в пазухи и каналы брюшной полости Дренирование мочевого пузыря Дренирование мочевого пузыря — это создание условий для оттока из него мочи. Дренирование может осуществляться путём катетеризации, то есть проведением катетера через мочеиспускательный канал или наложением цистостомы — дренажной трубки, выходящей из мочевого пузыря на переднюю стенку живота. Дренирование полости мочевого пузыря может быть достигнуто: введением на определённый срок резинового катетера через уретру; оперативным путём через внешнебрюшинную часть передней стенки. Первое имеет ограниченное применение при специальных к тому показаниях. Высокое сечение мочевого пузыря применяют с целью более длительного временного или постоянного отведения мочи из мочевого пузыря при существовании препятствия для оттока мочи через уретру и при травмах мочевого пузыря или уретры. При внешнебрюшинных разрывах мочевого пузыря травматического или огнестрельного происхождения, особенно если они сопровождаются переломом тазовых костей и затёками мочи в нижние отделы околопузырной клетчатки, дренирование мочевого пузыря и клетчатки таза необходимо в максимально ранние с момента травмы сроки. При заболеваниях и повреждениях спинного мозга, сопровождающихся расстройствами мочеиспускания, применяют продолжительное дренирование мочевого пузыря по Монро, сущность которого заключается в создании постоянно действующей сифонной системы, позволяющей чередовать наполнение мочевого пузыря с его опорожнением. Помимо промывания мочевого пузыря в целях борьбы с инфекцией, метод Монро способствует восстановлению рефлекса на мочеиспускание. В тех случаях, когда необходимости промывания мочевого пузыря нет, дренирование его удобно осуществлять при помощи двухпросветного катетера Фолея, соединяемого через промежуточную трубку со сборником мочи. Катетер может быть соединён с подвешиваемым к кровати мягким градуированным сборником ёмкостью от 100 до 2000 мл, имеющим дополнительную сливную трубку с зажимом. Преимущество такой дренажной системы заключается в возможности постоянного поддержания её стерильности. Для дренирования мочевого пузыря применяют и головчатые катетеры номеров 12-40 по шкале Шаррьера. Длина катетера 30-40 см. После некоторых гинекологических операций, при стриктурах мочеиспускательного канала, аденоме предстательной железы и в некоторых других случаях для надлобкового дренирования мочевого пузыря удобно применять замкнутые дренажные системы. При использовании такой системы на кожу живота больного наклеивают перфорированную плёнку силиконового каучука с прикреплённым к ней фиксатором для катетера. Через центральное отверстие плёнки производят прокол брюшной стенки в надлобковой области специальным троакаром с пластмассовой канюлей, через которую после извлечения из неё троакара в мочевой пузырь вводят катетер из мягкого силиконизированного эластомера. Основное преимущество такой системы по сравнению с дренированием через уретру заключается в том, что она обеспечивает более раннее развитие самопроизвольного опорожнения мочевого пузыря и уменьшает опасность инфицирования его. Наличие в системе трёхходового краника даёт возможность, не разъединяя её, осуществлять промывание мочевого пузыря. Дренирование трубчатых костей и суставов Дренирование трубчатых костей и суставов проводится при остеомиелите, артрите. Применяются дренажи открытого, введение лекарственных препаратов и промывание полости проточно-аспирационным методом. Применяются различные трубчатые дренажи. При пассивном дренировании отток осуществляется по дренажу в стерильную повязку, которая меняется несколько раз в день. Конечность при дренировании находится в гипсовой лонгете. Необходимо подчеркнуть, что длительное проточно-аспирационное дренирование имеет постепенное значение при лечении изолированного артрита, когда еще можно сохранить анатомическую и функциональную целостность пораженного сустава. В этом случае дренирование осуществляется при помощи одной или нескольких дренажных трубок, каждая из которых подключается к проточно-аспирационной системе. Средняя длительность промывания полости сустава составляет 20-25 дней. Наблюдение и уход за дренажами Все дренажи должны быть стерильными и использоваться только один раз. Хранятся они на стерильном столе или в стерильном растворе антисептика. Перед использованием промываются в стерильном 0,9% раствором натрия хлорида. Трубчатые дренажи вводит в рану или полость врач. Дренажи могут выводится через рану, но чаще они выводятся через отдельные дополнительные проколы рядом с послеоперационной раной и фиксируются швами к коже. Кожу вокруг дренажа ежедневно обрабатывают 1% раствором бриллиантовой зелени и проводят смену марлевых салфеток - "штанишек". Медицинская сестра наблюдает за количеством и характером отделяемого по дренажу При наличии геморрагического содержимого обязательно вызывается врач, измеряется АД и подсчитывается пульс. Дренажная трубка от пациента может удлиняться с помощью стеклянных и резиновых трубок, сосуд, в который она опускается, должен быть стерильным и наполнен на 1/4 часть раствором антисептика. Для профилактики проникновения инфекции по дренажной трубке проводится смена сосуда ежедневно. Пациента укладывают на функциональную кровать так, чтобы дренаж был виден и уход за ним не был затруднён, придают положение, способствующее свободному оттоку отделяемого. При использовании активного дренирования с помощью электроотсоса надо наблюдать за его работой, поддерживая в системе давление в пределах 20-40 мм. рт. ст., за заполняемостью сосуда. При сомнении в проходимости дренажа срочно вызывается врач. По назначению врача отделяемый экссудат может быть направлен на исследование в бактериологическую лабораторию. Удаление трубчатых дренажей проводит врач. Если дренаж при манипуляциях выпадает из раны или полости, то медицинская сестра срочно сообщает об этом врачу. Использованный дренаж обратно не вводится. Проведение проточно-аспирационного дренированияОснащение: стерильный лоток; раствор антисептика (по назначению врача); стерильный перевязочный материал; одноразовую систему для инфузии; 70% этиловый спирт; резиновые перчатки. Последовательность действий: Проинформировать пациента. Получить его согласие. Уложить пациента так, чтобы улучшить отток содержимого из раны или полости. Вымыть руки на гигиеническом уровне. Собрать одноразовую систему для капельного введения антисептического раствора. Надеть стерильные резиновые перчатки. Подсоединить капельницу к одной из трубок двухпросветного трубчатого дренажа. Опустить в стерильную емкость другую трубку двухпросветного дренажа от пациента. 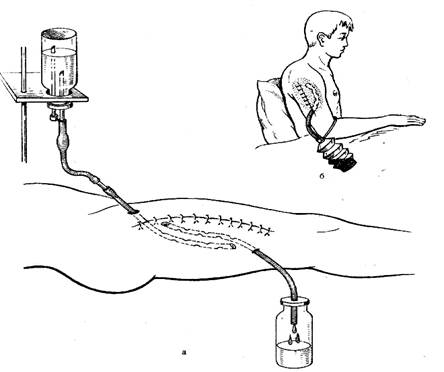 Настроить капельницу на 40-60 капель в минуту. Наблюдать за состоянием пациента и наполнением емкости выделяемой жидкостью. Снять перчатки и опустить в емкость с дезинфицирующим раствором. Вымыть руки. |
