Рак желудка. Предраковык заболевания. Высшего образования читинская государственная медицинская академия министерства здравоохранения российской федерации
 Скачать 0.8 Mb. Скачать 0.8 Mb.
|
|
Рисунок 4. Рак желудка. Стрелками указаны метастазы в надпочечник Для уточнения регионарного метастазирования и выявления отдаленных метастазов в лимфатические узлы (внутригрудные, брюшной полости и забрюшинные) применяется КТ (рис. 4). В настоящее время фиброгастроскопические исследования являются ведущими при диагностике РЖ (рис.5). Они позволяют: выполнять биопсию опухоли с дальнейшим гистологическим и цитологическим исследованием с целью морфологической верификации новообразования и диагностики ранних форм рака; проводить диагностику неэпителиальных новообразований и неопухолевых процессов; осуществлять лечебные манипуляции: коагуляцию ножки полипа с его удалением при небольших размерах (до 2 см), остановку кровотечения, проведение зонда для кормления и т.д. Применение современных технологий эндоскопической хирургии делает возможным лечение ранних форм рака без вскрытия просвета органа. Эндоскопическая ультрасонография точно идентифицирует глубину инвазии опухоли, метастатическое поражение регионарных лимфатических узлов.  Рисунок 5. Эндоскопическая картина. Экзотифитная опухоль желудка, расположившаяся на малой кривизне в области антрального отдела При дооперационном обследовании больных РЖ следует производить лапароскопическое исследование. Этот метод позволяет визуально осмотреть поверхности печени с целью выявления метастазов, передней стенки желудка, париетальной и висцеральной брюшины с проведением биопсии, установить видимое прорастание опухоли в соседние органы и ткани с целью уточнения степени распространенности опухоли. Данная процедура позволяет избежать необоснованной лапаротомии. Сканирование печени и ангиография выявляют наличие отдаленных метастазов. Лимфография позволяет уточнить наличие метастазов в лимфатических коллекторах. Диагностическая лапаротомия в ряде случаев используется для определения возможности оперативного лечения, уточняя распространенность процесса: выход опухоли за пределы желудочной стенки, наличие отдаленных метастазов в печень или отдаленные группы лимфатических узлов, обсеменение по брюшине. ЛЕЧЕНИЕ Основными методами лечения РЖ, применяемыми в онкологической практике как самостоятельные, так и в комбинации с другими, являются: • хирургический; • лучевой; • химиотерапия. Выбор наиболее оптимального метода лечения РЖ определяется: распространенностью процесса на момент диагностики, функциональным состоянием пациента и методическими подходами той или иной клиники. Хирургическое лечение Радикальные и паллиативные операции Несмотря на некоторые успехи комбинированных методов, как и десятилетия назад, основным методом лечения РЖ остается хирургический, рассматриваемый как «золотой стандарт» при радикальном лечении, позволяющий надеяться на полное выздоровление. От того, насколько полноценно, с учетом особенностей роста и метастазирования, выполнено хирургическое лечение, зависит последующий прогноз течения заболевания. В то же время именно адекватное удаление желудка с зонами регионарного лимфогенного метастазирования позволяет выполнять достоверное стадирование распространенности процесса и на основании этого назначать оптимальное лечение. Пациент является кандидатом на радикальное хирургическое лечение, если у него в процессе обследования выявляется локализованный характер заболевания. Показаниями к радикальному хирургическому вмешательству служат: 1) возможность полного удаления первичной опухоли; 2) отсутствие отдаленных метастазов и диссеминации процесса по брюшине; 3) функциональная переносимость вмешательства. Радикальные операции Выбор объема хирургического вмешательства зависит от двух взаимосвязанных факторов: 1) распространенности и формы роста первичной опухоли (включая наличие подслизистой инфильтрации и перехода на дистальную треть тела желудка); 2) распространенности лимфогенного метастазирования. В каждом конкретном случае выбор производится индивидуально. Несмотря на кажущуюся простоту алгоритма оценки составляющих, в каждом случае возможно несколько вариантов, от сочетания которых зависит выбор тактики и объема операции. Стандартные объемы операции при различной распространенности и локализации РЖ приведены в таблице 2. Таблица 2 . Хирургическое лечение РЖ в зависимости от локализации и формы роста   Субтотальная дистальная резекция В онкологии при раке дистальной трети желудка наиболее часто выполняется дистальная субтотальная резекция желудка. Несмотря на то что данный объем оперативного вмешательства является более функциональным, чем гастрэктомия, он имеет строгие показания и не должен применяться в ущерб онкологической радикальности. В онкохирургии радикальной субтотальной резекцией желудка может считаться лишь удаление 4/5 желудочной стенки со всей малой кривизной до уровня пищеводно-желудочного перехода. По большой кривизне граница резекции проходит до отхождения коротких желудочных артерий, за счет которых осуществляется питание оставшейся культи желудка. Мобилизуют петлю тощей кишки, которую перемещают в верхний этаж брюшной полости впереди ободочной кишки. Далее накладывают желудочнокишечный анастомоз, чаще по типу конец в бок (рис.6). • 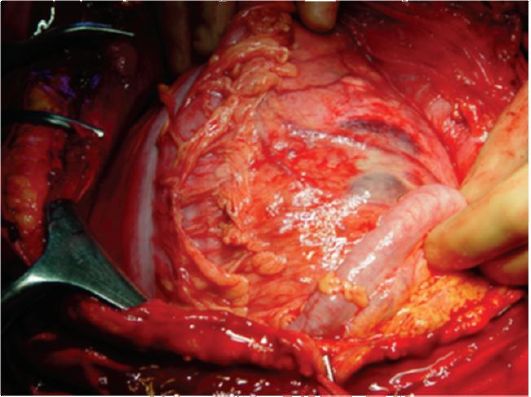 Рисунок 6. Реконструкция после дистальной субтотальной резекции желудка на впередиободочной петле по Бальфору Гастрэктомия - полное удаление желудка При гастрэктомии производится полное удаление всего желудка с сальниками и связочным аппаратом со всеми зонами регионарного метастазирования. После удаления препарата проводится восстановление непрерывности кишечной трубки с соответствующей пластикой. Гастрэктомия выполняется чрезбрюшинным или чресплевральным доступом. При проведении радикальной операции выполняется расширенная лимфодиссекция. Производится моноблочное удаление лимфатических узлов, расположенных вдоль печеночной артерии, паракардиальной клетчатки, клетчатки, расположенной вдоль чревного ствола, с лимфатическими узлами, панкреатолиенальных лимфатических узлов с забрюшинной клетчаткой между верхним краем поджелудочной железы, аортой и левой ножкой диафрагмы. В результате расширенной лимфаденэктомии полностью удаляется клетчатка с лимфатическими узлами от ворот печени до ворот селезенки. Выполнение гастрэктомии обязательно во всех случаях инфильтративных опухолей, а также при локализованных экзофитных опухолях дистальной трети с переходом на тело желудка. Учитывая, что опухоли средней и верхней трети желудка составляют около 50 %, а среди опухолей дистальной трети более половины являются эндофитными и около 10 % переходят на угол желудка, доля выполняемых гастрэктомий при РЖ должна составлять около 80 % хирургических вмешательств. Субтотальная проксимальная резекция желудка. Тактика хирургического лечения рака желудочно-пищеводного перехода Субтотальная проксимальная резекция желудка выполняется при раке кардиального и субкардиального отделов желудка I и II стадий без выхода процесса на серозную оболочку и при отсутствии данных, подтверждающих метастатическое поражение лимфатических узлов правых отделов большой кривизны, а также супра- и субпилорических. 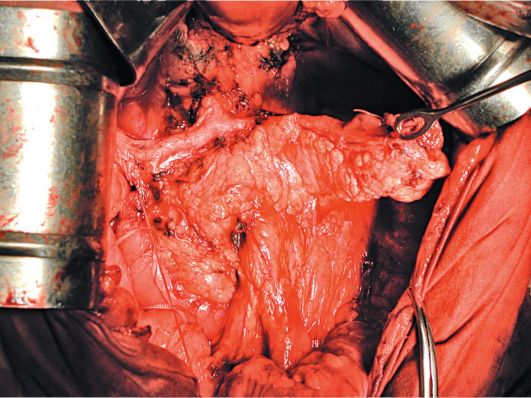 Рисунок 7. Окончательный вид операционного поля после выполнения комбинированной гастрэктомии и лимфодиссекции Комбинированные расширенные операции по поводу местно-распространенного и осложненного рака желудка РЖ на ограниченном участке может прорастать в поджелудочную железу, поперечную ободочную кишку, печень, селезенку, левый надпочечник. При распространении опухоли на соседние органы одной из составляющих комбинированного лечения являются расширенные комбинированные резекции и гастрэктомия, при этом наряду с субтотальным или полным удалением желудка резецируют участок соседнего органа. Наиболее часто производят комбинированную гастрэктомию или субтотальную проксимальную резекцию желудка с удалением селезенки и дистальной половины поджелудочной железы с лимфатическими узлами - расширенная гастрэктомия (спленопанкреатогастрэктомия) или гастрэктомия с резекцией брыжейки поперечной ободочной кишки. При диссеминированных формах наиболее адекватные результаты в ходе комбинированного лечения могут быть получены в случае выполнения расширенных D3-вмешательств у пациентов с метастазами в забрюшинные парааортальные лимфатические узлы; комбинированной резекции печени при наличии солитарных или единичных метастазов в одну ее долю; комбинированной надвлагалищной ампутации матки с придатками при метастазах РЖ в яичники (метастазы Крукенберга). Паллиативные операции В терминальных стадиях РЖ из-за распространенности процесса у многих больных произвести радикальную операцию не представляется возможным. Однако у большинства из этих пациентов течение болезни может осложняться пилоростенозом, дисфагией, могут развиться желудочное кровотечение, прободение опухоли. Для облегчения общего состояния больного, восстановления проходимости пищи, устранения распадающейся кровоточащей опухоли прибегают к симптоматическим, паллиативным операциям. При РЖ выполняют 2 типа паллиативных операций. При 1-м типе вмешательств операция, не устраняя очага поражения, направлена на улучшение питания и общего состояния больного. Такими операциями являются обходной анастомоз между желудком и тонкой кишкой - гастроэнтероанастомоз, гастро- и еюностомия. Гастроэнтеростомия (наложение гастроэнтеростомоза) Желудочно-кишечный анастомоз накладывают при иноперабельном раке выходного отдела желудка, и эта операция является наиболее частым паллиативным вмешательством. Смысл операции заключается в создании соустья между желудком и тощей кишкой. В настоящее время выполняют заднюю - позадиободочную, реже переднюю - впередиободочную гастроэнтеростомию. В 1-м случае через отверстие в брыжейке поперечной ободочной кишки выводят заднюю стенку желудка и соединяют анастомозом с петлей тонкой кишки. При 2-м варианте петлю кишки проводят впереди от поперечной ободочной кишки, прикладывают к передней стенке желудка и соединяют с ним соустьем. В 8-10 см ниже гастроэнтероанастомоза обычно накладывают межкишечный брауновский анастомоз. Гастростомия Операцию применяют при неоперабельном раке проксимального отдела желудка и пищевода, сопровождающемся нарушением проходимости пищи. Предложено более 100 модификаций этой операции; наибольшее распространение получила гастростомия по Кадеру и Витцелю. Энтеростомия Кишечный свищ или энтеростому накладывают для обеспечения питания больного при РЖ и создания проходимости пищеварительного тракта. Операция также производится при обширном поражении желудка с нарушением проходимости и если невозможно наложить гастростому. Подобная операция является единственным средством помочь неоперабельному больному раком резецированного желудка. Чаще искусственный свищ создается в начальном отделе кишечника (еюностомия). При 2-м типе операций удаляется первичный очаг опухоли или метастазы; к таким операциям относятся паллиативные резекции, паллиативная гастрэктомия и удаление метастазов. Ко 2-му типу паллиативных операций относятся паллиативные резекции. Эти операции выполняются в основном при невозможности полного удаления метастазов в лимфатических узлах или в органах при удалимости первичной опухоли. Паллиативную или циторедуктивную резекцию желудка производят главным образом с целью уменьшения общего количества опухолевых клеток, что ведет к увеличению эффективности последующей лучевой и химиотерапии. Противопоказаниями к проведению паллиативной резекции являются: метастазы в брюшину, брыжейку, сальник, асцит; отдаленные метастазы в кости, головной мозг, легкие и т.д., тяжелое общее состояние больного. Паллиативное удаление первичного очага позволяет уменьшить массу опухоли и тем самым уменьшить ее токсическое влияние на организм, устранить источник непроходимости и кровотечения, что позволяет больному жить некоторое время с метастазами. В основном паллиативные резекции выполняют с целью дальнейшего проведения химио- и лучевой терапии. Обходные анастомозы, гастро- и еюностомы также облегчают проведение лекарственного лечения, поскольку ослабленный голодом больной не в состоянии выдержать лечение. Улучшение состояния пациента после начала питания через стому в дальнейшем позволит применить химиотерапию. Техника таких операций такая же, как и обычной резекции желудка, но без удаления лимфатических узлов или метастазов. ПРОГНОЗ И ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ Отдаленные результаты лечения РЖ зависят от стадии заболевания к моменту его диагностики, гистологической структуры опухоли и своевременности начатого лечения. Прогноз у больных операбельным РЖ определяется в первую очередь стадией заболевания. Значимыми факторами прогноза являются также возраст пациента, гистологический подтип (кишечный или диффузный), локализация опухоли - дистальная или проксимальная часть желудка. При начальных формах рака желудка 5-летняя выживаемость в среднем составляет при I стадии - 87-100 %, при II стадии - 70-80 %, при III стадии - около 20 %. После радикальных операций при раке типа T1-2N0M0 выздоравливают более 80% больных. Наличие метастазов или прорастание серозной оболочки желудка в 2-3 раза ухудшает результаты. При прорастании в серозную оболочку (pT3) показатель 5-летней выживаемости падает до 50 %, а при наличии метастазов в регионарные лимфатические узлы составляет не более 20 %. Однако более половины больных РЖ поступают на лечение в запущенном состоянии, когда радикальная операция возможна лишь у 30-40 % из них. Большинство больных с распространенным РЖ умирают в течение первых двух лет от рецидивов и метастазов. |
