Рак желудка. Предраковык заболевания. Высшего образования читинская государственная медицинская академия министерства здравоохранения российской федерации
 Скачать 0.8 Mb. Скачать 0.8 Mb.
|
|
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ ЧИТИНСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ Кафедра факультетской хирургии с курсом урологии МЕТОДИЧЕСКАЯ РАЗРАБОТКАпрактического занятия по теме“Рак желудка. Предраковые заболевания“ Разработчики: доцент, к.м.н. Коновалова О.Г. к.м.н. Яшнов А.А. Обсуждена и утверждена на учебно-методическом заседании кафедры № 1 от 29 августа 2019 г. Актуальность Рак желудка (РЖ) остается одной из самых распространенных форм злокачественных опухолей человека: ежегодно в мире РЖ заболевают более 1 млн человек. РЖ продолжает занимать 2-е место в структуре заболеваемости россиян. Большинство больных РЖ приходится на возраст от 50 до 60 лет и до 25 % - на возраст от 40 до 50 лет. Мужчины болеют в 2 раза чаще, чем женщины. Несмотря на неуклонное снижение заболеваемости раком антрального отдела и тела желудка в большинстве стран мира, в последние годы наблюдается рост частоты аденокарциномы зон кардии и пищеводно-желудочного перехода. Рост заболеваемости в этой группе за последние 2 десятилетия XX века составил более 350 % (выше, чем других онкологических заболеваний). Так, в США частота аденокарциномы проксимального отдела желудка и зоны пищеводножелудочного перехода в 1960 г. составляла лишь 16 %, к началу 80-х - 44 %, а к концу 90-х годов - более 60 % от всех заболевших РЖ. Однако в целом, несмотря на увеличивающуюся частоту, суммарные показатели (аденокарцинома пищеводно-желудочного соединения и кардии) остаются намного ниже, чем в «некардиальном» отделе желудка. ЦЕЛЬ ЗАНЯТИЯ: подготовить студентов по теоретическим и практическим вопросам факультетской хирургии по теме “ Рак желудка. Предраковык заболевания”. Студенты должны на примере пациентов изучить клинику, дифференциальную диагностику рака желудка и предраковык заболеваний, принципы лечения, ведение больного в послеоперационном периоде. В результате освоения материала обучающийся должен: знать: современную классификацию, клиническую симптоматику заболеваний; клинические рекомендации (протоколы лечения) по вопросам оказания медицинской помощи пациентам; современные методы клинической и параклинической диагностики данной патологии; уметь: разработать пациенту план лечения с учетом течения болезни; обосновывать и планировать объем дополнительных лабораторных инструментальных исследований пациентов; владеть: алгоритмом выполнения основных лечебных мероприятий. ЗНАЧЕНИЕ ЭКЗОГЕННЫХ И ЭНДОГЕННЫХ КАНЦЕРОГЕНОВ Факторы, определяющие заболеваемость РЖ, связаны с социально-экономическим уровнем жизни. РЖ намного чаще встречается среди бедных слоев населения и реже - среди обеспеченных. Для развития РЖ особое значение имеют характер питания и образ жизни в первые 2 десятилетия жизни. К экзогенным факторам риска развития РЖ относится прежде всего диета с избытком поваренной соли (соленая рыба, мясо, овощи, морепродукты), вызывающая осмотическое повреждение эпителия и способствующая заселению слизистой оболочки желудка бактериями Н. pylori. Риск развития РЖ увеличивается при преобладании в пище углеводов, недостатке витаминов, микроэлементов. К эндогенным факторам, способствующим развитию РЖ, относят: дуоденогастральный рефлюкс, внутрижелудочное формирование эндогенных субстанций типа нитрозосоединений, нарушение всасываемости и повышенная утилизация витаминов и микроэлементов, генетические и иммунологические факторы, которые при условии сохраненного защитного слизистого барьера в желудке не проявляют канцерогенных свойств. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ЖЕЛУДКА. ГРУППА РИСКА Общепризнано, что РЖ закономерно предшествует ряд заболеваний, которые характеризуются как предрак. В 1978 г. комитет экспертов ВОЗ по изучению предрака желудка рекомендовал выделять предраковые состояния (факультативный предрак) и предраковые изменения - дисплазия (облигатный предрак). В настоящее время вместо термина «дисплазия слизистой оболочки желудка» используется термин «желудочная интраэпителиальная неинвазивная неоплазия». К предраковым состояниям относятся: • хронический гастрит различной этиологии, в том числе аутоиммунный гастрит типа А, сопровождающийся пернициозной анемией; • аденоматозные полипы желудка; • хроническая язва желудка; • резецированный по поводу доброкачественных заболеваний желудок; • болезнь Менетрие. Хронический гастрит (некоторые исследователи его рассматривают как гастропатию, так как атрофические и пролиферативные процессы превалируют над воспалительными) предшествует возникновению рака желудка в 73,5-85 % случаев. В желудке выделяют 2 основных типа полипов: аденоматозные и гиперпластические. Гиперплазиогенные и гиперпластические полипы в желудке встречаются примерно в 18-20 раз чаще, чем аденоматозные, и представляют собой отграниченные разрастания слизистой оболочки, выстланные перезрелым покровно-ямочным эпителием. У гиперпластических полипов часто имеются ножки, и они редко достигают размеров более 2 см. Гиперпластические полипы - не истинные опухоли, они возникают в результате нарушения репаративной регенерации слизистой оболочки (на отдельном ее участке) в ответ на постоянное раздражение повреждающими факторами. Предраковый потенциал таких полипов невелик. Аденоматозные полипы (аденомы) представляют собой аналог аденом толстой кишки. Эти новообразования имеют вид узла на широком основании. Микроскопически представляют собой тубулярные и тубулопапиллярные хаотические эпителиальные разрастания, выстланные высоким базофильным цилиндрическим эпителием, с вытянутыми и расположенными на различных уровнях ядрами и высоким ядерно-цитоплазматическим отношением. Частота малигнизации аденом чрезвычайно высока и колеблется, по данным большинства исследователей, в пределах 30-40 %. Роль хронической язвы желудка в возникновении рака желудка остается спорной. Одни авторы полностью (и не без оснований) отрицают всякую возможность озлокачествления хронической язвы желудка, считая, что РЖ возникает сразу, а язвенные проявления - это не что иное, как недиагностируемый рак на ранних стадиях. По мнению других исследователей, частота озлокачествления хронических язв достигает 65-80 %, а язву они считают неотъемлемым промежуточным звеном морфогенеза РЖ. Риск возникновения рака в культе желудка у больных, оперированных по поводу доброкачественных заболеваний, через 15-20 лет после резекции, особенно по Бильрот II, возрастает по сравнению с общей популяцией в 3-4 раза. Развитие рака в культе связывают с прогрессированием гастрита, в генезе которого важную роль отводят кишечно-желудочному рефлюксу; при этом наиболее выраженные изменения, а также наиболее частое развитие раковых опухолей определяются в зоне гастроэнтероанастомоза. Болезнь Менетрие - редкое заболевание с неизвестными этиологией и патогенезом, морфологически соответствующее картине гипертрофического гастрита. Риск развития РЖ при этом заболевании составляет 6-8 %. ПАТОМОРФОЛОГИЯ. ФОРМЫ РОСТА Диффузный и интестинальный типы опухоли РЖ подразделяют на 2 основные категории: ранний (early carcinoma) и распространенный (advanced carcinoma). На практике для морфологической характеристики распространенного РЖ применяется ставшая классической классификация, предложенная в 1926 г. R. Borrmann (рис.1). В этой классификации определены критерии четырех анатомических типов роста распространенного рака: 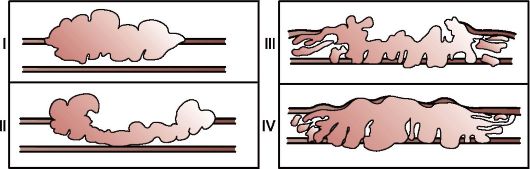 Рисунок 1. Типы роста распространенного рака желудка по R. Borrmann (1926): I - полиповидный; II - экзофитный изъязвленный; III - язвенно-инфильтративный; IV - диффузно-инфильтративный • тип I - полиповидный (polipoid) тип, обладающий экзофитным ростом в просвет желудка; • тип II - экзофитный изъязвленный (/ungating) тип опухоли, характеризующийся изъязвлением с приподнятыми краями и четкими границами - так называемый блюдцеобразный рак; • тип III - язвенно-инфильтративный (ulctrating) тип, имеющий вид изъязвления, без четких границ с окружающей слизистой оболочкой желудка и с интрамуральной инфильтрацией желудочной стенки; • тип IV - диффузно-инфильтративный (infiltrative) тип, распространяющийся поверхностно в слизистой и подслизистой оболочке с образованием плоских поражений с наличием мелких изъязвлений или без них. В распространенной стадии образуется диффузное циркулярное утолщение стенки желудка на значительном протяжении по типу пластического линита (linitis plastica) или «кожаной бутылки», зачастую с минимальными изменениями в слизистой оболочке. Международная гистологическая классификация опухолей желудка ВОЗ (2000) Эпителиальные опухоли Интраэпителиальная неоплазия - аденома Карцинома • Аденокарцинома: - кишечный (интестинальный) тип; - диффузный тип; - папиллярная; - тубулярная; - муцинозная; - перстневидно-клеточная. • Железисто-плоскоклеточный рак • Плоскоклеточный рак • Мелкоклеточный рак • Недифференцированный рак • Другие • Карциноид (хорошо дифференцированная эндокринная опухоль). Аденокарцинома подразделяется по степени дифференцировки на высокодифференцированную, при которой эпителиальные опухолевые комплексы состоят из высокого цилиндрического эпителия; умеренно дифференцированную - образованную более уплощенными кубическими клетками или солидными сливающимися друг с другом клеточными пластами; к малодифференцированной аденокарциноме отнесены опухоли, в которых с трудом можно определить железистоподобные комплексы. Муцинозная или коллоидная аденокарцинома представлена обширными озерами слизи, в которой обнаруживаются комплексы раковых клеток, формирующие тубулярные структуры, или разрозненных клеток, часто напоминающих перстневидные. По биологическому поведению не отличается от других типов аденокарциномы. Макроскопически муцинозные аденокарциномы имеют ослизневшний, пористый вид с блестящей поверхностью разреза. Перстневидно-клеточный рак представлен крупными, не связанными или слабо связанными между собой пузырьковидными опухолевыми клетками, напоминающими своеобразные перстни (signet ring), содержащие в цитоплазме большое количество слизи; по составу последняя может быть «желудочной», «кишечной» или смешанной. К недифференцированному раку относится опухоль, клетки которой имеют «рассыпной» характер роста и не формирующая железистоподобные структуры. Недифференцированный рак, как и аденокарцинома, происходит из камбиальных эпителиальных клеток слизистой оболочки желудка. В литературе, в основном японской, этот тип рака желудка обозначается также термином carcinoma simplex. В группу недифференцированного рака следует отнести и неклассифицируемый тип, который гистологически может напоминать злокачественную лимфому или саркому. Эпителиальное происхождение этой опухоли определяется лишь иммунологическим фенотипом (экспрессия цитокератинов). Дальнейший анализ этой группы с использованием иммуногистохимических методов позволит в будущем разделить эту группу на другие типы. Во многих случаях обнаруживаются сочетания различных гистологических форм РЖ. По мере инвазии карциномы в глубь стенки желудка комплексы опухолевых клеток зачастую утрачивают дифференцировку и предстают в виде мелких лимфоцитоподобных клеток, образуя тяжи и мелкие трубчатые структуры. Метастазирование. Стадии рака желудка Рак желудка метастазирует тремя путями: 1) лимфогенно; 2) гематогенно; 3) имплантационно по брюшине. Классификация TNM Международного противоракового союза - МПС (2002) В классификации МПС стадирование выполняется на всех этапах лечебного процесса, что отражается в индексе, располагающемся перед установлением стадии болезни: клиническое - cTNM, хирургическое - sTNM, патоморфологическое - pTNM, окончательное - fTNM и не меняется после первичного определения. Категория Т- первичная опухоль Tх - оценка первичной опухоли невозможна. T0 - первичная опухоль не обнаружена. Tis - преинвазивная карцинома*: интраэпителиальная опухоль без инвазии собственной пластинки слизистой оболочки (carcinoma in situ). T1 - опухоль, ограниченная слизистой оболочкой желудка и подслизистым слоем. T2 - опухоль проникает в мышечную пластинку слизистой оболочки или субсерозную оболочку**: T2a - опухоль прорастает в мышечную пластинку слизистой оболочки; T2b - опухоль поражает субсерозную оболочку. T3 - опухоль прорастает серозную оболочку (висцеральную брюшину) без инвазии в соседние органы***, ****. T4 - опухоль распространяется на соседние органы и ткани. Категория N - поражение регионарных лимфатических узлов N - разрешается отмечать только после гистологического исследования удаленного препарата. Nx - недостаточно данных для оценки регионарных лимфатических узлов. N0 - нет признаков метастатического поражения регионарных лимфатических узлов. N1 - имеются метастазы в 1-6 регионарных лимфатических узлах. N2 - имеются метастазы в 7-15 регионарных лимфатических узлах. N3 - имеются метастазы более чем в 15 регионарных лимфатических узлах. Категория М - отдаленные метастазы • Мх - недостаточно данных для определения отдаленных метастазов. • МО - нет признаков отдаленных метастазов. • М1 - имеются клинические, рентгенологические или операционные данные о наличии отдаленных метастазов, включая лимфатические узлы, кроме регионарных. Осложнения РЖ даже в операбельной стадии может вызывать ряд тяжелых осложнений. В.А. Самсонов (1989) выделяет 2 группы осложнений РЖ: 1-ю составляют осложнения болезни, 2-ю - послеоперационные осложнения и осложнения специфических методов лечения. В зависимости от преобладающих этиологических и патогенетических механизмов выделены следующие подгруппы осложнений: 1) обусловленные стенозирующим действием первичной опухоли; 2) вызванные распадом и изъязвлением первичной опухоли; 3) преимущественно токсического происхождения; 4) связанные с местным воздействием метастазов опухоли; 5) инфекционные; 6) тромбоэмболические; 7) смешанная группа. Из осложнений, обусловленных стенозирующим действием первичной опухоли, наиболее часто возникает стеноз привратника. При этом наблюдается нарушение эвакуаторной функции желудка, приводящее к расстройствам водно-солевого обмена. При карциноме проксимального отдела желудка присоединяется дисфагия. Среди осложнений, вызванных распадом и изъязвлением раковой опухоли желудка, чаще всего отмечаются желудочное кровотечение и перфорация опухоли. Кровотечение при раке желудка выявляется довольно часто, однако массивное профузное кровотечение встречается редко и наблюдается преимущественно при раке малой кривизны, прорастающем в крупные сосуды, печень, селезенку. Перфоративный РЖ составляет до 4 % всех случаев рака этого органа. Чаще перфорация происходит в свободную брюшную полость. Часто диагностику перфорации при РЖ затрудняют атипичность и стертость клинических проявлений, особенно при сочетании с кровотечением, прикрытии перфорационного отверстия соседними органами, наличии асцита, а также при перфорации в полые органы. Распад опухоли способствует ее инфицированию, возникновению флегмон и абсцессов, что может проявиться повышением температуры тела и местными симптомами со стороны брюшной полости и других органов, в которых развился гнойный процесс. Метастазы РЖ оказывают как общее действие на организм (интоксикация продуктами метаболизма опухоли), так и местное. Метастазы РЖ во внутренние органы вызывают нарушение функции последних. Среди этих нарушений следует отметить печеночную и дыхательную недостаточность, развитие обтурационной кишечной непроходимости, межкишечных свищей, панмиелофтиза при множественных метастазах в костный мозг. Из группы токсических осложнений чаще всего наблюдается истощение. Его развитие может быть обусловлено общим токсическим воздействием продуктов распада опухоли, интоксикацией при возникновении инфекционных процессов, неполноценным питанием при наличии анорексии (отсутствие аппетита) и стеноза входного или выходного отделов желудка. У больных со стенозирующим раком развиваются нарушения азотистого и электролитного обмена, гипокалиемия, дефицит белка с гипоальбунемией, задержка натрия и хлора в организме. Общая анемия, часто сопровождающая РЖ, может быть обусловлена всеми вышеперечисленными факторами. Токсическое воздействие при опухолевом распаде может влиять на сердечную мышцу, вызывая в ней дистрофические изменения и осложняя течение сопутствующей сердечной патологии (например, ишемической болезни сердца). Клиническим проявлением этих изменений может быть сердечно-сосудистая недостаточность. Оперативное вмешательство у ряда больных усугубляет скрытую сердечно-сосудистую недостаточность, которая начинает проявляться как осложнение послеоперационного периода. Это же можно отнести к некоторым случаям острой почечной и печеночной недостаточности. Из инфекционных осложнений при РЖ преобладает очаговая пневмония. При этом у значительной части оперированных больных она развивается как осложнение вмешательства и послеоперационного периода, и в большинстве случаев ее следует рассматривать как проявление аутоинфекционного процесса в бронхах и легких. В патогенезе данного осложнения, кроме нарушений дренажной функции бронхиального дерева и кровообращения, большое значение имеют иммуннодепрессия и нарушение нервной регуляции функции дыхательной системы. Все перечисленные нарушения могут усугубляться вследствие травматизации нервных стволов (например, при перерезке блуждающих нервов, особенно при гастрэктомиях и проксимальных резекциях желудка) |
