ГЛАВА 3 ЗАБОЛЕВАНИЯ ГЛОТКИ. Заболевания глотки labor recedet, bene factum non abscedet. Трудности уйдут, а благое дело останется
 Скачать 1.38 Mb. Скачать 1.38 Mb.
|
|
Консервативная терапия включает методы местного воздействия на миндалины и общеукрепляющую терапию. Наиболее распространенным и эффективным местным методом лечения является промывание лакун миндалин (разработан Белоголововым Н.В. и Ермолаевым В.Г.). Под контролем зрения поочередно через каждую лакуну в крипту вводится тонкая специальная канюля, соединенная со шприцем, и под давлением антисептическим раствором вымывают содержимое лакун (рис. 3.21). Промывают, как правило, 2-3 крипты верхнего полюса миндалины. Эти крипты своими ответвлениями обычно связаны с другими, поэтому происходит промывание и дренирование многих крипт. Курс лечения состоит из 10-15 промываний, которые проводятся через день. Промывание растворами антибиотиков не имеет преимуществ, а отрицательного их влияния нельзя избежать, поэтому нецелесообразно вводить 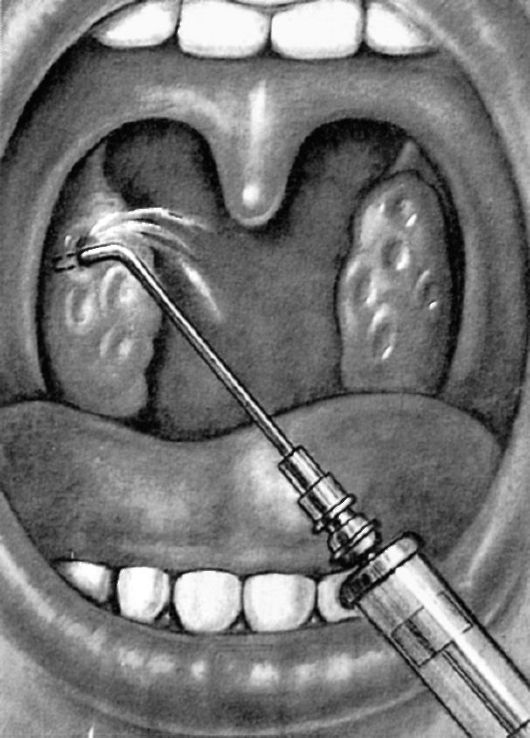 Рис. 3.21. Промывание лакун миндалин Рис. 3.21. Промывание лакун миндалинв крипты антибиотики. После промывания смазывают поверхность миндалины раствором Люголя, йодиноля, 5% колларголом. Необходимо указать, что фармакологические свойства лекарственного вещества, в том числе и антибиотика, решающего значения в механизме действия лекарственных процедур не имеют. Основной эффект оказывается чисто механическим вымыванием содержимого лакун и восстановлением их дренирующей функции. Методы полоскания слизистой оболочки глотки антисептиками, отсасывания, выдавливания содержимого лакун специальным крючком в лечебной практике мало применяются, поскольку они малоэффективны и травматичны. Некоторые авторы предлагают вводить лекарственные вещества в ткань самой миндалины и околоминдаликовую клетчатку, для чего используются различные антибиотики, ферменты, гормоны, анестетики и др. Эффективность этих методик не подтверждена, и всегда сохраняется опасность внесения инфекции при прохождении иглы через инфицированные ткани миндалины и абсцедирования, что встречалось в практике, поэтому данный метод не рекомендуется к применению.
• Среди различных методов консервативного лечения нёбных миндалин важное место занимают физиотерапевтические процедуры: Ультрафиолетовое облучение может применяться наружным (на область региональных лимфатических узлов) и внутриротовым методом непосредственно на миндалины через специальный тубус. Курс лечения состоит из 10-15 сеансов. УФ-облучение повышает резистентность миндалин, улучшает барьерную функцию, стимулирует местные и общие иммунологические процессы, оказывает антимикробный эффект. • УВЧ (СВЧ), лазер - на подчелюстную область производится ежедневно, курс 10-12 сеансов; воздействуя на миндалины и лимфатические узлы, вызывает расширение мелких кровеносных сосудов и прилив крови к очагу воспаления. • Использование ультразвуковых аэрозолей, с помощью которых производится направленное осаждение лекарственных препаратов на слизистую оболочку миндалин. В качестве лекарственных веществ могут быть использованы 1% р-р диоксидина, суспензия гидрокортизона, гумизоль, лизоцим, сок коланхоэ и др. Проводится 8-12 процедур через день, по 10-15 мин каждая. • Лечебная грязь и озокерит в виде аппликаций (температура 42- 45 °С) продолжительностью 15 мин, 10-12 воздействий на курс. По данным многих исследователей, эти природные факторы обладают гипосенсибилизирующим, противовоспалительным эффектом. • Рентгенотерапия при хроническом тонзиллите не получила широкого распространения и в настоящее время представляет лишь исторический интерес. Противопоказаниями к физиотерапевтическим процедурам являются декомпенсация сердечно-сосудистой системы, стенокардия, беременность, онкологические заболевания. Важным компонентом консервативного лечения при хроническом тонзиллите являются средства, повышающие резистентность организма: витамины С, В, Е, К, биостимуляторы (апилак, алоэ и др.), иммунокорректоры (полиоксидоний, деринат и др.), вакцины (ИРС- 19, иммудон, рибомунил и др.).
Полухирургические методы лечения хронического тонзиллита в настоящее время применяются редко и также представляют только исторический интерес. К ним относятся методы выжигания всей миндалины с помощью накаливающегося наконечника - так называемая гальванокаустика, при этом производят выжигание лакун миндалин с целью превращения их в широкие каналы, открытые в просвет глотки. Отрицательными сторонами подобных вмешательств являются длительность и болезненность процедур (сеансы проводятся многократно в течение 6-7 дней, выраженный спаечнорубцовый процесс, последующие рецидивы и др.). Ограниченно применяется криохирургический метод. Криотонзиллотомия - метод вымораживания миндалин с помощью криоаппликатора, в замкнутой системе которого циркулирует жидкий азот при температуре -195 °С. Учитывая отсутствие крово- течения и малую болезненность, этот метод может использоваться у больных с системными заболеваниями крови, при повышенной кровоточивости, а также у ослабленных больных, когда имеются противопоказания к тонзиллэктомии по общесоматическому статусу. Следует учитывать, что криохирургический метод предполагает несколько этапов в течение 1,5 мес, при этом не всегда удается произвести полное удаление миндалин. Хирургические методы. Наиболее распространенным методом лечения хронического тонзиллита является тонзиллэктомия - полное удаление нёбных миндалин вместе с прилежащей капсулой (рис. 3.22). Показаниями к тонзиллэктомии являются следующие формы хронического тонзиллита. • Хронический тонзиллит простой или токсико-аллергический формы I степени при отсутствии эффекта от консервативного лечения. • Хронический тонзиллит токсико-аллергический II степени. • Хронический тонзиллит, осложненный паратонзиллитом, или наличие в анамнезе паратонзиллярных абсцессов.
• Тонзилогенный сепсис. Противопоказанием к тонзиллэктомии является: • наличие порока сердца с явлениями выраженной сердечной недостаточности II-III степени; • тяжелая степень сахарного диабета, при наличии кетонурии; • хронические заболевания почек с выраженной почечной недостаточностью; • гемофилия и другие заболевания кроветворной системы, сопровождающиеся геморрагическим диатезом; • активная форма легочного туберкулеза. Временно противопоказана операция при наличии кариозных зубов, острых воспалительных заболеваний (в том числе при ангине), во время менструаций, в последние недели беременности. Подготовка к операции, как и при других плановых оперативных вмешательствах, включает: осмотр терапевта, рентгенографию органов грудной клетки и при наличии патологии - осмотр соответствующих специалистов и лабораторные исследования (клинический анализ крови, мочи, анализ крови на ВИЧ-инфекцию, кровь на RW, HBS-антиген). Среди гематологических исследований стоит обратить внимание на длительность кровотечения и показатели свертываемости крови. Кроме того, необходима ЭКГ, санация зубов. За 2-3 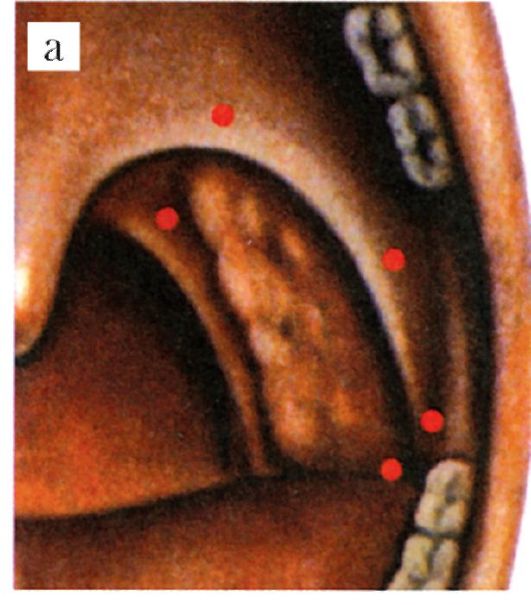 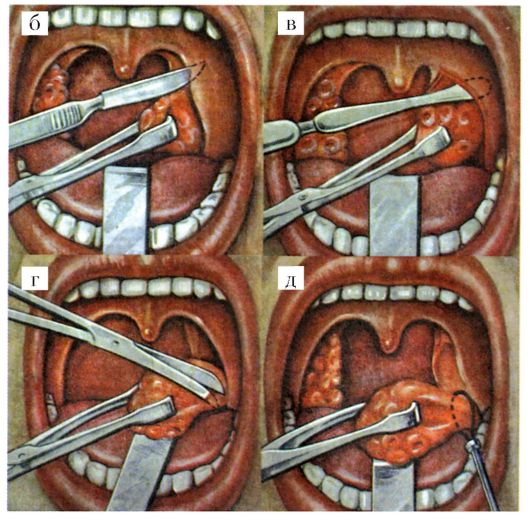 Рис. 3.22. Тонзиллэктомия: а - места введения анестетика; б, в, г, д - этапы оперативного вмешательства Рис. 3.22. Тонзиллэктомия: а - места введения анестетика; б, в, г, д - этапы оперативного вмешательствадня до операции у больного берут мазок слизи с миндалин и исследуют на наличие дифтерийной палочки (бацилл Леффлера). Больным с соматическими заболеваниями нужна соответствующая предоперационная подготовка. При гипертонической болезни необходимо назначение гипотензивных средств, у больных с сахарным диабетом для повышения окислительных процессов и профилактики гипергликемии в результате операционного стресса рекомендуется повысить прием углеводов и, соответственно, количество вводимого инсулина; у больных с ревматизмом и нефритом операцию желательно проводить на фоне противорецидивного лечения антибиотиками (пенициллинового ряда).
Для профилактики кровотечения больному желательно за 3-5 дней до операции назначить препараты кальция, аскорбиновую кислоту, викасол. Накануне операции назначают седативные средства, за 30-40 мин до операции производят премедикацию с наркотическим анальгетиком, атропином и антигистаминным препаратом. В большинстве случаев тонзиллэктомия производится под местной анестезией в сидячем положении больного. При необходимости используется интубационный наркоз. При местной анестезии производится пульверизация слизистой ротоглотки 10% лидокаином или смазывание 1-2% р-ром кокаина нёбных дужек, миндалин и корня языка для снятия рвотного рефлекса. Затем производится инфильтрационная анестезия (1% новокаином, тримекаином, 2% лидокаином и др.). Некоторые авторы предлагают добавлять к анестетику 0,1% адреналин, однако, учитывая побочные сосудистые эффекты, мы не рекомендуем этого. Инъекции анестетика производятся тонкой длиной иглой, чаще всего из 4-5 точек (см. рис. 3.22): • над верхним полюсом миндалины, где сходятся вместе передняя и задняя дужки; • в область среднего отдела миндалины; • в область нижнего отдела миндалины (у основания передней дужки); • в область задней дужки миндалины. Во всех случаях игла вводится рядом с миндалиной на глубину около 1 см, при каждом вколе инъецируется 2-3 мл р-ра. Начинать операцию можно через 3-5 мин после окончания инъекций. Основной задачей операции является полное удаление миндалин вместе с кап- сулой. Необходимым условием этого является проникновение конца элеватора за капсулу миндалины, после чего отсепаровка легко удается. Узким загнутым распатором или элеватором между нёбно-язычной дужкой и миндалиной проникают за капсулу миндалины. Вылущивание миндалины можно осуществлять доступом с верхнего или среднего отдела - большого различия в этом нет. Иногда в области входа инструмента делают надрез слизистой оболочки скальпелем. После выделения верхнего полюса миндалины берут его на зажим, отводят несколько медиально и острым распатором (элеватором) отсепаровывают миндалину, начиная с верхнего полюса, от нёбно-язычной и нёбно-глоточной дужек; далее отсепаровывают средние отделы и доводят до нижнего полюса. При отсепаровке ткань миндалины следует перехватывать щипцами вместе с капсулой, иначе миндаликовая ткань рвется и ее трудно удержать.
Нижний полюс миндалины капсулы не имеет и отсекается петлей (чаще всего петлей Бохона), при этом миндалина максимально отводится медиально, а петля прижимается к боковой стенке, чтобы вся миндалина и ее нижний полюс прошли через петлю и были отсечены одним блоком. После операции необходимо тщательно осмотреть нищи миндалин для выяснения, во-первых, нет ли кровотечения, во-вторых, нет ли остатков миндалины. Необходимо доудалить остатки миндалин, которые могут быть в области верхнего и нижнего полюсов. На кровоточащие сосуды накладывают зажимы, а затем кетгутовые лигатуры. Необходимо следовать старому правилу, что больной после тонзиллэктомии может быть перевезен из операционной в палату лишь при наличии сухих ниш. При тонзиллэктомии необходимо учитывать расстояние от нёб- ной миндалины до сосудистого пучка шеи, расположенного в парафарингеальном пространстве. По окончании операции больного доставляют в палату на сидячей каталке и укладывают в постель обычно на правый бок. На шею кладут пузырь со льдом, который через 1-2 мин попеременно смещается на левую и правую стороны. Как правило, после операции в первые сутки наблюдается обильная саливация, но больной не должен проглатывать слюну, поэтому ему рекомендуют дышать открытым ртом; под щеку подкладывают пеленку для сбора стекающей слюны с примесью крови. Сплевывание, отхаркивание запрещают. В первые сутки после операции у больного беспокоит боль при глотании и кашель, для уменьшения которых назначают наркотические анальгетики. В первый день после операции больному не рекомендуется есть, пить и разговаривать. В последующие 4-5 дней питание должно быть не горячим, в жидком или кашеобразном виде. Постельный режим 1-2 дня. В первые два дня после операции полоскание горла не применяется, так как в этот период раневая поверхность еще не покрыта фибрином. Затем разрешается легкое, не форсированное полоскание горла различными антисептиками (шалфей, ромашка, мать-и-мачеха и др.). Время нахождения в стационаре 4-5 дней, освобождение от работы на 10 дней. В последующем не рекомендуются физические нагрузки в течение 3 нед.
У больных хроническим тонзиллитом и сопряженными заболеваниями (ревматизм, полиартрит, нефрит, эндокардит и др.) с целью профилактики обострения этих процессов рекомендуется в послеоперационном периоде провести курс пенициллинотерапии и противоревматическое лечение. Операция должна проводиться в стадии стойкой ремиссии сопряженного заболевания. ОСЛОЖНЕНИЯ ПОСЛЕ ТОНЗИЛЭКТОМИИ Одним из наиболее частых и опасных осложнений тонзиллэктомии является кровотечение. Значительное кровотечение может возникнуть как во время операции, так и в разные сроки, чаще в первые сутки после нее. Сосудистое кровотечение может быть локальным или паренхиматозным, артериальным или венозным, явного или скрытого характера. Во время оперативного вмешательства возникает незначительное кровотечение. При этом прекращать операцию не следует, необходимо быстро вылущить миндалину, снять ее петлей и затем дифференцировать источник кровотечения и проводить гемостаз. При умеренном или сильном кровотечении необходимо останавливать его уже во время операции. Для этого нужно вложить уже в частично отсепарованную часть ниши марлевый шарик для промокания крови и после удаления его наложить зажим Кохера и продолжить операцию, затем лигировать сосуд. При кровотечении в послеоперационном периоде необходимо произвести тщательную фарингоскопию, тонзиллярную нишу осво- бодить от кровяных сгустков и произвести осмотр наиболее опасных участков геморрагии: • в верхнем углу ниши миндалины, в углу передней и задней дужки (верхняя тонзиллярная артерия - ветвь нисходящей нёб- ной артерии); • в среднем полюсе тонзиллярной ниши, отведя в сторону переднюю дужку (передняя тонзиллярная артерия - ветвь восходящей нёбной артерии); • в самом нижнем отделе ниши (ветви язычной артерии).
При идентификации источника кровотечения необходимо наложить кровоостанавливающий зажим Кохера или Пеана. Иногда бывает достаточно подержать зажим несколько минут, затем можно убрать. Если этого недостаточно, производят лигирование сосуда кетгутом. Нередко инфильтрация («обкалывание») области кровотечения анестетиком (2-3 мл 1% р-ра новокаина, 1% р-ра лидокаина) оказывается достаточной для остановки незначительного кровотечения. Иногда целесообразно тампон или марлевую салфетку, пропитанную кровоостанавливающим препаратом, оставить на несколько часов в тонзиллярной нише. Во избежание аспирации тампона накладывают стягивающие швы на дужки поверх введенного в нишу марлевого тампона. Одновременно проводится медикаментозная гемостатическая терапия - дицинон (этамзилат натрия) внутримышечно 2,0; 10% р-р хлорида или глюконата кальция внутривенно, переливание гемостатических доз крови (до 100 мл), 5% р-р аминокапроновой кислоты внутривенно. При тяжелом и массивном кровотечении невозможно даже сразу установить, в каком месте находится кровоточащий сосуд. В таких экстремальных случаях необходимо немедленно, не теряя хладнокровия, указательным и средним пальцами ввести в тонзиллярную нишу достаточно крупный марлевый тампон и плотно прижать его к боковой стенке глотки. Через 3-5 мин можно на секунду удалить тампон, что дает возможность определить кровоточащий участок и наложить на нее зажим. Можно прижать тампон к кровоточащей нище специальным щечным зажимом, одна бранша которого прижимает тампон, а другая лежит снаружи на щеке (зажим Микулича). В очень редких случаях приходится перевязывать наружную сонную артерию, что не вызывает каких-либо осложнений. 3.7. ГИПЕРТРОФИЯ НЁБНЫХ МИНДАЛИН Увеличение нёбных миндалин, как и увеличение остальной лимфаденоидной ткани глоточного кольца, чаще встречается в детском возрасте. Причинами гипертрофии могут служить частые повторные острые воспаления или же она является отражением врожденной общей гиперплазии лимфаденоидной ткани.
Клиника. Увеличенные нёбные миндалины могут являться причиной нарушения дыхания и дикции, а иногда и приема пищи. В тех случаях, когда наряду с нёбными миндалинами увеличены и аденоиды, дыхательная функция резко нарушена, ребенок плохо спит, возникает кашель по ночам, храп, частое пробуждение, в связи с гипоксией мозга могут развиваться нервно-психические расстройства. Диагностика не представляет особых затруднений и основывается на характерной фарингоскопической картине. Условными ориентирами для определения степени гипертрофии миндалин (по Преображенскому Б.С.) являются горизонтальная линия, мысленно проведенная от нёбно-язычной дужки по краю язычка, и вертикальная - через середину язычка, расстояние между ними делится на три части (рис. 3.23): • гипертрофия I степени - увеличение миндалины на 1/3 этого расстояния; • II степени гипертрофии - миндалина занимает 2/3 промежутка; • III степень гипертрофии - доходит до язычка, и миндалины соприкасаются друг с другом. Гипертрофия нёбных миндалин не является признаком воспалительного процесса, однако ее необходимо дифференцировать с хроническим гипертрофическим тонзиллитом, который характеризуется частыми анги- 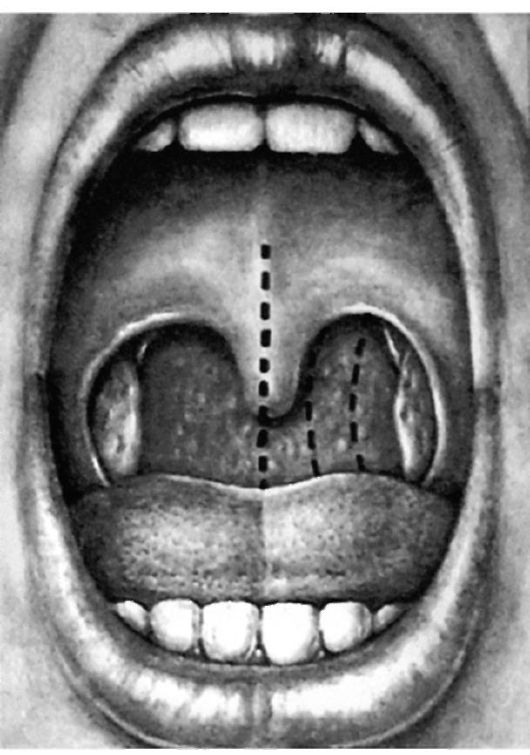 Рис. 3.23. Оценка степени гипертрофии нёбных миндалин Рис. 3.23. Оценка степени гипертрофии нёбных миндалиннами в анамнезе и фарингоскопическими признаками хронического воспаления. Кроме того, простую гипертрофию нёбных миндалин необходимо дифференцировать с опухолевыми процессами - лимфосаркомой (как правило, поражение одной миндалины), лимфогранулематозом, при котором наблюдается гиперплазия периферических лимфоузлов. Для опухолевых процессов характерна асимметрия, повышенная плотность ткани, изъязвления и регионарные метастазы. Исследование крови и биопсия с гистологическим исследованием проясняют диагноз. В редких случаях под видом гипертрофии может скрываться внутриминдаликовый «холодный» абсцесс или киста, распознаванию которых могут помочь флюктуация при пальпации и получение гноя при пункции с отсасыванием.
|
