Нарушения ритма. Задача 40 K000197 Основная часть
 Скачать 2.37 Mb. Скачать 2.37 Mb.
|
|
Нарушения ритма Ситуационная задача 40 [K000197] Основная часть В кардиологическое отделение госпитализирован больной К. 24 лет, студент. Жалобы на одышку при ходьбе до 100 м, усиление одышки в горизонтальном положении, сердцебиение, общую слабость, отѐки на ногах. В течение 2 месяцев отмечает появление одышки, слабости. Неделю назад появились перебои в работе сердца и сердцебиение, с этого же времени появились отѐки на ногах. Из перенесѐнных заболеваний отмечает ОРЗ, аппендэктомию в детском возрасте, грипп около 4 лет назад. Объективно: общее состояние тяжѐлое. Кожа бледная. Отѐки голеней, стоп. Периферические лимфатические узлы не увеличены. Притупление перкуторного звука в нижних отделах лѐгких. Дыхание везикулярное, в нижних отделах крепитирующие хрипы, ЧДД - 26 в минуту. Верхушечный толчок в VI межреберье на 3 см кнаружи от левой среднеключичной линии. Границы относительной тупости сердца: правая - на 2 см кнаружи от правого края грудины, верхняя - II межреберье по левой среднеключичной линии, левая - по передней подмышечной линии. Тоны сердца приглушены, систолический шум на верхушке и в V точке аускультации. Ритм сердца неправильный, ЧСС – 122 удара в 1 минуту, АД - 100/80 мм рт. ст., средний пульс - 105 в минуту, неритмичный. Размеры печени по Курлову - 14×11×10 см. Общий анализ крови: гемоглобин - 125 г/л, лейкоциты - 4,0×109/л, СОЭ - 10 мм/ч. При рентгенографии органов грудной клетки выявлен синдром кардиомегалии. Эхо-КС: дилатация левого и правого желудочков, диффузный гипокинез, фракция выброса - 28%. ЭКГ: фибрилляция предсердий, ЧЖС - 132 в 1 минуту. Вопросы: 1. Предположите наиболее вероятный диагноз. 2. Какие изменения миокарда выявляются при гистологическом исследовании при данном заболевании? 3. Перечислите ЭКГ признаки фибрилляции предсердий. 4. Назначьте лечение данному пациенту. 5. Нуждается ли пациент в восстановлении синусового ритма? Ответ: 1. Дилатационная кардиомиопатия. Нарушение ритма по типу постоянной формы фибрилляции предсердий, тахисистолия. ХСН IIБ ст. III ФК. 2. При гистологическом исследовании выявляются неспецифические изменения: дегенерация и некроз кардиомиоцитов, инфильтрация миокарда мононуклеарными клетками, зоны фиброза. 3. Отсутствие зубца Р, нерегулярный ритм (разные по продолжительности интервалы RR), узкие комплексы QRS (у большинства больных), наличие волн фибрилляции f. 4. Показаны диуретики, ингибиторы АПФ (или блокаторы рецепторов ангиотензина II), β-адреноблокаторы (Бисопролол, Метопролол-ретард, Карведилол), антагонисты альдостерона, сердечные гликозиды, антикоагулянты. 5. Учитывая данные ЭХОКГ-исследования (значительное снижение ФВ левого желудочка и дилатацию левых камер сердца, в первую очередь, левого предсердия) пациент в восстановлении сердечного ритма не нуждается. Ситуационная задача 71 [K000254] Основная часть Больная Б. 38 лет предъявляет жалобы на одышку при незначительной физической нагрузке, быструю утомляемость, слабость, эпизоды удушья, возникающие в горизонтальном положении, отѐки голеней и стоп. В возрасте 17 лет был выявлен ревматический порок сердца - недостаточность митрального клапана. При осмотре: состояние тяжелое. Акроцианоз. Отѐки голеней и стоп. ЧДД - 24 в минуту. При сравнительной перкуссии лѐгких справа ниже угла лопатки отмечается притупление перкуторного звука. При аускультации ослабленное везикулярное дыхание, в нижних отделах - небольшое количество влажных мелкопузырчатых хрипов. Левая граница сердца - на 3 см кнаружи от среднеключичной линии в VI межреберье. Аускультативная картина соответствует имеющемуся пороку. Ритм сердечных сокращений неправильный, ЧСС - 103 удара в минуту. АД - 110/65 мм рт. ст. Живот увеличен в объѐме за счѐт ненапряжѐнного асцита, мягкий, безболезненный. Размеры печени по Курлову - 13×12×10 см. Печень выступает из-под края рѐберной дуги на 3 см, край еѐ закруглѐн, слегка болезненный. На ЭКГ ритм неправильный, зубцы P отсутствуют. Вопросы: 1. Выделите ведущий синдром. 2. Установите предварительный диагноз. 3. Наметьте план обследования пациента на первом этапе. 4. Определите тактику лечения. 5. К какому специалисту необходимо направить пациентку и с какой целью? Ответ: 1. Синдром хронической сердечной недостаточности по большому и малому кругам кровообращения. 2. Хроническая ревматическая болезнь сердца: ревматический порок сердца - недостаточность митрального клапана. Фибрилляция предсердий, впервые выявленная. ХСН II Б (III – поражена печень, формируется цирроз) стадия, ФК IV. 3. Пациенту рекомендовано: общий анализ крови, общий анализ мочи, ЭКГ, Эхокардиография, рентгенография органов грудной клетки. 4. Ингибиторы АПФ, Дигоксин, бета-адреноблокаторы, диуретики, ацск, калий 5. Необходимо направить больную на консультацию к врачу-сердечно-сосудистому хирургу для обсуждения хирургической коррекции порока. Ситуационная задача 81 [K000311] Основная часть Больной 65 лет с диагнозом «гипертоническая болезнь II степени, ИБС, стенокардия напряжения стабильная, ФК II, гиперлипидемия (ОХС – 6 ммоль/л, ЛПНП – 4 ммоль/л, ЛПВП – 1,0 ммоль/л), хроническая сердечная недостаточность (ХСН) II стадия, ФК II». АД – 135/95 мм рт. ст., имеется фибрилляция предсердий, постоянная форма, ЧСЖ – 85 ударов в минуту. Больной получает лечение: Эналаприл по 5 мг 2 раза, Нифедипин по 10 мг 2 раза, Изосорбитадинитрат пролонгированный 40 мг 2 раза, Гипотиазид 25 мг 1 раз утром, Дигоксин 0,25 мг 1 раз в сутки, Верапамил по 120 мг 3 раза. Состояние больного не улучшается. Вопросы: 1. Оцените обоснованность получаемых препаратов. 2. Какая группа препаратов является важнейшей при ИБС, ХСН и фибрилляции предсердий? 3. Какие осложнения возможны при постоянной форме фибрилляции предсердий? Какие меры профилактики должны быть предприняты? 4. Какой антикоагулянт необходим? Каковы меры контроля эффективности и безопасности? 5. Каковы меры по борьбе с гиперлипидемией у больного? Ответ: 1. Нифедипин назначен необоснованно, так как дигидропиридины короткого действия исключены из постоянного лечения артериальной гипертензии (вызывает рефлекторную активацию симпатической нервной системы). За счѐт этого действия он не только не показан при АГ, но и противопоказан при ИБС и фибрилляции предсердий. Изосорбитадинитрат является препаратом 2 ряда при ИБС, может ухудшить гемодинамику при ХСН, а Верапамил подавляет почечную экскрецию дигоксина. 2. Это ß- адреноблокаторы: Бисопролол, Метопролол, Карведиол. 3. При фибрилляции предсердий возможно образование тромба в предсердии и усугубление гемодинамики при ХСН, необходимы антикоагулянты. Возможно ухудшение гемодинамики из-за высокой частоты желудочковых сокращений (85 ударов в минуту). 4. Одним из рекомендованных антикоагулянтов при фибрилляции предсердий является варфарин в стартовой дозе 2,5 мг 1 раз в день. Первое определение МНО необходимо через 36 часов после первой дозы, затем каждые 3 дня. Целевой уровень МНО– 2-3. 5. Гипохолестериновая диета и назначение статинов – Симвастатин, Аторвастатин, Розувастатин в стартовой дозе 10 мг. Ситуационная задача 114 [K000439] Основная часть Больной Ф. 78 лет вызвал врача-терапевта участкового на дом с жалобами на приступы сердцебиения, перебои в работе сердца, которые сопровождаются слабостью, одышкой. Приступы аритмии стали беспокоить последние шесть месяцев, продолжительностью несколько минут, проходят самостоятельно при перемене положения тела. Из анамнеза известно, что последние несколько лет стала снижаться память, редко отмечает повышение АД до 160/90 мм рт. ст. Перенесѐнные заболевания: язвенная болезнь двенадцатиперстной кишки, очаговая пневмония. В настоящее время – пенсионер, работал преподавателем в вузе. Вредных привычек не имеет. При осмотре состояние больного средней тяжести. Телосложение правильное, рост – 168 см, вес – 70 кг. Форма грудной клетки коническая, дыхание свободное через нос. Заметна пульсация шейных вен. ЧД – 17 ударов в минуту. При перкуссии звук ясный, лѐгочный, границы лѐгких в пределах нормы. При аускультации дыхание жѐсткое, хрипов нет. Система кровообращения. Границы относительной сердечной тупости: правая – правый край грудины, левая – на 1 см кнутри от левой среднеключичной линии, верхняя - верхний край III ребра. При аускультации тоны сердца приглушены, ритмичные. ЧСС – 112 ударов в минуту, дефицит пульса. АД – 130/80 мм рт. ст. Живот мягкий, безболезненный во всех отделах. Печень не пальпируется, размеры по Курлову – 9×8×7 см. Общий анализ крови и мочи без патологии. В биохимическом анализе крови определяется высокий уровень холестерина. Записана ЭКГ: зубцы Р во всех отведениях отсутствуют. Между комплексами QRS, мелкие волны «f» , частота желудочков 110-150 в минуту. Вопросы: 1. Какое нарушение ритма у больного? 2. С какими наджелудочковыми аритмиями необходимо провести дифференциальный диагноз? 3. Какие дополнительные методы обследования вы назначите больному? Обоснуйте ответ. 4. На основании каких параметров оценивается риск развития инсульта и системных тромбоэмболий (ТЭО) у данного больного? Является ли необходимым назначение антикоагулянтов у данного больного? 5. Перечислите, что относится к сердечно-сосудистым и другим состояниям, ассоциирующимся с фибрилляцией предсердий. Назовите, какие состояния ассоциируются с развитием фибрилляции предсердий у данного больного. Ответ: 1. На основании ЭКГ, зарегистрированной во время приступа аритмии, у больного пароксизмальная форма фибрилляции предсердий, тахисистолический вариант. 2. Предсердная тахикардия, трепетание предсердий, частая предсердная экстрасистолия, двойное антероградное проведение через атрио-вентрикулярный узел. Могут характеризоваться частыми нерегулярными интервалами RR и имитировать фибрилляцию предсердий. 3. Суточное мониторирование ЭКГ для выявления формы нарушения ритма сердца. 4. Определение риска развития инсульта и системных тромбоэмболий проводится согласно шкале CHA2DS2-VASc. С учѐтом возраста пациента, наличия АГ риск ТЭО по шкале CHA2DS2-VASc > 2 баллов (3 балла), что является основанием для назначений антикоагулянтной терапии. 5. С фибрилляцией предсердий ассоциируются: структурное заболевание сердца, возраст, артериальная гипертония, клинически выраженная сердечная недостаточность, тахиаритмическая кардиомиопатия, поражение клапанов сердца, первичные кардиомиопатии, ишемическая болезнь сердца, нарушение функции щитовидной железы, избыточная масса тела и ожирение, сахарный диабет, хроническая обструктивная болезнь лѐгких, апноэ во время сна, хроническая болезнь почек. Из известных на момент осмотра больного состояний, ассоциирующихся с фибрилляцией предсердий, являются возраст и артериальная гипертония. Ситуационная задача 135 [K001951] Основная часть Больная Б. 38 лет поступила в клинику в связи с развитием около 5 дней назад одышки при обычных физических нагрузках, учащѐнного неритмичного сердцебиения. В детстве страдала частыми ангинами, которые прекратились в подростковом возрасте; тонзиллэктомия не проводилась. Ежегодно переносит острую респираторную вирусную инфекцию (ОРВИ), неоднократно отмечала появление герпетической сыпи на губах. За месяц до появления указанных жалоб перенесла опоясывающий герпес, по поводу которого проводилась симптоматическая терапия. Физические нагрузки переносила хорошо. При осмотре: состояние относительно удовлетворительное. Температура тела 37,2°С, озноба нет. Конституция нормостеническая. Кожные покровы чистые. Отѐков нет. ЧД - 22 в минуту, дыхание жѐсткое в базальных отделах, хрипов нет. ЧСС - 115 ударов в минуту, ритм неправильный, дефицит пульса - до 10 в минуту. АД - 110/70 мм рт. ст. Живот мягкий, безболезненный, печень и селезѐнка не увеличены. В анализах крови: СРБ - 5,6 мг/л, АСЛО - 125 МЕ/л (норма 0-125 МЕ/л). ЭКГ. 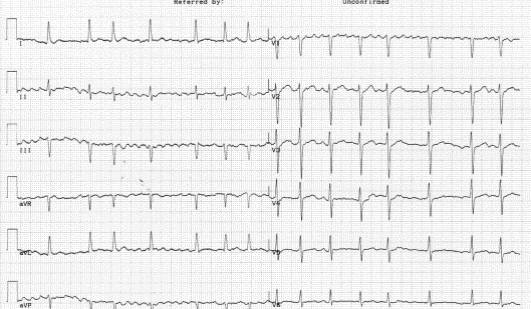 Вопросы: 1. Расшифровать ЭКГ, указать, какие изменения Вы видите у пациентки на ЭКГ. 2. Предложите наиболее вероятный диагноз. 3. С какими заболеваниями следует проводить дифференциальный диагноз у данной больной, учитывая клиническую картину и данные ЭКГ? 4. Составьте и обоснуйте план дополнительного обследования пациентки. 5. Определите и обоснуйте тактику ведения данной пациентки. Какие первоочередные лечебные мероприятия показаны больной? Ответ: 1. Фибрилляция предсердий (мерцательная аритмия). О наличии мерцательной аритмии свидетельствуют отсутствие зубца Р и неправильный ритм (непостоянство интервалов RR) - последнее обстоятельство исключает диагноз АВ узловой тахикардии. Положительная полярность комплекса QRS в отведениях I и aVF свидетельствует о нормальном расположении ЭОС. 2. Наиболее вероятный диагноз - «неревматический (инфекционно-аллергический) миокардит». В пользу наличия у больной неревматического миокардита говорит связь развития аритмии с опоясывающим герпесом, возбудитель которого обладает кардиотропным действием, сохраняющийся субфебрилитет. 3. Учитывая данные клинической картины и ЭКГ, необходимо провести дифференциальную диагностику с тиреотоксикозом, острой ревматической лихорадкой, инфекционным эндокардитом. О тиреотоксикозе следует думать во всех случаях развития мерцательной аритмии, особенно при наличии выраженной тахисистолии, которая имеется у данной больной. Диагнозу «острая ревматическая лихорадка» противоречит поздний возраст начала заболевания. В пользу наличия у больной неревматического миокардита говорит связь развития аритмии с опоясывающим герпесом, возбудитель которого обладает кардиотропным действием, сохраняющийся субфебрилитет. Диагнозу «инфекционный эндокардит» противоречат невысокая температура тела, отсутствие озноба, аускультативных признаков поражения клапанов, сердечной недостаточности, спленомегалии и других критериев заболевания. 4. Пациентке рекомендовано проведение сцинтиграфии щитовидной железы, определение уровня антинуклеарных антител и антител к миокардиоцитам в крови, ЭхоКГ, чреспищеводной ЭхоКГ. Сцинтиграфия щитовидной железы показана для исключения тиреотоксической аденомы («горячего узла») даже при нормальном уровне гормонов в однократном анализе. Выявление в крови повышенного в 3-4 раза титра антител к миокарду является основным лабораторным методом диагностики инфекционно-иммунного миокардита. ЭхоКГ позволяет определить такие признаки тиреотоксического сердца и миокардита, как диффузное снижение сократимости и расширение полостей сердца; для верификации миокардита диагностически значимым является также обнаружение сопутствующего выпота в полости перикарда, субклинической клапанной регургитации, которая обусловлена нарушениями в работе подклапанных структур. Посев крови необходим для исключения инфекционного эндокардита, который уже отвергнут на основании полученных ранее данных. Чреспищеводная ЭхоКГ показана для исключения внутри-предсердного тромбоза как возможного противопоказания к восстановлению синусового ритма. 5. Первоочередные лечебные мероприятия включают: назначение β-адреноблокаторов и назначение антикоагулянтной терапии. Назначение β-адреноблокаторов показано с целью урежения желудочкового ответа и облегчения переносимости аритмии. Показаний к экстренной электроимпульсной терапии (ЭИТ) (выраженной гемодинамической нестабильности) также нет. Поскольку давность развития мерцательной аритмии неизвестна, попытка восстановления синусового ритма может быть предпринята только после плановой подготовки антикоагулянтами, немедленное введение Новокаинамида с этой целью противопоказано в связи с опасностью тромбоэмболических осложнений. Чреспищеводная стимуляция сердца не является методом, который может быть использован с целью купирования мерцательной аритмии, которая развивается по механизму microreentry (при этом отсутствует возбудимое окно, во время которого экстрастимул мог бы оборвать аритмию). Ситуационная задача 142 [K001982] Основная часть Пациент К. 50 лет обратился к врачу-терапевту участковому в связи с впервые возникшим приступом сердцебиения, сопровождающимся мышечной дрожью, слабостью, незначительным затруднением дыхания. Приступ возник около 2 часов назад при сильном эмоциональном стрессе. Ранее при регулярной диспансеризации никаких заболеваний выявлено не было, АД было всегда в пределах нормы. На ранее снятых ЭКГ без патологических изменений. Весьма значительные физические нагрузки переносит хорошо. При осмотре: сознание ясное. Кожные покровы обычной окраски и влажности. В лѐгких везикулярное дыхание, ЧДД - 18 в минуту. Границы относительной сердечной тупости в пределах нормы. Тоны сердца аритмичные, шумов нет, ЧСС - 144 удара в минуту, пульс - 108 в минуту. АД - 130/80 мм рт. ст. Печень не увеличена. Периферические отѐки отсутствуют. Температура тела 36,9 °С. Представлена ЭКГ отведение II (скорость 25 мм/с): 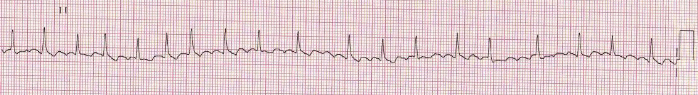 Вопросы: 1. Предположите наиболее вероятный диагноз. 2. Назовите отклонения от нормы, видимые на представленной ЭКГ, и сформулируйте ЭКГ-заключение. 3. Какой синдром является ведущим в клинической картине данного заболевания? 4. Среди каких сходных состояний требуется провести дифференциальную диагностику? 5. С введения каких препаратов следует начинать купирование данного неотложного состояния? Ответ: 1. Идиопатическая пароксизмальная фибрилляция предсердий (допускается формулировка «мерцательная аритмия»), тахисистолическая форма, гемодинамически незначимый пароксизм. 2. Ритм нерегулярный, ЧСС повышена, отсутствуют зубцы Р, волны f. Заключение: фибрилляция предсердий, тахисистолическая форма. 3. Нарушение ритма сердца. 4. Другие пароксизмальные тахикардии с «узкими» комплексами QRS (трепетание предсердий, предсердные тахикардии, атриовентрикулярные тахикардии), синусовая тахикардия. 5. Новокаинамид 1000 мг внутривенно капельно или Амиодарон 300 мг внутривенно капельно или Пропафенон 450-600 мг внутрь. Ситуационная задача 198 [K002061] Основная часть Больная 38 лет, инженер, обратилась к врачу-терапевту участковому с жалобами на повторные приступы сердцебиения, возникающие без всяких причин, без какой-либо связи с движением, волнениями, приѐмом пищи, сопровождающиеся стеснением в груди, нехваткой воздуха, дрожанием всего тела. Приступы купируются самостоятельно. После купирования одного из приступов сердцебиения была кратковременная потеря сознания. Вне приступа беспокоит слабость, быстрая утомляемость, головокружение. Больной считает себя в течение года. Началось все с недомогания, длительного субфебрилитета, артралгий, перебоев в работе сердца. Ставился диагноз "миокардит", лечилась в стационаре. При выписке врачи рекомендовали принимать препараты белладонны, т. к. была постоянная наклонность к брадикардии - частота пульса была в пределах 50-55 в минуту. Три месяца назад возник первый приступ сердцебиения, затем он повторился через три недели, а в последнее время приступы бывают по 3-4 раза в неделю. ЭКГ картина во время приступа: 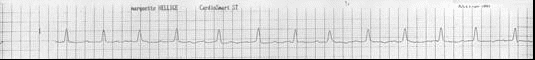 Анамнез жизни: в прошлом практически здорова, серьѐзных заболеваний не было, всегда была физически активна, ходила на лыжах, посещала бассейн. Гинекологический анамнез без особенностей, роды 1 без осложнений. Объективно: в момент осмотра состояние больной удовлетворительное. Пульс - 48 в минуту, неритмичный (5-7 выпадений, или пауз, в минуту). АД - 130/70 мм рт. ст. Границы относительной сердечной тупости в V межреберье по среднеключичной линии. В лѐгких везикулярное дыхание, хрипов нет. Живот мягкий, безболезненный при пальпации, печень не увеличена. Отѐков нет. На ЭКГ сразу после осмотра больной: Вопросы: 1. Ваш предположительный основной диагноз. 2. Назовите критерии основного диагноза. 3. С какими состояниями следует проводить дифференциальный диагноз? 4. Укажите дополнительные методы обследования с целью уточнения диагноза. 5. Выберите лечебную тактику. Ответ: 1. Миокардитический кардиосклероз. Синдром слабости синусового узла: синдром тахикардии-брадикардии. Фибрилляция предсердий, пароксизмальная форма. Синоатриальная блокада 2 степени. Синдром Морганьи-Адамса-Стокса. 2. У больной с миокардитом в анамнезе имеют место комбинированные нарушения ритма и проводимости: пароксизмальная фибрилляция предсердий (ЭКГ1) и стойкая синусовая брадикардия, синоатриальная блокада 2 степени (ЭКГ 2), что является проявлением синдрома тахикардии-брадикардии (синдром Шорта) как одно из клинических проявлений синдрома слабости синусового узла на фоне органического поражения миокарда вследствие миокардитического кардиосклероза. На ЭКГ 2 наблюдается выпадение отдельного сердечного цикла с удлинением интервала P-P во время паузы вдвое. Был однократно эпизод кратковременной потери сознания, который можно расценить как синдром Морганьи-Адамса-Стокса. 3. Следует проводить дифференциальный диагноз с ваготонической дисфункцией синусового узла. У пациентов среднего возраста ваготоническая дисфункция синусового узла, как правило, является следствием висцеро-висцеральных рефлексов, и в еѐ основе лежат хронические заболевания внутренних органов. В ЭКГ-картине у таких пациентов превалирует синусовая брадикардия, отсутствуют резкие переходы от брадикардии к тахикардии, эпизоды синоатриальной блокады и синдром Морганьи-Адамса-Стокса. У больной нет данных за хронические заболевания внутренних органов, но есть органическое поражение миокарда после перенесѐнного миокардита. 4. С целью уточнения диагноза показана чреспищеводная электрокардиостимуляция с медикаментозной денервацией. При проведении последней наиболее важные показатели – время восстановления функции СУ (интервал от последнего электрического стимула при прекращении ЭКС до первого самостоятельного синусового сокращения) и корригированное время восстановления функции СУ (разница между временем восстановления функции СУ и R-R интервалом, предшествующим ЭКС). Значение первого из них не должно превышать 1500 мс, а второго – 525 мс как на фоне исходного ритма, так и после медикаментозной денервации. 5. У больной – синдром слабости синусового узла с нарушениями ритма, требующими назначения антиаритмических препаратов, которое в условиях нарушенной проводимости невозможно. Это является абсолютным показанием к постоянной электрокардиостимуляции в режиме DDDR. Учитывая, что у больной – синдром тахикардии-брадикардии, показана одновременная имплантация антиаритмического устройства – кардиовертера. В дальнейшем на фоне постоянной ЭКС возможно назначение антиаритмических препаратов. Ситуационная задача 211 [K002080] Основная часть К больной 71 года вызван врач-терапевт участковый. Жалобы на одышку, слабость, головокружение и учащѐнное сердцебиение в течение 15 минут. Анамнез заболевания: перенесла Q инфаркт миокарда задненижней стенки левого желудочка в 2012 г., лечилась стационарно. Страдает гипертонической болезнью с цифрами АД 180/90 мм рт. ст. в течение 10 лет. При небольшой физической нагрузке (ходьба на расстояние 200 метров спокойным шагом) бывают загрудинные боли, которые снимаются приемом Нитроглицерина. Приступы в течение последнего полугода не учащались. Отмечает отѐки голеней больше к вечеру. Принимает периодически Кардипин XL, Фуросемид, Дигоксин. Объективно: состояние средней тяжести. В сознании. Лежит с высоким изголовьем. Кожные покровы бледные, влажные. Акроцианоз. Пульс - 120 в 1 минуту, слабого наполнения, ритмичный. АД - 90/60 мм рт. ст. Границы относительной сердечной тупости слева в V межреберье от lin.medioclavicularis sin. + 2 см. Тоны сердца приглушены, I тон на верхушке ослаблен. Акцент II тона на лѐгочной артерии. Частота дыхания - 26 в 1 минуту. В лѐгких жѐсткое дыхание, мелкие влажные хрипы в нижних отделах. Печень + 5 см ниже рѐберной дуги. Отѐки голеней. На ЭКГ, снятой сразу после осмотра больной с целью оценки характера нарушений ритма: 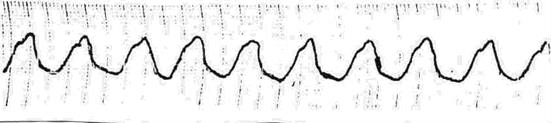 Вопросы: 1. Дайте описание изменений на электрокардиограмме. 2. Сформулируйте предположительный диагноз. 3. Проведите обоснование Вашего предположительного диагноза. 4. Составьте и обоснуйте план дополнительного обследования пациентки. 5. Обоснуйте лечебную тактику, выбор препаратов. Ответ: 1. На ЭКГ зарегистрирована непрерывная «синусоидальная» пароксизмальная желудочковая тахикардия – это синусоидальной формы желудочковые комплексы с частотой 120-180 в минуту, напоминающие трепетание желудочков (у больной - с частотой 180 в 1 минуту). Такая желудочковая тахикардия возникает в основном у больных с тяжѐлыми поражениями левого желудочка. Учитывая длительность пароксизма, у больной - устойчивая форма. 2. Ишемическая болезнь сердца. Стенокардия напряжения III функциональный класс. Постинфарктный кардиосклероз (Q инфаркт миокарда задненижней стенки левого желудочка в 2012 году). Гипертоническая болезнь III стадии, риск ССО 4. Пароксизм желудочковой тахикардии, устойчивая форма. Аритмический шок I стадии. Сердечная недостаточность II Б стадии, IV функциональный класс. 3. У больной с документированным инфарктом миокарда в анамнезе имеются клинические проявления стенокардии напряжения III функционального класса. Жалобы в момент обращения связаны с устойчивым пароксизмом желудочковой тахикардии, который осложнился аритмическим шоком. Нельзя исключить интоксикацию сердечными гликозидами, так как синусоидальная форма желудочковой тахикардии характерна для передозировки сердечными гликозидами. Имеются проявления бивентрикулярной сердечной недостаточности в покое, что характерно для сердечной недостаточности II б стадии, IV функционального класса. У больной – гипертоническая болезнь III стадии, риск ССО IV, учитывая наличие ассоциированного клинического состояния – ишемической болезни сердца. 4. После купирования пароксизма желудочковой тахикардии пациентке рекомендовано: суточное мониторирование ЭКГ, проведение суточного мониторирования АД для оценки стабильности повышения АД, суточного профиля АД; проведение ЭКГ; проведение ЭХОКГ для оценки размеров полостей сердца и наличия тромбов, оценки толщины стенок миокарда, диастолической и систолической функции; консультация врача-офтальмолога и проведение офтальмоскопии для оценки наличия гипертонической офтальмопатии; УЗИ почек для оценки поражения органа-мишени почек. Коронароангиография. Лабораторные исследования: оценка маркеров поареждения миокарда, электролитного состава крови, креатинина, клубочковой фильтрации, липидного спектра, дневных колебаний глюкозы крови. 5. У больной - жизнеугрожающее нарушение ритма, устойчивая форма пароксизмальной желудочковой тахикардии, осложнившаяся аритмическим шоком. Показана экстренная электрокардиоверсия. Больная должны быть госпитализирована в отделение реанимации. Показана отмена сердечных гликозидов и введение Унитиола. Для улучшения прогноза жизни больных, перенесших ИМ и имеющих потенциально злокачественные ЖА, показано назначение b-блокаторов без собственной симпатомиметической активности и амиодарона. Решение вопроса об имплантации кардиовертера-дефибриллятора. Показано назначение ингибиторов АПФ, петлевых диуретиков после восстановления синусового ритма и подъема АД, верошпирона. Ситуационная задача 226 [K002909] Основная часть Больная М. 52 лет, бухгалтер, госпитализирована с жалобами на неритмичное сердцебиение, общую слабость, головокружение, быструю утомляемость, одышку при ускоренной ходьбе. Анамнез заболевания: в течение 15 лет отмечает повышение артериального давления до максимальных 190/120 мм рт. ст. Регулярно принимает Эналаприл 10 мг 2 раза в сутки, Амлодипин 5 мг вечером. Адаптированным давлением считает 140/100 мм рт. ст. Болей в грудной клетке никогда не отмечала. Ухудшение состояния отмечает в течение 3 дней, когда впервые в жизни появились вышеописанные жалобы. Учитывая их прогрессирующий характер, вызвала скорую помощь. Объективно: сознание ясное, активна. Отѐков нет. Рост - 178 см, вес - 107 кг. Отложение подкожно-жирового слоя на бѐдрах и животе. Кожные покровы повышенной влажности. Грудная клетка гиперстеническая. В лѐгких везикулярное дыхание, хрипов нет. Область сердца не изменена. Левая граница сердца – на 2 см кнаружи от срединно-ключичной линии в V межреберье слева. Тоны сердца неритмичные. ЧСС - 121 ударов в минуту. АД в покое сидя - 170/115 мм рт. ст. Пульс на лучевых артериях симметричный, неритмичный, неравномерный с частотой 100 ударов в минуту. При лабораторных и инструментальных исследованиях выявлены следующие данные. Липидограмма: общий ХС - 5,9 ммоль/л (норма менее 5,0 ммоль/л), ХС ЛНП - 3,5 ммль/л (норма - менее 3,0 ммоль/л), ХС ЛВП - 0,9 ммоль/л (норма - более 1,0 ммоль/л), ТГ - 2,0 ммоль/л (норма - менее 1,7 ммоль/л). Эхо-КГ: толщина задней стенки ЛЖ - 1,3 см (норма - 0,8-1,1 см), ФВ ЛЖ - 53% (норма - 55-75%). Записана ЭКГ 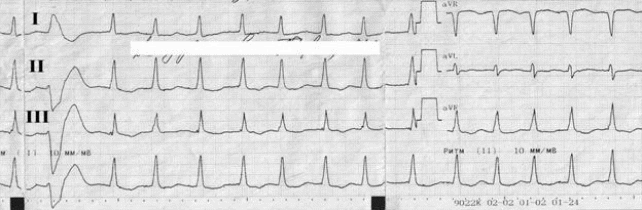 Вопросы: 1. Сформулируйте предварительный диагноз. 2. Интерпретируйте представленную электрокардиограмму. 3. Составьте план дополнительных обследований. 4. Какие заболевания необходимо дифференцировать? 5. Назначьте лечение. Ответ: 1. Артериальная гипертензия 3 степени, неуточнѐнной этиологии. Гипертрофия левого желудочка (ГЛЖ), пароксизмальная тахисистолическая форма фибрилляции предсердий. Желудочковая экстрасистолия. Ожирение II степени (ИМТ = 33,8 кг/м2). Метаболический синдром. Риск 4. 2. На ЭКГ ритм фибрилляции предсердий с ЧСС 130-150 ударов в минуту, гипертрофия левого желудочка (индекс Соколова-Лайона 43 мм). QRS = 80 мс, QT = 240 мс. 1 желудочковая экстрасистола. Депрессия сегмента ST по боковой стенке, обусловленная систолической перегрузкой ЛЖ. 3. УЗИ почек, щитовидной железы, ЦДС периферических артерий; креатинин, мочевина, мочевая кислота, глюкоза крови; коагулограмма; глазное дно, ретгенография грудной клетки; ТТГ, Т4-свободный. Альдостерон, Ренин, Ванилилминдальная кислота, Метанефрин крови. 4. Эссенциальная артериальная гипертензия (гипертоническая болезнь) или рено-паренхиматозная артериальная гипертензия на фоне хронического пиелонефрита, осложнѐнные нарушением ритма сердца – персистирующая тахисистолическая форма фибрилляция предсердий, неритмированная форма трепетания предсердия, синусовая тахикардия с частой экстрасистолией. 5. В виду давности пароксизма более 48 часов необходимо назначить антикоагулянты: Варфарин 5 мг ежедневно под контролем МНО, после достижения целевых значений (2-3) решить вопрос о целесообразности восстановления ритма. Если принято решение о восстановлении ритма (то есть нет противопоказаний) повести ЧП-Эхо-КГ с целью исключения тромбоза и спонтанного эхо-контрастирования в полости ЛП или продолжить приѐм Варфарина в течение 4 недель, а затем провести медикаментозную (например, Кордарон 600-1200 мг в/в течение суток) или электрическую кардиоверсию (биполярным дефибриллятором 120-150-200 Дж). Если имеются противопоказания к восстановлению синусового ритма, продолжить приѐм Варфарина или Дабигатрана 150 мг 2 раза в день или Апиксабана 5 мг 2 раза в день или Ривароксабана 20 мг 1 раз в сутки пожизненно. Необходимо усилить антигипертензивную терапию, например, назначить Эналаприл 10-20 мг 2 раза в день в комбинации с диуретиками (Индапамид замедленного высвобождения 1,5 мг утром или Гидрохлортиазид 12,5-100 мг утром) или заменить ИПФ на Азилсартан медоксамил 40 мг утроцм. Контроль ритма сердечных сокращений - Метопролол 12,5 мг 2 раза в день с последующей коррекцией под контролем ЧСС. Профилактика и лечение обострений хронического пиелонефрита. Ситуационная задача 227 [K002910] Основная часть Больная Н. 46 лет, стюардесса внутренних авиалиний, обратилась с жалобами на приступы сильного учащенного сердцебиения, не связанные с физической нагрузкой, сопровождающиеся ноющими болями в прекардиальной области, периодические перебои в работе сердца. Из анамнеза: приступы учащѐнного сердцебиения появились в течение последнего года, участились в течение трѐх месяцев, двукратно отмечала обмороки. В детстве диагностировали «изменения на ЭКГ», которые в дальнейшем не подтверждались. Объективно: больная нормального питания. Кожные покровы чистые, умеренной влажности. Отѐков нет. Лучезапястные суставы гиперподвижны. Плоскостопие. В лѐгких дыхание везикулярное, хрипов нет. Перкуторно: границы относительной сердечной тупости располагаются: правая - на 1 см кнаружи от правого края грудины, верхняя - нижний край 3 ребра, левая - на 1,5 см кнутри от среднеключичной линии. При аускультации: тоны сердца ясные, ритмичные, ЧСС - 120 в минуту, на верхушке выслушивается короткий систолический шум, мезосистолический щелчок. АД - 130/80 мм рт. ст. Живот мягкий, безболезненный. Печень по краю рѐберной дуги. Обследования. ЭКГ 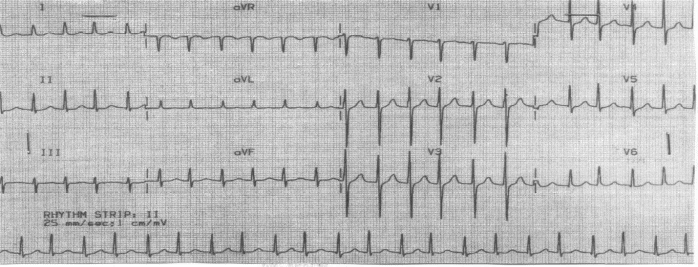 Вопросы: 1. Выделите синдромы, назовите основные механизмы их возникновения. 2. Составьте дифференциально-диагностический ряд. 3. Сформулируйте диагноз. 4. Составьте план дополнительных обследований. 5. Назначьте лечение. Ответ: 1. Синдромы: нарушение ритма сердца; соединительнотканной дисплазии; кардиалгии; поражения клапанного аппарата (относительная недостаточность митрального клапана); церебральной недостаточности (синкопа). 2. Ревматическая болезнь сердца с поражением митрального клапана, пароксизмальное нарушение ритма, пароксизм фибрилляции предсердий. 3. Синдром соединительнотканной дисплазии. Пролапс митрального клапана I степени без регургитации. Пароксизмальная AV тахикардия. ХСН0. 4. Холтеровское мониторирование-ЭКГ, чреспищеводная электрокардиостимуляция (ЧПЭС), инвазивное электрофизиологическое исследование. 5. Абляция дополнительного пути проведения в стационарных условиях. Купирование пароксизма - АТФ либо Верапамил. С целью профилактики пароксизмов - Пропафенон. Ситуационная задача 230 [K002913] Основная часть Больной 65 лет, пенсионер, поступил в клинику с жалобами на редкий пульс, перебои в работе сердца, ощущение его замирания и остановки, чувство нехватки воздуха при подъѐме на 1 лестничный пролѐт, давящие боли за грудиной при обычной физической нагрузке, купирующиеся приѐмом Нитроглицерина через 1-2 мин; кратковременные эпизоды потери сознания. Из анамнеза: четыре года назад перенѐс инфаркт миокарда. Через год стали появляться ангинозные боли при обычной физической нагрузке. Неделю назад ощутил перебои в работе сердца, инспираторную одышку, отметил кратковременные эпизоды потери сознания, что и явилось причиной госпитализации. Объективно: состояние средней степени тяжести, акроцианоз, отѐков нет. В нижних отделах лѐгких небольшое количество незвучных мелкопузырчатых хрипов. Тоны сердца глухие, аритмичные, ЧСС - 42 удара в минуту, Ps - 42 в минуту. АД - 110/65 мм рт. ст. Живот мягкий, безболезненный. Печень на 2 см ниже рѐберной дуги, край еѐ ровный, закруглѐнный, слегка болезненный при пальпации. Записана ЭКГ. 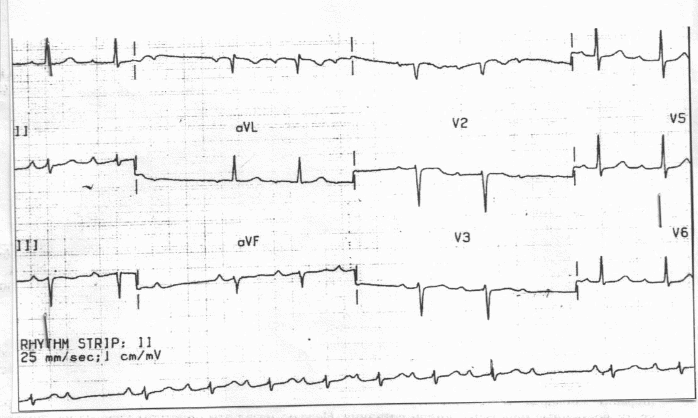 Вопросы: 1. Выделите синдромы, определите ведущий. 2. Интерпретируйте представленную электрокардиограмму. 3. Сформулируйте диагноз. 4. Составьте план дополнительных обследований. 5. Назначьте лечение. Ответ: 1. Синдромы: нарушения ритма и проводимости, коронарной недостаточности, хронической левожелудочковой недостаточности. Ведущий – синдром нарушения ритма и проводимости. 2. Ритм синусовый, атриовентрикулярная блокада II степени, Мобитц I (с периодикой Самойлова-Венкебаха). 3. ИБС: стенокардия ФК II. Постинфарктный кардиосклероз. Атриовентрикулярная блокада II степени, тип Мобитц I. ХСН II А, ФК III. 4. Общий анализ крови, общий анализ мочи, биохимический анализ крови (тропонин Т или I, глюкоза, креатинин с расчѐтом СКФ, К, Na), ЭКГ в динамике, коронароангиография, ЭхоКГ, рентгенография органов грудной клетки. 5. Неотложные мероприятия при приступе: пациента уложить, обеспечить доступ свежего воздуха, оценить витальные функции, обеспечить удаление слюны. Реанимационные мероприятия (непрямой массаж сердца и ИВЛ) – по показаниям. Показана имплантация временного, а в последующем – постоянного электрокардиостимулятора. С учѐтом результатов коронарографии определить показания к реваскуляризации миокарда (ЧКВ и/или коронарное шунтирование). Так же требуется введение атропина 0,1% р-р 1 мл. Медикаментозная терапия должна включать назначение дезагрегантов, статинов, ингибиторов АПФ, после имплантации электрокардиостимулятора – β-блокаторов. |
