Цель работы
 Скачать 0.77 Mb. Скачать 0.77 Mb.
|
|
Введение Распространенность атопическим дерматитом среди развитых городов России составляет 10-20 %. Манифестация симптомов атопического дерматита у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости атопического дерматита , усложняется его течение, отягощается исход. В XX веке была подтверждена связь атопического дерматита, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада». Сочетание атопического дерматита с бронхиальной астмой наблюдается в 34 % случаев, с аллергическим ринитом — в 25 %, с поллинозом — в 8 %. Атопический дерматит может быть дебютом «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания: пищевая аллергия, бронхиальная астма, аллергический ринит. Атопический дерматит, связанный с пищевой аллергией, ускоряет прогрессирование «аллергического марша». Актуальность работы: Высококвалифицированная своевременная помощь способствует уменьшению сроков выздоровления пациента, снижает время пребывания в стационаре, повышает качество жизни пациентов. Цель работы: Заключалась в проведении анализа заболеваемости атопическим дерматитом детей раннего возраста г. Темников за период с 2015-го по 2017- й годы, выявлении факторов, способствующих его развитию и определении основных направлений деятельности медицинских работников по профилактике данной патологии. Задачи: 1. Провести анализ данных годовых отчётов по заболеваемости атопическим дерматитом детей до 3-х лет г. Темников за 2015-2017 годы. 2. Методом опроса выявить родителей детей до 3-х лет, у которых имеется наследственная предрасположенность к аллергическим заболеваниям и провести их анкетирование. 3. Учитывая результаты исследования, определить основные направления профилактики атопического дерматита у детей. 4. Составить рекомендации для родителей по профилактике данного заболевания у ребёнка. Объект исследования: причины возникновения атопического дерматита детей раннего возраста и их клиническая картина. Объект исследования: Сестринский уход при атопическом дерматите детей раннего возраста. Гипотеза: вероятно, процесс эффективности лечения детей раннего возраста будет значительно качественнее, если у медицинской сестры будут сформированы профессиональные навыки и клиническое мышление по вопросу лечения атопического дерматита у детей раннего возраста. Теоретическая и практическая значимость: освоение профессиональных компетенций по оказанию сестринской помощи при атопическом дерматите у детей раннего возраста позволит лучше выполнить свои должностные обязанности, снизить риск развития осложнений и улучшить состояние больного. 1. Теоретическая часть 1.1 Эпидемиология В 45% случаев атопического дерматита начинается в первые 6 месяцев жизни, 60% — в первый год и 85% — до 5 лет. Заболеваемость сокращается с возрастом в связи с выздоровлением. Согласно статистике, если на первом году жизни атопический дерматит констатируют у 26,5% всех детей этого возраста, то заболеваемость снижается до 11,6% к 3 годам; 9,2% — к 5. Девочки болеют в 2-6 раза чаще мальчиков, но у мальчиков заболевание развивается в более раннем возрасте. 1.2 Факторы риска развития атопического дерматита Ведущая роль в развитии атопического дерматита принадлежит эндогенным факторам (наследственность, атопия, гиперреактивность кожи, нарушение функциональных и биохимических процессов в коже), которые в сочетании с различными аллергенными и неалергенными экзогенными факторами (психоэмоциональные нагрузки, табачный дым) приводят к развитию клинической картины атопического дерматита. В основе развития атопического дерматита лежит генетически определённая (мультифакториальный полигенный тип наследования) особенность иммунного ответа на поступление аллергенов. Характерные черты иммунного ответа атопиков: преобладание Т-хелперов II, гиперпродукция общего IgE и специфических IgE-антител. Склонность к гиперреактивности кожи — основной фактор, определяющий реализацию атопической болезни в виде атопического дерматита. Риск развития атопического дерматита у детей выше в семьях, где родители имеют аллергические заболевания или реакции: если оба родителя здоровы, риск развития у ребёнка атопическим дерматитом составляет 10-20 %, если болен один из родителей — 40-50 %, если больны оба родителя — 60—80 %. 1.3 Классификации, формы, клинико-этиологические варианты Стадии развития, периоды и фазы заболевания Начальная стадия. Стадия выраженных изменений. Острая фаза. Хроническая фаза. Подострая фаза. Стадия ремиссии. Полная ремиссия. Неполная ремиссия. Клиническое выздоровление полное. Клинические формы в зависимости от возраста. Младенческая (от 1 месяца до 2-х лет); Детская (с 2 до 13 лет); Подростковая (старше 13 лет). По тяжести: Среднетяжелое. Тяжелое. Клинико-этиологические варианты. С преобладанием аллергии: Пищевой. Клещевой. Грибковый. Пыльцевой и пр. Со вторичным инфицированием. Осложнения: Пиодермия. Вирусная инфекция. Грибковое поражение. 1.4 Критерии, применяемые в диагностике атопического дерматита Большие (обязательные) критерии диагностики: Зуд при наличии даже минимальных проявлений на коже. Типичная морфология и локализация (лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, под мочками ушей). Индивидуальная или семейная история атопического заболевания. Хроническое рецидивирующее течение. Малые (дополнительные) критерии диагностики: Повышенный уровень общего и специфических IgE-антител. Начало заболевания в раннем детском возрасте (до 2-х лет). Гиперлинеарность ладоней («складчатые») и подошв. Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса). Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей). Шелушение, ксероз, ихтиоз. Неспецифические дерматиты рук и ног. Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы). Белый дермографизм. Зуд при повышенном потоотделении. Складки на передней поверхности шеи. Темные круги вокруг глаз (аллергическое сияние). Шелушение, покраснение, зуд после принятия ванн (наблюдается у детей до 2х лет). Для постановки диагноза атопического дерматита необходимо сочетание трех больших и не менее трех малых критериев. 1.5 Механизмы развития атопического дерматита В основе атопического дерматита лежит хроническое аллергическое воспаление. Патогенез атопического дерматита является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития атопического дерматита являются изменение соотношения Th1/Th2 — лимфоцитов в сторону Th2-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при атопическом дерматите выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Не иммунные триггерные факторы усиливают аллергическое воспаление путём неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды, цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при атопическом дерматите играет как собственно грибковая и кокковая инфекция кожи, так и аллергические реакции на компоненты бактериальных и грибковых клеток. 1.6 Подходы к лечению Под воздействием аллергена в организме атопиков запускается целый каскад воспалительных реакций. В результате этого в очаге воспаления образуется клеточный инфильтрат, основу которого составляют клетки аллергического воспаления. Эти клетки выделяют медиаторы, цитокины, IgE. Даже при устранении аллергена из окружения ребёнка воспалительный процесс продолжается. Воспаление является самоподдерживающимся. Данное положение диктует необходимость проведения активной противовоспалительной терапии всем пациентам с атопическим дерматитом. Поскольку клеточный инфильтрат даже при активной противовоспалительной терапии не может исчезнуть в течение нескольких дней, необходима длительная базисная противовоспалительная терапия — не менее 2-3 месяцев до достижения полной клинической ремиссии. Направления терапии атопического дерматита: Диетотерапия и меры по контролю внешней среды, Системная фармакотерапия, антигистаминные препараты, мембраностабилизирующие препараты, ингибиторы кальциневрина, средства для лечения заболеваний желудочно-кишечного тракта, витамины, иммуномодулирующие препараты, препараты, регулирующие функцию нервной системы, препараты, содержащие ненасыщенные жирные кислоты, антибиотики, системные кортикостероиды (по специальным показаниям), Наружная терапия, Реабилитация. Основные цели терапии: Устранение или уменьшение воспалительных изменений и кожного зуда. Восстановление структуры и функции кожи (улучшение микроциркуляции и метаболизма в очагах поражения, нормализация влажности кожи). Предотвращение развития тяжелых форм заболевания, которые приводят к снижению качества жизни больных и инвалидизации. Лечение сопутствующих заболеваний, которые утяжеляют течение атопического дерматита. В основе атопического дерматита лежит аллергическое воспаление, поэтому основу лечения составляют противоаллергические и противовоспалительные препараты. Полиорганность поражений при атопическом дерматите требует проведения системной базисной терапии противоаллергическими препаратами. Заболевание имеет хроническое течение — лечение должно быть этапным и продолжительным. 1.7 Противовоспалительная терапия при атопическом дерматите атопический дерматит медицинский противовоспалительный Острая фаза: Антигистаминные препараты 2-го поколения — 4-6 недель. Антигистаминные препараты 1-го поколения на— 4-6 недель. Примочки (настойки коры дуба, 1 % р-р танина, р-р риванола 1:1000 и др.), красители (фукорцин, жидкость Кастелани, 1-2 % р-р метиленового синего и др.) — при наличии экссудации. Наружные глюкокортикостероиды (Мометазон (Mometasone) крем, лосьон) — 3-7 дней и негормональные наружные средства, потенцирующие действие топических глюкокортикостероидов (Реглисам гель). Системные глюкокортикостероиды (при отсутствии эффекта от проводимой терапии). Хроническая фаза: Антигистаминные препараты 2-го поколения — 3-4 месяца. Наружные глюкокортикостероиды (Мометазон (Mometasone) мазь). Комбинированные топические глюкокортикостероиды на основе Бетаметазона (Betamethasone), содержащие антибактериальные и противогрибковые компоненты, например: тридерм (Gentamycin+Betamethasone+Clotrimazole), дипрогент (Gentamycin+Betamethasone), дипросалик (Betamethasone+Salicylic acid) и т. П. Иммуносупрессивные препараты (Такролимус), например: протопик — без побочных эффектов гормональных препаратов). Препараты, содержащие полиненасыщенные жирные кислоты. 1.8 Профилактика осложнений Антигистаминные препараты 3-го поколения — 6 месяцев и более. (Бывает обострение на такого рода препараты и различные добавки в этих препаратах). Иммуномодуляторы (индивидуально). Специфическая иммунотерапия аллергенами (СИТ). Наружная терапия и рациональный уход за кожей (противовоспалительные, кератопластические и улучшающие микроциркуляцию препараты, средства с полиненасыщенными жирными кислотами). 1.9 Профилактика атопического дерматита Первичная профилактика атопического дерматита состоит в предупреждении сенсибилизации ребёнка, особенно в семьях, где есть наследственная предрасположенность к аллергическим заболеваниям. Вторичная профилактика основывается на предупреждении манифестации заболевания и/или его обострений у сенсибилизированного ребёнка. Чем выше риск атопии у ребёнка, тем более жёсткими должны быть элиминационные меры. Профилактика атопического состоит также в адекватном лечении детей с начальными проявлениями заболевания. 1.10 Общие принципы диеты при атопическом дерматите Необходимо строго соблюдать все правила введения прикорма и вести пищевой дневник. Если ребенок находится на грудном вскармливании, то спешить с введением прикорма не стоит, пробовать «взрослую» пищу предлагают малышу не раньше 6–7 месяцев. Сегодня все больше педиатров склоняются к тому, что детям, находящимся на искусственном вскармливании современными адаптированными молочными смесями, также можно водить прикорм с 5–6 месяцев. Более раннее введение новых продуктов может стать не только причиной развития аллергических реакций, но и вызвать серьезные проблемы с пищеварением у ребенка. Прикорм следует давать ребенку в первой половине дня. Каждый новый продукт вводится постепенно начиная с ½ чайной ложки, даже здоровому малышу нельзя вводить больше одного нового продукта в неделю. Детям, склонным к аллергическим реакциям, лучше добавлять каждый продукт в течение 2 недель, пищевой аллерген в таком случае будет выявить проще. При появлении любой аллергической реакции новый продукт необходимо немедленно исключить, давать малышу его снова можно не раньше чем через 1–2 месяца. Поскольку овощи зеленой и белой окраски намного реже вызывают кожные аллергические реакции, то начинать знакомство ребенка с прикормом следует именно с них. Для детей, страдающих атопическим дерматитом, рекомендуется готовить овощные и фруктовые пюре самостоятельно, используя свежие не привозные продукты. Самыми безопасными для первого прикорма считаются цветная капуста, брокколи, кабачок и зеленое яблоко. Начинать введение каш следует с гречневой, кукурузной и рисовой, т. к. эти крупы не содержат глютен. Варить их нужно на воде, молочной смеси или овощном отваре, но ни в коем случае не на молоке животных. С 7 месяцев разрешается введение кисломолочных продуктов, которые обычно хорошо переносятся детьми и могут стать решением проблемы с диетой для малышей, склонных к диатезам. С 8 месяцев разрешается введение мясных продуктов, гипоаллергенными считаются мясо кролика, индейки и телятина. Несколько сложнее решается проблема соблюдения диеты для детей более старшего возраста, поскольку необходимо исключить из рациона шоколад, мороженое, лимонад и другие сладости, особенно содержащие искусственные красители и вкусовые добавки. В некоторых случаях с возрастом проблема исчезает самостоятельно, многие дети, страдающие атопическим дерматитом, к 3–5 годам могут употреблять в пищу практически все продукты. Однако каждый новый продукт все равно следует вводить с осторожностью, в большей это касается экзотики, и следует помнить, что важно не только то, какие продукты ест ребенок, но и их количество. 1.11 Рекомендации Соблюдать гипоаллергенную диету (исключение алиментарных триггеров). Поддерживать в помещении температуру воздуха не выше +23 °C и относительную влажность не менее 60 %. Удалить источники пыли из комнаты больного (ковры, книги), минимум мебели. Ежедневная влажная уборка. Заменить перьевые, пуховые подушки и шерстяные одеяла на синтетические. Удалить очаги возможного образования плесени (швы в ванной, линолеум, обои). Удалить всех домашних животных (при невозможности — мыть животных еженедельно), удалить растения. Уничтожить насекомых (моль, тараканы). Ограничить или полностью прекратить использование различных раздражающих средств (стиральные порошки, синтетические моющие средства, растворители, клеи, лаки, краски и т. п.). Прекратить носить одежду из шерсти и синтетических материалов (или носить её только поверх хлопчатобумажной). Не принимать апи- и фитопрепараты. Ограничить интенсивные и чрезмерные физические нагрузки. Стараться не нервничать, нивелировать стрессовые ситуации. Не расчёсывать и не растирать кожу (у маленьких детей полный запрет расчёсывания может привести к психическим травмам). Применять для купания слабощелочное или индифферентное мыло (ланолиновое, детское) и высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов. Использовать при купании мягкие мочалки из ткани. Использовать после ванны или душа смягчающий увлажняющий нейтральный крем для кожи (желательно с керамидами). Использовать гипоаллергенную косметику (подбор осуществляется только с дерматологом). 1.12 Современные методы диагностики атопического дерматита. Кожные тесты с аллергенами прик-тест, скарификацнонные кожные пробы, внутрикожные пробы в период ремиссии для выявления причинно-значимых аллергенов. Элиминационно-провокационные пробы с пищевыми продуктами для выявления пищевой аллергии, особенно к злаковым и коровьему молоку. Определение концентрации иммуноглобулинов Е в сыворотке крови. Определение аллергенспецифических иммуноглобулинов Е-антител в сыворотке крови. Радиоаллергосорбентный тест - выявление аэроаллергенов. 1.13 Планирование и реализация ухода за пациентом в условиях «стационар на дому»Цель ухода: способствовать улучшению, не допустить переход в более тяжелое течение и развитие осложнений.Таблица 1. Сестринский процесс при атопическом дерматите
2. Практическая часть Практическая часть основана на статистических данных Темниковской РБ. Численность детей раннего возраста в Темниковском районе: 2015 год – 80 детей раннего возраста . 2016 год - 77 детей раннего возраста. 2017 год - 58 детей раннего возраста. Таблица 2
Рис. 1  Анализ: из данной диаграммы видно, что численность детей раннего возраста в Темниковском районе имеет тенденцию к снижению: в 2015 г. – 37% от общего числа детей раннего возраста, в 2016 – 36%, а в 2017 – 27%. Структура первичной и повторной заболеваемости атопическим дерматитом в Темниковском районе: Таблица 3
Рис. 2  Анализ: Из данной диаграммы мы видим, что первичная заболеваемость атопическим дерматитом с 2015 – по 2017 годы имеет отрицательную динамику и уменьшилась на 5%. Повторная заболеваемость также уменьшилась с 11.3% в 2015 году до 10.3% в 2017 году. Обращаемость детей с диагнозом атопический дерматит в поликлиннику Темниковского района: Таблица 4
Рис. 3 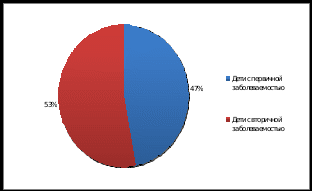 Анализ: Из данной диаграммы видно, что обращаемость в поликлинику детей с диагнозом атопический дерматит увеличилась на 6%. Однако, за последние три года количество посещений незначительно, но уменьшилось. Распределение пациентов с атопическим дерматитом по полу. Распределение по полу детей с диагнозом атопический дерматит Таблица 5
Рис. 4  Анализ: Из данной диаграммы мы видим, что обращаются в поликлинику чаще всего дети женского пола (57% от общего количества пациентов с диагнозом атопический дерматит), чем мужского – 43%. Осложнения атопического дерматита у детей в Темниковском районе: Таблица 6
Рис. 5  Анализ: Из данной диаграммы мы видим, что количество осложнений атопического дерматита увеличились а 2017 г. по сравнению с 2015 годом на 27%. Необходимость координации деятельности медицинских сестёр педиатрической службы Темниковского ЦРБ по профилактике атопического дерматита у детей связана с ростом заболеваемости и дефицитом знаний родителей о факторах риска развития аллергии. Большинство детей относится к группе высокого риска по развитию атопического дерматита, так как на фоне отягощённой наследственности выявлено комплексное воздействие на них антенатальных и постнатальных факторов. Среди выявленных факторов - в основном управляемые факторы. Значит, обеспечив ребёнку с отягощённой наследственностью по аллергическим заболеваниям определённые условия жизни, можно на много уменьшить риск возникновения у него атопического дерматита. Заключение В настоящее время, высоко квалифицированная помощь пациентам ЛПУ способствует быстрейшего выздоровления пациентов. Учитывая, что при возникновении атопического дерматита вовлекаются в патологический процесс многие органы и системы то сестринский план должен включать оказание физической и психологической поддержки детям с атопическим дерматитом и их родителям. Литература 1. Балаболкин И.И. Аллергические заболевания у детей на современном этапе. [Электронный ресурс]. – НИИ педиатрии Научного центра здоровья детей РАМН, Москва, 2010. – Режим доступа: www.nedug.ru/lib/lit/child/01oct/child10/child.htm. 2. Ильенко Л.И. Атопический дерматит// Медицинская сестра.–2014.–№7.С.24. 3. Соколова Н.Г., Тульчинская В.Д., Педиатрия с детскими инфекциями. – Изд. 10- е, испр. – Ростов /Д: Феникс, 2014 г. – 446 с. 4. За жизнь без аллергии. [Электронный ресурс]. – М., 2013.– Режим доступа: http://vladmedicina.ru/news/world/2010-07-08-za-zhizn-bez-allergii.htm 5. Только цифры и только факты об аллергии. [Электронный ресурс]. – М., 2015. – Режим доступа:http://pollinoz.net/allergiya-v-cifrax-i-faktax-serezno-i-kurezno/tolko-cifry-i-tolko-fakty-ob-allergii.html. 6. https://multiurok.ru/files/issliedovatiel-skaia-rabota-po-tiemie-rol-mieditsi.html 7. Альбанова, В.И. Атопический дерматит. Учебное пособие / В.И. Альбанова, А.Н. Пампура. - М.: ГЭОТАР-Медиа, 2014. - 160 c. 8. Балаболкин, И.И. Атопический дерматит у детей: моногр. / И.И. Балаболкин, В.Н. Гребенюк. - М.: Медицина, 2013. - 240 c. 9. Болотовский, Г.В. Атопический дерматит / Г.В. Болотовский, Т.В. Медведева. - М.: Омега, 2010. - 160 c. 10. Елькин, В.Д. Атопический дерматит. Лечение и профилактика / В.Д. Елькин, Л.В. Счастливцева, А.А. Болотова. - М.: Феникс, 2010. - 714 c. 11. Мачарадзе, Д.Ш. Атопический дерматит у детей / Д.Ш. Мачарадзе. - М.: ГЭОТАР-Медиа, 2015. - 392 c. Приложение 1 Анкета Выявление факторов, способствующих развитию атопического дерматита у ребенка. Уважаемые родители, просим Вас ответить на вопросы, отражающие причины развития атопического дерматита у ребенка. Это необходимо для планирования мероприятий по профилактике данного заболевания. 1. Возраст Вашего ребенка……..(написать) 2. Кто из членов семьи ребенка болен аллергическими заболеваниями: мать, отец, бабушка, дедушка (подчеркнуть) 3. Течение беременности: без особенностей, на фоне гестоза, хронического заболевания, на фоне аллергического заболевания, острой вирусной инфекции (подчеркнуть) 4. Наличие эпизодов острой аллергической реакции во время беременности: да, нет (подчеркнуть) 5. Курение во время беременности: да, нет (подчеркнуть) 6. Такие продукты, как шоколад, орехи, копчености, мёд, цитрусовые ела часто: да, нет (подчеркнуть) 7. До какого возраста ребенок находился на грудном вскармливании …(написать) 8. С какого возраста ребенку введен первый прикорм……. (написать) 9. Сколько раз в год ребенок болеет простудными заболеваниями …(написать) 10. Лечение ребенка антибактериальными препаратами: не проводилось, поводилось 1 раз в год, проводилось более 1 раза в год (подчеркнуть) 11. Получает ребенок продукты такие, как кофе (часто, редко, не получает) какао (часто, редко, не получает) цитрусовые (часто, редко, не получает) клубнику (часто, редко, не получает) конфеты (часто, редко, не получает) соки заводского производства (часто, редко, не получает) лимонад (часто, редко, не получает) (подчеркните вариант ответа) 12. В квартире, где находится ребенок, есть ковры, аквариум с рыбками, домашние животные, тараканы, сырость, плесень (подчеркнуть) 13. Курят ли у Вас в квартире при ребенке: да, нет (подчеркнуть) Приложение 2 Опросник Перечень вопросов для родителей Вопросы задаются в устной форме Возраст Вашего ребёнка? Болен или нет Ваш ребёнок атопическим дерматитом? Имеется ли у Вас или другого родителя ребёнка аллергическое заболевание или склонность к аллергии? Имеется ли у других близких родственников ребёнка аллергическое заболевание или склонность к аллергии? | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
