Остеогенез. остеогенез. Гистогенез костной ткани
 Скачать 216.86 Kb. Скачать 216.86 Kb.
|
|
Гистогенез костной ткани Костные ткани развиваются из мезенхимы склеротомов сомитов двумя способами: прямым — непосредственно из мезенхимы, непрямым — на месте ранее сформированной хрящевой модели кости. Прямой остеогенез (интрамембранозный остеогенез) характерен для немногих костей и происходит в богато снабжаемых кровью участках тела, в частности при образовании плоских костей (покровные кости черепа). Первые признаки интрамембра- нозного окостенения проявляются на 8-неделе эмбриогенеза. Прямой остеогенез протекает в четыре стадии (рис. 15.7).  Развитие кости непосредственно из мезенхимы |5| Рис. 15.7. Развитие кости непосредственно из мезенхимы |5|: а — остеогенный островок; б — остеоидная стадия; в — минерализация остеоида; г — перестройка грубоволокнистой костной ткани в пластинчатую; 1 — клетки мезенхимы; 2 — кровеносные сосуды; 3 — остеобласты; 4 - остеоциты; 5 — органическая основа; 6 — минерализованный матрикс; 7 — 1. Стадия остеогенного островка. В участках развития будущей кости наблюдается скопление активно делящихся мезенхимных клеток, формирующих остеогенный островок с врастающими кровеносными сосудами. 2. Остеоидная стадия. Мезенхимные клетки дифференцируются в остеопрогениторные клетки, которые превращаются в остеобласты. Остеобласты образуют оксифильный костный матрикс — остеоид с коллагеновыми фибриллами из коллагена I типа. Остеоид — неминерализованное межклеточное вещество. В костном матриксе накапливаются мукопротеиды (оссеомукоиды), которые цементируют волокна в прочную массу. 3. Стадия минерализации (кальцификации) межклеточного вещества характеризуется образованием костных перекладин, или балок. Процесс минерализации костной ткани обеспечивается остеобластами двумя механизмами: 1) секреция щелочной фосфатазы; 2) секреция матричных пузырьков. В первом случае под действием щелочной фосфатазы глицерофосфаты крови расщепляются на углеводы и фосфорную кислоту. Фосфорная кислота соединяется с ионами кальция, образуя фосфорнокислый кальций, который вместе с углекислым кальцием образует гидроксиаппатит с кристаллами от 20—40 до 150 нм длиной и 1,5—75 нм толщиной. Второй механизм предусматривает выделение матриксных пузырьков, которые накапливают щелочную фосфатазу, фосфаты кальция и кристаллы гидроксиаппатита. Матриксные пузырьки в межклеточном веществе разрушаются, и выделившиеся кристаллы гидроксиаппатита служат ядрами для роста кристаллов. Одним из посредников кальцификации является остеонектин — гликопротеин, который избирательно соединяет соли кальция и фосфора с коллагеном. В результате кальцификации образуются костные перекладины или балки. Постепенно остеобласты погружаются в межклеточное вещество остеоида и дифференцируются в остеоциты. Формирование кости происходит благодаря слиянию балок в единую сеть, промежутки которой заполнены волокнистой соединительной тканью с сосудами. На поверхности балок располагается слой остеобластов, за счет которого происходит аппозиционный рост кости путем образования новых пластин. 4. Стадия перестройки грубоволокнистой костной ткани в пластинчатую связана с сс разрушением остеокластами с врастанием в нее сосудов и образованием остеонов. Непрямой (энхондральный) остеогенез. Этим способом развиваются трубчатые кости конечностей, позвонки, кости таза (рис. 15.8). Он включает следующие стадии. 1. Образование хрящевой модели кости. На 2-м месяце эмбриогенеза из мезенхимы формируется хрящевая модель будущей кости — гиалиновый хрящ, покрытый надхрящницей. 2 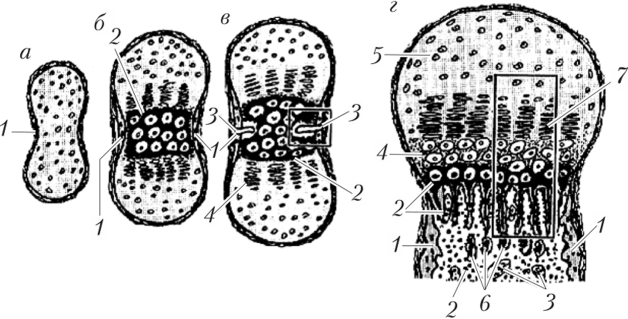 . Формирование перихондрального костного кольца (костной манжетки). Эта стадия начинается с прикрепления в области диафиза сухожилий и развивающихся поперечнополосатых скелетных мышц, подрастания кровеносных сосудов. В результате в центральной зоне диафиза изменяются условия трофики, мезенхимные клетки дифференцируются в остеобласты; надхрящница превращается в надкостницу. Остеобласты продуцируют межклеточное вещество и формируют на поверхности хряща костную манжетку — перихондральное костное кольцо. Костное кольцо обра- . Формирование перихондрального костного кольца (костной манжетки). Эта стадия начинается с прикрепления в области диафиза сухожилий и развивающихся поперечнополосатых скелетных мышц, подрастания кровеносных сосудов. В результате в центральной зоне диафиза изменяются условия трофики, мезенхимные клетки дифференцируются в остеобласты; надхрящница превращается в надкостницу. Остеобласты продуцируют межклеточное вещество и формируют на поверхности хряща костную манжетку — перихондральное костное кольцо. Костное кольцо обра-Развитие кости на месте хряща |6| Рис. 15.8. Развитие кости на месте хряща |6|: а — образование хрящевой модели; б — образование костного кольца (манжетки); в — проникновение сосудов; г — образование эндохондральной костной ткани; 1 — перихондральное костное кольцо (костная манжетка); 2 — дегенерирующий хрящ; 3 — кровеносные сосуды; 4 — клетки хрящевой ткани — зона гиперплазии; 5 — неизмененный хрящ — зона покоя; 6 — участки эндопдралыюго окостенения; 7 — зона пролиферации зовано грубоволокнистой костной тканью, которая впоследствии трансформируется в пластинчатую костную ткань. Перихондральная костная ткань растет от центра диафиза в сторону эпифизов. Вследствие нарушения трофики внутри хряща начинаются дистрофические изменения. Хондробласты превращаются в пузырчатые, вакуолизированные клетки, которые начинают выделять щелочную фосфатазу. В центре хряща наблюдается гибель хондроци- тов и обызвествление межклеточного вещества хряща. На границе дистрофически изменяющегося хряща в диафизе и эпифизе хон- дроциты выстраиваются в колонки, где активно делятся, вырабатывают вещество матрикса. 3. Развитие энхондральной кости в диафизе. Этот процесс начинается в центральной части хрящевой модели — диафизе и происходит в результате врастания в диафизарный хрящ кровеносных сосудов с мезенхимой, остеобластами и остеокластами. Через отверстия в костном кольце (манжетке), образованные остеокластами, в хрящ врастают кровеносные сосуды и остепрогениторные клетки. Остеокласты разрушают обызвествленный хрящ, а остеобласты формируют первичный центр эндохондрального окостенения. На этой стадии минерализованный хрящ имеет базофильную окраску, а первичная эндохондральная кость — оксифильную. В последующем две зоны окостенения — перихондральная и эн- хондральная сливаются вместе. Внутри диафиза формируется костно-мозговая полость, ячейки которой заселяются миелоидной тканью. 4. Образование эндохондральной кости в эпифизах. Вслед за диафизом центры окостенения появляются в эпифизах — вторичный центр окостенения. Начинается этот процесс с изменения питания в центре эпифиза, развиваются дистрофические процессы, затем отмечается процесс оссификации, который сопровождается врастанием в эпифиз кровеносных сосудов. 5. Формирование эпифизарной пластинки роста в хряще. На границе эпифиза и диафиза формируется эпифизарная пластинка, которая обеспечивает рост кости в длину. Эпифизарный хрящ разделяют на 5 зон, начиная с эпифизарной стороны хряща. Зона покоя состоит из гиалинового хряща, в котором отсутствуют морфологические изменения. Зона пролиферации {размножения) содержит колонки хондро- цитов, расположенные параллельно длинной оси кости, которые образовались в результате деления хондробластов. Зона гипертрофированного хряща образована крупными (пузырчатыми) хондроцитами с гранулами гликогена в цитоплазме. Зона обызвествленного хряща находится на границе с диафи- зом. В этой зоне происходит гибель хондроцитов и кальцификация хрящевого матрикса. Зона окостенения соответствует участку, где появляется эндохондральная кость. Пластинка существует до тех пор, пока полностью не завершится рост кости в длину. 6. Ремоделирование {перестройка и обновление) костной ткани. В костной ткани постоянно происходят процессы резорбции и формирования костной ткани. Осуществляются эти процессы с помощью двух типов клеток — остеобластов и остеокластов. В эмбриональном периоде в результате прямого или непрямого остеогенеза образуется грубоволокнистая костная ткань, которая ремоделируется и превращается в пластинчатую костную ткань. В процессе роста в зрелом возрасте происходит постоянное обновление костного матрикса, структуры компактной и губчатой кости приводятся в соответствие с изменяющимися статическими и динамическими нагрузками на кость, а также для поддержания кальциевого гомеостаза. Перестройка костной ткани включает: ? фазу активации, для которой характерна активация покоящихся остеобластов, подготовка участка поверхности кости для прикрепления остеокластов и последующая их активация; ? фазу резорбции кости остеокластами, в результате которой образуются резорбционные лакуны в костных трабекулах и ре- зорбционные каналы или тоннели в компактном костном веществе; ? фазу реверсии — остеогенные клетки дифференцируются в активные остеобласты; ? фазу формирования остеобластами органической матрицы с последующей минерализацией, врастанием кровеносных сосудов, образованием остеонов. Таким образом, в процессе регенерации костной ткани существует тесная связь между ее образованием остеобластами и резорбцией остеокластами. Возрастные изменения и регенерация. С возрастом регенерация кости идет хуже, может развиваться остеопороз (разрежение костной ткани), особенно у женщин с наступлением климактерического периода. Чем моложе организм, тем больше в его костях оссеина и тем больше проявляют они свою гибкость. К старости кости становятся хрупкими, так как в них увеличивается содержание минеральных солей. Репаративная регенерация кости при переломах происходит благодаря наличию в ней камбиальных остеогенных клеток в надкостнице, в каналах остеона, эндосте и напоминает ее гистогенез в эмбриональном периоде. В зависимости от сопоставления отломков и иммобилизации краев костной раны репаративная регенерация может осуществляться двумя путями. Заживление перелома первичным костным сращением без образования костной мозоли наблюдается при хорошем трофическом обеспечении и сопоставлении отломков. Уже через 12 ч повышается содержание тканевых гормонов и начинается процесс регенерации, который в целом протекает подобно остеогенезу. Скелетогенные камбиальные клетки дифференцируются в остеобласты, затем образуется остеоид с последующей его минерализацией. Формируется грубоволокнистая костная ткань, которая ремодели- руется в пластинчатую костную ткань. Заживление перелома кости вторичным костным сращением происходит в отсутствие оптимального сопоставления костных отломков. Вначале в промежутке между отломками образуется грануляционная ткань (рыхлая волокнистая соединительная), которая преобразуется в хрящевую мозоль. Впоследствии хрящевая мозоль замещается костной тканью, при этом костная ткань вначале имеет строение трабекулярной кости, которая перестраивается в компактную кость. Факторы, влияющие на образование костной ткани и ее рост: гормон роста (соматотропин) действует на эпифизарную пластинку; паратирин (гормон паращитовидной железы) активирует остеокласты и вызывает резорбцию костной ткани, обеспечивает общую регуляцию изменений в костной ткани; кальцитонин стимулирует формирование кости и ее минерализацию; половые гормоны ( в большей степени эстрогены ) стимулируют окостенение эпифизарной пластинки; витамин С необходим для образования коллагеновых волокон; витамин D (кальцитриол) способствует отложению солей кальция в костях. Нехватка витамина в детском возрасте приводит к развитию рахита — размягчению костей. |
