Классификации для конференции корректура. Классификация рельефа поверхности (pitpattern)
 Скачать 7.77 Mb. Скачать 7.77 Mb.
|
 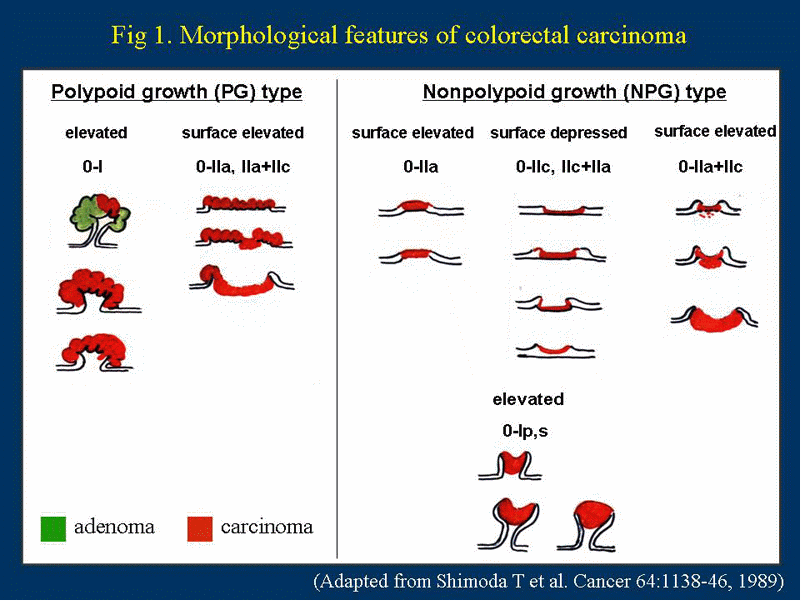        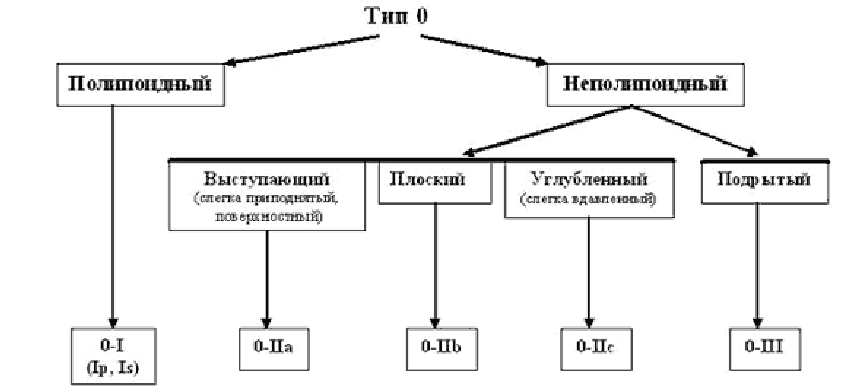   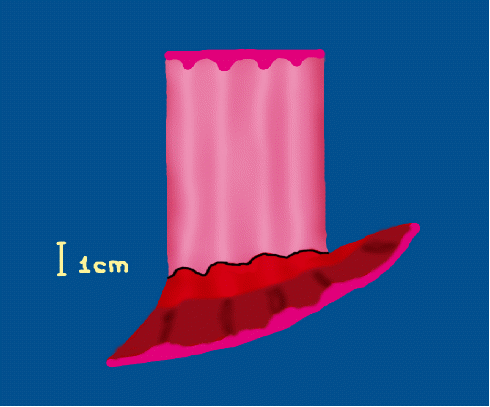 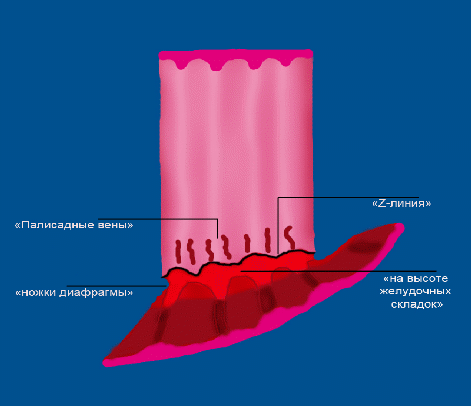  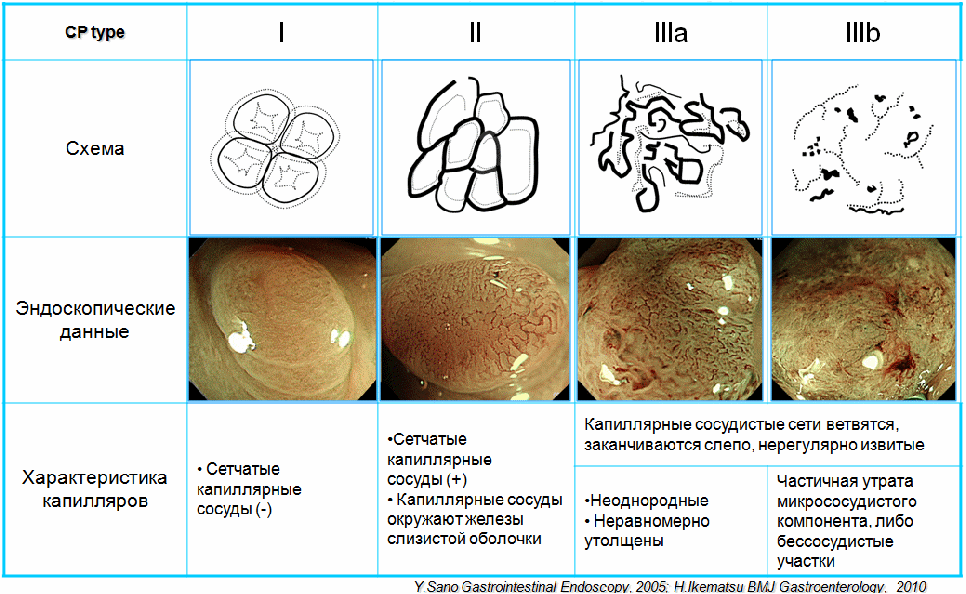 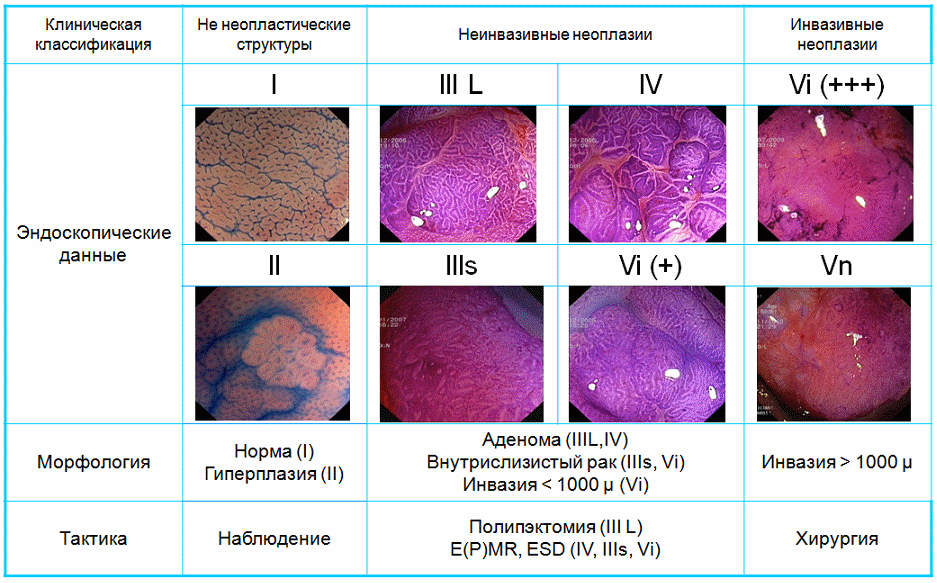 Классификация рельефа поверхности (pitpattern) Kudo-Fujii (2010) Классификация рельефа поверхности (pitpattern) Kudo-Fujii (2010)Классификация капиллярного рельефа (Capillary pattern – CP) Классификация интраэпителиальных папиллярных капиллярных петель IPCL (J.Cohen, 2007) Схематическое изображение анатомии дистального отдела пищевода Лос-Aнжелесская классификация эрозивных эзофагитов (1994 год) ПРАЖСКИЕ С&M КРИТЕРИИ ПРИ ПИЩЕВОДЕ БАРРЕТА 2004 год Парижская эндоскопическая классификация опухолевых поражений пищевода, желудка и толстой кишки (2002). The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach and colon Gastrointestinal Endoscopy, Volume 58, No 6 (Suppl.), 2003 тип 0 – поверхностные полипоидные или неполипоидный опухоли; тип 1 – полипоидные опухоли, обычно на широком основании; тип 2 – язвенные опухоли с четко отграниченными и поднятыми краями; тип 3 – инфильтративно–язвенные опухоли без четких границ; тип 4 –диффузно–инфильтративные (неизъязвленные) опухоли; тип 5 – неклассифицируемые (неподдающиеся классификации) запущенные опухоли. Эндоскопические классификации варикозно-расширенных вен пищевода 1. N.Soehendra, K. Binmoeller (1997) ВРВ пищевода: 1 степень – диаметр вен не превышает 5 мм, вытянутые, располагаются только в нижней трети пищевода; 2 степень – диаметр вен 5 -10 мм, извитые, распространяются в средней трети пищевода; 3 степень – размер вен более 10 мм, напряженные с тонкой стенкой, расположены вплотную друг к другу, на поверхности вен «красные маркеры». ВРВ желудка: 1 степень – диаметр вен не более 5 мм, едва различимы над слизистой желудка; 2 степень – вены размером 5-10 мм, солитарно-полипоидного характера; 3 степень – вены диаметром более 10 мм, представляют обширный конгломерат узлов. 2. К.-J. Paquet (1983) (рис.1А): I – единичные эктазии вен (рентгенологически не определяются). II – единичные хорошо отграниченные стволы вен, которые при попытке инсуффляции остаются отчётливо выраженными, нет истончения эпителия на венах. III - отчётливое сужение просвета пищевода стволами ВРВ, расположенными в нижней и средней трети пищевода, которые частично уменьшаются только при сильной инсуффляции воздуха. На верхушках ВРВ единичные красные маркеры или ангиэктазии. IV - просвет пищевода полностью выполнен варикозными узлами даже при максимальной инсуффляции. Эпителий над венами истончён. На верхушках вариксов определяются эрозии и/или ангиэктазии. 3. Sarin (1992) в зависимости от локализации выделил 4 подтипа желудочных вариксов, отмечая их более частое появление при нецирротической портальной гипертензии и внепеченочной обструкции портальной вены (рис 1Б.): GOV1 – гастроэзофагеальные вариксы, соединенные с пищеводными венами вдоль малой кривизны желудка; GOV2 – гастроэзофагеальные вариксы, соединенные с пищеводными венами вдоль свода желудка. IGV1 – изолированные желудочные вариксы свода желудка. IGV2 – изолированные вариксы в теле или антральном отделе желудка или в первой части 12–перстной кишки. 5. Японское научное общество по изучению портальной гипертензии в 1991 году опубликовало основные правила для описания и регистрации эндоскопических признаков ВРВ пищевода и желудка. Правила содержат 6 основных критериев, согласно которым оценивается состояние варикозно измененных вен как до, так и после лечебных воздействий.
- располагающиеся в кардии – Lg-c; - отдалённые от кардии – Lg-f. 2. Форма (вид и размер) – данным показателем оценивается внешний вид и размер ВРВ, при этом обнаруживают:
3. Цвет – этой категорией отражается толщина стенки ВРВ. Синий цвет указывает на значительное её истончение
4. “Красные маркёры” стенки – среди них выделяют:
5. Признаки кровотечения – при остром кровотечении требуется установить его интенсивность, а в случае гемостаза оценить характер тромба. - в период кровотечения: - струйное; - в виде просачивания; - после достижения гемостаза: - красный тромб; - белый тромб. 6. Изменения слизистой пищевода – они могут быть как проявлением рефлюксной болезни, нередко сочетающейся с заболеваниями, протекающими с синдромом портальной гипертензии, так и следствием лечебного эндоскопического воздействия.
Классификация портальной гипертензивной гастропатии (McCormack):
Классификация кандидозного эзофагита
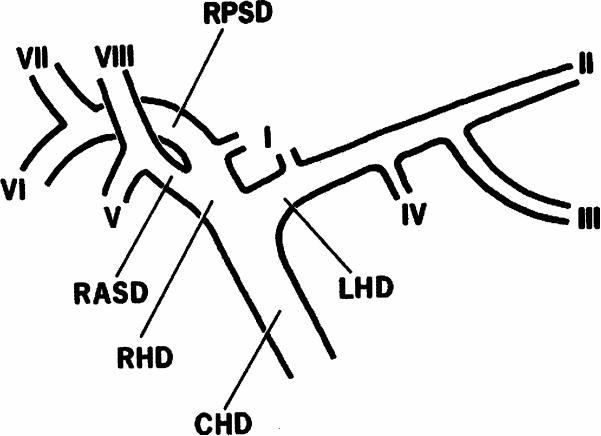
Модифицированная классификация активности язвенного кровотечения Forrest J.A.H. F1. Кровотечение продолжающееся: F1 А – струйное; F1 В – просачивание; F1 х – из-под плотно фиксированного сгустка. F2. Кровотечение остановившееся: F2 А – “тромбированный сосуд” (красный, черный, белый); F2 В – фиксированный сгусток (красный, черный, белый); F2 С – мелкие тромбированные сосуды (черные точки). F3. Отсутствует кровотечение: дефект под фибрином. Типичное расположение желчных протоков при РХПГ CHD – общий печеночный проток RHD – правый печеночный проток LHD – левый печеночный проток RPSD – правый задний секторальный проток RASD – правый передний секторальный проток. Источник:BlumgartL.H. (ed.) Surgery of the Liver and Biliary Tract, 3rd edn., 2000, WB Saunders, London, 365 р. Варианты деления желчных протоков CHD – общий печеночный проток RHD – правый печеночный проток LHD – левый печеночный проток RPSD – правый задний секторальный проток RASD – правый передний секторальный проток. Источник: BlumgartL.H. (ed.) Surgery of the Liver and Biliary Tract, 3rd edn., 2000, WB Saunders, London, 365 р. Классификация Бисмута по локализации внутрипротоковой холангиокарциномы Эндосонографическая дифференциальная диагностика подслизистых образований ЖКТ
Классификация ЭУС признаков хронического панкреатита (Rosemont, Illinois, USA, 2008)
Большие ПРИЗНАКИ А: - гиперэхогенные включения, дающие акустическую тень (кальцинаты) - гиперэхогенные включения, дающие акустическую тень, расположенные в протоках поджелудочной железы (конкременты) Большой ПРИЗНАК В: - дольчатая паренхима, напоминающая пчелиные соты Малые признаки: - кисты - расширение протока более 3,5 мм - неровные контуры панкреатического протока - расширенные боковые ветви панкреатических протоков - гиперэхогенные стенки протоков - не дающие тени гиперэхогенные включения - дольчатое строение, с отдаленными, не прилегающими друг к другу дольками Панкреатические кисты: Не неопластические кисты Врожденные истинные кисты Фиброзные кисты Аутосомный поликистоз Болезнь Гиппеля-Линдау Дермоидные кисты Приобретенные кисты Псевдокисты Ретенционные (истинные) кисты Другие Лимфоэпителиальные кисты Неопластические кисты Муцинозная кистозная неоплазия (МСN) Муцинозная цистаденома Муцинозная цистаденокарцинома Внутрипротоковые папиллярные муцинозная неоплазия (IPMN) Главного протока (main type) Браншей главного протока (branch type) Немуцинозные кистозные неоплазии Серозная цистаденома (SCN) Другие Кистозная дегенерация панкреатической аденокарциномы Кистозные опухоли островковых клеток Солидная псевдопапиллярная опухоль Характеристики кистозных поражений поджелудочной железы по данным Американского Общества Гастроинтестинальной Эндоскопии
Источник: Endoscopic ultrasonography / edited by Frank G. Gress, Thomas J. Savides.—2nd ed., 2009 TNM классификация рака желчных протоков в области бифуркации (NCCN Guidelines Version 1.2012, AJCC 7th ed., 2010) Первичная опухоль (Т) ТХ – первичная опухоль не может быть оценена Т0 – нет явной первичной опухоли Тis – карцинома insitu T1 – опухоль в пределах желчного протока, распространяющаяся до мышечного слоя, или фиброзных тканей Т2а – инвазия опухоли через стенку желчного протока в окружающую жировую ткань Т2b – инвазия опухоли в прилегающую паренхиму печени Т3 – односторонняя инвазия опухоли в ветвь портальной вены или печеночной артерии Т4 – инвазия опухоли в портальную вену или обе ее ветви; или общую печеночную артерию; или вторичная билатеральная инвазия в желчные протоки второго порядка; или монолатеральная инвазия в желчные протоки второго порядка и контрлатеральное вовлечение воротной вены или общей печеночной артерии. Региональные лимфатические узлы (N) NX – региональные лимфатические узлы не могут быть оценены N0 – нет метастазов в региональные лимфатические узлы N1 – метастазы в региональные лимфатические узлы (включая изолированные пузырного протока, общего желчного протока, печеночной артерии и портальной вены) N2 – Метастазы в периаортальные, перикавальные, верхней брыжеечной артерии и/или чревной артерии лимфатические узлы Отдаленные метастазы М0- нет отдаленных метастазов М1 – имеются отдаленные метастазы Анатомическая стадия / прогностическая группа
Гистологическая градация GX – Градация не может быть оценена G1 – Высокодифференцированная G2 – Умеренно дифференцированная G3 – Низкодифференцированная G4 – Недифференцированная TNM классификация дистального рака желчных протоков (NCCN Guidelines Version 1.2012, AJCC 7th ed., 2010) Первичная опухоль (Т) ТХ – первичная опухоль не может быть оценена Т0 – нет явной первичной опухоли Тis – карцинома insitu T1 – опухоль гистологически ограничена желчным протоком Т2а – инвазия опухоли через стенку желчного протока Т3 – инвазия опухоли в желчный пузырь, поджелудочную железу, двенадцатиперстную кишку или другие прилежащие органы, без вовлечения чревного ствола, или верхней брыжеечной артерии Т4 – Чревный ствол или верхняя брыжеечная артерия вовлечены в опухоль; Региональные лимфатические узлы (N) N0 – нет метастазов в региональные лимфатические узлы N1 – есть метастазы в региональные лимфатические узлы Отдаленные метастазы М0- нет отдаленных метастазов М1 – имеются отдаленные метастазы Анатомическая стадия / прогностическая группа
Гистологическая градация GX – Градация не может быть оценена G1 – Высокодифференцированная G2 – Умеренно дифференцированная G3 – Низкодифференцированная G4 – Недифференцированная TNM классификация рака желудка (NCCN Guidelines Version 1.2012, AJCC 7th ed., 2010) Первичная опухоль (Т) ТХ – первичная опухоль не может быть оценена Т0 – нет явной первичной опухоли Тis – карцинома in situ – интраэпителиальная опухоль, без инвазии в собственную пластинку (lamina propria) T1 – опухоль поражает собственную пластинку, мышечную пластинку слизистой оболочки или подслизистый слой. T1a – опухоль поражает собственную пластинку или мышечную пластинку слизистой оболочки T1b – опухоль поражает подслизистый слой. Т2 – опухоль поражает собственную мышечную оболочку (опухоль может пенетрировать собственную мышечную оболочку с проникновением в желудочно-толстокишечную или желудочно-печеночную связку, или в сальник большой или малой кривизны, без пенетрации париетальной брюшины, покрывающей эти структуры. В этом случае опухоль классифицируется как T3. Если есть повреждение париетальной брюшины, покрывающей желудочные связки или сальник, опухоль должна быть классифицирована как T4) Т3 – опухоль проникает в прилегающие к субсерозе ткани без поражения висцеральной брюшины или смежных структур (к смежным структурам относятся селезенка, поперечная ободочная кишка, печень, диафрагма, поджелудочная железа, передняя брюшная стенка, надпочечник, почка, тонкий кишечник и забрюшинное пространство. Внутриорганное распространение на 12-перстную кишку или пищевод классифицируют по глубине наибольшей инвазии в каждой из этих сторон, включая желудок.) Т4 – опухоль поражает серозу (висцеральную брюшину) или смежные структуры Т4а – опухоль поражает серозу (висцеральную брюшину) Т4b – опухоль поражает смежные структуры Региональные лимфатические узлы (N) NX - региональные узлы не могут быть оценены N0 – нет метастазов в региональные лимфатические узлы N1 – метастазы в 1-2 региональных лимфатических узлах N2 – метастазы в 3-6 региональных лимфатических узлах N3 – метастазы в более 7-ми региональных лимфатических узлах N3a – метастазы в 7-15 региональных лимфатических узлах N3b – метастазы в более 16-ти или более региональных лимфатических узлах Отдаленные метастазы М0- нет отдаленных метастазов М1 – имеются отдаленные метастазы Гистологическая градация GX – Градация не может быть оценена G1 – Высокодифференцированная G2 – Умеренно дифференцированная G3 – Низкодифференцированная G4 – Недифференцированная TNM классификация рака желудка (NCCN Guidelines Version 1.2012, AJCC 7th ed., 2010) (продолжение) Анатомическая стадия / прогностическая группа
TNM классификация карциномы пищевода и пищеводно-желудочного перехода (NCCN Guidelines Version 1.2012, AJCC 7th ed., 2010) Первичная опухоль (Т) ТХ – первичная опухоль не может быть оценена Т0 – нет явной первичной опухоли Тis – дисплазия высокой степени T1 – опухоль поражает собственную пластинку, мышечную пластинку слизистой оболочки или подслизистый слой. T1a – опухоль поражает собственную пластинку или мышечную пластинку слизистой оболочки T1b – опухоль поражает подслизистый слой. Т2 – опухоль поражает собственную мышечную оболочку Т3 – опухоль поражает адвентициальную оболочку. Т4 – опухоль поражает смежные структуры Т4а – резектабельная опухоль поражает плевру, перикард, диафрагму. Т4b – нерезектабельная опухоль поражает другие смежные структуры, такие как аорта, тело позвонка, трахею и т.п. Региональные лимфатические узлы (N) NX - региональные узлы не могут быть оценены N0 – нет метастазов в региональные лимфатические узлы N1 – метастазы в 1-2 региональных лимфатических узлах N2 – метастазы в 3-6 региональных лимфатических узлах N3 – метастазы в более 7-ми региональных лимфатических узлах Отдаленные метастазы М0 – нет отдаленных метастазов М1 – имеются отдаленные метастазы Гистологическая градация GX – Градация не может быть оценена (стадия группируется, как G1) G1 – Высокодифференцированная G2 – Умеренно дифференцированная G3 – Низкодифференцированная G4 – Недифференцированная (стадия группируется, как G3 для плоскоклеточных опухолей) TNM классификация карциномы пищевода и пищеводно-желудочного перехода (NCCN Guidelines Version 1.2012, AJCC 7th ed., 2010) (продолжение) Анатомическая стадия / прогностическая группа (плоскоклеточная карцинома)
Анатомическая стадия / прогностическая группа (аденокарцинома)
TNM классификация рака поджелудочной железы (NCCNGuidelinesVersion 1. 2012, AJCC 7thed., 2010) Первичная опухоль (Т) ТХ – первичная опухоль не может быть оценена Т0 – нет явной первичной опухоли Тis – карцинома in situ T1 – опухоль в пределах поджелудочной железы, максимальный размер 2 см или меньше Т2 – опухоль в пределах поджелудочной железы, максимальный размер более 2 см Т3 – опухоль выступает за границы поджелудочной железы, но без вовлечения чревного ствола или верхней брыжеечной артерии Т4 – опухоль вовлекает чревный ствол, или верхнюю брыжеечную артерию (нерезектабельная первичная опухоль) Региональные лимфатические узлы (N) NX - региональные узлы не могут быть оценены N0 – нет метастазов в региональные лимфатические узлы N1 – есть метастазы в региональные лимфатические узлы Отдаленные метастазы М0 – нет отдаленных метастазов М1 – имеются отдаленные метастазы Анатомическая стадия / прогностическая группа
LST – ЛАТЕРАЛЬНО РАСТУЩИЕ ОПУХОЛИ (Laterally spreading tumours) (The Yokohama Live 2010) ЧАСТОТА sm-РАКА ПРИ LST (The Yokohama Live 2010) |
