Переливание крови. "Молекулярно биологические и биохимические механизмы переливания крови"
 Скачать 190.9 Kb. Скачать 190.9 Kb.
|
|
ПРОЕКТ по биологии на тему "Молекулярно - биологические и биохимические механизмы переливания крови" ОГЛАВЛЕНИЕ Введение…………………………………………………………………….3 Глава 1. Переливание крови: история и современность…………………5 Глава 2. Гемотрансфузия 2.1. Условия, необходимые для проведения гемотрансфузии………….11 2.2. Основные действия и последовательность их выполнения при гемотрансфузии……………………………………………………….13 Глава 3. Механизм действия донорской крови 3.1. Определение механизма действия донорской крови………………..18 3.2. Возможные осложнения, вызванные переливанием крови…………19 Заключение………………………………………………………………….23 Литература…………………………………………………………………..25 ВВЕДЕНИЕ Кровь. Много ли мы знаем об этом жидком органе? Кровь-это вид соединительной ткани, образно говоря, «жидкая ткань». Она составляет около 7% от массы тела человека. Не так уж и много, как кажется. У взрослого мужчины объём крови приблизительно равен 5,9 литра, а у женщины 3,9 литра. Кровь - это ручей в организме каждого живого существа. От неё зависит множество жизнеобеспечивающих функций. А много ли мы знаем о переливании крови (гемотрансфузии)? Ответ очевиден - нет. Переливание крови - введение с лечебной целью в сосудистое русло рецепиента (пациента, которому выполняют переливание крови или пересадку органов) крови донора (человека, дающего свою кровь для переливания или какой-либо орган для пересадки) или её компонентов. Именно механизму гемотрансфузии посвящена эта работа. Проблема исследования: Какое значение имеет переливание крови в медицине? Что нужно знать о молекулярно – биологических и биохимических механизмах переливания крови? Во всех ли случаях переливание крови оправдано? Существуют ли альтернативные источники переливания крови? Цель исследования: Выяснить молекулярно-биологические и биохимические механизмы переливания крови. Задачи исследования: 1. Изучить историю переливания крови. 2. Определить условия, основные действия и последовательность их выполнения при переливании крови. 3. Проанализировать механизм действия перелитой крови. 4. Выяснить какие осложнения может вызвать переливание крови. Метод исследования: Теоретический – поиск информации, анализ, синтез. Гипотеза: Предположим, что переливание крови никак не влияет на организм реципиента. Объект исследования: Гемотрансфузия. Предмет исследования: Влияние донорской крови и её компонентов на реципиента. Актуальность работы: Тема, выбранная для исследовательской работы, является актуальной в наше время. У каждого человека может случиться в жизни критическая ситуация, когда ему потребуется донорская кровь. Тот момент, когда от кого-либо зависит человеческая жизнь. Проблема донорства была актуальной во все времена, не меньшую степень значимости имеет и в настоящее время. Люди готовы пожертвовать своей кровью ради спасения чьей-то жизни. И очень важно, чтобы эта жертвенность была безопасной и для донора, и для реципиента. ГЛАВА 1. ПЕРЕЛИВАНИЕ КРОВИ: ИСТОРИЯ И СОВРЕМЕННОСТЬ С древнейших времён человечество убеждено в чудотворной силе крови. Ещё Гомер, описавший шестое приключение Одиссея, в надежде вернуть умершему пророку Тирессию сознание и дар речи, дал его тени испить крови жертвенных животных. Гиппократ же был убеждён, что душевнобольных людей можно вылечить с помощью крови здоровых. Нередко встречаются истории о том, что пожилые люди, с целью омоложения принимали кровь молодых, здоровых людей. Один из таких случаев - Римский папа Иннокентий VIII, попытался вернуть себе молодость с помощью вливания крови, взятой у трёх десятилетних мальчиков. Итог был весьма плачевный. Мальчики умерли от кровопотери, а вслед за ними скончался и папа. Кровь употребляли в лечебных целях во время военных действий. Считалось, что выпитая кровь способна заменить человеку ту, которую он потерял во время ранения. Специально для этого за египетскими войсками всегда следовало стадо баранов. Первый раз система кровообращения в теле человека была описана в 1628 году английским учёным Уильямом Гарвеем. Именно он открыл закон кровообращения и вывел принципы движения крови по организму. Затем хирурги Лондона и Парижа начали проводить эксперименты с переливанием крови от телят и овец к собакам, от собак к коровам, от козлов к лошадям и от овец к людям. Первым реципиентом, согласившимся на такую авантюру, стал Артур Кога, студент из Кембриджа. Эксперимент прошёл успешно, Кога не умер. Возможно, что его спасло несовершенство аппаратуры: в то время для переливания крови использовались гусиные перья и серебряные трубки, и в итоге, видно, ему мало досталось. Многие врачи пытались понять, может ли переливание крови привести к тому, что реципиент унаследует признаки донора (характер, черты внешности). Но этого не удалось доказать. В 17 веке последовал целый ряд неудач, в связи с этим во Франции в 1670 году был принят закон о запрещении трансфузии. В 1818 году англичанин Джеймс Бланделл провёл первое переливание крови от человека к человеку. В 1818 году Джеймс Бланделл спас одну из своих пациенток, перелив ей кровь мужа. Он изготовил более удобные инструменты для переливания и произвёл 10 трансфузий, пять из которых оказались успешными. Акушеры того времени спасли множество рожениц, погибавших от кровотечения. В 1847 г. сотрудник Московского университета И.М. Соколов сделал первое переливание сыворотки крови человеку с лечебной целью. Переливание было произведено по поводу холеры и закончилось успешно. В 1901 г. ассистент Венского института патологии Карл Ландштейнер, экспериментировал с собственной кровью и кровью двух десятков своих коллег, обнаружил три группы крови (он назвал их A, В и С – последняя позже переименована в О). И именно тогда стало понятно, почему раньше переливание крови часто заканчивалось трагически: кровь донора и кровь реципиента оказывались несовместимыми, кровь свёртывалась и наступала смерть. За своё открытие в области медицины Ландштейнер был удостоен Нобелевской премии. Но смертельные случаи после переливания всё равно происходили. Затем появляется молодой пражский врач-психиатр, воспитанник Карлова университета Ян Янский. Обследовав три тысячи больных, доктор установил, что в организмах людей циркулируют четыре группы крови, отличающиеся по биохимическому составу. Четыре, а не три, как было обозначено в работах Ландштейнера. Четвёртая группа была названа – АВ. Несовместимость с четвёртой группой и вызывала смертельный исход. Свои выводы Янский сформулировал в труде «Гематологические исследования психически больных», изданной в 1907 году, то есть позже исследований Ландштейнера и его коллег. О них он ничего не знал, поэтому с чистой совестью обозначил группы крови римскими цифрами I, II, III и IV (в научной литературе этот принцип употребляется до сих пор как классификация по Янскому). Ещё одно важнейшее открытие было сделано американскими врачами Роджером Ли и Дадли Вайтом. Опытным путем они доказали, что кровь первой группы может быть перелита пациентам с любой группой, а пациентам с четвёртой группой крови подходит любая другая группа крови. Так появились понятия «универсальный донор» и «универсальный реципиент». Использование раствора цитрата натрия и глюкозы позволили хранить кровь в течение нескольких дней после донации, и таким образом создавать некий ее запас на случай необходимости многочисленных переливаний. Массовые переливания крови впервые применяются во время Первой Мировой войны в Англии. Лишь в 20-е годы прошлого века гемотрансфузия получила применение в нашей стране. Первое научно обоснованное переливание крови с учётом её групповой принадлежности в Советском Союзе было сделано 20 июня 1919 г. видным российским и советским хирургом Владимиром Шамовым. Этому предшествовала большая подготовительная работа по созданию отечественных стандартных сывороток для определения группы крови. Одновременно с введением клинической практики переливания крови стали актуальными и вопросы развития института донорства. Открытие групп крови не решило все проблемы переливания. Второй проблемой переливания стал резус-фактор. Резус-фактор - система антигенов крови человека, независимая от факторов, обусловливающих группы крови (системы АВО) и других генетических маркеров. В 1939 году доктора Филип Левин и Руфус Стетсон опубликовали первый доклад о клинических последствиях непризнаваемого резус-фактора в виде гемолитической реакции на переливание крови и гемолитической желтухи новорождённых в её наиболее тяжёлой форме. Было признано, что сыворотка крови описываемой в докладе женщины вступила в реакцию агглютинации с красными кровяными тельцами совпадающими по системе AB0. Тогда этому не было дано никакого названия, а позже такое стали называть агглютинин. В 1940 году доктора Карл Ландштейнер и Александр Винер опубликовали доклад о сыворотке кролика, иммунизированного эритроцитами обезьяны вида Macacus-rhesus. Антиген, вызвавший иммунизацию, назвали резус-фактором «для указания на то, что при изготовлении сыворотки была использована кровь макаки резус». Резус-фактор в наибольшей степени выражен в эритроцитах, меньше его в лейкоцитах и тромбоцитах, в плазме крови не обнаружен. Вскоре было понято клиническое значение этого антигена D с высокой степенью иммунизации. Была признана важность некоторых ключевых факторов при переливании крови, в том числе наличие надёжных диагностических тестов, а также требование учитывать вероятность появления гемолитической желтухи новорождённых, последствия переливания крови и необходимость предотвращения этого путём диспансеризации и профилактики. Вроде бы все проблемы переливания крови остались позади, но в 1970-х годах перед учёными встала новая задача. Нужно было создать заменитель крови. Так как донорская кровь не хранилась долго, участились случаи заражения через неё гепатитом, а в США появилась новая болезнь — СПИД. За рубежом искусственную кровь пытались сделать на основе перфторированных углеродов, такие углеводы могли с лёгкостью переносить большое количество кислорода, то есть выполняли основную функцию крови. Но у американских и японских исследователей наступил кризис. Все подопытные животные погибали от закупорки сосудов. В СССР за разработку принялась группа учёных из города Пущина под руководством профессора Феликса Белоярцева. В 1982 году на съезде биофизиков он заявил, что препарат есть. Приезжавшие в Пущино коллеги могли видеть живого кролика, кровь которого была заменена на перфторан, а по двору института гуляла собака, 70% крови которой было заменено перфтораном. Через полгода она родила здоровых щенков. Ещё до получения разрешения на клинические испытания перфторан был опробован на человеке. Случилось это из-за трагедии: в Москве на глазах у прохожих троллейбус сбил пятилетнюю девочку Аню Гришину. Ребёнка доставили в Филатовскую больницу, но девочка была обречена — множественные переломы, огромная потеря крови. К тому же врачи по ошибке перелили ей донорскую кровь другой группы, что осложнило ситуацию. Белоярцева вызвали в Москву, попросили привезти лекарство. Уже после второго флакона состояние девочки стабилизировалось, она выжила. Белоярцев после множества удачных экспериментов над животными получил разрешение на исследование перфторана на людях. Препарат был признан лучшим кровезаменителем. Но на сегодняшний день исследования заменителей крови только продолжаются и практически единственным путем решения проблемы является донорство. В настоящее время донором в России может стать любой здоровый человек старше 18 лет и весом не менее 50 килограммов. Начать сдавать кровь крайне просто – нужно прийти в соответствующее учреждение со своим паспортом. Перед сдачей крови нужно будет пройти осмотр врача и сдать анализ. За сутки до сдачи крови, необходимо исключить из еды продукты животного происхождения и просто жирную пищу. Кроме того, нужно отказаться от алкоголя и приёма некоторых лекарств. После сдачи анализа, донор проходит в зал, где происходит забор крови. Для донора сдача крови безопасна. С помощью стерильных одноразовых инструментов у донора из вены собирают в специальный пакет 450 миллилитров цельной крови. После сдачи крови, в ближайшие пару дней, донору необходимо хорошо и правильно питаться, и пить много жидкости. И ещё такой факт: мужчины могут сдавать кровь не чаще одного раза в два месяца, а женщины – раз в три месяца. Каждому человеку, сдавшему кровь, полагается определённая компенсация: - донор имеет право на два дополнительных выходных; - получает денежную компенсацию или талон на питание; - проходит обязательное регулярное медицинское обслуживание. ГЛАВА 2. ГЕМОТРАНСФУЗИЯ 2.1. Условия, необходимые для проведения гемотрансфузии Для того, чтобы понять какие условия необходимы для переливания крови(гемотрансфузии), необходимо разобраться, что такое гемотрансфузия? Понятие «переливание крови» обозначает операцию по трансплантации крови, либо отдельных ее составляющих от абсолютно здорового человека(донора) к больному(реципиенту) в лечебных целях, обычно путем внутривенной трансфузии. Процедуру эту называют гемотрансфузией. Переливание крови принято считать операцией, хоть она и не требует ни анестезии, ни надрезов скальпелем. Это достаточно сложный процесс, не терпящий ошибок и погрешностей со стороны медицинских работников. Операция по переливанию крови проводится только в стационаре, где в случае осложнения могут оказать необходимую неотложную помощь. Используются при гемотрансфузии только одноразовые медицинские инструменты. Предварительно (в плановых случаях) больной проходит обследования на заболевания сердечно-сосудистой системы, печени, почек и органов дыхания, чтобы уменьшить вероятность осложнений. Обязательное условие перед гемотрансфузией – забор крови для определения её группы и резус-фактора и на совместимость с донором; у донора проверяются также анализы на ВИЧ, сифилис и гепатиты. Врач обязательно должен выяснить, есть ли у больного какие-либо аллергические реакции или непереносимость лекарственных средств. Технические средства для переливания различны, всего по функциональным свойствам их можно разделить на 6 групп: 1) системы для взятия крови; 2) флаконы и пластикатные мешки (контейнеры) с консервантом для хранения крови; 3) системы для гемотрансфузии; 4) наборы для определения группы крови и резус-фактора; 5) приборы (штативы) и устройства для фиксации флаконов (пластикатных мешков) и систем в момент гемотрансфузии; 6) аппараты для прямого переливания крови. Система для взятия крови (пластикатная) предназначена для эксфузии (изъятия) крови у донора и заполнения кровью флакона или пластикатного мешка с консервантом. Она состоит из воздуховодной трубки с иглой для прокалывания пробки флакона с консервантом и эксфузионной трубки, которая имеет иглы на обоих концах: одна — для пункции вены донора, вторая — для прокола пробки флакона. Система предназначена для одноразового использования. Каждый пластикатный контейнер имеет трубку с иглой для взятия крови из вены донора, выходные устройства, с помощью которых контейнер присоединяется к системе для переливания крови. Выпускаются сдвоенные контейнеры для получения компонентов крови. Сдвоенные контейнеры соединены полимерной трубкой, через которую плазма из первого контейнера может переливаться во второй. Промышленностью выпускаются системы для П. к. из пластикатных материалов (поливинилхлорида). Они стерильны, нетоксичны, апирогенны (отсутствие в составе веществ, вызывающих повышение температуры тела), предназначены для одноразового использования. Наборы для определения группы крови и резус-фактора содержат стандартные сыворотки, стандартные эритроциты, стеклянные палочки, пластиковые планшеты с лунками, тарелки, водяную баню, подогреватель. Приборы для фиксации флаконов выпускаются централизованно медицинской промышленностью. В клинической практике используются штативы трех видов: напольный, накроватный, к операционному столу. Они предназначены для подвешивания флаконов (пластикатных контейнеров) с трансфузионной средой при длительных вливаниях. Аппараты для прямой гемотрансфузии могут быть дискретного (шприцевые) и непрерывного (роликовые) действия. И. М. Гуртовой в 1974 году предложил оригинальный тип аппарата, работающего по принципу насоса замещения. При подготовке к гемотрансфузии соблюдается строгая последовательность и стерильность. 2.2. Основные действия и последовательность их выполнения при гемотрансфузии Самое первое и, наверное, самое важное в гемотрансфузии, это определить показания к трансфузионной терапии, выяснить вид переливаемого материала, объём и время, необходимое для переливания. Второй этап – это проверка на пригодность флаконов с донорской кровью. Этим занимается врач. Флаконы должны быть герметичны. Сосуд должен быть цел и иметь правильную паспортизацию. Необходимо обратить внимание на срок годности и на макроскопические изменения (сгустки, хлопья, осадок, бактериальное загрязнение). Всё это происходит за 30-40 минут до начала операции, так как необходимо выдержать трансфузионную среду при комнатной температуре. Затем определяют группу крови и резус-фактор у больного и переливаемой крови донора из флакона (пластикатного контейнера), ставят пробу на совместимость эритроцитов донорской крови с сывороткой крови реципиента; переливают одногруппную, совместимую по резус-фактору кровь. Процесс определения группы крови происходит следующим образом. Эритроциты сначала отделяют от плазмы и разводят физиологическим раствором. Первую половину смешивают с анти-А агглютининами, а вторую с анти-В агглютининами. Через пару минут смеси исследуют под микроскопом. И далее смотрят на реакцию агглютинации. Агглютинация – склеивание и выпадение в осадок эритроцитов, несущих антигены, под действием специфических веществ плазмы крови — агглютининов. В плазме находятся агглютинины — склеивающие вещества, в эритроцитах — агглютиногены — склеиваемые веществами. Имеются два основных вида агглютиногенов: А и В и два вида соответствующих им агглютининов: α и β. Агглютинация происходит только тогда, когда α совпадает с А или β совпадает с В. При переливании крови от одного человека другому, кровь доноров подразделяют на 4 группы (по системе АВ0) в зависимости от наличия или отсутствия агглютиногенов А и В. Если нет агглютиногенов ни А, ни В, кровь относят к группе 0. Если присутствуют только агглютиноген А, кровь относят к группе А, и наоборот, если присутствует только аглютиноген В - к группе В. А когда оба агглютиногена – к группе АВ (рис.1). 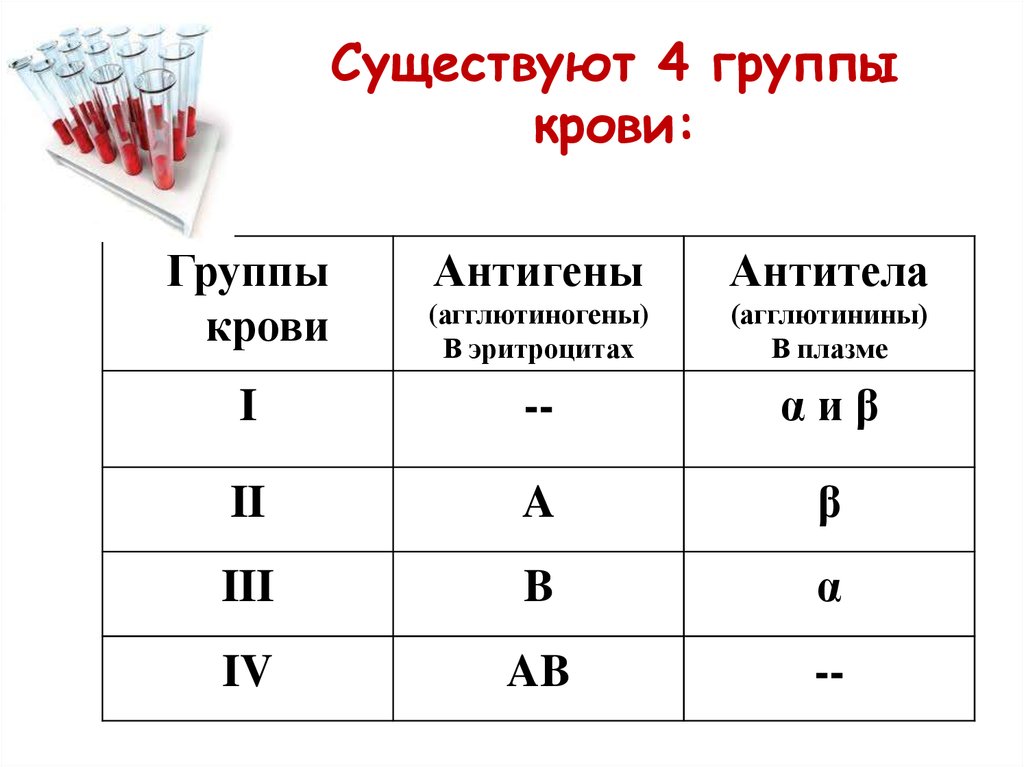 Рисунок 1. Наличие антигенов и антител в крови. При несовместимости крови, когда анти-А или анти-В агглютинины плазмы смешиваются с красными клетками крови, содержащими, соответственно, А или В агглютиногены, эритроциты агглютинируют в результате присоединения к ним агглютининов. Это ведет к формированию комков из клеток, т.е. к агглютинации. Эти комки закупоривают мелкие кровеносные сосуды по всему ходу системы кровообращения. В течение следующих часов или дней физическая деформация клеток или атака их фагоцитирующими лейкоцитами разрушает мембраны агглютинированных клеток, высвобождая гемоглобин в плазму. Этот процесс называют гемолизом эритроцитов (рис.2). 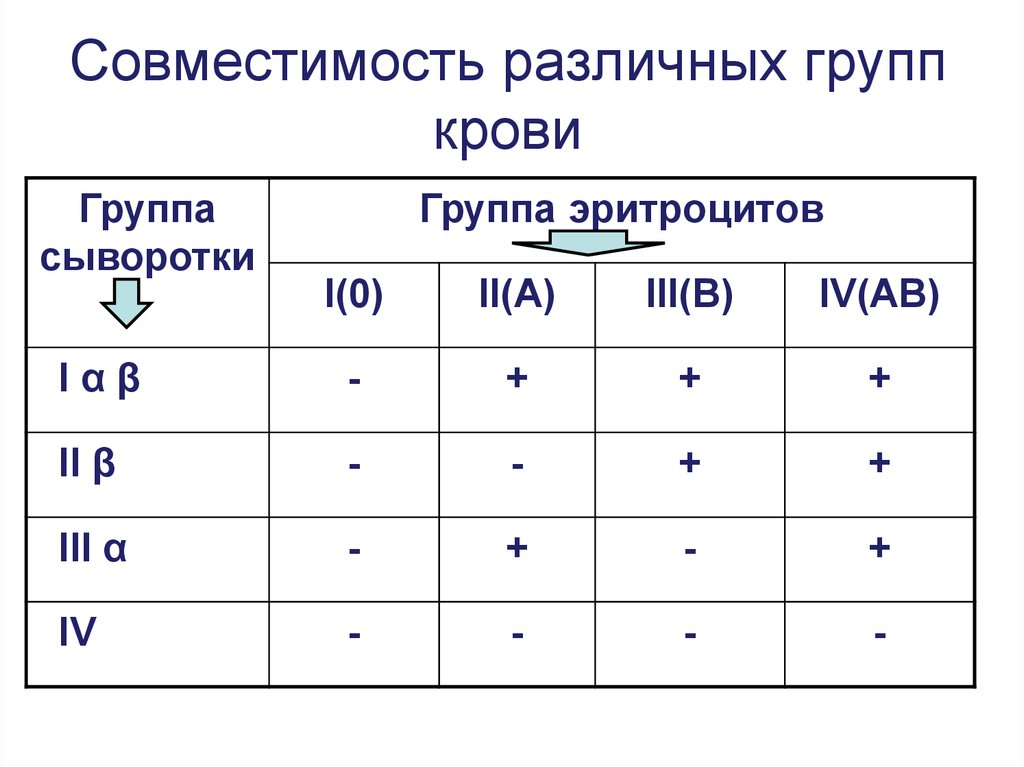 Рисунок 2. Механизм переливания крови (знак «+» показывает гемолиз эритроцитов). Резус-фактор определяется наличием белка D. Если белок D присутствует в крови, то значит, резус-фактор положительный (Rh+), и кровь принадлежит к статистическому большинству (85%). Если данного антигена в крови нет, то резус-фактор отрицательный (Rh-). Резус-фактор в течение жизни не изменяется. Иногда подбор крови для больного представляет определенные трудности. В этом случае кровь подбирают станции (отделения) гемотрансфузии, которые определяют у реципиента антитела к редким антигенам эритроцитов, антитела к HLA-антигенам и антигенам гранулоцитов. После этого монтируют флаконы, контейнеры и системы для переливания. Их размещают на штативах. Перед трансфузией тубус флакона освобождают от пергаментного колпачка и парафина. Алюминиевый колпачок обрабатывают 5—10% спиртовым раствором йода. Пинцетом отгибают крылья центральной части алюминиевого колпачка и удаляют ее. Обнажившуюся резиновую пробку обрабатывают 5—10% спиртовым раствором йода. Пробку прокалывают иглами инфузионной и воздуховодной трубок. На инфузиониую трубку накладывают зажим ниже капельницы по ходу инфузии. Флакон переворачивают вверх дном и подвешивают на штативе. Снимают зажим с инфузионной трубки. При появлении трансфузионной среды(крови донора или её компонентов) ниже фильтра капельницу переводят в горизонтальное положение и заполняют до половины объема; вновь накладывают зажим ниже капельницы и переводят ее в исходное (вертикальное) положение. После этого постепенно открывают зажим и заполняют инфузионную трубку до появления первых капель трансфузионной среды из иглы; затем зажим закрывают. Тщательно осматривают трубки системы, чтобы убедиться, что в них нет пузырьков воздуха. Выбирают и пунктируют вену для инфузии(вливания). Снимают зажим с инфузионной трубки, и начинают вливание трансфузионной среды. В начале проводится биологическая проба: больному переливают струйно 10—15 мл крови, через 3 мин. вновь вводят 10—15 мл. После повторного трехминутного перерыва вводят еще 10—15 мл крови и вновь наблюдают 3 мин. Если у больного не появляется симптомов несовместимости переливаемой крови (тахикардия, ощущение жара во всем теле, одышка, гиперемия лица, боль в пояснице, животе), то переливание продолжают. При появлении первых незначительных симптомов несовместимости крови, гемотрансфузию немедленно прекращают. При вливании больному трансфузионной среды(крови донора и её компонентов ) из нескольких флаконов после опорожнения первого флакона накладывают зажим на инфузионную трубку ниже капельницы, извлекают из пробки пустого флакона иглы инфузионной трубки и воздуховода. Затем эти иглы вводят в пробку нового флакона (иглу инфузионной системы из вены больного при этом не извлекают), и трансфузия продолжается. Процедура переливания крови из пластикатного контейнера аналогична. Кровь поступает в систему под давлением атмосферного воздуха на наружную поверхность эластичного контейнера, поэтому воздуховодная трубка не требуется. При необходимости быстрого струйного введения крови создается дополнительное равномерное давление на стенки контейнера ладонями трансфузиолога (врача, который занимается лечением заболеваний крови и плазмы); при этом контейнер находится в обычном положении для переливания. ГЛАВА 3. МЕХАНИЗМ ДЕЙСТВИЯ ПЕРЕЛИТОЙ КРОВИ 3.1. Определение механизма действия донорской крови Перелитая цельная кровь, ее компоненты и препараты оказывают на организм реципиента заместительное, гемодинамическое, дезинтоксикационное, гемопоэтическое, иммунологическое, гемостатическое, нутритивное (питательное) и стимулирующее действие. Каждый вид переливаемой крови имеет свои особые свойства и влияет на организм реципиента наиболее оптимально в каком-то одном или нескольких направлениях. Самым широким диапазоном действия обладает цельная кровь донора. Переливание донорской крови вызывает разнообразные функциональные изменения в организме реципиента. На основании экспериментальных данных была выдвинута концепция двухфазового действия гемотрансфузии. В первой фазе (фазе угнетения) возникает кратковременный конфликт в результате неизбежного нарушения гомеостаза. Эта фаза непродолжительна, ее симптомы могут быть выражены в различной степени и не всегда выявляются лабораторно-клиническими методами исследования. Вторая фаза (фаза стимуляции) после переливания малых и средних доз крови более продолжительна. При этом наблюдается усиление физиол, процессов, имеющих защитно-приспособительное значение при различных видах патологии, то есть происходит функциональная перестройка организма, направленная на повышение его резистентности к различным экстремальным воздействиям. Соотношение и выраженность этих фаз зависят от ряда условий — степени совместимости крови донора и реципиента, срока и метода консервирования донорской крови, а также от реактивности организма реципиента. Особое значение имеет объем переливаемой крови. При массивной гемотрансфузии, равной 25—50% объема циркулирующей крови (ОЦК) реципиента, отмечаются функциональные нарушения разной степени выраженности, свойственные первой фазе. Биологические эффекты переливания крови обусловлены сложнейшими регуляторными механизмами. Перелитая кровь действует на элементы нервной рецепции, а также ферментные и гормональные системы тканевого обмена. Гемотрансфузия изменяет все виды обмена веществ на всех уровнях — от органно-тканевого до молекулярного. 3.2. Посттрансфузионные осложнения Посттрансфузионные осложнения при переливании крови и ее компонентов встречаются относительно часто. В связи с тем, что данная процедура является достаточно рискованной, требуется тщательная подготовка. Побочные эффекты возникают вследствие несоблюдения правил гемотрансфузии, а также индивидуальной непереносимости. Все осложнения условно делятся на две группы. Первая включает пирогенную реакцию, цитратную и калиевую интоксикацию, анафилаксию, бактериальный шок, аллергию. Ко второй относятся патологии, вызванные несовместимостью группы донора и реципиента, это гемотрансфузионный шок, респираторный дистресс - синдром, почечная недостаточность, коагулопатия. 1.Аллергическая реакция - это патологическая (отличная от нормальной) реакция иммунной системы.Симптомы: зуд; сыпь на коже; приступы удушья; тошнота; рвота; отёк Квинке. Аллергию провоцирует индивидуальная непереносимость какого-то из компонентов. 2. Пирогенные реакции - это наиболее частый нежелательный ответ на трансфузию. У реципиента развивается общая слабость, повышается температура, озноб, головная боль, миалгия. Причиной этого осложнения служит попадание вместе с переливаемыми средами пирогенных веществ, появляются они из-за неправильной подготовки систем к трансфузии. 3. Цитратная интоксикация - метаболическая реакция организма на среды, заготовленные с использованием натриевой соли лимонной кислоты. Симптомами этой патологии является снижение артериального давления, изменения на электрокардиограмме, клинические судороги, нарушение дыхания. Калиевая интоксикация появляется при введении большого объема препаратов, которые сберегались более двух недель. Во время хранения уровень калия в трансфузионных средах значительно увеличивается. Для этого состояния свойственны вялость, возможны тошнота со рвотой, брадикардия с аритмией, вплоть до остановки сердечной деятельности. 4. Гемотрансфузионный шок - острая реакция на переливание крови, появляющаяся вследствие несовместимости групп донора с реципиентом.Это состояние характеризуется артериальной гипотонией, тахикардией, одышкой, возбуждением, покраснением кожи, болью в пояснице. Посттрансфузионные осложнения при переливании крови затрагивают и органы сердечно - сосудистой системы: острое расширение сердца, развивается инфаркт миокарда, остановка сердечной деятельности. Отдаленными последствиями такого вливания является почечная недостаточность, ДВС- синдром, желтуха, гепатомегалия, спленомегалия, коагулопатия.5. Респираторный дистресс - синдром - тип дыхательной недостаточности, характеризующийся быстрым началом широкого воспалительного процесса в легких.Вследствие переливания у реципиента нарушается свертываемость крови, она начинает проникать через стенки сосудов, заполняя полости легких и других паренхиматозных органов.Симптоматически: пациент ощущает одышку, учащается сердцебиение, развивается шок легкого, кислородное голодание. При осмотре врач не может прослушать пораженную часть органа, на рентгенологическом снимке патология выглядит как темное пятно.6. Коагулопатия - патологическое состояние организма, обусловленное нарушениями свёртываемости крови.Как результат – синдром массивной кровопотери с тяжелым осложнением для организма.7. Почечная недостаточность - синдром нарушения всех функций почек, приводящий к расстройству водного, электролитного, азотистого и других видов обмена.Первыми признаками, указывающими на нее, является сильная боль в поясничной области, гипертермия, озноб. Далее у пациента начинает выделяться красная моча, что свидетельствует о наличии крови. Позже наступает состояние «шоковой почки», оно характеризуется полным отсутствием мочи у пациента.8. Анафилактический шок – это острая и крайне тяжелая аллергическая реакция, развивающаяся в результате повторного попадания в организм аллергена.Для анафилаксии характерны одышка, удушье, учащенный пульс, падение АД, слабость, головокружение, инфаркт миокарда, остановка сердечной деятельности.После появления первых признаков посттрансфузионных осложнений, необходимо прекратить переливание крови. Медицинская помощь и лечение индивидуальна для каждой патологии, все зависит от того, какие органы и системы вовлечены. Гемотрансфузионный, анафилактический шок, острая дыхательная и почечная недостаточность требуют госпитализации пациента в реанимационное отделение.При различных аллергических реакциях для лечения применяют антигистаминные средства, в частности: супрастин, тавегил, димедрол.ЗАКЛЮЧЕНИЕ На основании выполненной работы было установлено следующее. Своё начало гемотрансфузия получила ещё в древности. Совершено множество открытий, но и не малое количество ошибок в этой области медицины. Основной причиной летальных исходов служила несовместимость групп крови или резус фактора. На сегодняшний день современная медицина позволяет определить всё с точностью. Трансплантироваться может как цельная кровь, так и её компоненты, а также известен лучший, на данный момент, заменитель крови- перфторан. К данным операциям относятся с высокой степенью ответственности. Осуществляются они только в стационарных условиях, где в случае осложнения может быть оказана необходимая помощь. Используются при гемотрансфузии только одноразовые медицинские инструменты. Предварительно (в плановых случаях) больной проходит обследования. Врач обязательно должен выяснить, есть ли у больного какие-либо аллергические реакции или непереносимость лекарственных средств. На сегодняшний день каждый здоровый человек при достижении 18 лет может стать донором. Начать сдавать кровь крайне просто – нужно прийти в соответствующее учреждение со своим паспортом. Перед сдачей крови необходимо пройти осмотр врача и сдать анализы. За сутки до сдачи крови, следует исключить из еды продукты животного происхождения и просто жирную пищу. Кроме того, нужно отказаться от алкоголя и приёма некоторых лекарств. После сдачи анализов, донор проходит в зал, где происходит забор крови. Для донора сдача крови безопасна. С помощью стерильных одноразовых инструментов у донора из вены собирают в специальный пакет 450 миллилитров цельной крови. После сдачи крови, в ближайшие пару дней, донору необходимо хорошо и правильно питаться, и пить много жидкости. И ещё такой факт: мужчины могут сдавать кровь не чаще одного раза в два месяца, а женщины – раз в три месяца. Каждому человеку, сдавшему кровь, полагается определённая компенсация. Донорство в России сейчас особо популярно, так как многие молодые люди готовы пожертвовать своей кровью во благо спасения чей-то жизни. ЛИТЕРАТУРА Блиняева Л. Г., Лемешевский В. О., Синелева М. В. Физиология крови. Минск: «ИВЦ Минфина», 2018. Минеева Н.В. Группы крови человека. Основы иммуногематологии. СПб., 2004. Смирнов В.М. Физиология человека. М.: Медицина, 2007. Михайлов В.Г. Тайны крови. Москва: «Знание», 1982. https://www.medicinform.net/human/fisiology4_2.htm http://rastm.ru/sites/default/files/articles/perelivkrovi_tambov.pdf https://meduniver.com/Medical/Physiology/827.html https://studwood.ru/1822994/meditsina/ponyatie_rezus_faktore_istoriya_otkrytiya https://b-apteka.ru/articles/perelivanie-krovi https://life.ru/p/1323779 https://raznisa.ru/raznica-mezhdu-aggljutinogenami-i-aggljutininami/ https://foxford.ru/wiki/biologiya/gruppy-krovi https://gemato.ru/perelivanie-krovi/gemotransfuzionnye-oslozhneniya.html#i-2 https://masterok.livejournal.com/4432711.html |
