Нарушения сознания. Нарушения сознания. Классификация уровней нарушения сознания, в том числе уровни комы. Шкала Глазго. Комы различной этиологии (органическая, метаболическая). Особенности обследования больных при коме. Исходы комы
 Скачать 328.31 Kb. Скачать 328.31 Kb.
|
|
Нарушения сознания. Классификация уровней нарушения сознания, в том числе уровни комы. Шкала Глазго. Комы различной этиологии (органическая, метаболическая). Особенности обследования больных при коме. Исходы комы. Нарушения сознания разделяют на две группы: состояния выключения и помрачения сознания. Синдромы выключения сознания (количественные нарушения): оглушение, сопор и кома. - Умеренное оглушение -нерезким нарушением ориентации во времени. Ориентация в месте и собственной личности обычно не нарушена. Некоторая сонливость, вялость, заторможенность, ухудшение концентрации внимания и осмысления информации. Больной выполняет указания медленно, с запозданием. Способность к продуктивному контакту сохранена, однако понимание зачастую возникает только после повторения указаний. - Глубокое оглушение –с нарушением ориентации в месте и времени при сохранении ориентации в собственной личности. Выраженная сонливость. Контакт затруднен, больной понимает только простые фразы и только после нескольких повторений. Развернутые ответы невозможны, пациент отвечает односложно («да», «нет»). Больной может выполнять простые указания (повернуть голову, поднять ногу), но реагирует с запозданием, иногда – после нескольких повторений просьбы. Наблюдается ослабление контроля над функциями тазовых органов. Сопор – тяжелое расстройство сознания с утратой произвольной активности. Продуктивный контакт невозможен, пациент не реагирует на изменение окружающей обстановки и на речь других людей. Рефлекторная активность сохранена. Изменяет выражение лица, отдергивает конечность при болевом воздействии. Глубокие рефлексы угнетены, тонус мышц снижен. Контроль над функциями тазовых органов утрачивается. Возможен кратковременный выход из сопора при интенсивной стимуляции (толчках, щипках, болевых воздействиях). Прекома - начальная стадия развития комы в виде оглушенности, сопора или ступора, характеризующаяся (в отличие от комы) сохранением рефлекторных реакций и возможностью вывести больного из этого состояния с помощью болевого, сильного звукового или светового раздражения. Умеренная кома – полная утрата сознания в сочетании с отсутствием реакции на внешние раздражители. При интенсивном болевом воздействии возможно сгибание и разгибание конечностей или тонические судороги. Иногда наблюдается психомоторное возбуждение. Угнетение брюшных рефлексов, нарушение глотания, положительные патологические стопные рефлексы и рефлексы орального автоматизма. Контроль над функциями тазовых органов утрачен. Учащение пульса, повышение АД, гипертермия, не угрожающие жизни больного. Глубокая кома проявляется теми же симптомами, что и умеренная. Отличительным признаком является отсутствие двигательных реакций в ответ на болевые воздействия. Изменения мышечного тонуса весьма вариативны – от тотального снижения до спонтанных тонических спазмов. Выявляется неравномерность зрачковых, роговичных, сухожильных и кожных рефлексов. Расстройство сознания сопровождается грубым нарушением вегетативных реакций. Наблюдаются снижение АД, расстройства дыхания и сердечного ритма. Терминальная кома проявляется отсутствием рефлексов, утратой мышечного тонуса и грубыми расстройствами деятельности жизненно важных органов. Зрачки расширены, глазные яблоки неподвижны. При этом расстройстве сознания вегетативные нарушения становятся еще более выраженными. Наблюдается критическое снижение АД, резкое учащение пульса, периодическое дыхание или отсутствие самостоятельного дыхания. Синдромы помрачения сознания (качественные расстройства) - Делирий при алкоголизме и органических поражениях головного мозга. Ориентация в месте и времени нарушена, в собственной личности сохранена. Наблюдаются зрительные галлюцинации, другие виды галлюцинаций (слуховые, тактильные) встречаются реже. Больные с этим расстройством сознания обычно «видят» реально существующих или фантастических существ, как правило – пугающих, неприятных, угрожающих: (змей, ящериц, чертей, инопланетян и т. п). Поведение пациентов зависит от содержания галлюцинаций. После выздоровления больные сохраняют воспоминания о происходившем в период расстройства сознания. - Онейроид может развиваться при кататонической шизофрении, маниакально-депрессивном психозе, эпилепсии, энцефалите, сосудистой деменции, сенильном психозе, ЧМТ, тяжелых соматических заболеваниях, алкоголизме и токсикомании. Расстройство сознания сопровождается особым нарушением ориентировки, при котором реальные события замещаются галлюцинаторными и сновидными переживаниями. В эту картину могут включаться реальные люди, якобы действующие в пределах фантастического мира, порожденного сознанием пациента. - Аменция выявляется при интоксикациях, инфекционных и травматических психозах. Возникает первично или при усугублении делирия, является более тяжелым расстройством сознания. Больной дезориентирован в окружающем мире и собственной личности, постоянно, но безуспешно осуществляет поиск ориентиров. Мышление спутано, синтетический характер восприятия утрачен. Наблюдаются многочисленные галлюцинации отрывочного, фрагментарного характера. После выздоровления период болезни полностью амнезируется. - Сумеречные расстройства сознания обычно возникают при эпилепсии и характеризуются внезапным нарушением ориентации в окружающем в сочетании с ярко выраженными аффектами: злобой, тоской и страхом. Расстройство сознания сопровождается возбуждением и внезапными наплывами устрашающих галлюцинаций в красноватых, желтоватых или черно-синих тонах. Поведение пациента при данном расстройстве сознания определяется содержанием бреда преследования или величия. Больной проявляет агрессию по отношению к окружающим людям и неодушевленным предметам. После выздоровления развивается тотальная амнезия на события периода болезни. - Амбулаторный автоматизм – расстройство сознания, обычно наблюдающееся при эпилепсии. Проявляется автоматизированными действиями, выполняемыми на фоне полной отрешенности. Больной может вращаться на одном месте, облизываться, причмокивать, жевать или что-то стряхивать с себя. Иногда автоматические движения при этом расстройстве сознания носят более сложный характер, например, пациент последовательно раздевается. Возможны фуги (приступы бесцельного бегства) и трансы (длительные миграции или менее продолжительные «выпадения из реальности», во время которых больные проходят мимо собственного дома, пропускают остановку и т. д.). - Двойная ориентировка –Характеризуется одновременным существованием двух потоков сознания – психотического и адекватного. Больные при бреде величия - могут считать себя великой, необыкновенно важной персоной (спасителем людей, императором фантастической вселенной) и обычным человеком, при бреде инсценировки – полагать, что одновременно находятся в реальном пространстве и ложной зоне инсценировки. Возможны более «мягкие» варианты расстройства сознания, при которых больные учитывают свои реальные качества, но полагают, что одно «Я» является сосредоточием достоинств, а другое – недостатков. 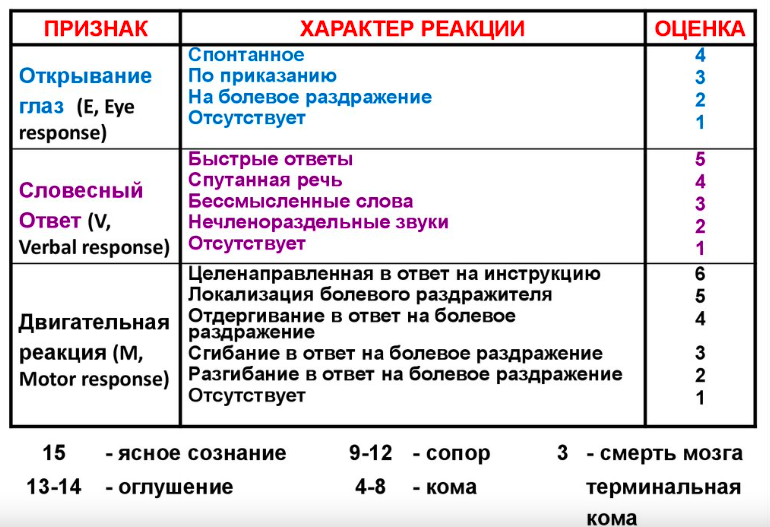 Коматозные состояния с учетом патогенеза могут быть разделены на кому органическую и кому метаболическую. Причиной органической, или деструктивной, комы является нарушение целостности мозга в связи с черепно-мозговой травмой, внутричерепным кровоизлиянием, инфарктом мозга, опухолями, воспалительными заболеваниями мозга и его оболочек и пр. Обусловлена разрушением или компрессией ретикулярной формации ствола, его связей со структурами коры больших полушарий. Обычно имеется очаговая неврологическая симптоматика (изменение состояния зрачков и зрачковых реакций, парез взора, угнетение роговичного рефлекса, признаки поражения черепных нервов, пирамидная симптоматика и пр.). С целью уточнения локализации поражения мозга ЭЭГ, КТ, МРТ. Дополнительная информация может быть получена при проверке вызванных потенциалов. Причиной метаболической комы являются диффузные метаболические расстройства, вызывающие генерализованное нарушение функций головного мозга, прежде всего его лимбико-ретикулярного комплекса и коры больших полушарий. Может возникать при соматических болезнях, эндокринном дисбалансе, нарушении газообмена, водно-электролитного обмена, при экзогенной интоксикации. Варианты метаболической комы - гипоксическая, ги- погликемическая, гиперосмолярная, кетоацидотическая, уремическая, инфек- ционно-токсическая, а также кома при печеночной, почечной, гипофизарной, надпочечниковой недостаточности, отравлении алкоголем, угарным газом, наркотическими, седативными препаратами, антидепрессантами, противосу- дорожными средствами и пр. Даже в случаях глубокой метаболической комы с угнетением роговичных рефлексов реакция зрачков на свет обычно сохранна, отсутствует девиация взора. Возможны сохранение сухожильных рефлексов, повышение тонуса мышц конечностей, приступы децеребрационной или декортикационной ри-
гидности. Характерен тремор, в частности астериксис, или «порхающий тремор», вызываются вестибулоокулярный калорический и окулоцефалический рефлексы. Важное значение имеют биохимические исследования крови, определение рН крови, содержание в ней электролитов, глюкозы, мочевины, кальция, а также функциональные печеночные тесты. Необходимо провести по возможности полное соматическое обследование больного, лабораторные исследования (определение уровня глюкозы в крови, напряжение газов крови, гормонального профиля). Особенности обследований больных в коме Анамнез (со слов сопровождающих больного лиц и возможной медицинской документации). Хронические заболевания (болезни сердца, крови, печени, почек, сахарный диабет, наличие в недавнем прошлом черепных травм, стрессовых ситуаций и суицидальных попыток и др.), Особенности в состоянии больного перед комой (судорожные припадки, рвота, диплопия, головокружение, цефалгия, кардиалгия, выраженный подъем АД, алкогольный запой и т.д.).
При общем осмотре надо обратить внимание на возможные признаки травматического повреждения тела, прикусы языка, следы упускания мочи. Важно отметить состояние покровных тканей, в частности цвет и особенности кожи. Обратить внимание на запах, исходящий изо рта больного. Состояние жизненно важных функций. ЭКГ, краниография, обязательны анализы крови и мочи, определение содержания в них глюкозы; при показаниях следует провести и другие лабораторные, рентгенологические и физиологические исследования, проверить состояние глазного дна, исключить наличие ушной патологии. Из лабораторных данных при коме наиболее значимы общий анализ крови, определение в ней состава электролитов, в частности уровень калия и кальция, глюкозы, креатинина, аминотрансферазы, гемоглобина, исследование газового состава крови, анализ мочи. В процессе неврологического обследования 1) уровень сознания; 2) состояние функции дыхания; 3) состояние зрачков и зрачковые реакции; 4) положение глаз в покое и при стимуляции вестибулярного аппарата 5) состояние двигательной сферы и рефлексов У больного в коме необходимо обратить внимание на симметричность зрачков, их диаметр и реакцию на свет. Закрытая черепно-мозговая травма. Принципы лечения ЧМТ. Ведение больных, перенесших ЧМТ. Травмы позвоночника и спинного мозга. Под черепно-мозговой травмой пони мают механическое повреждение черепа и внутричерепного содержимого в резуль тате первичных структурно-функциональ ных изменений и присоединения вторич ных патофизиологических процессов. ЧМТ бывает: - изолированной (внечерепные повреждения отсутствуют); - сочетанной (одновременно имеются повреждения костей скелета и (или) внутренних органов); - комбинированной (одновременно термическая, лучевая, химическая и другие травмы); Закрытая ЧМТ: отсутствуют нарушения целости покровов головы, либо имеются раны мягких тканей без повреждения апоневроза. Открытая ЧМТ: - переломы костей свода черепа, сопровождающиеся ранением прилежащих мягких тканей; - переломы основания черепа, сопровождающиеся кровотечением или ликвореей (из носа или уха); - раны мягких тканей с повреждением апоневроза. - по целостности ТМО открытые ЧМТ относят к: непроникающим, проникающим. По степени тяжести ЧМТ выделяют: - легкую ЧМТ – сотрясение и ушиб мозга легкой степени; - среднетяжелую ЧМТ – ушиб мозга средней степени; - тяжелую ЧМТ – ушиб тяжелой степени и сдавление головного мозга, диффузное аксональное повреждение. По степени повреждения головного мозгаЧМТделитсяна: сотрясение и ушибы головного мозга различной степени тяжести (легкая, средняя, тяжелая). Сотрясение головного мозга Наиболее частая форма ЧМТ, которая ха рактеризуется функционально обратимы ми изменениями в головном мозге, Клинически СГМ представляет собой единую форму без деления на степени. Для больных этой группы характерна потеря сознания на период до нескольких минут. После восстановления сознания они предъявляют основные жалобы на тошноту, головную боль, головокружение, общую слабость, нарушение аппетита. Часто выявляется выпадение памяти на узкий период событий во время, до и после травмы (конградная, ретроградная, антероградная амнезии). Встречаются вегетативные нарушения в виде потливости, чувства прилива крови к голове, сердцебиения, лабильности пульса и артериального давления. В неврологи ческом статусе часто определяются: мелко размашистый нистагм при взгляде в стороны, анизокория с хорошей фотореакцией, слабость конвергенции, легкая девиация языка в сторону, незначительная асимметрия глубоких рефлексов, координаторные нарушения. При дополнительных методах исследования (краниография, ЭхоЭС, люмбальная пункция, КТ) патологические изменения не выявляются. Пациенты с СГМ подлежат госпитализации, однако необходимости стационарного лечения в нейрохирургическом или нейротравматологическом отделении нет, так как лечение симп-е.(анальгетики, ангигистаминнь, препараты, седативные средства, 40% глюкозы в/в) у больных в течение 1й недели наступает полный регресс неврологических симптомов и улучшается общее состояние. Восстанавливаются 3-4 недели. Ушиб головного мозга легкой степени По клиническим проявлениям схож с симптомами, характерными для СГМ. Однако у больных чаще наблюдаются рвота, вегетативные расстройства, тахикардия, артериальная гипертензия. Неврологические симптомы представлены легкими дефицитами функций: клонический нистагм, сглаженность носогубной складки, анизорефлексия, патологические стопные знаки, координаторные нарушения. Может быть повышено ЛД до 200. На краниограммах могут быть линейные переломы височной лобной или теменной костей). КТ-исследовании часто определяются зоны локального отека, сужение ликворного пространств. Больные подлежат обязательной госпитализации в нейрохирурги ческое отделение на срок около 2 нед. К медикаментозному лечению добавляют ноотропы, сосудистые препараты, диуретики (только при повышении ликворного давления). Клиничес кое улучшение обычно наступает в первые 7-10 дней, однако в течение длительного времени при неврологическом обследова нии могут выявляться легкие очаговые симптомы. Трудоспособность обычно вос станавливается в сроки до 2 мес. после травмы. Ушиб головного мозга средней степени тяжести характеризуется более выраженными локальными деструктивными изменениями в мозговой ткани. У больных выявляется длительная утрата сознания (до нескольких часов), амнезия, многократная рвота, резкая головная боль, вялость, заторможенность, сУбфебрилитет. Очаговые неврологические симптомы. Глазодвигательные нарушения, расстройства речи и психики, пирамидная недостаточность, изменения мышечного тонуса, эпилептические припадки. Может быть назо- или оторея. На краниограммax переломы свода и основания черепа. У всех больных с УГМ средней степени тяжести имеется травматическое субарахноидальное кровоизлияние различнойстепенивыраженнос ти. КТ локальные поражения в виде зон мелкоочаговых геморрагий с отеком мозговой ткани. Пострадавшие в обязательном порядке госпитализируются в нейрохирургическое отделение для проведения патогенетической терапии. С первых суток назначают парентеральное введение ноотропов, сосудистых препаратов. При открытой ЧМТ добавляют антибиотики (гентами-цин, цефалоспорины) до прекращения ликвореи и санации ликвора. В зависимости от степени выраженности субарахноидалного кровоизлияния проводят регулярные люмбальные пункции до визуального очищения ликвора. Препараты, улучшающие метаболизм и репаративные процессы (актовегин, кортексин). Для снижения вероятности развития посттравматической эпилепсии показаны противосудорожные препараты (депакин, суксилеп) под контролем ЭЭГ. Сроки стационарного лечения больных 3 нед. с последующим восстано вительным лечением под наблюдением невролога. Ушиб головного мозга тяжелой степени Характеризуется грубыми массивными деструктивными изменениями в мозговой ткани на фоне значительного поражения ствола головного мозга. Это обусловливает длительную утрату сознания после травмы, преобладание стволовых симптомов. Как правило, состояние больных тяжелое или крайне тяжелое. Отмечается преобладание нарушений витальных функций, в первую очередь — внешнего дыхания, которые требуют немедленного реанимационного пособия. Пострадавшие находятся в сопорозном или коматозном состоянии, отмечаются плавающие движения глазных яблок, расходящееся косоглазие, дивергенция глазных яблок по вертикали (симптом Гертвига—Мажанди), нарушение мышечного тонуса, двусторонние патологические стопные знаки, парезы, фокальные и генерализованные эпилептические припадки, выраженные менингеальные симптомы. При отсутствии признаков дислокационного синдрома проводятлюмбальную пункцию, при которой выявляется массивное субарахноидальное кровоизлияние. На краниограммах переломы свода и основания черепа. КТ множественные очаги деструкции. Практически все больные госпитализируются в реанимационное отделение, где с первых же минут начинается интенсивная терапия (обеспечение адекватного дыхания вплоть до интубации трахеи и искусственной вентиляциилегких, борьба с ацидозом, поддержаниемикроциркуляции). Пострадавшие нуждаются в динамическом наблюдении нейрохирурга, так как при развитии гипертензионно-дислокационного синдрома требуется проведение экстренного хирургического вмешательства. Отек/набухание мозга. Принципы лечения. Неотложная помощь. Профилактика. Смещение и вклинение мозговой ткани. |
