08-11.04.23 Основы сердечн-легочной реанимации. Основы сердечнолегочной реанимации
 Скачать 165.72 Kb. Скачать 165.72 Kb.
|
|
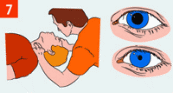
Утверждаю Начальник ПЧ-2 ООО «ВПО «ПИРАНТ» _______________ А.А. Быков "__" ______________ 20__г. ПЛАН-КОНСПЕКТ проведения занятий с личным составом дежурных смен ПЧ-2 Тема: «Основы сердечно-легочной реанимации». Вид занятия: классно-групповое Отводимое время 45 мин. Цель занятия: Приобретение и совершенствование личным составом подразделения навыков по основам сердечно-легочной реанимации. Подготовка личного состава к умелым и слаженным действиям при проведении сердечно-легочной реанимации. Литература, используемая при проведении занятия: - Федеральный закон Российской Федерации от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»; - Рекомендации по основам оказания первой помощи пострадавшим в чрезвычайных ситуациях сотрудниками, военнослужащими и работниками ГПС и спасателями аварийно-спасательных формирований и аварийно-спасательных служб МЧС России 2015 г.; Развернутый план занятия: Подготовительная часть занятия – 5 мин. Проверка наличия всего личного состава, объявление темы и целей занятия. Основная часть занятия – 35 мин. ОСНОВЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Сердечно-лёгочная реанимация (СЛР) — это комплекс неотложных мероприятий, направленных на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Обнаружив пострадавшего при тушении пожара или ликвидации ЧС пожарный или спасатель, в первую очередь, должен провести диагностику спасаемого человека. Определить отсутствие сознания у пострадавшего: лежит без движений; не отвечает на вопросы; не реагирует на окружающие импульсы (оклик, прикосновение). Далее необходимо провести мероприятия по оценке обстановки и обеспечению безопасных условий для оказания первой помощи: определить угрожающие факторы для собственной жизни и здоровья и/или угрожающие факторы для жизни и здоровья пострадавшего (оголенные провода, разлитые горючие или взрывоопасные жидкости, грозящие падением детали строительных конструкций, непригодная для дыхания атмосфера, неустойчивое аварийное транспортное средство и т. п.); устранить угрожающие факторы для жизни и здоровья; прекратить действие повреждающих факторов на пострадавшего (переместить пострадавшего в безопасное место); Определить наличие дыхания с помощью слуха, зрения и осязания: искать движения грудной клетки, слушать дыхательные шумы изо рта пострадавшего, ощутить выдыхаемый воздух на своей щеке не более 10 секунд; Определить наличия кровообращения - проверка пульса на магистральных артериях не более 10 секунд. Определить признаки биологической смерти: помутнение и высыхание роговицы глаза; наличие симптома «кошачьих глаз» - при сдавлении глаза зрачок деформируется и напоминает кошачий глаз; похолодание тела и появление трупных пятен (сине-фиолетовые пятна выступают на коже; при положении трупа на спине появляются в области лопаток поясницы, ягодиц, а при положении на животе - на лице, шее, груди, животе); трупное окоченение, возникает через 2 - 4 ч после смерти.
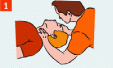
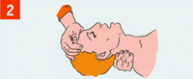
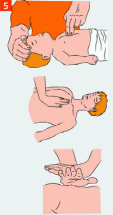
ПРОВЕДЕНИЕ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Мероприятия по восстановлению проходимости дыхательных путей: пострадавшего положить на спину, без возвышения головы на ровную жесткую поверхность; запрокинуть голову с подъемом подбородка - одна рука размещается на лбу и мягко отклоняет голову назад, кончики пальцев другой руки размещаются под подбородком или шеей и мягко тянут вверх; выдвинуть вперёд и вверх нижнюю челюсть - четыре пальца помещаются позади угла нижней челюсти и давление прикладывается вверх и вперёд, используя большие пальцы, рот приоткрывается небольшим смещением подбородка; категорически запрещается запрокидывать голову при подозрении на травму шейного отдела позвоночника.
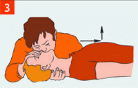
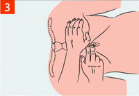
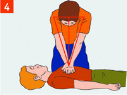
Мероприятия по проведению сердечно-легочной реанимации до появления признаков жизни (при отсутствии адекватного дыхания и пульса): провести непрямой массаж сердца; провести искусственное дыхание «Рот ко рту» или искусственное дыхание «Рот ко рту», «Рот к носу» с использованием устройства для искусственного дыхания; чередовать серии массажных толчков с искусственными вдохами в соотношении 30 толчков : 2 вдоха. Продолжать непрямой массаж сердца и искусственную вентиляцию лёгких, необходимо до прибытия бригады скорой помощи или до появления признаков жизни у пострадавшего. Придание пострадавшему оптимального положения тела: при появлении признаков жизни и отсутствии сознания перевести пострадавшего в боковое устойчивое положение. Далее контролировать состояние пострадавшего (сознание, дыхание, кровообращение). По прибытию, передать пострадавшего бригаде скорой медицинской помощи. МЕТОДИКА ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Показания к проведению сердечно-легочной реанимации: наличие признаков клинической смерти (отсутствие дыхания, пульса на сонной артерии, сознания); агональное дыхание (редкие слабые вздохи или редкое шумное затруднённое дыхание), проявляется в первые несколько минут после потери сознания при внезапной остановке сердца у взрослых. ВАЖНО!: не дожидаться полной остановки дыхания у взрослых, если есть какие-то сомнения, начать проведение СЛР; при сомнении в наличии пульса и отсутствии других признаков жизни (реакция на оклик, самостоятельное дыхание, кашель или движения) начать сердечно-легочную реанимацию. Методика проведения непрямого массажа сердца: пострадавший должен лежать на ровной твёрдой поверхности; точка размещения рук: для взрослых - в центре грудной клетки 2 поперечных отростка выше основания мечевидного грудины, для детей до 1 года - на 1 палец ниже сосковой линии; давить на точку основанием ладони, вторую руку положить сверху, пальцы ладоней направлены вверх; для детей до 1 года - двумя пальцами; локти выпрямить, нависнуть над пострадавшим, давление проводить строго вертикально; выполнить 30 сильных и быстрых ритмичных толчков с глубиной надавливания в 5-6 см; для детей до 1 года - на 3-4 см или на 1/3 диаметра грудной клетки и с частотой надавливаний на грудную клетку 100 в одну минуту; обеспечить выпрямление грудной клетки после каждого надавливания для наполнения сердца кровью, следя за тем, чтобы продолжительность компрессии и декомпрессии грудной клетки была приблизительно одинаковой; постоянно регулировать точку надавливания; выполнять поочерёдно, если реанимацию оказывает 2 пожарных или спасателя (каждые 2 мин. или каждые 5 циклов сердечно-легочной реанимации пожарный или спасатель, выполняющий непрямой массаж сердца, должен быть сменён; смена пожарных / спасателей не должна занимать более 5 секунд). Методика проведения искусственной вентиляции легких: указательным и большим пальцами одной руки зажать нос пострадавшего, пальцами другой руки поддерживать его подбородок; выполнить (неглубокий) вдох, герметично обхватывая своими губами рот пациента («поцелуй жизни»), и осуществить выдох; поддерживая запрокинутую голову и выдвинутую челюсть, убрать свои губы, чтобы воздух мог пассивно выйти из дыхательных путей пострадавшего; выполнить второй выдох и возвратиться к непрямому массажу сердца; вдувание воздуха осуществлять 1 с, наблюдая видимую экскурсию грудной клетки. Выдох не должен быть слишком большим или резким. Объём вдуваемого воздуха должен составлять 500 - 600 мл; избегать превышения частоты, силы или объёма вдуваний воздуха, но при этом стремиться выполнять искусственное дыхание как можно быстрее, чтобы свести к минимуму паузы в непрямом массаже сердца; применять барьерные приспособления (лицевая маска, приспособления для защиты органов дыхания реаниматора, воздуховод), уменьшающие опасность передачи заболеваний в ходе искусственного дыхания «рот в рот»; в первые минуты использовать защитные приспособления, которые находятся под рукой и позволяют избежать прямого контакта, например марлевую маску; использовать дыхательный мешок (предпочтительнее, чтобы с дыхательным мешком работали 2 человека: один прижимает лицевую маску и удерживает дыхательные пути пациента открытыми - запрокидывание головы, выдвижение челюсти, другой - сжимает мешок, вентилируя лёгкие пациента, таким образом достигается лучшая герметизация); детям до 1 года искусственную вентиляцию проводить «рот к носу и рту». Критерии прекращения сердечно-легочной реанимации: появление самостоятельного пульса и дыхания; передача пострадавшего бригаде скорой медицинской помощи; констатация врачом биологической смерти; при неэффективности реанимационных мероприятий в течение 30 мин. (кожные покровы не розовеют, реакция зрачка на свет не появляется, нет пульсации сонных артерий в такт массажным толчкам). Критерии непроведения сердечно-легочной реанимации: наступление клинической смерти на фоне неизлечимых последствий острой травмы, несовместимых с жизнью (по решению врача); достоверно известно, что смерть наступила более 30 мин. назад (исключение - утопление в холодной воде); наличие достоверных признаков биологической смерти.
ОШИБКИ ПРИ ПРОВЕДЕНИИ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Ошибки при проведении искусственной вентиляции легких (искусственного дыхания): не обеспечена полная проходимость дыхательных путей; не обеспечена герметичность при вдувании воздуха методом «рот в рот» или «рот в нос»; воздух попадает в желудок, что приводит к его растяжению с последующей рвотой (регургитацией); нарушена последовательность вдувания воздуха и надавливания на грудную клетку при наружном массаже сердца (вдувание во время надавливания). Ошибки при проведении наружного массажа сердца: потерпевший уложен на пружинящую поверхность; положение рук оказывающего помощь отличается от «стандартного»; при проведении массажа сердца руки сгибаются в локтевых суставах или отрываются от грудины пострадавшего; производится очень резкое надавливание на грудину, что может привести к переломам ребер или грудины с повреждением легких и сердца. При чрезмерном давлении на мечевидный отросток грудины возможны разрывы желудка и печени; не обеспечивается необходимая частота надавливаний на грудину (60 надавливаний в 1 мин - минимальное, 80-100 - оптимальные значения) или ритм (допускаются длительные перерывы); отсутствует контроль эффективности массажа (проверка пульса через каждые 2 - 3 мин) и соотношения частоты надавливаний на грудину и вдуваний воздуха (30:2). Особенности реанимации у детей: при проведении искусственного дыхания у ребенка необходимо вдувать воздух в дыхательные пути пострадавшего одновременно через рот и нос, плотно охватывая их губами; делать выдох в дыхательные пути ребенка менее резко, чем взрослому человеку; в отличие от взрослых, у которых искусственное дыхание проводят с частотой 12 вдуваний в 1 мин, при оказании помощи детям в возрасте до 2-3 лет совершают 20 вдуваний в 1 мин, а в более старшем возрасте - 15 вдуваний в 1 мин; наружный массаж сердца осуществлять не двумя, а одной рукой, у грудных детей (до 1 года) - кончиками двух пальцев, указательного и среднего, с частотой 100-120 надавливаний в 1 мин. Точка приложения давления - на 1 палец ниже линии, соединяющей соски. Заключительная часть – 5 мин. Ответить на возникшие у личного состава вопросы по изученной теме. Проведение краткого опроса. Объявление оценок с дальнейшим проставлением их в учебный журнал. Задание на самоподготовку. Пособия и оборудование, используемые на занятии: _____________________________________________________________________________ _____________________________________________________________________________ _____________________________________________________________________________ __________________________________ _________________________ (должность, Ф.И.О. лица, (подпись) составившего план-конспект) "__" __________ 20__ г. | |||||||||||||||||||||||||||||||||||