Школа профессиональной сиделки. «Школа профессиональной сиделки для пожилых больных». Школа профессиональной сиделки для пожилых больных Санитарный уход за больным
 Скачать 0.59 Mb. Скачать 0.59 Mb.
|
|
«Школа профессиональной сиделки для пожилых больных» 1. Санитарный уход за больным 1. устройство постели больного В стационаре для обеспечения тяжелобольному удобного положения в постели, используется функциональная кровать (рис. 1), головной и ножной конец которой можно быстро перевести в нужное положение (поднять, опустить). С этой целью в кроватной сетке предусматривается несколько секций, положение которых меняется поворотом соответствующей ручки. Подъем или опускание головной части кровати нажатием специальной ручки может производить сам больной, не прикладывая для этого почти никаких усилий. Детские кровати, а также кровати для беспокойных больных оборудуются боковыми сетками или поручнями.  Рис. 1. Устройство функциональной кровати В случае если специальной кровати нет, для того, чтобы ухаживающему было удобно, можно поднять уровень постели на 65-70 см с помощью дополнительных матрацев или с помощью деревянных подставок, максимальная высота которых – 30 см и которые имеют углубления для ножек кровати. Приготовление постели В связи с тем, что больной большую часть времени проводит в постели, важно, чтобы она была удобной и опрятной. Правильное приготовление постели и контроль за ее состоянием имеют большое значение в профилактике пролежней, особенно у тяжелобольных пациентов. Матрац должен быть достаточной длины и ширины, с ровной поверхностью, желательно обшит клеенкой. Постельное белье должно быть чистым. Простыня должна быть тщательно расправлена и не иметь рубцов и швов, края ее со всех сторон подвертывают под матрац или прикалывают изнутри к матрацу крепкими булавками (предпочтительнее простыни на резинке). Наволочки следует использовать без узлов и застежек на стороне, обращенной к больному. Высота изголовья определяется желанием больного. Подушки должны быть средних размеров. Их должно быть не менее двух (класть подушки надо так, чтобы планка с пуговицами всегда была сбоку). В некоторых случаях (при тяжелой одышке) больным удобнее находиться на высоких подушках. В других (например, после операции до выхода из наркоза) – на низких, или вообще без них. При наличии одышки требуется обычно большое количество подушек, подложенных под голову и верхнюю половину тела. Чтобы больной не соскальзывал с этой «горки», пространство между ножным концом кровати и стопами можно заполнить, например, одеялом, создав упор для ног. Значительно обездвиженный человек, особенно если он испытывает боли, должен иметь в постели достаточное количество разных подушек. С их помощью можно удобно расположить руки, ноги. Если какая-то конечность отекает, устроить ее в возвышенном положении; подоткнуть подушки под спину, ягодицы, уменьшая давление на болезненные участки тела; в положении на боку положить подушечку между колен, приподнять с их помощью ногу и руку, расположенные сверху, до уровня тела, чтобы они не свешивались, создавая неудобства больному. Одеяло должно быть легким, но теплым. При выборе цвета постельного белья следует помнить, что кожа желтушного больного выглядит менее желтой на фоне розового и голубого тонов. Прикроватный столик или тумбочка, выключатель торшера или бра должны быть расположены так, чтобы до них можно было легко дотянуться. Когда пить приходится лежа, вместо кружек лучше использовать пластмассовые поильники или это может быть закрывающийся сверху сосуд с округлым, имеющим утяжелитель дном - типа «неваляшки», если это не слишком тяжело для руки больного. К ручке тумбочки можно привязать один пакет с рулоном туалетной бумаги или салфетками, другой для мусора, сделать перекладину для полотенца, поставить рядом с кроватью стул с судном. Если человек читает книги или рисует, то раскладная конструкция типа мольберта, ножки которой, широко раздвигаясь, упираются в кровать, помогает заниматься любимым делом. Если больной может вставать, коврик около кровати должен лежать очень плотно. Недопустимо вставание с постели и ходьба по дому в носках: можно легко поскользнуться. Внимательно следите за тем, чтобы на основных маршрутах движения больного, особенно в ночное время, не было ковров и половиков, края которых могут заворачиваться. Если врач не назначает постельный режим, то, ориентируясь на самочувствие больного и переносимость им физических нагрузок, надо поощрять его двигательную активность. Для этого следует предусмотреть наличие устойчивой мебели около кровати, на которую можно опираться, присаживаясь и вставая. Возможно использование при ходьбе палок и костылей. Очень удобны валкеры, называемые «ходунки» на колесиках или без них. 2. смена постельного и нательного белья Смену постельного и нательного белья проводят не реже 1 раза в 10 дней, или по мере его загрязнения. Смену постельного и нательного белья нужно проводить так, чтобы, не создавать больному неудобств и стараться не причинять ему болезненных ощущений. Перед тем как сменить постельное белье надо убрать подушку из-под головы больного. При смене простыни больного осторожно отодвигают на край постели и поворачивают на бок, освободившуюся часть грязной простыни скатывают вдоль (как бинт) и на это место расстилают чистую простыню. После этого больного перекладывают на чистую простыню, скатывают оставшуюся часть грязной и полностью расправляют свежую простыню (рис. 2а). В тех случаях, когда больному запрещено двигаться, необходимо осторожно приподнять верхнюю часть туловища человека и убрать подушку. Грязную простыню скатывают как бинт в поперечном направлении со стороны изголовья кровати до поясницы, положив на освободившуюся часть кровати чистую простыню и расстилают ее сверху вниз. Приподнимая таз, а затем ноги пациента, сдвигают грязную простыню, продолжая расправлять чистую. Грязную простыню убирают в непромокаемый мешок (рис. 2б).  Рис. 2. Смена постельного белья а — первый способ, б — второй способ Смена нательного белья При смене рубашки у тяжелобольного (лучше, если на нем будет надета рубашка-распашонка) подводят руку под его спину, подтягивают за край рубашки до затылка, снимают ее через голову и освобождают рукава (рис. 3а). При повреждении одной из рук сначала снимают рубашку со здоровой. Надевают рубашку, наоборот, начиная с больной руки, и пропускают ее затем через голову по направлению к крестцу больного (рис. 3б).  Рис. 3. Смена нательного белья у тяжелобольного. 3. профилактика пролежней При уходе за истощенными и ослабленными больными, а так же за пациентами, находящимися длительное время на постельном режиме, необходимо проводить комплексные мероприятия по профилактике пролежней.   Рис.4. Места наиболее частого образования пролежней Пролежни – это участки омертвения кожи с подкожной жировой клетчаткой и, возможно, более глубоко лежащими тканями, возникающие из-за длительного сдавливания, нарушения местного кровообращения (рис. 4). Чаще всего пролежни образуются в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток. Реже в области: затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп. К развитию пролежней предрасполагают глубокие нарушения обменных процессов в организме (например, при сахарном диабете), тяжелые нарушения мозгового кровообращения, обширные травмы с повреждением головного мозга. Во многих случаях, однако, образованию пролежней способствует плохой уход за больным – небрежный уход за кожными покровами, несвоевременное перестилание постели, недостаточная активизация пациента и т. д. В своем развитии пролежни проходят несколько стадий: 1 стадия: устойчивая гиперемия кожи, не проходящая после прекращения давления; целостность кожных покровов не нарушена. 2 стадия: стойкая гиперемия кожи; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку. 3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны. 4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования. Нередко пролежни удается предупредить благодаря следующим мерам: - Постоянный контроль за состоянием постели тяжелобольного и его нательным бельем (своевременное устранение неровностей, грубых швов, разглаживание складок, стряхивание крошек). - Регулярная смена положения больного в постели (на правый, левый бок, на спину, полуоборот направо, полуоборот налево. В последних двух положениях тело фиксируется с помощью двух подушек, подложенных под спину и ягодицы) минимум 8-10 раз в сутки, в том числе в ночное время. - Поддержание чистоты кожи и ее умеренную влажность, немедленная смена мокрого или загрязненного белья. - Разглаживание складок на ночной сорочке и простыне. Если больной не возражает, можно его рубашку изменить на манер «распашонки», разрезав сзади посредине от подола до уровня лопаток. Если больной присаживается в постели, разрезы рубашки можно временно соединять завязками, пришитыми на уровне талии. - Рекомендовать воздушные ванны. Кроме того, более равномерно распределяют вес тела и уменьшают давление на кожу чистая овечья шкурка с крупными завитками, подложенная под пятки, локти, область крестца. - В профилактических целях использовать тканевые матрацы, наполненные, например, льняным семенем, а также специальные противопролежневые матрацы, состоящие из многих воздушных камер. Степень наполнения воздухом отдельных камер автоматически изменяется каждые три минуты, так что происходят постоянные подъем и опускание различных секций матраца, вследствие чего точки соприкосновения его с телом больного все время оказываются различными. - Подкладывать валики и подушки из поролона, прокладки, мешочки с крупой, уменьшающие давление под уязвимые участки тела. - Максимально расширить активность пациента, поощрять его стремление к изменению положения, поворачивать, сгибать руки, ноги. - Изменение положения тела осуществлять каждые два часа, в том числе в ночное время. - Перемещение пациента осуществлять бережно, исключая трение и сдвиг тканей, приподнимая его над постелью или используя подкладную простынь. В данном случае лучше всего при смене белья подкладывать целлофановый мешок, который облегчает скольжение по кровати, предупреждая тем самым трение кожных покровов. - Не допускать, чтобы в положении «На боку» пациент лежал непосредственно на большом вертеле бедра (выступающий костный отросток). - Осматривать кожу не реже одного раза в день, а участки риска – при каждом перемещении. - Не подвергать участки риска трению. Массаж всего тела, в том числе около участков риска, проводить после обильного нанесения увлажняющего крема на кожу. Для этого лучше всего использовать крем «Боро плюс» и «Дермисан». - Не допускать чрезмерного увлажнения или сухости кожи: при чрезмерном увлажнении – подсушивать, используя присыпки без талька, при сухости – увлажнять кремом. - Использовать непромокаемые пеленки и подгузники (памперсы), уменьшающие чрезмерную влажность. - Мытье кожи проводить без трения и кускового мыла, лучше использовать жидкое мыло. Тщательно высушивать кожу после мытья промокающими движениями. Для протирания использовать раствор водки и шампуня в равных количествах (рис. 5). - Надо отдавать себе отчет, что повреждение кожных покровов может возникнуть и при безупречном уходе, так как их возникновение может быть обусловлено целым комплексом неустранимых причин (возраст, степень упитанности, наличие сахарного диабета и др.).  Рис. 5. Обработка больного с пролежнями. 4. мытье больного Для тяжелобольного, ослабленного человека очень важен ежедневный туалет тела, приносящий ему ощущение чистоты и комфорта. Загрязнение кожных покровов секретом потовых и сальных желез, другими выделениями ведет к появлению сильного зуда, расчесов, вторичного инфицирования кожи, развитию грибковых заболеваний, возникновению в определенных областях (межпальцевых складках ног, межягодичных складках, подмышечных впадинах) опрелостей (мокнущих поверхностей), способствует в ряде случаев образованию пролежней. При отсутствии противопоказаний гигиеническую ванну или душ принимают, не реже 1 раза в неделю. Кожные покровы больных, находящихся на постельном режиме обтирают ежедневно. Для выполнения этой процедуры вам понадобятся: тазик с теплой водой, две махровые салфетки в качестве мочалок для «верха» и для «низа» (лучше, если они будут разного цвета), соответственно два полотенца, простыня или легкое одеяло, чтобы предохранять больного от простуды, любой питательный крем. Чтобы избежать переохлаждения, следует мыть последовательно небольшие участки тела. Смочив в тазу и отжав махровую салфетку для «верха», протирают лицо и шею больного и сразу же сушат кожу полотенцем для «верха». Прополоскав и отжав салфетку, протирают, сушат и тут же укрывают одну руку, затем грудь, другую руку, живот, спину. Спину и область крестца легко массируют с питательным кремом. Сильные смещения кожи нежелательны. Все, что больной может помыть сам, пусть будет сделано им, если у него есть желание; помогающий только вкладывает в руку больного отжатую салфетку. Руки больного моют перед каждым приемом пищи. После протирания спины берется салфетка для «низа» и производится обтирание одной и потом другой ноги. Можно мыть ноги, как показано на рис. 6.  Рис.6. Мытье ног тяжелобольного в постели Когда вымыты ноги, следует сменить воду и перейти к туалету промежности. 5. подмывание больного Кожные покровы половых органов и промежности необходимо обмывать ежедневно. У тяжелобольных с этой целью следует регулярно (женщин подмывать после каждого акта мочеиспускания и дефекации, а мужчин не реже 1 раза в день) проводить туалет наружных половых органов. Подмывание осуществляют с помощью кувшина, направляя струю теплой воды t° 35-36° или слабого раствора перманганата калия на промежность. Что нужно помнить, проводя процедуру купания: - Если движения причиняют боль, надо дать больному обезболивающее приблизительно за час до процедуры. - Постараться обеспечить спокойную обстановку во время купания (закройте дверь и попросите никого не входить). - Во время проведения процедуры тело больного нужно укрыть легким одеялом или простыней во избежание простуды. - Если больному трудно вынести полный туалет, надо вымыть хотя бы лицо, кисти рук, спину, подмышечные впадины и половые органы. - Нежелательно пользоваться присыпкой (за исключением подмышечных впадин), так как присыпка скапливается в кожных складках. 6. пользование подкладным судном Больные, находящиеся на постельном режиме, вынуждены совершать лежа физиологические отправления. В таких случаях больным подают подкладное судно (специальное приспособление для сбора испражнений) и мочеприемник (сосуд для сбора мочи) (рис. 7). Чисто вымытое и продезинфицированное судно с небольшим количеством воды, добавленной для устранения запаха, подводят под ягодицы больного, предварительно попросив его согнуть ноги в коленях и помогая ему свободной рукой несколько приподнять таз. После освобождения судна от содержимого его тщательно моют горячей водой и дезинфицируют 3% раствором хлорамина или любого, применяемого в этих случаях дезинфектанта. Для лежачего больного лучше использовать судно в виде «совочка», практически не имеющего одного борта; оно может использоваться больным самостоятельно.   Рис. 7. Подкладное судно и мочеприемник. При подаче мочеприемника следует иметь в виду, что далеко не все больные могут свободно помочиться, лежа в постели. Поэтому мочеприемник должен быть обязательно теплым. После мочеиспускания мочеприемник опорожняют и хорошо промывают. 7. уход за кожей Если позволяет состояние, больного сажают в постели, и он самостоятельно моет руки, лицо, шею и уши водой комнатной температуры с мылом. Лежачего больного обтирают с помощью тампонов или губки, смоченных водой с добавлением водки или одеколона. Тяжелобольным необходимо протирать все тело камфорным спиртом, особенно складки в паху, подмышечные впадины и участки кожи под молочными железами у женщин. Если кожа сухая, надо раз в 2–3 дня смазывать ее детским кремом. 8. уход за полостью рта, зубами, зубными протезами Если пациент в сознании, но беспомощен, уход за полостью рта заключается в: полоскании рта после каждого приема пищи; после каждого приступа рвоты; чистке зубов (зубных протезов) вечером и утром (рис. 8, 9); очищении промежутков между зубами 1 раз в день (лучше вечером).  Рис. 8. Правила чистки зубов  Рис. 9. Чистка зубных протезов Зубная щетка должна быть мягкой, не травмирующей десну. Щетку следует менять по мере изнашивания, но не реже 1 раза в три месяца. Изношенная щетка не обеспечивает тщательного очищения зубов. Нитью для очищения промежутков между зубами нужно пользоваться, не прилагая значительных усилий, поскольку это может привести к повреждению десен и кровоточивости (рис. 10). Завершая уход за полостью рта, обязательно очистить щеткой язык, снимая с него налет, содержащий бактерии.  Рис. 10. Очищение промежутковмежду зубами зубной нитью Если пациент без сознания, он не только не в состоянии чистить зубы, но и глотать слюну, открывать и закрывать рот. У таких пациентов уход за полостью рта нужно осуществлять каждые 2 ч., промывать полость рта 0,5 % раствором гидрокарбоната натрия, изотоническим раствором хлорида натрия, слабым раствором перманганата калия. Промывание чаще всего осуществляют с помощью шприца Жане или резинового баллончика. При этом чтобы жидкость не попала в дыхательные пути, больному придают полу сидячее положение с несколько наклоненной вперед головой или же поворачивают голову набок, если больной лежит. Для лучшего оттока жидкости шпателем несколько оттягивают угол рта. Если у больного зубной протез, то после еды его следует снять и тщательно вымыть. Ротовая полость слегка протирается салфеткой, после чего больной может прополоскать рот водой. 9. уход за глазами Перед любыми манипуляциями по уходу за глазами надо очень тщательно вымыть руки! Уход за глазами осуществляют ежедневно, а также при наличии выделений, склеивающих ресницы и веки, появляющихся обычно при воспалении слизистой оболочки век (конъюнктивитах). В таких случаях с помощью ватного тампона, смоченного антисептическим раствором (2% раствор борной кислоты, 0,02% раствор фурацилина или 1-2% раствор натрия гидрокарбоната) протирают ресницы и веки по направлению от наружного угла к внутреннему или сверху вниз. Протирают каждый глаз, используя по 4-5 тампонов. Остатки раствора промокают сухими тампонами. При закапывании глазных капель или закладывании глазной мази нижнее веко оттягивают ватным тампоном, после чего пипеткой (с тупым концом!), не донося ее 2-3 см до века, выпускают 1-2 капли раствора (комнатной температуры!) на слизистую оболочку нижнего века (рис. 11).  Рис. 11. Закапывание больному глазных капель. Широким концом небольшой стеклянной палочки наносят глазную мазь на слизистую оболочку нижнего века, предварительно оттянув его книзу. Туда же можно выдавить мазь из тюбика и затем подвигать ее от внутреннего угла глаза к наружному так, чтобы мазь вышла на наружную спайку век. Затем удаляется вытекающая из-под сомкнутых век мазь. 10. уход за ушами Уход за ушами заключается в их регулярном мытье теплой водой. В ряде случаев возникает необходимость в очищении наружного слухового прохода от скопившихся в нем выделений, а также удалении образовавшейся там серной пробки, для этого приглашается врач или медицинская сестра. 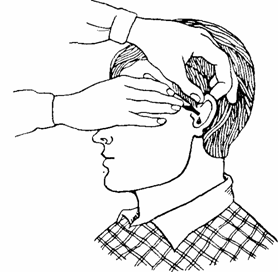 Рис. 12. Закапывание больному капель в наружный слуховой проход. Очистку наружного слухового прохода производят ватными палочками очень осторожно, чтобы не повредить поверхность наружного слухового прохода и барабанную перепонку. 11. уход за полостью носа Необходимость в уходе за носовой полостью возникает при наличии выделений с образованием в ряде случаев корок на слизистой оболочке носовой полости. После предварительного размягчения глицерином или вазелиновым маслом корки удаляют ватной палочкой. Первая помощь при носовом кровотечении заключается во введении в носовую полость кусочка ваты, смоченного перекисью водорода с последующим прижатием крыла носа, применении холода на область переносицы по 3-4 минуты с перерывами. Кроме общегигиенических мероприятий, необходимо следить за своевременным выполнением лечебных процедур, приемом лекарств, а также вести постоянное наблюдение за состоянием больного. 12. уход за волосами Плохой уход за волосами с нерегулярным мытьем может приводить к их повышенной ломкости, выпадению, образованию на кожных покровах головы жирных или сухих отрубевидных чешуек (перхоти). Жирные волосы рекомендуют мыть 1 раз в неделю, а сухие и нормальные – 1 раз в 10 – 14 дней, Мытье головы у тяжелобольного проводят в постели (рис.13). При этом тазик размещают у головного конца кровати, а голову больного несколько приподнимают и запрокидывают.  Рис.13. Мытье головы тяжелобольного в постели После мытья волосы осторожно вытирают полотенцем, после чего тщательно и бережно расчесывают, начиная от корня, если волосы короткие, или же, наоборот, с концов при длинных волосах. 13. уход за ногтями Уход за ногтями нужно проводить очень бережно. В противном случае эта процедура может привести к травме кожи вокруг ногтевого ложа и последующему инфицированию. Не нужно стричь ногти до самого основания, иначе можно поранить кожу. Перед стрижкой ногтей поочередно на 5 минут опустить кисти рук и стопы в теплую воду. Необходимо быть особенно осторожным при стрижке ногтей пациентов, страдающих сахарным диабетом, гемиплегией и другими недугами, сопровождающимися снижением чувствительности кожи (рис. 14).  Рис14.. Подстригание ногтей тяжелобольного на руках и ногах 2. Особенности ухода за больными с различными заболеваниями 1. особенности ухода за больными с сердечно-сосудистыми заболеваниями Уход не противопоставляется лечению, а органически входит в него как составная часть и имеет свои особенности: - Регулярное измерение основных гемодинамических показателей артериального давления и пульса. - Контроль за регулярным приемом сердечно-сосудистых препаратов, их дозировкой в строгом соответствии с предписаниями врача (т.к. многие пожилые больные привыкли ориентироваться на собственное самочувствие: если ничего не беспокоит - самовольно отменяют препараты, уменьшают дозу, 'экономят' таблетки, делятся с соседями. Больные преклонного возраста с явлениями сенильной деменции просто могут отказаться от лекарств). Именно в отношении к сердечно-сосудистым препаратам такое отношение не допустимо. - Необходимо обращать внимание на необычные 'нетипичные' жалобы, изменения со стороны сердечно-сосудистой системы, т.к. у лиц пожилого возраста в большинстве случаев даже острые состояния, например, инфаркт миокарда, подъем артериального давления, нарушение ритма, начинаются атипично, 'стёрто', развиваются постепенно, зачастую имитируя заболевания других органов и систем (например, остеохондроз). - Одним из грозных осложнений длительного постельного режима являются тромбозы и тромбоэмболии. Неподвижное состояние конечностей сжатых собственной тяжестью или давящими предметами, даже подушкой, подложенной под колени, приводят к застою венозной крови. Полезно в целях профилактики применять физические упражнения на сгибание, разгибание в суставах, неглубокий массаж ног, периодическое их поднятие с помощью подушки, частое изменение положения тела, а также приобрести противопролежневый мартас. - Необходимо владеть навыками неотложной доврачебной помощи. В питании необходимо: ограничение соли - исходя из реальных условий жизни больного, рекомендовать больным с заболеваниями сердечно-сосудистой системы диету: со снижением количества поваренной соли (готовить без нее, лишь слегка подсаливать перед подачей на стол); уменьшение количества потребляемой жидкости; снижение употребления жиров животного происхождения; увеличение употребления продуктов, богатых калием. 2. особенности ухода за больными с заболеваниями органов дыхания Прежде всего необходимо устранить контакт с аллергеном, если он известен. Легкие приступы бронхиальной астмы могут быть купированы больным самостоятельно вдыханием через рот одного из бронхорасширяющих веществ. Иногда достаточно принять препарат в таблетке (эуфиллин). Кроме этого, при приступе удушья любой тяжести применяют горячее щелочное питье, горчичные ножные ванны, горчичники (при хорошей их переносимости) на грудную клетку. Среднетяжелые и тяжелые приступы бронхиальной астмы требуют обязательного парентерального введения лекарственных препаратов и нахождения больного в стационаре. Большинство больных пользуются карманными ингаляторами (астмопент, сальбутамол, беротек). Медицинский работник должен обучить больного пользоваться дозированными ингаляторами. После вдыхания кортикостероидов больной должен обязательно прополоскать рот водой. Это предотвратит возможное развитие кандидоза полости рта. 4. особенности ухода за больными с заболеваниями органов пищеварения Наблюдение и уход за пациентами с заболеваниями органов пищеварения должны проводиться в двух направлениях. 1. Общие мероприятия - мероприятия по наблюдению и уходу, в которых нуждаются пациенты с заболеваниями различных органов и систем: наблюдение за общим состоянием больного, термометрия, наблюдение за пульсом и АД, заполнение температурного листа, обеспечение личной гигиены больного, при необходимости подача судна и др. 2. Специальные мероприятия - мероприятия по наблюдению и уходу, направленные на помощь больным с симптомами, которыми проявляются заболевания органов пищеварения. Больные с патологией пищеварительной системы (язва желудка и двенадцатиперстной кишки, желчнокаменная болезнь, панкреатит, энтерит, колит и др.) составляют значительную часть пациентов терапевтических отделений. Разнообразные проявления болезней системы пищеварения требуют правильной их оценки. Лечебное питание - это рациональное питание больного человека, которое является самостоятельным лечебным фактором наравне с медикаментозным или физиотерапевтическим лечением. Рациональное питание - научно обоснованное питание людей, подразумевающее правильно организованный прием пищи с соблюдением всех гигиенических правил. Основное отличие лечебного питания от рационального состоит в необходимости исключения (или добавления) определенных продуктов из повседневного рациона в зависимости от заболевания, а также в способе их приготовления. Лечебное питание – обязательный компонент комплексной терапии. Лечебное питание и медикаментозное лечение взаимодополняют друг друга, что повышает эффективность лечения. 6. особенности ухода за больными ортопедотравматологического профиля в пожилом возрасте - Профилактика пролежней, как самого частого и серьезного осложнения. - Профилактика гипостатических пневмоний. - Нормализация и регуляция самостоятельной дефекации и мочеиспускания. - Полноценное, богатое кальцием (творог, рыба, сыр, молоко) питание. Реабилитация с первых дней после травмы: - физические упражнения для здоровых конечностей в положении лежа и сидя; - специальные комплексы для больной конечности (позвоночника) с учетом характера травмы с привлечением инструктора ЛФК. При отсутствии противопоказаний больного необходимо переводить из горизонтального положения в положение стоя с помощью костылей и сопровождающего лица, минуя несколько стадий: - положение сидя на кровати; - с посторонней помощью стояние около кровати; - обучение использования костылей без опоры на больную нижнюю конечность, с дозированной нагрузкой на больную конечность; - использование трости; - отказ от дополнительных средств опоры при полном восстановлении функции. Трудотерапия необходима с целью психотерапевтического воздействия, возможна в виде занятий, которые больной может выполнять лежа или сидя в постели (шитье, вязание, рисование, плетение и т.д.). В первые 2-ое суток после травмы согревающие процедуры противопоказаны. 7. особенности ухода за больными, страдающими сахарным диабетом Сестринский процесс за взрослыми и пожилыми диабетиками имеет свои особенности. В список забот медицинских сестер входят следующие ежедневные обязанности: Контроль уровня глюкозы. Замер давления, пульса, температуры, выводимой жидкости. Создание режима отдыха. Контроль за приемом лекарств. Введение инсулина. Осмотр стоп на наличие трещин, незаживающих ран. Выполнение предписаний врача о физических нагрузках, даже минимальных. Создание комфортной среды в палате. Смена белья лежачим больным. Контроль за питанием, соблюдением диеты. Дезинфекция кожного покрова, при наличии ран на теле, ногах, руках пациента. Очистка ротовой полости диабетика, профилактика стоматита. Забота об эмоциональном спокойствии пациента. 8. особенности ухода при болезни Паркинсона Это заболевание относится к группе заболеваний головного мозга с выраженной нейродегеративностью. Причины полностью ее не выявлены, но на первое место выходит наследственность, потом поражения головного мозга инфекциями и опухолями. Симптомы ее многообразны и отличаются разной степенью тяжести: Во время покоя могут дрожать кисти и подбородок, но это проходит при активности. Потом дрожание может возникать при действиях, требующих концентрации или аккуратности, например, бритье. Застывание лица во время разговора, характерная маска сердитого лица с немигающим взглядом. Частое сглатывание или неконтролируемое слюнотечение. Невнятная речь, проблемы с произношением сложных слов. Непроизвольные мочеиспускание и даже дефекация. Снижение уровня мышления и внимания, при сохранении памяти и общих интеллектуальных способностей. Человек выпадает из беседы, не может грамотно ответить на вопрос. Снижение обоняния, повышение потливости и проблемы с мытьем. Шаркающая походка и нарушение равновесия. Все эти симптомы могут нарастать или проявляться одновременно. Основные принципы ухода в домашних условиях Первые годы основную часть времени больной может и должен находится в привычных условиях – дома, но под пристальным контролем близких. Контролируя своевременное принятие таблеток, ухаживающий должен следить за общим поведением и при появлении любого подозрительного симптома, типа приступов агрессии, кражи и неразумных тратах денег, нарочитого демонстрирования своей сексуальности – немедленно связаться с лечащим врачом. Также сразу надо грамотно оборудовать жилое пространство – убрать острые углы, очистить середину комнаты, убрать стеклянное и максимально закрыть пол коврами. Это уменьшит вероятность травматизма. Также в местах особой опасности – ваннах, туалетах, лестницах нужно закрепить специальные ручки, помогающие удержатся. Все бытовые приборы – щетки, бритвы, чайники лучше заменить на электрические. Такие деликатные проблемы, как трудности с мочеиспусканием и стулом нельзя замалчивать, так как они могут привести к развитию инфекций и заболеваний. Питание больного тоже должно контролироваться, не надо допускать перееданий и голодания. Не нужно осуждать за крошки или обращать повышенное внимание на выпадающую пищу, а напитки и измельченные супы лучше вообще предложить пить через трубочку В дальнейшем важно обеспечить человека тростью, ходунками и инвалидным креслом для прогулок. Врач или медсестра могут обучить тех, кто обеспечивает уход за больными Паркинсона на дому простым, но эффективным способам поддержания здоровья: Легкая лечебная гимнастика и растирание конечностей. Теплые ванны с успокаивающими травами. Ежедневные прогулки и максимальная активность в течении дня. Тщательно проводимые гигиенические процедуры. Длительное общение, с покойный тон и положительные эмоции. 9. особенности ухода при болезни АльцгеймераУход в домашних условияхСуществует целый ряд правил, как вести себя с больным и что делать, чтобы помочь близкому самостоятельно дома. Ниже более детально рассказано о правилах поведениях и наблюдения. Обеспечиваем безопасные условияПроблемы с памятью могут стать причиной травм, поэтому крайне важно обеспечить все условия для безопасности человека: подальше убрать все вещи, которыми пациент может себя травмировать – ножницы, ножи, пилочки, вилки и прочее; спрятать медикаменты, уксус и токсичные химические составы; перепроверить устойчивость той мебели, которой активно пользуется человек; разместить специальные защелки на окна, запирающиеся ключом; в ванной комнате постелить противоскользящие ковры и обеспечить поручни; как только больной остается в одиночестве, перекрывать газовые трубы; обеспечить постоянное освещение комнаты больного, коридора, ванной комнаты; поддерживать постоянную температуру в помещении, где пребывает пациент; не делать в доме перестановку, чтобы не нарушать привычный для человека распорядок. Такие простые правила помогут больному с комфортом пребывать в доме. Поддерживаем общениеПрогрессирование болезни приводит к появлению трудностей в коммуникации. С течением времени пропадает слух и зрение, процессы запоминания. Важно постоянно проверять зрение человека и его слуховой аппарат. При ухудшении врач подберет очки либо специальные устройства. При постоянном общении с человеком необходимо придерживаться ряда правил: ни в коем случае не кричать и не повышать голос на пациента, а также просто в его присутствии; каждый раз при общении больного называть строго по имени; регулярно прислуживаться к жалобам человека, обращать внимание не жесты и мимику, чтобы понять его пожелания; демонстрировать свое доброе отношение, нежно прикасаясь к нему во время разговора; больной не должен услышать отзывы о заболевании Альцгеймера; включать в комнате спокойную классическую музыку. Такие простые правила успокоят больного. 3. Психологическая поддержка родственников и ближайшего окружения, ухаживающих за тяжелобольными пациентами. Профилактика эмоционального выгорания. К категории «семья с тяжелобольным человеком» относятся те семьи, в которых минимум один из членов страдает любым серьезным соматическим или нервно-психическим заболеванием. Болезнь одного из членов семьи сопровождается эмоциональным напряжением. Потребность в дополнительном уходе, помимо физической нагрузки, вынуждает одного или нескольких членов семьи лишать себя социальной жизни, часто уход за больным лишает и личной жизни. Такое лишение несет дополнительную нагрузку и совсем не способствует улучшению отношений между больным и другими членами. В тех ситуациях, когда больной убегает из дома, со временем дом превращается в «учреждение закрытого типа» и сопровождается дополнительным контролем. Трудности, с которыми сталкивается семья больного, можно разделить на объективные и субъективные. К объективным относят: увеличение материальных расходов семьи; ухудшение психического состояния членов семьи; ухудшение физического состояния членов семьи; изменения в худшую сторону распорядка семьи; в зависимости от заболевания может измениться и социальный статус семьи; присутствие/частое посещение дома медперсоналом. К субъективным относят переживания и эмоциональные реакции: постоянное чувство тревоги; чувство беспомощности, вины, ответственности; чувство страха за собственное здоровье, здоровье близких; депрессия; разочарование; ярость, сменяющаяся бессилием, и бессилие, сменяющееся яростью. Такие реакции семьи нормальны и естественны, важно не вытеснять их, а позволять себе по возможности адекватно к ним относиться. Это не значит, что нужно срывать злость на близких, но важно понимать, что у Вас есть на то причины. Сама структура семьи претерпевает изменения. Взаимоотношения между ее членами меняются в зависимости от сплоченности или разрозненности в обычной жизни. Но даже в самых сплоченных семьях происходит разделение, как правило, на три подгруппы с различным уровнем вовлеченности. Первая группа или внутренний слой. В нее входит один или несколько человек которые берут на себя основную роль повседневного ухода. Чаще всего это мать, сестра или жена. Жизнь этого члена семьи полностью сосредоточена на больном. В тех случаях, когда больной лишен социального контакта, этот человек остается единственным, кто поддерживает его связи с внешним миром. Кроме постоянной заботы о потребностях больного этот человек занимается поисками причин болезни. Он ищет специалистов в Интернете, читает специальную литературу и ищет контакты с другими семьями, у которых есть подобное заболевание и опыт во взаимодействии с больным и медперсоналом. Часто этот человек приносит в жертву всю свою жизнь. Со временем у них формируется некая зависимость, и если после длительной болезни больной умирает, смысл жизни у опекуна теряется. ВАЖНО! Семья должна отслеживать состояние первой группы. Желательно, чтобы группа состояла минимум из двух человек. Обязательно минимум раз в неделю полностью исключать контакт с больным. Вторая группа - это члены семьи, которые продолжают вести активную социальную жизнь (работают, учатся, встречаются с друзьями), но, несмотря на нечастые контакты, их эмоциональная связь с больным членом семьи достаточно сильная. ВАЖНО! Отслеживать и прорабатывать возникающее чувство вины. Для второй группы важна социальная реализация. Ухудшение состояния больного может грозить прерыванием их самореализации, и в то же время они чувствуют потребность оказания помощи. Необходимо обговорить объем и возможность оказания помощи, стараться его выполнять или предупреждать, что сегодня Вы не можете, но завтра сделаете. Это снижает тревожность и помогает сохранить отношения с первой группой. Третья группа. В нее входят близкие и дальние родственники, знающие о проблемах, но не принимающие никакого участия в помощи. К сожалению, от третьей группы чаще всего вместо поддержки слышны обвинения в адрес родственников. Поведение больного. Поведение психически больного человека часто носит неадекватный характер, утрата самоконтроля сопровождается агрессивным поведением. Физические проявления болезни, появление отсутствия потребномтну гигиены, утрата координации и как следствие все в доме кувырком, трансформация взрослого человека в беспомощного ребенка и много чего другого. Если в связи с болезнью поведение больного становится проблемным, вся семья попадает под надзор полиции, семья стесняется своего положения, и это сужает круг общения, в том числе и тех, кто может оказать посильную помощь. ВАЖНО! Семья должна запастись терпением и понимать, что агрессивный посыл на любого из членов семьи чаще всего не касается того, на кого он направлен. Дом приходится переоснащать в соответствии с состоянием больного, например, при утрате координации заменить стеклянную посуду на пластиковую и т. д. Психологическая помощь А) Психологическая помощь семье с заболевшим взрослым. Психологическая поддержка, заключающаяся в том, что психолог Вас выслушает и поймет. Поможет Вам выявить сильные и слабые стороны. Учитывая специфику ситуации, поможет адаптировать всю семью либо человека, который будет находиться в наибольшем контакте с больным. Поможет научиться вести себя так, чтобы эмоционально не выгорать при общении с больным. Научит, как принять случившееся с наименьшей утратой социальных контактов и возможностью продолжать личную жизнь. Психолог, работающий при учреждении, пояснит Вам, в чем заключается Ваша помощь именно при данном заболевании. Как себя вести в тех или иных ситуациях. Б) Оказание психологической помощи семье с заболевшим ребенком. Наиболее эффективна и целесообразна в работе с детьми организация комплексного подхода. Психологическая помощь наиболее эффективна при активном взаимодействии с родителями. Психолог поможет Вам понять, как себя вести с ребенком, у которого отклонения в развитии. Подготовит и расскажет, как Вы можете корректировать и направлять своего ребёнка, дабы лучшим образом способствовать его нормальной социализации. Поможет Вам справиться с чувством вины, снять стресс, эмоционально стабилизироваться. Обучит, как вводить ребенка в круг сверстников, если такое допустимо, с наименьшей травмой. Независимо от того, кто страдает заболеванием, психологическая помощь и поддержка необходима в равной мере как самому больному, так и его окружению. И отказываться от нее не стоит! |
