МЖ. Уз диагностика заболеваний молочной железы
 Скачать 1.62 Mb. Скачать 1.62 Mb.
|
|
Федеральное государственное бюджетное образовательное Учреждение высшего образования « Воронежский государственный медицинский университет Им. Н.Н. Бурденко» Министерства здравоохранении Российской Федерации Кафедра лучевой и функциональной диагностики Реферат на тему УЗ диагностика заболеваний молочной железы Воронеж, 2021г. История развития ультрасонографии молочной железы ультрасонография молочный железа обследование Еще в 1960-е годы начали применять Ультрасонографию как способ получения изображений молочной железы. Вначале становления метода использовались такие методы, как погружение молочной железы в воду и ее сдавление. В те годы в ультразвуковых приборах использовались низкочастотные преобразователи (от 2 до 2,5 МГц) с фиксированным фокусом. Изображения формировались в амплитудном режиме (режиме А). В начале 1970-х годов были разработаны сканеры следующего поколения, работающие в режиме различной яркости (режим В), на наиболее высоких частотах (от 1 до 6 МГц), с возможностью плавного фокусирования. Это позволило исследовать орган в градациях оттенков «серой шкалы» и в реальном масштабе времени. Основное развитие УЗИ молочной железы получило только в 1980-е годы, когда появились В-сканирующие высокочастотные датчики (до 10 МГц), работающие в реальном времени, а также системы электронного фокусирования изображений. В течение последних 10 лет были проведены клинические исследования, позволяющие оценить эффективность ультрасонографического исследования в программах массового скринингового обследования для выявления рака молочной железы. Результаты свидетельствуют о том, что УЗИ не позволяет выявлять микрокальцификаты с такой же точностью как маммография (которые являются самым ранним признаком внутрипротокового рака in situ). Но, несмотря на это, в России 1 января 2012 года в действие вступил новый порядок прохождения предварительных и периодических медицинских осмотров работников, профессиональная деятельность которых связана с тяжелыми, вредными и (или) опасными условиями труда, в котором обязательным обследованием для женщин от 40 лет рекомендована маммография или УЗИ молочных желез. Интерпретация данных маммографии у женщин младше 30 лет затруднена в связи с тем, что в этой возрастной категории в молочной железе имеется довольно большое количество рентгенологически плотной ткани. Поэтому у женщин моложе 30 лет ультрасонографическое обследование молочных желез наиболее доступный и информативный на сегодняшний день метод визуализации. А учитывая отсутствие значимой лучевой нагрузки при УЗМ – это практически единственный способ диагностики у молодых, беременных и кормящих женщин. У женщин старше 30 лет УЗИ должно проводится в комплексе с маммографическим обследованием. Минимальное требование к датчику для диагностики рака молочных желез – наличие короткофокусного линейного датчика 5,0 МГц. Однако при визализации поверхностнорасположенных структур молочной железы необходимы малогабаритные высокочастотные датчики 5-7 МГц, 5-13 МГц с динамической фокусировкой (с фокусным расстоянием 0,5-2,5 см) и шириной поля 5х5 см. В этих датчиках сочетается высокая разрешающая способность и лучшая контрастность при уменьшении зернистости получаемого изображения. Но из-за небольшой глубины сканирования датчики с частотой более 10 МГц используются только в дополнение к датчикам 5-7,5 МГц. Использование импульсной допплерографии, цветного допплеровского картирования, энергетической допплерографии, соноэластографии, трехмерной реконструкции изображения позволяет повысить точность обследования. Для оценки состояния околососковой области используются специализированные ультразвуковые датчики с водной насадкой. Методика ультрасонографического обследованияЭхография молочных желез делает необходимым соблюдение единой методики исследования. При этом осматриваются все отделы молочных желез, начиная от границы с мягкими тканями передней грудной стенки и заканчивая околососковой областью. Используются малогабаритные высокочастотные датчики 5-7 МГц, 5-13 МГц с динамической фокусировкой (с фокусным расстоянием 0,5-2,5 см) и шириной поля 5х5 см. Оптимальное время для ультрасонографической маммографии – это ранняя пролиферативная фаза до 8-9 дня менструального цикла женщины. Для оценки локализации патологических процессов молочную железу разделяют на: 1) надсосковый, подсосковый сегменты и околососковую область; 2) четыре квадранта (верхний наружный, нижний наружный, нижний внутренний, верхний внутренний) и околососковую область; 3) секторы по аналогии с цифрами на часовом циферблате (09:00, 12:00 и т.д.) 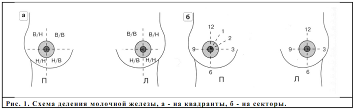 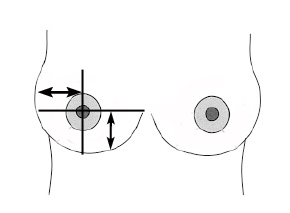 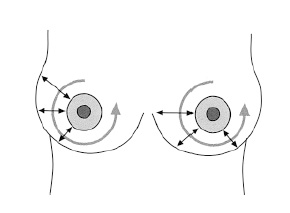 Рис. 1. Схема осмотра молочных желез по квадрантам. Рис. 2. Схема радиальная осмотра молочных желез. В-режим. 1. Осмотр начинают со «здоровой» стороны. 2. Стандартные плоскости – продольная и поперечная. 3. Эхография проводится в положении пациента лежа на спине, с удобным расположением головы, руки опущены вдоль туловища или закинуты за голову. При больших размерах молочной железы – поворот на бок на 45о любым доступным способом. 4. Осмотр ведется по квадрантам, против часовой стрелки (см.рис.1), таким образом каждый участок ткани осматривается дважды. При подозрении на патологические изменения обязательно сравнение с симметричным участком противоположной стороны. Во многих пособиях предлагается схема осмотра радиальная (см.рис.2). Ультразвуковой датчик перемещается радиарно, захватывая соседние сегменты верхних и нижних квадрантов молочных желез. 5. Для осмотра комплекса сосок-ареола используется болюсная насадка. При отсутствии таковой - контактный гель должен заполнять пространство между выпуклой частью соска и поверхностью датчика. Только таким образом удается избежать попадания воздуха между датчиком и кожей молочной железы. Если визуализация позадисосковой области затруднена в связи с появлением боковых акустических теней позади соска, осмотр этой области осуществляется из так называемых косых проекций. При этом УЗ-сечения проходят не через сосок, а под наклоном в околоареолярной зоне. 6. Ультразвуковая маммография предполагает осмотр обеих молочных желез. Основная задача ультразвуковой маммографии - выявление злокачественных заболеваний молочных желез. Для стандартизации обследования больных с патологическими изменениями в молочных железах, согласно схеме, предложенной Pickren, выделены ультразвуковые ориентиры трех зон для поиска патологически измененных лимфатических узлов. Подмышечная зона - от латеральной границы малой грудной мышцы до латерального края подмышечной области. Ее ориентир - подмышечная вена и наружная грудная артерия. Подключичная зона - от нижнего края ключицы до медиальной границы малой грудной мышцы. Ее ориентиром является подключичная артерия. Надключичная зона - от верхнего края ключицы до медиального края двубрюшной мышцы. Ее ориентиром является торакоакромиальная вена. Осмотр переднегрудной зоны от нижнего края ключицы по среднеключичной линии (по ходу малой грудной мышцы) до границы с молочной железой (проводится ультразвуковая оценка загрудинных лимфатических узлов). При этом осмотр осуществляется через межреберные промежутки в месте прикрепления ребер к грудине. На этом заканчивается обзорный (скрининговый) этап в обследовании молочных желез, при котором оцениваются: - состояние, количество и характер распределения стромы, железистых структур, млечных протоков и жировой ткани; - четкость дифференциации тканей молочных желез (с указанием при необходимости причины их плохой детализации); - нарушения архитектоники молочных желез с отнесением их к группе диффузных или очаговых (описываются их расположение и размеры). На этапе уточняющей УЗМ датчик возвращают в зону атипичного строения тканей. При этом определяют состояние контуров, визуализацию передней и задней стенок, наличие дополнительных акустических эффектов. Обязательно оценивается внутренняя эхоструктура изменений и состояние прилегающих тканей. Оценка изображения тканей производится не только в обычном режиме, но и при дополнительном сжатии тканей молочной железы, либо проведение соноэластографии (при наличии на УЗ аппарате данного режима). При давлении датчиком на смазанную гелем кожу за счет уплотнения структур уменьшается толщина тканей между датчиком и зоной интереса, улучшается визуализация глубоко расположенных образований, уменьшается выраженность боковых теней-артефактов от собственных тканей железы. Кроме этого, режим компрессии позволяет получить дополнительную информацию об изменении формы образования, внутренней структуры, о взаимоотношениях с окружающими тканями. Внутренняя структура доброкачественных образований при сжатии становится более однородной, упорядоченной, форма чаще изменяется (уплощается), контуры визуализируются более отчетливо. Для злокачественных образований не характерно изменение формы и внутренней архитектоники при компрессии. Прием взбалтывания используется для определения смещаемости внутреннего содержимого. Зафиксированное между большим и указательным пальцами левой руки образование покачивают из стороны в сторону. Датчик располагается над образованием, а изменения, происходящие в образовании, оцениваются на экране монитора. Одновременно с этим оценивается смещаемость образования относительно окружающих и подлежащих тканей для выяснения характера роста образования (инфильтративный или экспансивный). При подозрении на злокачественный процесс в железе необходимо оценить состояние органов-мишеней. С учетом особенностей лимфооттока молочной железы к ним относятся: печень, яичники и паховые лимфатические узлы. При некоторых заболеваниях, например при дисгормональных процессах в молочной железе, для выяснения их причины возникает необходимость в визуализации и определении функционального состояния щитовидной железы. Использование дополнительных режимов. С внедрением новых компьютерных технологий диагностические возможности ультразвукового метода расширились благодаря энергетическому допплеру, нативной и второй гармонике, трёхмерной и панорамной эхографии, бесконтрастной и эхоконтрастной ангиографии, эластографии. В основе бесконтрастной ультразвуковой ангиографии лежат технологии цветового и энергетического допплеровского картирования (ЦДК и ЭДК) с использованием широкополосных датчиков, работающих в режиме различных гармоник и обладающих возможностями трёхмерной и панорамной реконструкции, а так же технология нативного или естественного контрастирования тока крови. Ультразвуковая ангиография — собирательное понятие, куда входит несколько вышеперечисленных способов получения ультразвуковых изображений сосудов. Все эти способы по-разному отображают сосудистые структуры, однако каждый из них помогает подчеркнуть визуализацию и выделить стенки сосудов и их русло. Оценка кровоснабжения молочных железУЗ-аппаратура последнего поколения оснащена возможностью проведения комплексного ультразвукового исследования, состоящего из серошкальной и сосудистой эхографии молочных желез, а также трехмерной пространственной реконструкции. Проводить исследование кровоснабжения молочных желез можно при использовании черно-белых и цветокодированных методик (при написании материала по оценке кровоснабжения молочных желез использован официальный сайт производителя: Samsung Medison (Самсунг Медисон) http://www.medison.ru/). Среди них выделяют:постоянноволновую допплерографию; импульсную (спектральную) допплерографию; цветовое допплеровское картирование (ЦДК); энергетический допплер (ЭД). в стадии экспериментальных исследований находится малораспространенная методика цветокодированной оценки кровотока - метод максимальной энтропии - МЕМ. Постоянноволновая допплерография предполагает использование допплеровских частот 5-7,5-10 МГц. Причем, чем выше частота допплеровского излучения, тем больше количество выявленных сосудов. Для данного вида исследования используют штифтовые датчики-зонды. Проводится сопоставление сосудистой анатомии симметричных участков правой и левой молочных желез. Оценке главным образом подвергаются латеральные и медиальные ветви питающих грудных артерий. Одним из главных недостатков данного метода является "слепой" поиск сосудов, так как датчик не позволяет одновременно воспроизводить серошкальное изображение. Для преодоления этой проблемы часто постоянноволновая допплерография молочных желез сочетается с серошкальным УЗИ. Еще одним недостатком постоянноволнового Допплера является длительность проведения исследования. Результаты постоянноволновой допплерографии послужили основой для других методик оценки органного кровотока молочных желез. Применение импульсного Допплера позволило производить количественную оценку показателей кровотока. Для получения наилучших данных о скоростях протекания крови по сосудам в каждом случае необходимо корректировать направление допплеровского угла. При малых размерах сосудов не всегда возможно подобрать оптимальные условия для оценки кровотока. Одна из особенностей кровотока в молочных железах - наличие сосудов как с высокими, так и низкими скоростями протекания крови. В связи с этим для полноценного исследования всех сосудов молочных желез необходимо использовать комплексное ультразвуковое исследование. Применение цветокодированных методик, как в дуплексном, так и в триплексных режимах позволяет улучшить выявление сосудов молочных желез. При УЗИ сосудов молочных желез можно оценить: число сосудов; параметры спектрального Допплера (RI, A/B соотношение, PI); величину и число отдельных цветовых пятен в одной опухоли; вид и характеристики параметров самой допплеровской кривой; сравнить кровоснабжение в здоровой и пораженной молочных железах. Для исследования периферического кровоснабжения молочных желез оценивают состояние медиальных и латеральных ветвей приводящих грудных артерий. Для получения данных о кровотоке в медиальных грудных артериях датчик помещают во 2-е или 3-е межреберье рядом с грудиной. Для получения информации относительно латеральной группы грудных артерий датчик перемещают по латеральной грудной линии от 2-го до 6-го межреберья. Проблемой оценки нормального кровотока в сосудах молочных желез занимались как зарубежные, так и отечественные авторы. При этом в качестве нормы рассматриваются следующие данные (табл. 1, 2). При допплерсонографии молочной железы здоровых женщин в различных возрастных группах выявляют: равномерное распределение мелких сосудов по всей паренхиме железы; «пилообразный» и «артериальный» тип допплеровских кривых; вариабельность показателей линейного и объёмного кровотока в зависимости от возрастных особенностей и функционального состояния молочных желез с тенденцией к увеличению показателей в предменструальный период в детородном возрасте и к снижению — после менопаузы. В среднем в неизменённых молочных железах диаметр артерий колеблется от 0,5 до 1,1 мм, максимальная скорость кровотока — от 0,08 до 0,12 м/с, объёмный кровоток — от 0,01 до 0,014 л/мин. По литературным данным, в возрастной группе старше 50 лет частота встречаемости допплеровских кривых с низкими индексами сопротивления и ускорения увеличивается при склерозировании артерий. При беременности и лактации кровоснабжение молочных желез усиливается, что отражает увеличение общего количества сосудов в молочных железах. В целом для всей «нормы» характерны: пилообразные кривые с низким индексом сопротивления и систолическим ускорением, превышающим диастолическое; артериальные кривые с высоким индексом сопротивления и ускорением; практически не различающиеся во время систолы и диастолы; нормальные венозные допплеровские кривые характеризуются отсутствием систолодиастолических колебаний. При выявлении объемного образования или другого вида патологического процесса в молочных железах, дополнительно оценивается кровоток в этой зоне по сравнению с симметричным участком здоровой железы. Как нормальные сосуды паренхимы, так и сосуды, образовавшиеся в результате неоангиогенеза, имеют очень маленький просвет и соответственно скорости. В связи с этим для оценки таких сосудов наиболее эффективна методика энергетического Допплера. После того как сосуды выявлены, определяется их количество и проводится спектральная оценка. Полученные результаты соотносятся с данными в контралатеральной молочной железе. В литературе приводятся различные показатели скоростей кровотока в сосудах доброкачественных и злокачественных опухолей. В норме кровоток в сосудах молочных желез низкий до 1 см/сек, при дисгормональных и воспалительных заболеваниях кровоток повышается до 15-16 см/сек, при злокачественных процессах – более 20 см/сек. Большинство авторов подчеркивают более высокие показатели средней систолической скорости при злокачественных опухолях (17,6 см/сек) по сравнению с доброкачественными (13,9 см/сек). Данные относительно величины индекса резистентности (IR) сосудов злокачественных опухолей - разноречивы. Ряд исследователей настаивают на характерных для рака молочных желез высоких показателях IR . Другая группа специалистов свидетельствует о низких цифрах IR при злокачественных поражениях молочных желез. Различия данных могут быть объяснены большой вариабельностью гистологического и соответственно сосудистого строения злокачественных опухолей молочных желез. Кроме того, необходимо знать, что процессы сосудообразования возникают не только на фоне злокачественного поражения, но характерны и для дисгормональных, аутоиммунных и воспалительных изменений. |
