Занятие 16 по биохимии. Занятие 16. Регуляция и нарушение обмена углеводов Теория занятия Регуляция углеводного обмена
 Скачать 2.89 Mb. Скачать 2.89 Mb.
|
|
Занятие №16. Регуляция и нарушение обмена углеводов Теория занятия: Регуляция углеводного обмена. Нарушение обмена углеводов: гипо- и гипергликемия. Сахарный диабет. Гликогеновые болезни. Основная роль углеводов определяется их энергетической функцией. Хотя при окислении 1 г углеводов образуется столько же энергии, сколько и при окислении 1 г белка (17,6 кДж), но за счет количества потребляемых углеводов (соотношение белков, жиров и углеводов составляет 1:1:4) и быстрой мобилизации глюкоза кровиявляется непосредственным источником энергии в организме. Быстрота ее распада и окисления, а также возможность быстрого извлечения из депо обеспечивают экстренную мобилизацию энергетических ресурсов при стремительно нарастающих затратах энергии в случаях эмоционального возбуждения, при интенсивных мышечных нагрузках и др. Важным показателем (гомеостатической константой организма), характеризующим состояние углеводного обмена в организме, является концентрация глюкозы в крови, которая определяется соотношением между интенсивностью поступления ее в кровоток и выхода из крови (в норме в среднем 3,3 – 5,5 ммольл). Особенно чувствительной к уровню глюкозы в крови является ЦНС, поскольку ее метаболические и энергетические потребности покрываются почти целиком за счет глюкозы (ткань мозга использует примерно 2/3 всей глюкозы, поступающей в кровь). Незначительная гипогликемия проявляется общей слабостью и быстрой утомляемостью. При снижении уровня глюкозы в крови до 2,8-2,2 ммоль/л развиваются судороги, бред, потеря сознания, а также вегетативные реакции: усиленное потоотделение, изменение просвета кожных сосудов и др. Это состояние получило название «гипогликемическая кома». Введение в кровь глюкозы быстро устраняет данные расстройства. Изменения углеводов в организме Глюкоза, поступающая в кровь из кишечника, транспортируется в печень, где из нее синтезируется гликоген.  Гликоген печени представляет собой резервный, т.е. отложенный в запас, углевод. Количество его может достигать у взрослого человека 150—200 г. Образование гликогена при относительно медленном поступлении глюкозы в кровь происходит достаточно быстро, поэтому после введения небольшого количества углеводов повышения содержания глюкозы в крови (гипергликемии) не наблюдается. Если же в пищеварительный тракт поступает большое количество легко расщепляющихся и быстро всасывающихся углеводов, содержание глюкозы в крови быстро увеличивается. Развивающуюся при этом гипергликемию называют алиментарной, иначе говоря, пищевой. Ее результатом является глюкозурия, т.е. выделение глюкозы с мочой, которое наступает в том случае, если уровень глюкозы в крови повышается до 8,9—10,0 ммоль/л (почечный порог). При полном отсутствии углеводов в пище они образуются в организме из продуктов распада жиров и белков. По мере уменьшения концентрации глюкозы в крови происходит расщепление гликогена в печени и поступление глюкозы в кровь (мобилизация гликогена). Благодаря этому сохраняется относительное постоянство содержания глюкозы в крови. Гликоген откладывается также в мышцах, где его содержится около 1—2%. Количество гликогена в мышцах увеличивается в случае обильного питания и уменьшается во время голодания. При работе мышц под влиянием фермента фосфорилазы, которая активируется в начале мышечного сокращения, происходит усиленное расщепление гликогена, являющегося одним из источников энергии мышечного сокращения. Распад углеводов в организме происходит как бескислородным путем до молочной кислоты (анаэробный гликолиз), так и путем окисления продуктов распада углеводов до углекислого газа и воды (аэробный путь). Регуляция обмена углеводов Из сказанного выше следует, что основным параметром регулирования углеводного обмена является поддержание уровня глюкозы в крови в пределах 3,3—5,5 ммоль/л, чему способствуют следующие типы регуляции: Субстратная – при концентрации глюкозы меньше нормы печень поставляет глюкозу в кровь, а при концентрации больше – активирует синтез гликогена. Почечна – в норме глюкоза фильтруется и реабсорбируется почками полностью. При концентрации глюкозы выше почечного порога она начинает выделяться с мочой. Гормональная – осуществлется рядом гормонов: инсулин, глюкагон, адреналин, глюкокортикоиды, соматотропный гормона гипофиза, тироксин и трийодтиронин. 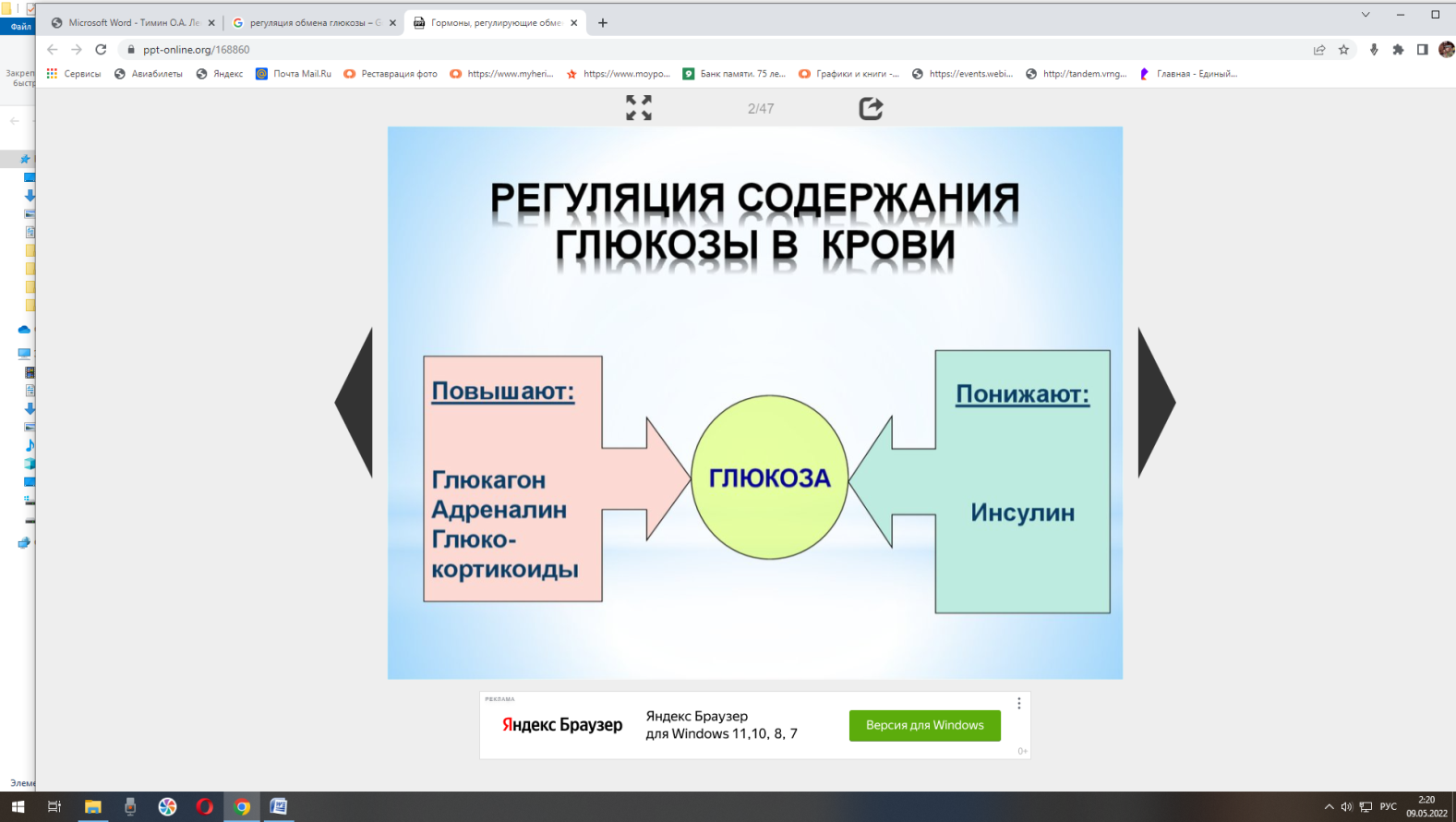 Выраженным влиянием на углеводный обмен обладает инсулин — гормон поджелудочной железы, вырабатываемый бета-клетками островков Лангерганса в виде неактивной формы – препроинсулин и проинсулин. Инсулин - полипептид, состоящий из 51аминоислоты (А-цепи и В-цепи). Цепи соединены между собой дисульфидными мостиками.  С-пептид отщепляется под действием карбоксипептидазы и трипсина, тогда проинсулин переходит в активный инсулин. С-пептид отщепляется под действием карбоксипептидазы и трипсина, тогда проинсулин переходит в активный инсулин.  При введении инсулина уровень глюкозы в крови снижается. Это происходит за счет усиления инсулином синтеза гликогена в печени и мышцах и повышения потребления глюкозы тканями организма. 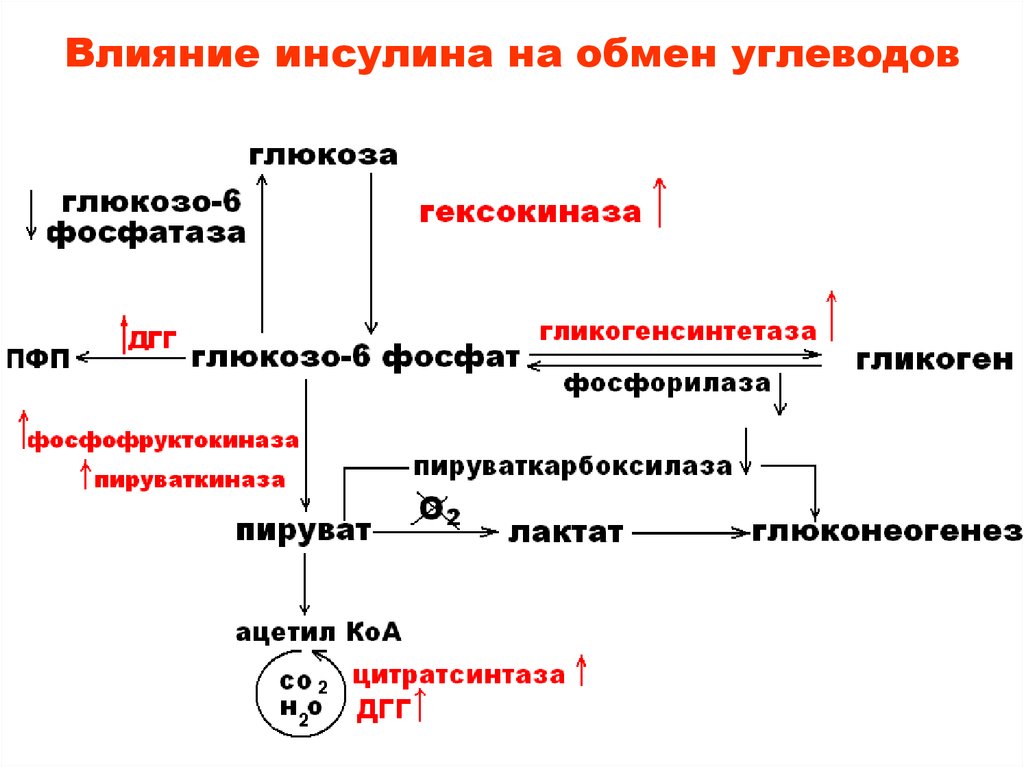  Инсулин является единственным гормоном, понижающим уровень глюкозы в крови (гипогликемическим фактором), поэтому при уменьшении секреции этого гормона развиваются стойкая гипергликемия и последующая глюкозурия (сахарный диабет, или сахарное мочеизнурение). Увеличение уровня глюкозы в крови возникает при действии нескольких гормонов: Г  люкагон – гормон поджелудочной железы, продуцируемый альфа-клетками остравков Лангерганса. Является полипептидом, состоящий из 29 аминокислот. люкагон – гормон поджелудочной железы, продуцируемый альфа-клетками остравков Лангерганса. Является полипептидом, состоящий из 29 аминокислот.Секреция глюкагона снижается при повышении уровня глюкозы в крови. Его действие противоположно действию инсулина, т.е. глюкагон является антагонистом инсулина. А 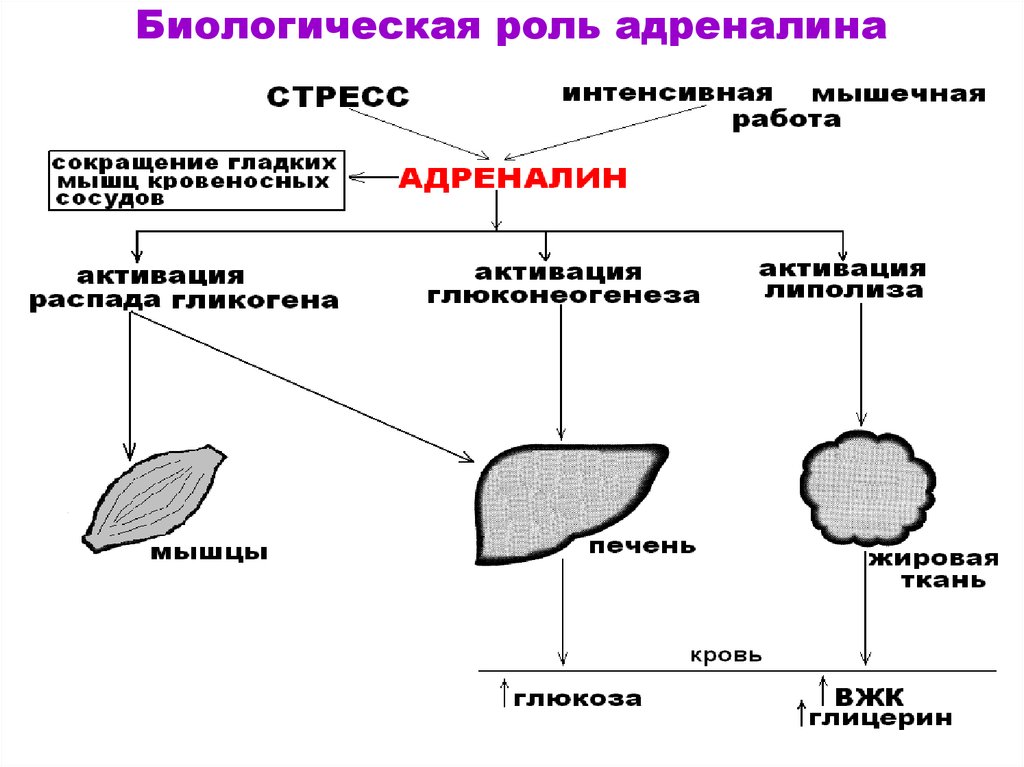 дреналин — гормон мозгового слоя надпочечников. Синтезируется в ответ на состояние физического или нервного стрессов из аминокислоты тирозин. дреналин — гормон мозгового слоя надпочечников. Синтезируется в ответ на состояние физического или нервного стрессов из аминокислоты тирозин.Глюкокортикоиды — стероидные гормоны коркового слоя надпочечника, которые вызывают главным образом синтез углеводов из неуглеводных соединений — глюконеогенез. Вырабатываются под действием физических и эмоциональных стрессов. Гормональное действие оказывают только в свободном виде. Глюкокортикойды на печень оказывают анаболическое действие, а на скелетные мышцы, жировую, соединительную и лимфотическую ткань – катаболическое. Г  ормоны аденогипофиза ормоны аденогипофизасоматотропный гормон (СТГ или гормон роста) адренокортикотропный гормон (АКТГ) Тироксин и трийодтиронин — йодосодержащие гормоны щитовидной железы. У  силивают процессы окисления углеводов (жиров, белков) в клетках, ускоряя обмен веществ в организме. Повышают возбудимость нервной системы. силивают процессы окисления углеводов (жиров, белков) в клетках, ускоряя обмен веществ в организме. Повышают возбудимость нервной системы.Глюкагон, адреналин и глюкокортикоиды, способствуют повышению уровня глюкозы в крови, являясь гипергликемическими факторами. В связи с однонаправленностью их влияния на углеводный обмен и функциональным антагонизмом по отношению к эффектам инсулина эти гормоны часто объединяют понятием «контринсулярные гормоны». ежду действием вышеуказанных гормонов устанавливается динамическое равновесие, регулируемое центральной нервной системой. Поэтому, осуществляется общая нейрогуморальная регуляция углеводного обмена. Нервная регуляция – возбуждение синоптических нервных волокон, при уменьшении уровня глюкозы в крови, приводит к освобождению адреналина из надпочечников. Раздражение парасимпатических нервных волокон, при увеличениии уровня глюкозы, сопровождается усилением выделения инсулина из поджелудочной железы. С 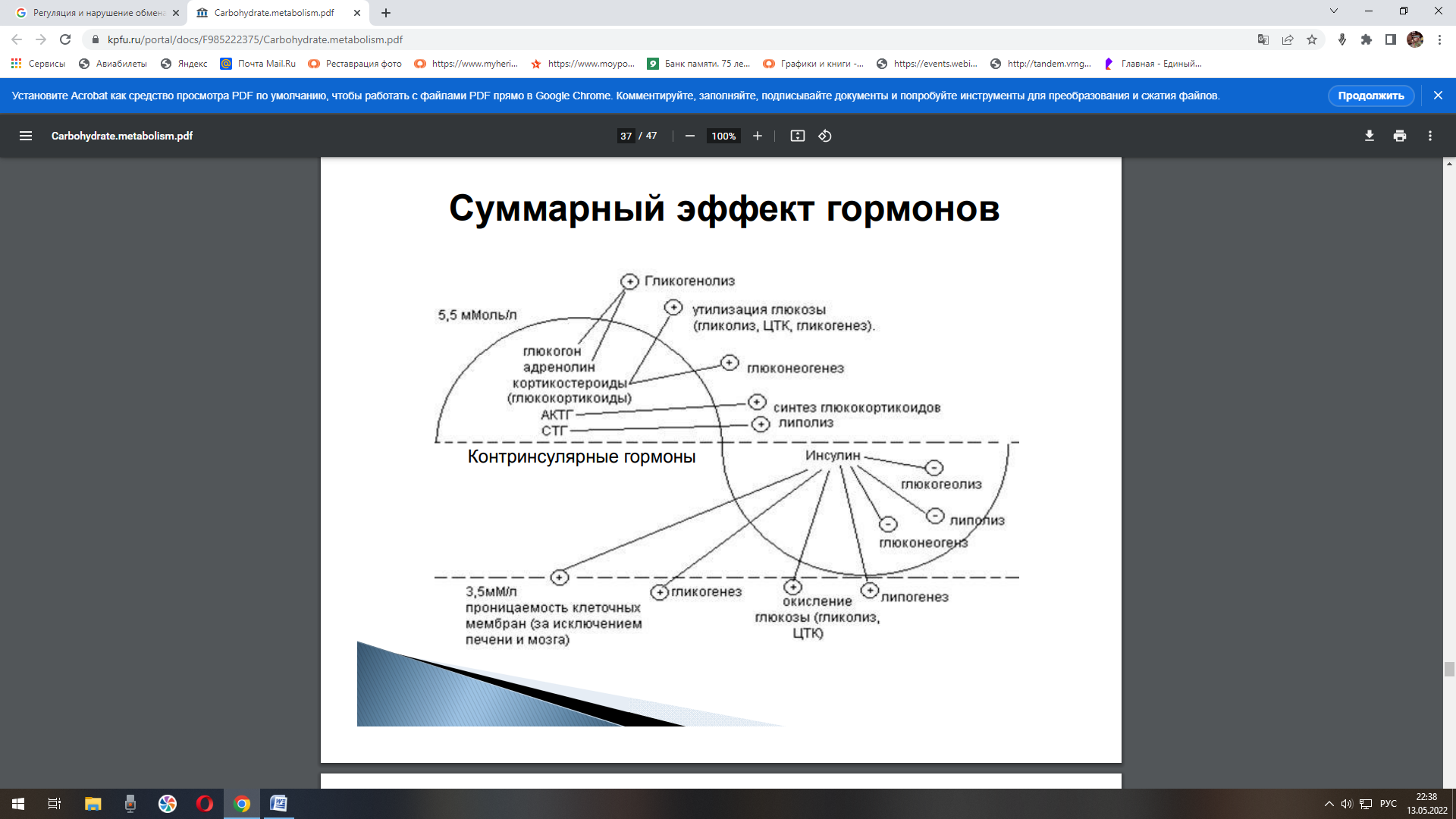 уммарный эффект гормонов уммарный эффект гормоновГликолиз - распад глюкозы в клетках Гликогенолиз - распад гликогена Гликогенез - процесс синтеза гликогена Глюконеогенез - биосинтез глюкозы из неуглеводных компонентов Липогенез - процесс, посредством которого ацетил-КоА превращается в жирные кислоты. Ацетил-КоА представляет собой промежуточную стадию метаболизма простых сахаров, например таких как глюкоза. Посредством липогенеза и последующего синтеза триглицеридов организм эффективно запасает энергию в виде жиров. Липолиз - метаболический процесс расщепления жиров на составляющие их жирные кислоты под действием липазы. ЦТК – цикл Кребса Проницаемость клеточный мембран - фосфорилирование глюкозы – транспорт глюкозы в клетки СТГ – соматотропный гормон АКТГ - адренокортикотропный гормон (АКТГ) Нарушения углеводного обмена При некоторых состояниях можно наблюдать повышение содержания глюкозы в крови – гипергликемию, а также понижение концентрации глюкозы – гипогликемию. Гипергликемия является довольно частым симптомом различных заболеваний, прежде всего связанных с поражением эндокринной системы. 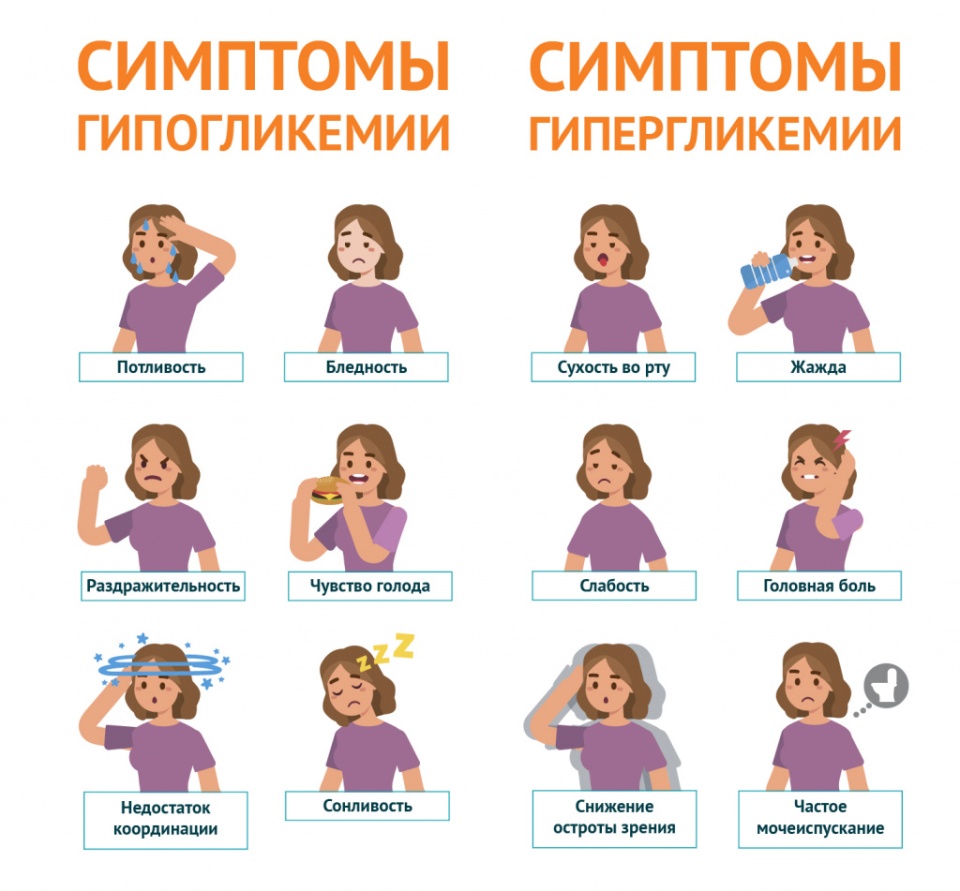 Гипергликемическое состояние Гипергликемическим является состояние, при котором концентрация глюкозы в крови более 6 ммоль/л. По происхождению выделяют две группы таких состояний: Физиологические - алиментарные – связаны с приемом пищи и продолжаются в норме не более 2 часов после еды; - нейрогенные – нервное напряжение, стимулирующее секрецию адреналина и мобилизацию гликогена в печени; - гипергликемия беременных – связана с относительной недостаточностью инсулина при увеличении массы тела и потребностью плода в глюкозе. 2. Патологические - при заболеваниях гипофиза, коры и мозгового слоя надпочечников, щитовидной железы, поджелудочной железы, при органических поражениях ЦНС. Наиболее распространенным и серьезным гипергликемическим патологическим состоянием является сахарный диабет. Сахарный диабет (СД) – полиэтиологическое заболевание. Выделяют два основных типасахарного диабета: И 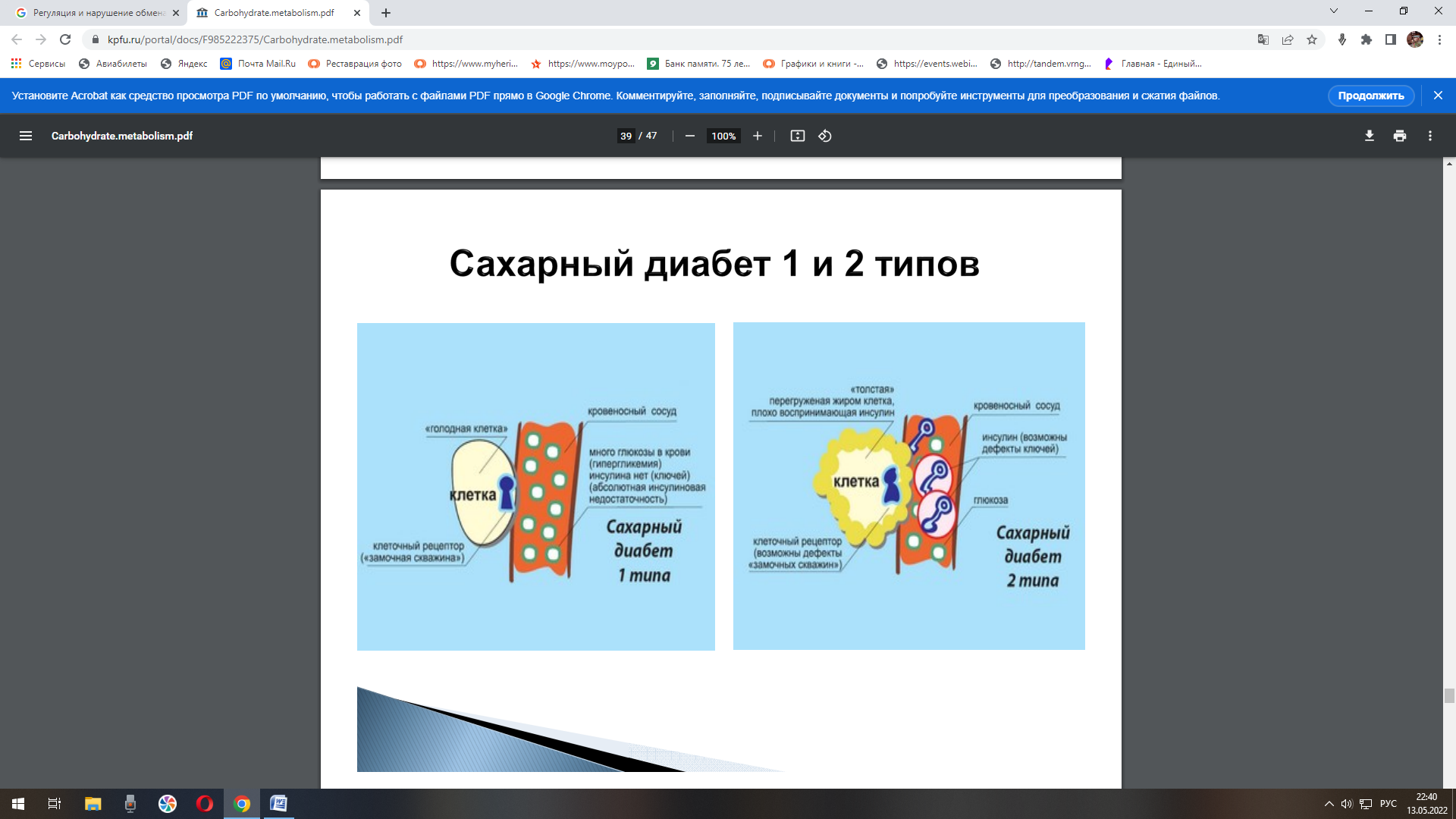 нсулин зависимый сахарный диабет (ИЗСД, диабет I типа) – диабет детей и подростков (ювенильный), его доля составляет около 20% от всех случаев СД. нсулин зависимый сахарный диабет (ИЗСД, диабет I типа) – диабет детей и подростков (ювенильный), его доля составляет около 20% от всех случаев СД.Развитие ИЗСД обусловлено недостаточным синтезом инсулина в β-клетках островков Лангерганса поджелудочной железы. Среди причин этого в настоящее время на первый план выдвигаются аутоиммунные поражения и инфицирование β-тропными вирусами (вирусы Коксаки, Эпштейна-Бар, эпидемического паротита). И  нсулин независимый сахарный диабет (ИНЗСД, диабет II типа) – диабет взрослых, его доля – около 80%. нсулин независимый сахарный диабет (ИНЗСД, диабет II типа) – диабет взрослых, его доля – около 80%.Д  ля ИНЗСД ведущей причиной является инсулинорезистентность из-за снижения чувствительности клеток-мишеней к гормону в результате функциональных или структурных нарушений инсулиновых рецепторов, а также из-за вероятных нарушений механизмов передачи и реализации сигнала. Например, эти нарушения возникают при увеличении диаметра жировых клеток, из-за повышенной вязкости мембран и сниженной подвижности рецепторов и, соответственно, возрастания времени до "встречи" гормона с рецептором. ля ИНЗСД ведущей причиной является инсулинорезистентность из-за снижения чувствительности клеток-мишеней к гормону в результате функциональных или структурных нарушений инсулиновых рецепторов, а также из-за вероятных нарушений механизмов передачи и реализации сигнала. Например, эти нарушения возникают при увеличении диаметра жировых клеток, из-за повышенной вязкости мембран и сниженной подвижности рецепторов и, соответственно, возрастания времени до "встречи" гормона с рецептором. Гипогликемическое состояние Гипогликемическим является состояние, при котором концентрация глюкозы в крови ниже 3,3 ммоль/л. Причины гипогликемий: Физиологические краткое или долгосрочное голодание, интенсивная физическая нагрузка. 2. Патологические гиперинсулинизм в результате передозировки при лечении сахарного диабета, инсулиномы (инсулинпродуцирующая опухоль), или замедленного распада инсулина вследствие сниженного количества инсулиназы (синдром Мак-Куорри), при беременности и лактации, у недоношенных и новорожденных – охлаждение, малые запасы гликогена в печени и ее общая незрелость, нарушения кишечника – энтериты, гельминтозы, дисбактериозы, гликогенозы. Гликогенозы Ряд наследственных болезней связан с нарушением обмена гликогена. Эти болезни получили название гликогенозов. Они возникают в связи с дефицитом или полным отсутствием ферментов, катализирующих процессы распада или синтеза гликогена, и характеризуются избыточным его накоплением в различных органах и тканях. В настоящее время гликогенозы делят по патогенетическому признаку на печеночные, мышечные и смешанные формы. Печеночные гликогенозы С 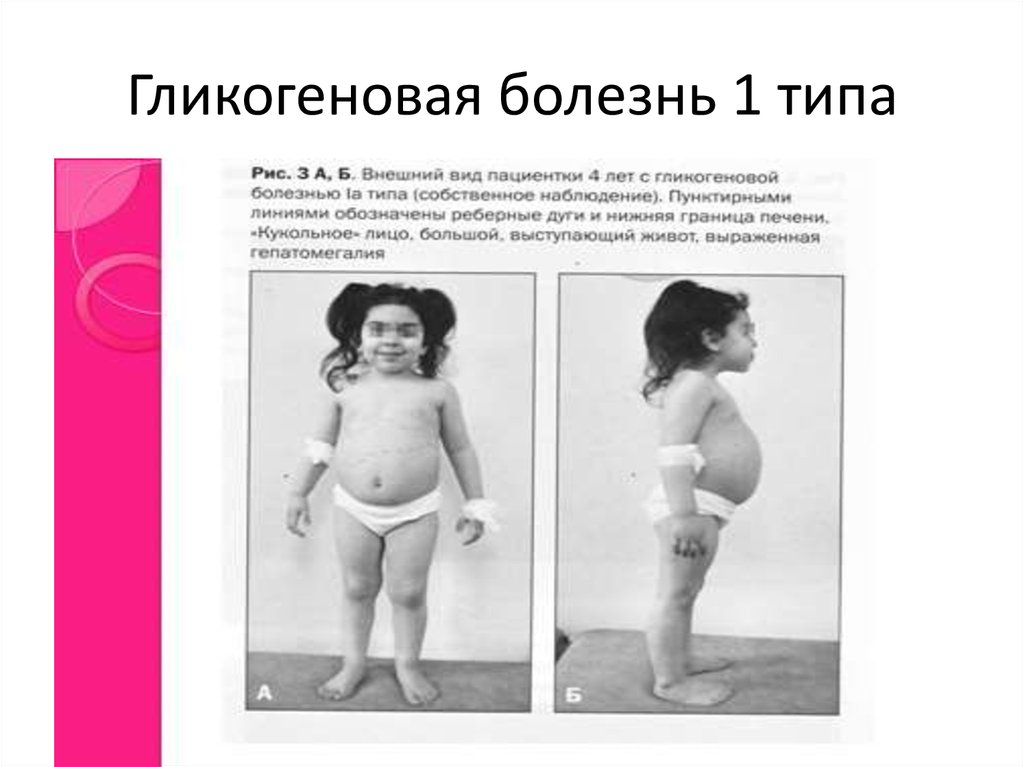 амый частый гликогеноз I типа или болезнь фон Гирке обусловлен дефектом фермента глюкозо-6-фосфатазы. Из-за того, что этот фермент есть только в печени и почках, преимущественно страдают эти органы, и болезнь носит еще одно название – гепаторенальный гликогеноз. Даже у новорожденных детей наблюдаются гепатомегалия и нефромегалия, обусловленные накоплением гликогена не только в цитоплазме, но и в ядрах клеток. Кроме этого, активируется синтез липидов с возникновением стеатоза печени. Так как фермент необходим для дефосфорилирования глюкозо-6-фосфата с последующим выходом глюкозы в кровь, у больных отмечается гипогликемия, и, как следствие, ацетонемия, метаболический ацидоз, ацетонурия. амый частый гликогеноз I типа или болезнь фон Гирке обусловлен дефектом фермента глюкозо-6-фосфатазы. Из-за того, что этот фермент есть только в печени и почках, преимущественно страдают эти органы, и болезнь носит еще одно название – гепаторенальный гликогеноз. Даже у новорожденных детей наблюдаются гепатомегалия и нефромегалия, обусловленные накоплением гликогена не только в цитоплазме, но и в ядрах клеток. Кроме этого, активируется синтез липидов с возникновением стеатоза печени. Так как фермент необходим для дефосфорилирования глюкозо-6-фосфата с последующим выходом глюкозы в кровь, у больных отмечается гипогликемия, и, как следствие, ацетонемия, метаболический ацидоз, ацетонурия. Гликогеноз III типа или болезнь Форбса-Кори обусловлен дефектом амило-α-1,6-глюкозидазы, "деветвящего" фермента, гидролизующего α-1,6-гликозидную связь. Болезнь имеет более доброкачественное течение, и частота ее составляет примерно 25% от всех гликогенозов. Для больных характерна гепатомегалия, умеренная задержка физического развития, в подростковом возрасте возможна небольшая миопатия. Очень редкими наследственными заболеваниями являются: Гликогеноз IV типа (болезнь Андерсена), связанный с дефектом ветвящегося фермента печени - D-1,4-глюкано-альфа-глюкозилтрансферазы. Этот фермент катализирует превращение 1,4-связей в молекуле гликогена в 1,6-связи, то есть обуславливает ветвление молекулы полисахарида. Таким образом, содержание гликогена в печени увеличено не из-за синтеза, а из-за нарушения его распада. В клетках печени и мышц откладывается амилопектин, что приводит к повреждению клеток. Гликогеноз VI типа (болезнь Херса), связанный с дефектом печеночной фосфорилазы гликогена встречаются довольно редко. Мышечные гликогенозы Для этой группы гликогенозов характерны изменения ферментов мышечной ткани. Это приводит к нарушению энергообеспечения мышц при физической нагрузке, к болям в мышцах, судорогам. Гликогеноз V типа (болезнь Мак-Ардля) – дефект мышечной фосфорилазы. Проявляется по-разному в зависимости о возраста: •до 20 лет – мышечная слабость, •20-40 лет – мышечные боли, миоглобинурия, •более 40 лет – миодистрофия Смешанные гликогенозы Эти заболевания касаются и печени, и мышц, и других органов. Гликогеноз II типа (болезнь Помпе) – поражаются все гликогенсодержащие клетки из-за дефекта лизосомальной α-1,4-глюкозидазы. Происходит накопление гликогена в лизосомах и в цитоплазме. Заболевание составляет почти 10% всех гликогенозов и является наиболее злокачественным. Больные умирают в грудном возрасте из-за кардиомегалии и тяжелой сердечной недостаточности. Агликогенозы – состояния, связанные с отсутствием гликогена. В качестве примера агликогеноза можно привести наследственный дефект гликоген-синтазы. Симптомами является резкая гипогликемия натощак, особенно утром, появляется рвота, судороги, потеря сознания. В результате гипогликемии наблюдается задержка психомоторного развития, умственная отсталость. Болезнь несмертельна при адекватном лечении (частое кормление), хотя и опасна. |
