1. Эндодонтический инструментарий. Классификация. Назначение. Правила и последовательность применения
 Скачать 0.65 Mb. Скачать 0.65 Mb.
|
|
3) Фиксация поста: • При использовании цилиндрических штифтов сначала создается пост-канал, затем на его стенках нарезается резьба, канал очищается от дентинных опилок, вводится цемент (каналонаполнителем) и закручивается штифт. • При использовании конических штифтов сначала создается пост-канал конической формы, затем удаляются дентинные опилки, вводится цемент (каналонаполнителем), вводится конический штифт до упора и закручивается не более чем на 1/4 оборота. Фиксация постов на цемент лучше на композитный или стеклоиономерный, при этом нельзя использовать СИЦ двойного отверждения и композиты светового отверждения. Возможна фиксация на цинк-фосфатный и поликарбоксилатный цемент. 4) Восстановление коронки зуба: - реставрация коронки зуба при помощи композиционных материалов; - моделирование культи зуба под коронку. Ошибки при использовании постов: перфорация корня, трещина корня, травма периодонта, перелом сверла или развертки, распломбирование корневого канала, расцементировка поста). 4. Пломбировочные материалы для заполнения корневых каналов. Классификация. Состав, физико-химические свойства основных групп. Требования, предъявляемые к пломбировочным материалам для корневых каналов. Классификация пломбировочных материалов для корневых каналов. По физико-механическим свойствам: - пластичные нетвердеющие; (пасты) - пластичные твердеющие; (пасты) - твердые (штифты). По функции: - силер – эндогерметик (паста); закупоривающие, уплотняющие или герметизирующие корневой канал. Пластичные твердеющие. - филлер – эндонаполнитель (штифт); наполняющие, пломбирующие КК. Первично-твердые. Бывают гуттаперчевые и сербрянные. По химическому составу: - на основе эвгенола, гваякрила; - резорцин-формалина; - камфоры и фенола; - цинк-фосфатного, поликарбоксилатного и стеклоиономерного цемента; - полимерные (смолы, пластмассы); - металлосодержащие. По лечебному действию: с выраженным антибактериальным действием; индифферентные (со слабым антибактериальным действием); стимулирующие оздоровительные процессы в периодонте. Свойства: • био – переносимость тканями, бактерицидные; • физич: отсутствие пор, постоянство объема, продолжительное отверждение, адгезия со стенками канала, незначительное впитывание влаги, влагоуствойчивость. • практич: легкое введение в канал, рентгеноконтрастность, отсутствие пигментации зубов, легкое извлечение из канала. 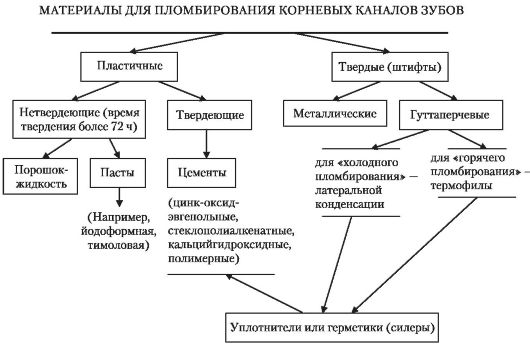 Состав, физико-химические свойства мягких паст, не твердеющих в корневом канале, представители, показания к применению, срок наложения. Показания к применению: временное пломбирование КК • Пасты на основе антибиотиков и кортикостероидных препаратов. Состав: 2-3 антибиотика с широким диапазоном антибактериального действия. Кортикостероид дексаметазон. Рентгеноконтрастный наполнитель. Срок наложения 3-7 суток. Представитель «септомиксин форте» - нетвердеющая, рассасывающаяся антибактериальная паста. Важное свойство: безвреден для периапикальных тканей → быстрое реагирование организма на терапевтическое лечение. Показания к применению: острые и обострения хронического периодонтита. • Пасты на основе метронидазола Предназначены для врем.заполнения сильно инфицированных КК, когда можно ожидать преобладания в них анаэробной микрофлоры (гангреозный пульпит, острый и обострения хрон.форм периодонтита). !!! предназначена для активного лечения → меняют пасту ежедневно, до полного исчезновения симптомов острого воспаления. Представитель «гриназоль». Особенности: - сильное бактерицидное действие на микрофлору каналов; - возможность не «оставлять зуб открытым» → предотвращает вторичное инфицирование периодонта. - меняется ежедневно; - изменяет среду в канале → избежать болезненных явлений. • Пасты на основе смеси антисептиков длительного действия. Антисептики: тимол, крезол, йодоформ, камфора, ментол. Применение: у взрослых пульпит, периодонтит; эндодонтич.лечение молоч зубов. Представитель «Темпофор». - дезинфицирующее действие, не вызывает дисбактериоза. - стимулирует защитные свойства тканей периодонта. • Пасты на основе гидроксида кальция. - бактерицидное действие - разрушает некротизированные ткани; - стимулирует остео-, дентино-, цементогенез. Применение: лечение деструктивных форм периодонтита, радикулярных кист. Антисептическая обработка КК. Срок наложения: 6 недель после первого введения, → 1 раз в 2 месяца. Состав, физико-химические свойства эвгенолсодержащих пластических материалов, твердеющих в корневом канале, представители, показания к применению. Цинкоксид-эвгенольная паста (ЦОЭ) состоит из окиси цинка, которая обладает вяжущим, подсушивающим и слабым антибактериальным действием, и эвгенола, который обладает слабым антисептическим и антибактериальным действием. ЦОЭ псата не окрашивает ткани зуба, рентгеноконтрастна. Недостатки: растворяется во влажной среде, дает усадку и порозность после отверждения, раздражает ткани периодонта. Показания к применению: лечение пульпита и всех форм периодонтита. «Эстезон», «Эндовит», «Эндометазон». Состав, физико-химические свойства пластических материалов, твердеющих в корневом канале на основе резорцин-формальдегида, представители, показания к применению. Состоят из окиси цинка, резорцина, оказывающего сильное дезинфицирующее действие, 36-40% раствора формальдегида, который денатурирует белки пульпы. Отверждение: неск.часов «+» : антисептич.дейст; обеззараж; хор.манип; рентгеноконтр; био.нейтр «-»:токсичны для периодонта, окрашивают твердые ткани зуба в розово-коричневый цвет, усадка. Современные материалы содержат параформальдегид и глицерин – «Резодент», «Форедент», «Трикредент»; кортикостероиды – «Форфенан», «Резопласт». Показания к применению: лечения проблемных КК (склерозированных, искривленных, при блокаде КК отломком эндодонтического инструмента). Состав, физико-химические свойства цементных пломбировочных материалов, представители, показания к применению. Цинк-фосфатные («Фосфат-цемент», «Унифас» и др.). Недостатки: не обладают противовоспалительным, антибактериальным, стимулирующим репаративные процессы в периодонте свойствами, дают усадку, порозны, рассасываются во влажной среде, плохая адгезия, крайне сложно удаляются из КК. Поликабоксилатные («Карбофайн», «Белокор», «Carboco», «Selfast» и др.) и стеклоиономерные («Стиодент», «Endion», «Ketak Endo Aplicap», «Endo-Jen» и др.) обладают высокой адгезией, малой токсичностью, высокой механической прочностью, рентгеноконтрастны, не окрашивают ткани зуба. Обязательно дополнительно для обтурации использовать гуттаперчевые штифты. Показания к применению: лечение пульпита. Состав, физико-химические свойства полимерных пломбировочных материалов, представители, показания к применению. Изготовлены из модифицированной эпоксидной смолы и окиси цинка, являются индифферентными материалами для тканей периодонта. «+» : хор.манипул; длит.отвержд; инертность к ТЗ; стаб; рентгеноконтр. «-» : усадка→ наруш кр.прилегания. Представители: «Виэдент», «AH-plus», «Thermaseal», «Диакет», содержащие серебро – «АН-26», с гидроокисью кальция – «Sealapex», «Apexit», «Эндокал», «Эпоксикал». Пломбировать КК полимерными пастами рекомендуется в сочетании с гуттаперчей. Состав, физико-химические свойства кальцийсодержащих пломбировочных материалов, представители, показания к применению. • материалы на основе фосфата кальция. Свойства: хор.адгезия; низкая раствор; рентгеноконтраст; растворимость в сильных кислотах. 5. Методы пломбирования корневых каналов. Инструменты, используемые при пломбировании. Контроль и критерии качества пломбирования корневого канала. 1. Метод пломбирования корневого канала при помощи каналонаполнителя Силеры – пластичные твердеющие материалы (пасты). Метод пломбирования. «+»: простота провдения; «-» : метод не гарантирует надежную обтурацию КК. Каналонаполнитель должен соответствовать размеру последнего файла, который применяют для расширения верхушечной части канала. Диаметр – меньше просвета. Канал зуба высушиваем бумажным штифтом, а полость зуба – струей воздуха. Медленнотвердеющую пасту готовят (консистенция густой сметаны) на бумажном листке или стеклянной пластинке. Каналонаполнитель погружают в пломбрировочный материал таким образом, чтобы на спирали задерживалось небольшое его количество. Затем осторожно вводим каналонаполнитель до верхушки и включают бормашину. (вращение 100-120 об/мин). Через 2-3 сек вращающийся каналонаполнитель медленной извлекают из канала. При повторном введении каналонаполнитель и работе машины на небольших оборотах целесообразно произвести уплотнение на глубине 2/3 и 1/3 длины корня. После пломбирования КК – рентгенологический контроль. 2. Способ одного центрального штифта. Применяют при лечении зубов с круглым просветом КК. Силер – пасты, эподксидная смола или цемент. Филер – штифты (серебряные, гуттаперчевые). Методика: – подобрать и припасовать в сухом КК гуттаперчевый штифт размером, соответствующим последнему апикальному файлу (мастер-файлу); рабочую длину отметить на штифте (согнуть, сжать браншами пинцета); – обработать гуттаперчевый штифт растворами 5% гипохлорита натрия и 70% этилового спирта, высушить; – с помощью иглы Lentulo запломбировать КК силером; – гуттаперчевый штифт покрыть тонким слоем силера, внести в КК и продвинуть на рабочую длину; – после рентгенконтроля качества пломбирования КК срезать основание штифта разогретым инструментом (штопфер, гладилка, экскаватор). 3. Пломбирование корневых каналов гуттаперчей латеральной конденсацией Данная методика предусматривает введение основного и нескольких дополнительных гуттаперчевых штифтов с последующей конденсацией каждого спредером (spreader – боковой уплотнитель гуттаперчи). Показания к применению: искривленный канал с поперечным сечением овальной или неправильной формы. Методика: – подобрать мастер-штифт: он должен быть больше мастер-файла на один размер, т.е. штифт не должен доходить до физиологического отверстия примерно на 1 мм (или обрезать кончик штифта, равного мастер-файлу, на 1 мм). Такой «запас хода» позволяет избежать выхода штифта за апекс в процессе конденсации или, наоборот, извлечение его из КК при работе спредером. Чтобы штифт принял форму апикальной части искривленного КК, его кончик можно смочить размягчителем гуттаперчи (см. выше); – обработать мастер-штифт растворами 5% гипохлорита натрия и 70% этилового спирта, высушить; – в КК внести силер иглой Lentulo или бумажным штифтом; – покрыть мастер-штифт тонким слоем силера и медленно, вращательными движениями ввести в канал до упора; – на спредере того же размера, что и мастер-штифт, установить рабочую длину, которая должна быть на 1-2 мм короче рабочей длины КК; – спредер ввести в КК и отжать к апексу и стенке канала мастер-штифт, создавая тем самым пространство для дополнительного штифта; – спредер оставить в канале на 30-60 секунд, чтобы мастер-штифт успел адаптироваться к приложенному давлению, а потом, медленно вращая, вывести спредер из КК; – в образовавшийся канал сразу же ввести дополнительный гуттаперчевый штифт с тонким слоем силера такого же размера, как спредер или на размер меньше (т.е. левой рукой вывести спредер, а правой тут же ввести штифт); – на следующем спредере меньшего или того же размера, что и предыдущий, установить рабочую длину, которая должна быть на 1-2 мм короче рабочей длины первого спредера; – повторить процедуру конденсации гуттаперчевых штифтов вторым спредером и ввести третий дополнительный штифт. Операция повторяется до достижения полной обтурации, т.е. до тех пор, пока очередной спредер не перестанет проникать в канал. Обычно для заполнения одного канала требуется от 4 до 8 штифтов. Не следует сразу переходить к использованию тонких спредеров и тонких дополнительных штифтов – это делает процесс пломбирования более длительным и трудоемким без улучшения качества; – после рентгенконтроля выступающие в полость зуба штифты срезать разогретым инструментом. 4. Пломбирование корневых каналов гуттаперчей вертикальной конденсацией 5. Метод пломбирования корневых каналов гуттаперчей на носителе 6. Анатомо-физиологические особенности строения пульпы. Основные функции пульпы. Изменение пульпы при патологических состояниях. Пульпа зуба представлена рыхлой волокнистой соединительной тканью, содержащей сосуды и нервы, клеточные элементы, волокна и межклеточное вещество. Она заполняет пульпарную камеру и КК, а в области апикального отверстия переходит в периодонт. Макроскопически пульпа имеет вишнево-красный цвет, в области свода камеры образует выступы (рога) соответственно буграм. Корневая пульпа более плотная за счет большего количества соединительно-тканных волокон, коронковая – более мягкая, содержит коллагеновые волокна, соединительнотканные клетки. В зависимости от расположения групп клеток пульпу подразделяют на 3 слоя: периферический (одонтобластический), пододонтобластический (промежуточный, слой Вейля), центральный. Поверхностные слои содержат одонтобласты, которые в коронковой пульпе имеют грушевидную форму, в корневой – кубическую. Субодонтобластический слой пульпы может быть невыраженным, центральный слой образуют фибробласты и фиброциты. Свободные клетки: гистиоциты (тканевые макрофаги), плазмациты, лимфоциты, тучные клетки, многоядерные гигантские клетки, моноциты, эозинофильные гранулоциты, включены в межклеточное вещество, которое содержит мукополисахариды (муко - и гликопротеиды, гликозаминогликаны), воду, электролиты, коллоиды, ферменты, вещества, препятствующие проникновению в пульпу микробов – хондроитин-серная кислота и гепарин (медиаторы воспаления). Основная артерия проникает в апикальное отверстие, где разветвляется, образуя в полости зуба пульпо-капиллярное сплетение. Сосудистая сеть пульпы обеспечивает защитные реакции. Чувствительная иннервация осуществляется вервями тройничного нерва. Мякотные и безмякотные чувствительные волокна занимают около 20,5% ее объема. Имеются 2 основных нервных сплетения: над- и пододонтобластическое. Нервных окончаний больше в рогах – 49%, в центральной части 36%, в области бифуркации 7%, в корневых каналах 8%. Возникновение боли в пульпе связано с деформацией или повреждением периферического слоя пульпы, изменением внутрипульпарного давления и высвобождением больпродуцирующих веществ (гистамин и др.). Согласно гидродинамической теории боль возникает в ответ на движение жидкости в дентинных канальцах, которое стимулирует нервные окончания в периферической области пульпы. Функции пульпы: Пластическая (дентинообразующая). Проявляется до периода прорезывания зуба и некоторое время спустя. Первичный и вторичный дентин образуется на протяжении всего периода жизнеспособности зуба. По мере образования вторичного дентина происходит уменьшение объема полости зуба и просвета корневых каналов. В зрелые годы пластическая функция проявляется образованием третичного дентина в патологических условиях (при кариесе, стираемости, образование дентиклей). Трофическая. Определяется хорошо развитой кровеносной системой, которые обеспечивают обмен веществ в твердых тканях зуба. При удалении пульпы в тканях понижается количество воды, зубы становятся хрупкими. Защитная (барьерная). Проявляется благодаря наличию в пульпе активных клеточных элементов (гистиоциты, эндотелиоциты, плазмоциты) и мощного кровоснабжения. Высокую сопротивляемость пульпы обеспечивается мощным кровоснабжением, механическими барьерами (пленка Келликера-Флейшмана), клеточными элементами (макрофаги, нейтрофильные гранулоциты, плазмоциты, фибробласты). Периоды развития пульпы: 1. эмбриональный (от формирования зубного сосочка до прорезывания зуба); 2. функциональный (до 30-40 лет); 3. старческий (уменьшение объема полости и сужении каналов, атрофия пульпы). 7. Пульпит. Этиология, Патогенез, классификация (ММСИ, МКБ-10). Классификация пульпита (Платонов Е.Е., 1968 г., МГМСУ): Острый (очаговый, диффузный). Хронический (фиброзный, гангренозный, гипертрофический). Обострение хронического пульпита. Международная классификация заболеваний пульпы на основе МКБ-10 К04.0 Пульпит К04.00 Начальный (гиперемия) К04.01 Острый К04.02 Гнойный (пульпарный абсцесс) К04.03 Хронический К04.04 Хронический язвенный К04.05 Хронический гиперпластический (полип) К04.1 Некроз пульпы. Гангрена пульпы К04.2 Дегенерация пульпы . Дентикли. Пульпарные кальцификации, камни К04.3 Неправильное формирование твердых тканей в пульпе Этиология и патогенез пульпита. Различают инфекционный и неинфекционный пульпит. Инфекционный – ассоциации стрептококков, диплококки, стафилококки, лактобактерии и их токсины. Патогенетический механизм зависит как от этиологического фактора, так и от реактивности организма. Инфекция проникает в пульпу через кариозную полость, из пародонтального кармана (восходящий пульпит), контактно (при остеомиелите), гематогенно (при сепсисе). Неинфекционный острый травматический пульпит развивается при препарировании КП (случайное вскрытие пульпы) или при переломе коронки зуба. Хроническая травма возможна при стираемости зубов, микротрещинах эмали. Термические факторы: высокая температура (при 70º С начинается коагуляция белков пульпы), низкая температура (вызывает ишемию). Химические раздражители: сильнодействующие концентрированные вещества (антисептики, мономер метилметакрилата). Электрические раздражители: возникновение пульпита после проведения диатермокоагуляции десны. Петрификаты и дентикли пульпы зуба могут раздражать нервные окончания и сдавливать сосуды, нарушая микроциркуляцию. 8. Острый очаговый пульпит. Патанатомия. Клиника. Диагностика. Дифференциальная диагностика. Выбор метода лечения. Патологическая анатомия • Очаговый пульпит характеризуется серозным воспалением, микроабсцессами в пульпе, но периапикальная воспалительная реакция отсутствует. Острый очаговый пульпит – начальная форма острого пульпита, для которой характерны боли: самопроизвольные, ночные, приступообразные (болевые приступы короткие - 5-20 мин, светлые промежутки продолжительные - 2-3 часа). Общая продолжительность заболевания менее 48 часов. При объективном обследовании определяется глубокая КП, не сообщающаяся с полостью зуба, зондирование болезненное в одной точке (близко расположенный рог пульпы). Перкуссия безболезненная. Холодовая проба болезненная, определяется следовая боль. ЭОД – 15-25 мкА. Рентгенологически определяется полость К4. Дифференциальная диагностика Острый очаговый пульпит: Глубокий кариес (кратковременные боли от холодного, горячего, при попадании пищи в полость; зондирование болезненное по всему дну КП; сообщения с полостью зуба нет; ЭОД – 2-6 мкА). Острый диффузный пульпит (иррадиация болей, продолжительность болевого приступа более 1 часа, безболевые промежутки 15-30 минут, ЭОД от 30-40 мкА). Хронический фиброзный пульпит (длительные причинные боли преимущественно от холодного, сообщение кариозной полости с полостью зуба, ЭОД 40-60 мкА). Папиллит (кровоточивость при приеме твердой пищи, ЭОД в пределах нормы – 2-6 мкА). 9. Острый диффузный пульпит. Патанатомия. Клиника. Диагностика. Дифференциальная диагностика. Выбор метода лечения. Патологическая анатомия • При диффузном пульпите наблюдают гнойное воспаление, микроабсцессы в пульпе, серозное воспаление за верхушкой зуба. При остром диффузном пульпите удлиняются болевые и укорачиваются светлые промежутки; - появляются боли от горячего, иррадиация по ходу тройничного нерва; общая продолжительность заболевания более 48 часов. При объективном обследовании – КП, не сообщающаяся с полостью зуба, с большим количеством размягченного дентина. Зондирование болезненное по всему дну. Возможна слабоболезненная перкуссия; ЭОД – от 30 до 60 мкА. Рентгенологически – полость К4. Дифференциальная диагностика Острый диффузный пульпит: Острый очаговый пульпит (непродолжительные боли с длинными безболевыми промежутками возникли не более 2 дней назад, ЭОД – 15-25 мкА). Обострение хронического пульпита (в анамнезе ранее отмечались самопроизвольные приступообразные ночные боли, сообщение КП с полостью зуба; ЭОД – 40-90 мкА). Острый верхушечный периодонтит (болезненная перкуссия, безболезненное зондирование и температурная проба, ЭОД более 100 мкА). Обострение хронического периодонтита (перкуссия резкоболезненная, отек и гиперемия переходной складки, зондирование и температурная проба безболезненные, ЭОД больше 100 мкА). Невралгия тройничного нерва (температурная проба безболезненная, ЭОД в норме). Гайморит (заложенность носа, признаки общей интоксикации – головная боль, слабость, недомогание, температурная проба безболезненная, ЭОД в норме). Альвеолит (в анамнезе – удаление зуба). 10. Хронический фиброзный пульпит. Патанатомия. Клиника. Диагностика. Дифференциальная диагностика. Выбор метода лечения. Патологоанатомически при фиброзном пульпите определяется разрастание волокнистой соединительной ткани, утолщение и гиалинизация волокон, уменьшение клеточного состава, образование петрификатов; Клиника При хроническом фиброзном пульпите возникают длительные боли преимущественно от холодного, при попадании пищи в КП. При осмотре определяется глубокая КП, дно прикрыто размягченным дентином, при удалении которого происходит естественное вскрытие полости зуба в 1-2 точках. Зондирование в этих точках болезненное. Цвет пульпы вместо вишнево-красного становится розовым или бледно розовым. Перкуссия безболезненная, холодовая проба болезненная, со следовой болью, ЭОД – 25-60 мкА, рентгенологически – полость К5. Дифференциальная диагностика Хронический фиброзный пульпит: Глубокий кариес. Хронический гангренозный пульпит (поверхностное зондирование безболезненное, неприятный запах изо рта, ЭОД 60-90 мкА). Острый очаговый пульпит. 11. Хронический гангренозный пульпит. Патанатомия. Клиника. Диагностика. Дифференциальная диагностика. Выбор метода лечения. Патологоанатомически при гангренозном – некротизация коронковой пульпы, которая отделяется от живой корневой Клиника Для хронического гангренозного пульпита характерны длительные боли преимущественно от горячего. При осмотре – глубокая КП, широко сообщающаяся с полостью зуба. Цвет пульпы грязно-серый. Зондирование КП безболезненное, глубокое зондирование (в устьях КК) – болезненное. Возможна слабоболезненная сравнительная перкуссия, температурная проба (на горячее) болезненная, со следовой болью, ЭОД – 60-90 мкА, рентгенологически – полость К5, возможны изменения в периапекальных тканях Дифференциальная диагностика Хронический гангренозный пульпит: Хронический фиброзный пульпит (поверхностное зондирование и реакция на холодное болезненные, ЭОД 40-60 мкА). Хронический верхушечный периодонтит (глубокое зондирование и реакция на горячее безболезненные, ЭОД больше 100 мкА). 12. Хронический гипертрофический пульпит. Патанатомия. Клиника. Диагностика. Дифференциальная диагностика. Выбор метода лечения. Патологоанатомически при гипертрофическом – грануляционная ткань активно растет (+ткань) и выходит за пределы полости зуба через сообщение с КП, остальная пульпа подвергается фиброзу. Клиника Хронический гипертрофический пульпит чаще встречается у молодых людей. Основные жалобы на боль от механических раздражителей (давление пищи при жевании), кровоточивость из зуба. При осмотре – КП, выполненная грануляционной тканью, зондирование безболезненное. Для поздней стадии хронического гипертрофического пульпита характерно образование полипа пульпы. Сравнительная перкуссия слабоболезненная, температурная проба безболезненная, ЭОД при гипертрофическом пульпите не проводят, рентгенологически – полость К5. Дифференциальная диагностика Хронический гипертрофический пульпит: Локализованный гипертрофический гингивит - разрастание десневого сосочка. Периодонтит с разрастанием грануляционной ткани из перфорации в области фуркации корней 13. Обострение хронического пульпита. Патанатомия. Клиника. Диагностика. Дифференциальная диагностика. Выбор метода лечения. При обострении хронического пульпита наряду с патологоанатомическими изменениями, характерными для хронического воспаления, наблюдаются очаги острого воспаления (абсцессы). Обострение хронического пульпита (фиброзного или гангренозного) диагностируют на основании анамнеза заболевания, в котором пациент отмечает острые боли в прошлом (неделю или более) или ноющие боли в течение долгого времени (до месяца и больше). Жалобы на самопроизвольные и причинные, ночные боли с интенсивными и продолжительными приступами, возможна иррадиация. Объективно: полость зуба может сообщаться с КП, зондирование резко болезненное (во вскрытой точке при фиброзной, в глубине полости зуба – при гангренозной форме). Перкуссия слабоболезненная, реакция на холодное болезненная при фиброзной, на горячее – при гангренозной форме, ЭОД – 40-90 мкА, рентгенологически определяют полость К5. Дифференциальная диагностика Обострение хронического пульпита: Острые формы пульпита (на основании анамнеза). Острый и обострение хронического верхушечного периодонтита (безболезненное зондирование и температурная проба, ЭОД более 100 мкА). 14. Методы лечения пульпита. Показания и противопоказания к применению. Классификация методов лечения пульпита: Методы лечения с сохранением пульпы (консервативные). Методы лечения с удалением пульпы (хирургические). Методы лечения с неполным удалением пульпы (консервативно- хирургические). В зависимости от количества удаляемой пульпы различают ампутацию (пульпотомия) и экстирпацию (пульпэктомия). В зависимости от состояния удаляемой пульпы методы делятся на: витальный (прижизненное удаление пульпы) и девитальный (удаление умерщвленной пульпы). При выборе метода лечения следует учитывать общее состояние больного (при противопоказаниях к анестезии проводят девитальные методы); анатомию КК (проходимые – экстирпация, непроходимые и несформированные – ампутация); формы пульпита (обратимые – биологический или ампутация, необратимые – экстирпация), рентгенологическую картину (периодонт без изменений - биологический или ампутация, наличие изменений в периодонте – экстирпация.) Общее лечение пульпита проводится наряду с местным при асептическом пульпите при ушибе зуба, а так же после первого посещения при биологическом методе. Заключается в назначении в течение 3 дней нестероидных противовоспалительных: найз (1 раз в день), нурофен (3 раза в день), кетанов (3 раза в день) и десенсибилизирующих средств: супрастин, фенкарол (по 1 таблетке на ночь). • Биологический метод лечения – сохранение жизнеспособности всей пульпы. Варианты проведения биологического метода: непрямое (индиректное) покрытие пульпы препараты накладывают на сохраненный тонкий слой дентина – в два посещения; прямое (директное) покрытие пульпы на вскрытую точку– в одно посещение. Показания: обратимые формы пульпита (острый очаговый, хронический фиброзный), молодой возраст, КПУ не более 5; локализация КП на окклюзионной поверхности (I класс по Блэку), отсутствие сопутствующих заболеваний. Противопоказания: регрессивные заболевания пульпы, нарастание симптоматики пульпита, использование зуба под опорную коронку, широкое вскрытие полости зуба, бактериальное загрязнение пульпы, заболевания пародонта. 15. Биологический метод лечения пульпита. Показания и противопоказания к проведению. Методика проведения. Виды лечебных подкладок. Физико-химические свойства, техника и сроки наложения. Ошибки и осложнения. Биологический метод лечения – сохранение жизнеспособности всей пульпы. Варианты проведения биологического метода: непрямое (индиректное) покрытие пульпы препараты накладывают на сохраненный тонкий слой дентина – в два посещения; прямое (директное) покрытие пульпы на вскрытую точку– в одно посещение. Показания: обратимые формы пульпита (острый очаговый, хронический фиброзный), молодой возраст, КПУ не более 5; локализация КП на окклюзионной поверхности (I класс по Блэку), отсутствие сопутствующих заболеваний. Противопоказания: регрессивные заболевания пульпы, нарастание симптоматики пульпита, использование зуба под опорную коронку, широкое вскрытие полости зуба, бактериальное загрязнение пульпы, заболевания пародонта. Техника проведения: Непрямое покрытие. I посещение: обезболивание, максимальная некрэктомия под контролем детектора кариеса, противовоспалительное средство (пульпомиксин, крезофен, преднизолоновая мазь, суспензия гидрокортизона) на 1-2, дня, повязка. II посещение: одонтотропное средство (гидроокись кальция), базовая прокладка, постоянная пломба. Прямое покрытие: обезболивание, препарирование КП, кальцийсодержащая прокладка, базовая прокладка, постоянная пломба. Метод витальной ампутации – удаление коронковой пульпы под анестезией с сохранением жизнеспособной корневой пульпы. Показания: аналогичные показаниям для биологического метода с учетом анатомического строения пульповой камеры (проводится в многокорневых зубах с четко выраженной границей перехода между коронковой и корневой пульпой), а также лечение зубов с незавершенным формированием корня. Этапы витальной ампутации: Анестезия. Препарирование кариозной полости. Вскрытие и раскрытие полости зуба стерильным бором. Ампутация пульпы, гемостаз. Расширение устьев корневых каналов и формирование площадки. Наложение ампутационной пасты. Изолирующая прокладка, постоянная пломба. 16. Метод витальной ампутации лечения пульпита. Показания и противопоказания. Методика проведения. Ошибки и осложнения. |
