органы кроветворения и иммунологической защиты. 1. Красный костный мозг как центральный орган иммунной системы
 Скачать 0.84 Mb. Скачать 0.84 Mb.
|
|
Кровоснабжение и гистология лимфатического узла Кровеносные сосуды проникают в лимфатические узлы через их ворота. После вхождения в узел одна часть артерий распадается на капилляры в капсуле и трабекулах, другая заканчивается в узелках, паракортикальной зоне и мозговых тяжах. Некоторые артерии проходят сквозь узел не разветвляясь (транзитные артерии). В узелках различают две гемокапиллярные сети — поверхностную и глубокую. От гемокапилляров начинается венозная система узла, которая совершает обратный ход, преимущественно отдельно от артерий. Эндотелий посткапиллярных венул более высокий, чем в обычных капиллярах, а между эндотелиальными клетками имеются поры. Особенности строения эндотелия играют определенную роль в процессах рециркуляции лимфоцитов из кровотока в узел и обратно. В обычных физиологических условиях кровь из сосудов не изливается в его синусы. Однако при воспалительных процессах в синусах регионарных лимфатических узлов часто обнаруживаются эритроциты. Лимфатические узлы имеют афферентную и эфферентную адренергическую и холинергическую иннервацию. В подходящих к органу нервах, а также в капсуле обнаружены интрамуральные нервные узлы. Рецепторный аппарат хорошо выражен во всех макромикроскопических структурах: капсуле, трабекулах, сосудах, корковом и мозговом веществе. Имеются свободные и несвободные нервные окончания. Внутри узелков нервные окончания не обнаружены.8 В течение первых 3 лет после рождения у ребенка происходит окончательное формирование лимфатических узлов. На протяжении 1-го года жизни появляются центры размножения в лимфатических узелках, увеличивается число В-лимфоцитов и плазматических клеток. В возрасте от 4 до 6 лет продолжается новообразование узелков, мозговых тяжей, трабекул. Дифференцировка структур лимфатического узла в основном заканчивается к 12 годам. С периода полового созревания начинается возрастная инволюция, которая выражается в утолщении соединительнотканных перегородок, увеличении количества жировых клеток, уменьшении коркового и увеличении мозгового вещества, уменьшении числа лимфоидных узелков с центрами размножения. В старческом возрасте центры размножения исчезают, капсула узлов утолщается, количество трабекул возрастает. Фагоцитарная активность макрофагов постепенно ослабевает. Некоторые узлы могут подвергаться атрофии и замещаться жировой тканью. Регенерация лимфатических узлов (частичная или полная) возможна лишь при сохранении приносящих и выносящих лимфатических сосудов и прилежащей к узлу соединительной ткани. В случае частичной резекции лимфатического узла репаративная регенерация его происходит через 2—3 нед после повреждения. Восстановление начинается с пролиферации клеток ретикулярной ткани, затем появляются очаги лимфоидного кроветворения и образуются узелки. При полном удалении лимфатического узла, но при сохранении лимфатических сосудов регенерация этого органа начинается с появления большого количества очагов лимфоидного кроветворения, которые возникают из стволовых кроветворных клеток. При этом приносящие и выносящие лимфатические сосуды анастомозируют между собой в области лимфоидного очага. В результате дальнейших преобразований анастомозы сосудов оказываются погруженными внутрь лимфоидного очага и превращаются в синусы узла. 3.3. Функциональная нагрузка лимфатических узлов Их основной функцией является барьерно-фильтрационная, то есть задерживание бактерий и других инородных частиц по пути тока лимфы. Кроме того, лимфатические узлы выполняют гемопоэтическую функцию, принимая участие в образовании лимфоцитов, иммуноцитопоэтическую функцию, образуя плазматические клетки, вырабатывающие антитела. Лимфатические узлы участвуют в процессах кроветворения. В них образуются лимфоциты, которые с протекающей через узлы лимфой попадают в кровь и разносятся по всему организму. Каждая группа лимфатических узлов — это активный биологический фильтр, защитный барьер, препятствующий распространению по организму вредных веществ—микробов, вирусов, различных ядов, опухолевых клеток и т. п. В лимфатических узлах они задерживаются и обезвреживаются антителами, вырабатываемыми лимфоцитами, а затем поглощаются макрофагами—клетками соединительной ткани. Вот почему при различных воспалительных процессах обычно увеличиваются и нередко становятся болезненными на ощупь регионарные, то есть близлежащие от места воспаления, узлы. Так, при отите (воспалении среднего уха), ангине прежде всего в болезненный процесс вовлекаются лимфатические узлы щей. Повреждение кожи или мягких тканей ноги часто сопровождается увеличением лимфатических узлов в паху. 4. Селезенка как периферический иммунный орган В течение длительного периода времени селезенка считалась «загадочным органом», так как не были известны ее функции в норме. Собственно и до сих пор нельзя считать, что они изучены полностью. Тем не менее в настоящее время уже многое о селезенке можно считать установленным. Так описан ряд физиологических функций селезенки: иммунологическая, фильтрационная и кроветворная функции, установлено что она принимает участие в обмене веществ, в частности железа, белков и др.
Селезенка – непарный орган, расположенный в брюшной полости. Селезенка обычно находится под реберной частью левой половины диафрагмы, около желудка и левой почки на уровне IX-XII ребер. Селезенка направлена продольной осью сзади и сверху вперед и вниз. Ее нижний полюс может располагаться на уровне I-II поясничных позвонков, верхний полюс обычно находится медиальнее нижнего. Однако, встречается горизонтальное, косое и вертикальное положение селезенки. В типичном случае селезенка имеет бобовидную форму с ровными контурами. В длину она не превышает 150 мм (чаще 80-120 мм), в поперечнике – 80 мм (чаще 50-60 мм), а вес — 150–200 г Фиксация селезенки осуществляется главным образом за счет внутрибрюшного давления, диафрагмально-селезеночной связки, а также диафрагмально-ободочной связки. Кровоснабжение осуществляет селезеночная артерия – артерия мышечного типа селезенк мощной внутренней эластической мембраной. Она является наиболее крупной ветвью чревного ствола. Ее диаметр от 5 до 12 мм. Под серозной оболочкой селезенки, состоящей из одного слоя мезотелиальных клеток, располагается фиброзная оболочка. От ворот селезенки радиально расходятся трабекулы, которые затем соединяются с фиброзной оболочкой. В них проходят артерии, вены, лимфа, сосуды и нервные волокна. Соединительнотканный остов и немногочисленные гладкомышечные клетки составляют опорно-сократительный аппарат селезенки, способный выдерживать ее значительное увеличение в объеме. В селезенке различают белую и красную пульпу. Белая пульпа состоит в основном из лимфоцитов, на нее приходится от 6 до 20% веса селезенки. Между свободными клетками белой пульпы (лимфоциты, моноциты, макофаги и незначительное количество гранулоцитов) располагаются ретикулярные волокна, которые выполняют опорную функцию. Предполагают, что они состоят из вещества, синтезируемого ретикулярными клетками. Маргинальная зона – плохо различимая часть селезенки – окружает белую пульпу и лежит на границе с красной пульпой. В эту зону из белой пульпы впадает множество мелких артериальных веточек. В ней в первую очередь накапливаются поврежденные и дефектные клетки, инородные частицы. 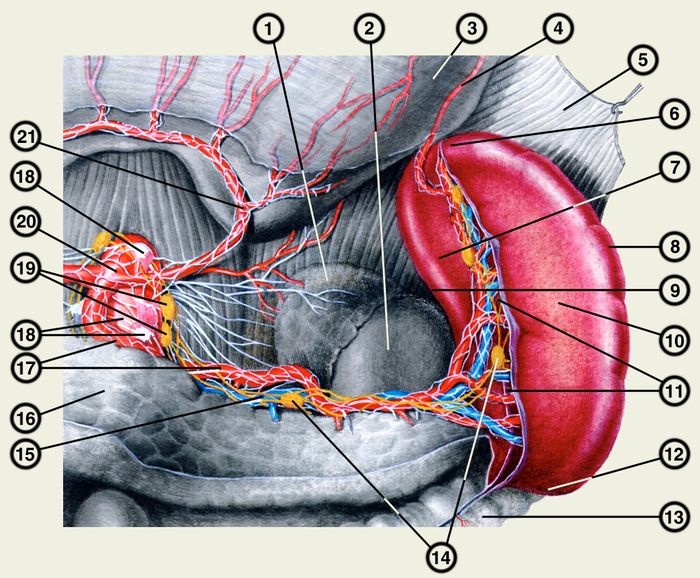 желудочная поверхность селезенки; 11 — ворота селезенки; 12 — передний конец селезенки; 13 — поперечная ободочная кишка; 14 — панкреатические и селезеночные лимфатические узлы; 15 — селезеночная вена; 16 — поджелудочная железа; 17 — селезеночная артерия и селезеночное сплетение; 18 — чревное сплетение; 19 — чревные лимфатические узлы; 20 — чревный ствол; 21 — левая желудочная артерия." align=bottom width=560 height=532 border=0> желудочная поверхность селезенки; 11 — ворота селезенки; 12 — передний конец селезенки; 13 — поперечная ободочная кишка; 14 — панкреатические и селезеночные лимфатические узлы; 15 — селезеночная вена; 16 — поджелудочная железа; 17 — селезеночная артерия и селезеночное сплетение; 18 — чревное сплетение; 19 — чревные лимфатические узлы; 20 — чревный ствол; 21 — левая желудочная артерия." align=bottom width=560 height=532 border=0>Топография селезенки, ее сосуды и нервы (вид спереди; селезенка отвернута влево, тонкая кишка удалена, желудок отвернут вверх, брюшина частично удалена; обнажены часть поджелудочной железы, левый надпочечник, верхний полюс левой почки, аорта и отходящий от нее чревный ствол с ветвями): 1 — левый надпочечник; 2 — левая почка; 3 — желудок; 4 — левая желудочно-сальниковая артерия; 5 — диафрагма; 6 — задний конец селезенки; 7 — почечная поверхность селезенки; 8 — верхний край селезенки; 9 — нижний край селезенки; 10 — желудочная поверхность селезенки; 11 — ворота селезенки; 12 — передний конец селезенки; 13 — поперечная ободочная кишка; 14 — панкреатические и селезеночные лимфатические узлы; 15 — селезеночная вена; 16 — поджелудочная железа; 17 — селезеночная артерия и селезеночное сплетение; 18 — чревное сплетение; 19 — чревные лимфатические узлы; 20 — чревный ствол; 21 — левая желудочная артерия. Красная пульпа, на которую приходится от 70 до 80% веса селезенки состоит из ретикулярного остова, артерий, капилляров, вен, свободных клеток и различных отложений. Между ретикулярными волокнами красной пульпы располагаются свободные клетки: лимфоциты, эритроциты, тромбоциты, макофаги, плазматические клетки. Соотношение структурных компонентов селезенки с возрастом изменяется: количество красной пульпы к 15 годам уменьшается, а белой – в раннем возрасте увеличивается, но затем в течение всей жизни постепенно снижается. Селезенка располагается в левом подреберье, проецируясь широким концом на грудную клетку между IX и XI ребрами, имеет характерный буровато-красный оттенок, уплощенную вытянутую форму и мягкую консистенцию. Селезенка фиксируется в определенном положении при помощи диафрагмально-селезеночной связки (lig. phrenicolienale) и желудочно-селезеночной связки (lig. gastrolienale). Сверху ее покрывает фиброзная оболочка (tunica fibrosa), срастающаяся с серозной оболочкой (брюшиной). Выпуклая наружная поверхность селезенки называется диафрагмальной (fasies diaphragmatica), так как соприкасается с диафрагмой, а вогнутая внутренняя поверхность, называемая внутренностной (fasies visceralis), обращена к желудку, селезеночному изгибу ободочной кишки, хвосту поджелудочной железы, левой почке и левому надпочечнику. Отделы внутренностной поверхности называются по имени прилегающих к ним органов. Кроме того, на ней располагаются ворота селезенки (hilus lienis), через которые в паренхиму проникают сосуды и нервы. Поверхности отделены друг от друга тупым нижним краем (margo inferior) и острым верхним краем (margo superior). Кроме того, в селезенке выделяют обращенный назад и кверху задний конец (extremitas posterior) и передний конец (extremitas anterior), обращенный вперед и вниз. 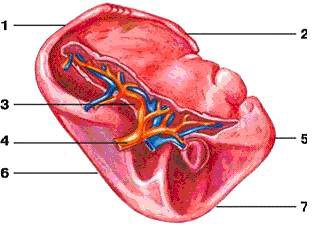 1 — задний конец; 2 — верхний край; 3 — ворота селезенки; 4 — селезеночная артерия; 5 — селезеночная вена; 6 — нижний край; 7 — передний конец Строму органа образуют соединительно-тканные перекладины селезенки (трабекулы) (trabeculae lienis), соединяющиеся друг с другом и связанные с капсулой, а также ретикулярная ткань, состоящая из ретикулярных клеток и волокон. Эта ткань называется мякотью селезенки (pupla lientis) и образует селезеночные лимфоидные фолликулы (folliculus lymphaticus lienalis). Паренхимой селезенки являются белая пульпа (мякоть), подобно лимфоидной ткани состоящая из лимфоидных узелков селезенки и лимфоидных периартериальных влагалищ, представляющих собой скопления лимфоидной ткани вокруг внутриорганных артерий, и красная пульпа, составляющая 75–85% от общей массы органа. Красную пульпу образуют венозные синусы, эритроциты (чем объясняется ее характерный цвет), лимфоциты и другие клеточные элементы. Эритроциты, закончившие жизненный цикл, разрушаются в селезенке. Кроме того, в ней осуществляется дифференцирование Ви Т-лимфоцитов.9 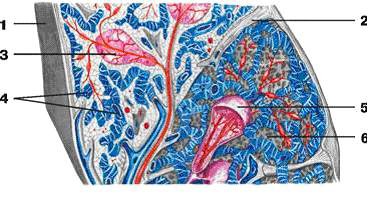 1 — фиброзная оболочка; 2 — трабекула селезенки; 3 — лимфоидные фолликулы селезенки; 4 — венозные синусы; 5 — белая пульпа; 6 — красная пульпа
Кровоснабжение cелезенки осуществляет самая крупная ветвь чревного ствола — селезеночная артерия (a. leinalis), проходящая чаще по верхнему краю поджелудочной железы к воротам селезенки, где она делится на 2—3 ветви. В соответствии с количеством внутриорганных ветвей первого порядка в С. выделяют сегменты (зоны). Ветви внутриорганных артерий проходят внутри трабекул, затем внутри лимфатических фолликулов (центральные артерии). Из лимфатических фолликулов они выходят в виде кисточковых артериол, снабженных окутывающими их по окружности так называемыми гильзами, состоящими из ретикулярных клеток и волокон. Часть артериальных капилляров впадает в синусы (закрытое кровообращение), другая часть — непосредственно в пульпу (открытое кровообращение). В селезенке различают белую (от 6 до 20% массы) и красную (от 70 до 80%) пульпу. Белая пульпа состоит из лимфоидной ткани, расположенной вокруг артерий: периартериально большинство клеток составляют Т-лимфоциты, в краевой (маргинальной) зоне лимфатических фолликулов — В-лимфоциты. По мере созревания в лимфатических фолликулах формируются светлые реактивные центры (центры размножения), содержащие ретикулярные клетки, лимфобласты и макрофаги. С возрастом значительная часть лимфатических фолликулов постепенно атрофируется. Красная пульпа состоит из ретикулярного остова, артериол, капилляров, синусного типа венул и свободных клеток (эритроцитов, тромбоцитов, лимфоцитов, плазматических клеток), а также нервных сплетений. Сообщение синусов с пульпой через имеющиеся в их стенке щели при сжатии С. прерывается, плазма частично отфильтровывается, клетки крови остаются в синусах. Синусы (их диаметр от 12 до 40 мкм в зависимости от кровенаполнения) представляют собой первое звено венозной системы селезенки. 4.3. Возрастные изменения и регенерация селезенки В старческом возрасте в селезенке происходит атрофия белой и красной пульпы, вследствие чего ее трабекулярный аппарат вырисовывается более четко. Количество лимфатических узелков в селезенке и размеры их центров постепенно уменьшаются. Ретикулярные волокна белой и красной пульпы грубеют и становятся более извилистыми. У лиц старческого возраста наблюдаются узловатые утолщения волокон. Количество макрофагов и лимфоцитов в пульпе уменьшается, а число зернистых лейкоцитов и тучных клеток возрастает. У детей и лиц старческого возраста в селезенке обнаруживаются гигантские многоядерные клетки — мегакариоциты. Количество железосодержащего пигмента, отражающее процесс гибели эритроцитов, с возрастом в пульпе увеличивается, но располагается он главным образом внеклеточно. Физиологическое обновление лимфоидных и стромальных клеток происходит в пределах самостоятельных стволовых дифферонов. Экспериментальные исследования на животных показали возможность восстановления селезенки после удаления 80—90% ее объема (репаративная регенерация). Однако полного восстановления формы и размеров органа при этом, как правило, не наблюдается.
Наиболее важной функцией селезенки является иммунная функция. Она заключается в захвате и переработке вредных веществ, очищении крови от различных чужеродных агентов (бактерий, вирусов). Селезенка захватывает и разрушает эндотоксины, нерастворимые компоненты клеточного детрита при ожогах, травмах и других тканевых повреждениях. Селезенка активно участвует в иммунном ответе – ее клетки распознают чужеродные для организма антигены и синтезируют специфические антитела. Фильтрационная функция осуществляется, в частноси в виде контроля за циркулирующими клетками крови. Прежде всего это относится к эритроцитам, как стареющим так и дефектным. Физиологическая гибель эритроцитов наступает после достижения ими примерно 120-дневного возраста. Точно не выяснено как фагоциты различают стареющие и жизнеспособные клетки. По-видимому имеет значение характер происходящих в этих клетках биохимических и биофизических изменений. Например, существует предположение, согласно которому селезенка очищает циркулирующую кровь от клеток селезенк измененной мембраной. Так, при некоторых болезнях эараженные эритроциты не могут пройти через селезенку, слишком долго задерживаются в пульпе и погибают. При этом показано, что селезенка обладает лучшей, чем печень, способностью распознавать менее дефектные клетки и функционирует как фильтр. В селезенке происходит удаление из эритроцитов гранулярных включений (телец Жолли, телец Гейнца, гранул железа) без разрушения самих клеток. Спленэктомия и атрофия селезенки приводят в повышению содержания этих клеток в крови. Особенно четко выявляется нарастание числа сидероцитов (клеток, содержащих гранулы железа) после спленэктомии, причем эти изменения являются стойкими, что указывает на специфичность данной функции селезенки. Селезеночные макрофаги реутилизируют железо из разрушенных эритроцитов, превращая его в трансферрин, то есть селезенка принимает участие в обмене железа. Роль селезенки в разрушении лейкоцитов изучена недостаточно. Существует мнение, что эти клетки в физиологических условиях погибают в легких, печени и селезенке, тромбоциты у здорового человека также разрушаются главным образом в печени и селезенке. Вероятно, селезенка принимает и другое участие в обмене тромбоцитов, так как после удаления селезенки по поводу повреждения этого органа наступает тромбоцитоз. Селезенка не только разрушает, но и накапливает форменные элементы крови – эритроциты, лейкоциты, тромбоциты. В частности, в ней содержится от 30 до 50% и более циркулирующих тромбоцитов, которые при необходимости могут быть выброшены в периферическое русло. При патологических состояниях скопление их иногда столь велико, что может привести к тромбоцитопении. При нарушении оттока крови селезенка увеличивается и, по мнению некоторых исследователей, может вместить большое количество крови, являясь ее депо. Сокращаясь, селезенка способна выбрасывать в сосудистое русло накопившуюся в ней кровь. При этом объем селезенки уменьшается, а количество эритроцитов в крови увеличивается. Однако, в норме селезенка содержит не более 20-40 мл крови. Селезенка участвует в обмене белков и синтезирует альбумин, глобин (белковый компонент гемоглобина), фактор VIII свертывающей системы крови. Важное значение имеет участие селезенки в образовании иммуноглобулинов, которое обеспечивается многочисленными клетками, продуцирующими иммуноглобулины, вероятно, всех классов. Селезенка принимает активное участие в кроветворении, особенно у плода. Взрослого человека она продуцирует лимфоциты и моноциты. Селезенка является главным органом экстрамедуллярного гемопоэза при нарушении нормальных процессов кроветворения в костном мозге, например при хронической кровопотере, сепсисе и др. Имеются косвенные данные, подтверждающие возможность участия селезенки в регуляции костномозгового кроветворения. Влияние селезенки на выработку эритроцитов пытаются подтвердить на основании факта появления ретикулоцитоза после удаления нормальной селезенки, например, при ее повреждении. Однако, это может быть связано с тем, что селезенка задерживает раннее выхождение ретикулоцитов. Остается неясным механизм повышения числа гранулоцитов после удаления селезенки – либо их больше образуется и они быстро выходят из костного мозга, либо они менее активно разрушаются. Также неясен механизм появления развивающегося при этом тромбоцитоза, скорее всего, он возникает за счет удаления с селезенки депо этих клеток. Перечисленные изменения носят временный характер и обычно наблюдаются лишь в течение первого месяца после удаления селезенки. Селезенка, вероятно, регулирует созревание и выход из костного мозга клеток эритроцитов и гранулоцитов, продукцию тромбоцитов, процесс денулеации созревающих эритроцитов, продукцию лимфоцитов. Вполне вероятно, что инибирующее влияние на гемопоэз могут оказывать лимфокины, синтезируемые лимфоцитами селезенки. Данные об изменениях отдельных видов обмена веществ после удаления селезенки противоречивы. Наиболее характерным изменением в печени является повышение в ней гликогена. Усиление гликогенфиксирующей функции печени, стойко удерживается и при воздействиях на печень, ведущих к ослаблению этой функции. Опыты с удаление селезенки у животных позволяют сделать вывод, что в селезенке продуцируются гуморальные факторы, отсутствие которых вызывает повышенную фиксацию гликогена и, тем самым, вторично влияет на процессы накопления жира в этом органе. Большую роль селезенка играет в процессах гемолиза. В патологических условиях она может задерживать и разрушать большое количество измененных эритроцитов, особенно при некоторых врожденных и приобретенных гемолитических анемиях. Большое количество эритроцитов задерживается в селезенке при застойном полнокровии и др болезнях. Установлено также, что механическая и осмотическая резистентность лейкоцитов при прохождении их через селезенку снижается. Селезенка не принадлежит к числу жизненно важных органов, но в связи с перечисленными функциональными особенностями играет существенную роль в организме. Пониженная функция селезенки наблюдается при атрофии селезенки в пожилом возрасте, при голодании, гиповитаминозах.10 |
