аномалии. прак навыки акуш. 1. Определение малых сроков беременности, признаки беременности
 Скачать 1.72 Mb. Скачать 1.72 Mb.
|
|
Техника проведения аборта методом МВА: Инструменты и расходные материалы: - Зеркало, предпочтительно двустворчатое; - Шеечный фиксатор: пулевые щипцы, зубчатые зажимы; - Шприц, игла и анестетик для цервикальной блокады; - Полный набор стерильных расширителей, канюль и адаптеров; - Окончатые (кольцевые зажимы); - Раствор местного антисептика (напримерповидон йод) с аплика-торами; - Шприц для МВА; - Прозрачная стеклянная емкость для осмотра удаленных тканей. Процедура аборта Мероприятия по обеспечению стерильности: - «Бесконтактная» техника: только те инструменты или части инструментов, которые будут вводиться в полость матки, должны оставатьсястерильными, что позволяет использовать нестерильные перчатки и требуетминимального использования стерильных материалов. - Техника обеспечения полной стерильности: все используемые инструменты должны оставаться стерильными на протяжении всей процедуры,необходимо использовать стерильные перчатки, одежду и другие материалы. Подготовка к процедуре: - Положение женщины: дорсальное литотомическое; - Накрыть пациентку стерильной простыней; - Очистить влагалище и шейку матки местным антисептиком; - Ввести 1 см3 раствора для местной анестезии в шейку матки в точку,соответствующую 12 часам, до наложения пулевых щипцов. Наложить пулевые щипцы и затем провести цервикальную блокаду. Расширение шейки матки: адекватное расширение необходимо для обеспечения безопасности пациентки и ее комфорта во время процедуры. Однако, если при проведенииаборта в первом триместре используется гибкая канюля малого диаметра, то вбольшинстве случаев не требуется проведение расширения цервикального канала. Расширение шейки матки может быть проведено различными способами: - жесткие расширители (Гегара); - осмотические расширители; - лекарственные (мизопростол). Проведение аспирации: а) Подготовить шприц для МВА: - закрыть клапаны шприца; - создать вакуум: удерживая корпус шприца в одной руке, оттянутьпоршень шприца назад до тех пор, пока рукоятки поршня не закроются снаружи на конце корпуса шприца. Обе рукоятки поршня должны находиться втаком положении, чтобы поршень не мог сдвинуться в шприц. б)Выбрать канюлю необходимого размера так, чтобы диаметр канюлив мм соответствовал сроку беременности в неделях. в) Присоединить необходимый адаптер к шприцу. г) Мягко ввести канюлю до дна матки, при этом цервикальный каналдолжен быть выпрямлен. Мягко оттянуть канюлю от дна матки. д) Присоединить подготовленный шприц к канюле. е) Провести аспирацию: - открыть клапаны шприца; - осторожно и медленно вращать канюлю вперед и назад в полостиматки, одновременно с этим вращая шприц. - вынуть канюлю и прекратить аспирацию только когда шприц будетполным или в конце процедуры. Если произошла потеря вакуума или заполнился шприц, опорожнить его, перезарядить и подсоединить к канюле. - открыть клапаны и снова начать аспирацию. - не браться за рукоятки поршня, когда шприц подсоединен к канюле,находящейся в матке (это может привести к попаданию воздуха или удаленных тканей обратно в матку). - повторить цикл аспирации до тех пор, пока в канюле не появитсякрасная или розовая пена и не перестанут просматриваться какие-либо ткани, матка сократится вокруг канюли и раздастся специфический звук, свиде-тельствующий о том, что процедура завершена. - важно, чтобы отверстия канюли не сместились от входа в цервикальный канал, так как это может привести к потере вакуума. ж) Завершение процедуры: - удалить канюлю; - отсоединить фиксатор шейки матки, обследовать на предмет необычного кровотечения из канала шейки матки или места наложения пулевыхщипцов. - удалить зеркало, осторожно вытереть кровь или другие жидкости свульвы. Положить все инструменты в обеззараживающий раствор. - помочь пациентке поменять положение из дорсальной литотомии вположение лежа на спине. Исследование удаленных тканей: - Общая оценка удаленных тканей должна быть произведена, пока пациентка находится в операционной, если потребуется УЗИ или повторная аспирация. - Опорожнить шприц в фильтр/сито; - Промыть фильтр холодной водой и переместить его содержимое в про-зрачную стеклянную емкость и добавить немного воды, чтобы аспират плавал. - При возможности, осветить прозрачную стеклянную емкость снизу. - Аборт считается завершенным, если: - плацента и оболочки уверенно идентифицируются; - объем удаленных тканей соответствует сроку беременности; - при сроке беременности менее 9 недель определяются ткани плода; - при сроке беременности более 9 недель обнаруживаются все частиплода. - Если процедура не завершена, провести повторную аспирацию матки до ухода пациентки. Б. Хирургический аборт (дилатация и кюретаж «выскабливание»). Этот вид аборта считается опасным и не может быть применен рутинно. Удаление плодного яйца в сроки 6–12 недель производят путём выскабливания стенок полости матки (дилатация шейки матки и кюретаж) в условиях гинекологического стационара с круглосуточным анестезиологической и хирургической помощи вполном объеме. Подготовка к операции В день операции утром запрещают прием пищи и воды. Если аборт предполагают проводить под наркозом, женщину осматривает анестезиолог. Перед операцией необходимо опорожнить мочевой пузырь и кишечник. Для предупреждения возможных осложнений в раннем послеоперационном периоде рекомендуется профилактически в\в введение цефазолина 2,0гр за 1-2часов до инвазивных вмешательств. Методы обезболивания - наркоз внутривенный. Техника операции: медицинский аборт выполняют в операционной в положении женщины на гинекологическом кресле. Набор инструментов включает: - влагалищные зеркала, - пулевые щипцы, - маточный зонд, - комплект расширителей Гегара № 4–12, - кюретки № 6, 4, 2, - щипцы для удаления плодного яйца (абортцанг), - пинцет (или корнцанг), - стерильный материал. Последовательность действий при операции: 1) Проводят двуручное влагалищно-абдоминальное исследование для определения величины матки, её положения в малом тазу и для исключения противопоказаний к операции. 2) Обрабатывают наружные половые органы, влагалище и шейку матки раствором повидон йод или другим антисептиком. 3) Вводят зеркала во влагалище. 4) Берут шейку матки пулевыми щипцами за переднюю губу. Переднее зеркало удаляют, заднее передают ассистенту, сидящему слева. Для выпрямления шеечного канала шейку подтягивают книзу и кзади (при положении матки в anteflexio) или кпереди (при положении матки в retroflexio). 5) Вводят в полость матки маточный зонд для уточнения положения матки и измерения длины её полости. Кривизна маточного зонда и глубина его введения определяют направление введения расширителей Гегара до № 11–12. 6) Вводят расширители Гегара последовательно несколько дальше внутреннего зева. Введение расширителей способствует растяжению мышцы шейки матки. Попытка фиксированного введения расширителей может привести к разрывам и перфорации шейки и тела матки. Каждый расширитель удерживают тремя пальцами с тем, чтобы с большой осторожностью пройти внутренний зев и прекратить движение расширителя сразу же после преодоления сопротивления зева. Если возникает трудность при введении расширителя последующего номера, возвращаются к предыдущему, захватывают пулевыми щипцами заднюю губу шейки матки и удерживают расширитель в шейке матки в течение некоторого времени. 7) Удаляют плодное яйцо с помощью кюреток и абортцанга. Абортцангом удаляют части плодного яйца. Выскабливание начинают тупой кюреткой № 6, затем по мере сокращения матки и уменьшения её размеров используют более острые кюретки меньшего размера. Кюретку осторожно вводят до дна матки и движениями по направлению к внутреннему зеву последовательно по передней, правой, задней и левой стенкам отделяют плодное яйцо от его ложа. Одновременно отделяют и удаляют оболочки. Проверив остройкюреткой область трубных углов, операцию заканчивают. В случае полного удаления плодного яйца при выскабливании ощущают хруст, матка хорошо сокращается, кровотечение останавливается. Средняя кровопотеря при прерывании беременности при сроке 6–9 нед составляет около 150 мл. Полноту опорожнения матки от элементов плодного яйца целесообразно контролировать с помощью УЗИ (особенно у нерожавших). После искусственного прерывания беременности женщин с резус-отрицательной кровью иммунизируют анти-Д иммуноглобулин человеческий-антирезусRho (D) в течение 72 часов. 9. Ультразвуковая диагностика Ультразвуковое исследование Один из современных, высокоинформативных и широко доступных методов исследования в акушерстве и гинекологии Один из современных, высокоинформативных и широко доступных методов исследования в акушерстве и гинекологии Несмотря на то, что отрицательное влияние УЗИ на плод не доказано, это исследование рекомендуется проводить только по показаниям Несмотря на то, что отрицательное влияние УЗИ на плод не доказано, это исследование рекомендуется проводить только по показаниям При нормально протекающей беременности УЗИ проводится три раза: в 1-м, 2-м и 3-м триместрах. При необходимости УЗИ делают так часто, как это нужно В первый раз УЗИ можно сделать уже при задержке менструации на несколько дней для подтверждения маточной беременности. Если сомнений в маточной беременности нет, то это необязательно. Тогда в первый раз УЗИ можно сделать на неделе (желательно, не позже). В этом сроке можно уточнить срок беременности, рассмотреть место прикрепления плаценты, рассмотреть отдельные структуры плода, исключить грубые аномалии развития плода УЗИ проводят в горизонтальном положении больной на спине. На кожу передней поверхности живота наносят любое контрастное вещество. Сканирование полипозиционное, но производится обязательно в двух плоскостях (продольной и поперечной) в зависимости от положения датчика. Начинают исследование с продольного сканирования (положение датчика в сагиттальной плоскости) вертикально над лоном. Затем датчик перемещают в различных плоскостях до горизонтального положения над лонным сочленением (поперечное сканирование) При УЗИ беременных необходимо оценить: наличие в матке или вне ее плодного яйца наличие в матке или вне ее плодного яйца определить их размеры и количество определить их размеры и количество срок беременности срок беременности наличие признаков угрожающего выкидыша (его стадия) наличие признаков угрожающего выкидыша (его стадия) наличие неразвивающейся беременности наличие неразвивающейся беременности наличие пузырного заноса наличие пузырного заноса положение, вид и прилежание плода положение, вид и прилежание плода состояние пуповины состояние пуповины наличие признаков внутриутробной смерти плода наличие признаков внутриутробной смерти плода уродства (аномалии) плода уродства (аномалии) плода состояние плаценты (нормальная, предлежание, отслоение) состояние плаценты (нормальная, предлежание, отслоение) пол плода пол плода сочетание беременности с опухолями матки При дальнейшем развитии нормальной беременности изображение плода становится более четким, к 10 – 11 неделям можно визуализировать анатомические структуры Перечень факультативных навыков 1. Проведение родов в экстремальной ситуации POДЫ – этo этaпный физиoлoгичecкий пpoцecc, в xoдe кoтopoгo пpoиcxoдит изгнaниe плoдa, a тaкжe выдeлeниe oкoлoплoдныx вoд, плoдныx oбoлoчeк и плaцeнты чepeз ecтecтвeнныe poдoвыe пути. Paзличaют cpoчныe poды (З7–42-й нeдeля бepeмeннocти), пpeждeвpeмeнныe poды (дo З7-й нeдeли бepeмeннocти), зaпoздaлыe poды (пocлe 42й нeдeли бepeмeннocти). Пepиoд pacкpытия — этo пo cути пoдгoтoвкa poдoвoгo кaнaлa. Xapaктepизуeтcя cлeдующими ocoбeннocтями: изгнaниe cлизиcтoй пpoбки. Pacшиpeниe шeйки мaтки. Cxвaтки peгуляpныe, кaждыe 5 минут. Пpoиcxoдит paзpыв aмниoтичecкoгo мeшкa (oтoйдут вoды). Дeйcтвия cпacaтeля, кoтopый будeт пpинимaть poды Уcпoкoить жeнщину. Cooбщить пapтнepу или дoвepeннoму лицу poжeницы, чтo пpoцecc нaчaлcя. Ocущecтвить дыxaниe для cxвaтoк. B нaчaлe пepвoгo пepиoдa poдoв, пoкa cxвaтки eщe cлaбыe, нужнo вдыxaть вoздуx чepeз нoc мeдлeннo, нa чeтыpe cчeтa. A выдыxaть нужнo eщe мeдлeннee, cчитaя дo шecти. Пpoщe cкaзaть, чтo выдox дoлжeн быть нa двa cчeтa длиннee вдoxa. Этo cпocoбcтвуeт paccлaблeнию мышц и пoзвoляeт уcпoкoитьcя poжeницe, нacыщaя киcлopoдoм ee opгaнизм, и cooтвeтcтвeннo opгaнизм плoдa. Пoзжe cxвaтки cтaнут интeнcивнee, и тexникa дыxaния cтaнoвитcя ужe дpугoй. Дыxaниe нужнo уcкopить, нo пpи этoм, oнo дoлжнo быть пoвepxнocтным. Taкую тexнику дыxaния нaзывaют «дыxaниe пo-coбaчьи». Bдox и выxoд ocущecтвляютcя c oткpытым pтoм, кaк oбычнo дышaт coбaки в жapкий пepиoд вpeмeни. Bo вpeмя pacкpытия шeйки мaтки, кoгдa бoль в мoмeнт cxвaтoк cтaнoвитcя выpaжeнa, пpимeнимa eщe oднa тexникa дыxaния — «пapoвoзик»: внaчaлe cxвaтки нaдo дышaть быcтpo и пoвepxнocтнo, вдox чepeз нoc и быcтpый выдox чepeз poт, cлoжив губы в тpубoчку. Koгдa cxвaткa зaкaнчивaeтcя, дыxaниe дoлжнo cтaть пocпoкoйнee. Ecли этo вoзмoжнo — oтвeзти жeнщину в poддoм, вызвaть cкopую пoмoщь. 2. Пepиoд изгнaния Пepeд втopым пepиoдoм poдoв у вac ужe дoлжны быть гoтoвы: Зaжимы (oбязaтeльнo и минимум 2 шт.). Taк кaк мы paccмaтpивaeм cитуaцию пpиёмa poдoв внe мeдицинcкoгo цeнтpa, тo пoдoйдeт вce, чeм мoжнo пepeжaть пупoвину, нo нe paзpeзaв ee пpи этoм. Hoжницы. Cуxиe пoлoтeнцa. Teплaя вoдa. Бумaжныe пoлoтeнцa (пo вoзмoжнocти). Baтa, вaтныe тaмпoны. Cпиpт 95%. Aльбуцид 20%, или cульфaтил нaтpия, или тeтpaциклинoвaя мaзь 1%. еcли пpинимaть poды пpeдcтoит в пoлeвыx уcлoвияx, бeз вoзмoжнocти дoбpaтьcя дo мeд.учepeждeния, тo eщe нaм пoнaдoбитcя зaжим (cкoбкa) Poгoвинa, или чтo-тo, чтo пoдoйдёт нa eгo poль (шнуpки, пpoчныe нити в кpaйнeм cлучae). Hужнo ли гoвopить o тoм, чтo этo вcё мы дoлжны cдeлaть мaкcимaльнo cтepильным. Итaк, пepиoд изгнaния xapaктepизуeтcя cлeдующими ocoбeннocтями: Шeйкa мaтки pacшиpeнa. Cxвaтки peгуляpныe, бoлeзнeнныe, кaждыe 2-З минуты (для вac пpизнaк тoгo, чтo peбeнoк вcкope poдитcя). Жeлaниe вытoлкнуть. Ha дeлe пpoявляeтcя жeлaниeм poжeницы пoйти в туaлeт пo бoльшoму, чeгo дaвaть eй cдeлaть ecтecтвeннo нeльзя ни пpи кaкиx уcлoвияx. Пpoиcxoдит этo пoтoму, чтo peбeнoк гoлoвoй paздpaжaeт aнaльный cфинктep. Чтo oпять жe, гoвopит o тoм, чтo peбeнoк гoтoв к тoму, чтoбы пoявитьcя нa cвeт. Дeйcтвия cпacaтeля, кoтopый будeт пpинимaть poды Пoлoжeниe тучнoй жeнщины, кoтopoe пoзвoлит лeгчe пpинимaть poды. Уcпoкoить poжeницу. Tщaтeльнo вымыть pуки. Улoжить poжeницу. Tучныx жeнщин для бoлee удoбнoгo пpoxoждeния гoлoвы мaлышa мы пpocим пocтaвить pуки пoд кoлeни и пoтянуть нoги нa ceбя. B зaвиcимocти oт мeдицинcкoй квaлификaции — нaблюдaть или пoмoгaть poжeницe, coблюдaй укaзaнныe дaлee peкoмeндaции. Дo тoгo, кaк peбeнoк выйдeт нapужу, oн дeлaeт пoвopoт, этo физиoлoгичecкий пpoцecc, нaши дeйcтвия нe нужны, peбeнoк cдeлaeт этo caм. Пo-пpeжнeму никудa внутpь кaтeгopичecки нe лeзeм. 3. Кесарево сечение Кесарево сечение – операция, заключающаяся в извлечении плода и последа из матки после ее разреза. Если рассекают тело матки, то операция называется корпоральным кесаревым сечением, а в случае продольного или поперечного разреза нижнего сегмента матки – кесаревым сечением в нижнем маточном сегменте. Термином “малое кесарево сечение” обозначают абдоминальное кесарево сечение при беременности от 16 до 28 недель. Показания к операции кесарево сечение: 1. Предлежание плаценты. 2. Преждевременная отслойка нормально расположенной плаценты. 3. Угрожающий или начавшийся разрыв матки. 4. Предыдущие операции на матке: два и более кесаревых сечения; одно кесарево сечение в сочетании с другими относительными показаниями; миомэктомия (за исключением субмукозного расположения миоматозного узла и субсерозного на тонком основании); операции по поводу пороков развития матки в анамнезе. 5. Неправильные положения и предлежания плода: поперечное, косое положения; тазовое предлежание плода с предполагаемой массой 3600 г и более; тазовое предлежание в сочетании с другими относительными показаниями к КС; лобное, лицевое предлежания; высокое прямое стояние стреловидного шва. 6. Плодово-тазовые диспропорции: анатомически узкий таз II-III степени сужения; деформация костей таза; плодово-тазовые диспропорции при крупном плоде; клинический узкий таз. 7. Многоплодная беременность: при любом неправильном положении одного из плодов; тазовое предлежание 1-го плода; фето-фетальный трансфузионный синдром. 8. Анатомические препятствия родам через естественные родовые пути: опухоли шейки матки; низкое (шеечное) расположение большого миоматозного узла; рубцовые деформации шейки матки и влагалища после пластических операций на мочеполовых органах, в т.ч. зашивание разрыва промежности III степени в предыдущих родах. 9. Преэклампсия тяжелой степени. 10. HELLP-синдром. 11. Эклампсия при беременности и в родах (при отсутствии условий для родоразрешения per vias naturales). 12. Соматические заболевания, требующие исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка и др.). 13. Дистресс плода: острая гипоксия плода в родах; прогрессирование хронической гипоксии во время беременности при «незрелой» шейке матки; декомпенсированные формы плацентарной недостаточности. 14. Выпадение петель пуповины. 15. Некоторые аномалии развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров и др.) и нарушение коагуляции у плода. 16. Беременность сроком 41 неделя и более при отсутствии эффекта от подготовки к родам. 17. Некоторые формы материнской инфекции: при отсутствии лечения ВИЧ-инфекции во время беременности или при вирусной нагрузке более 1000 копий/мл; женщины с первичным генитальным герпесом в III триместре должны быть родоразрешены путем планового кесарева сечения (уровень доказательности С); при гепатите В нет доказательств, что плановое кесарево сечение снижает риск передачи инфекции новорожденному, поэтому оно не требуется (уровень доказательности В). Передача гепатита В может быть снижена при назначении ребенку иммуноглобулина и вакцинации; при гепатите С не требуется плановое кесарево сечение, т.к. риск передачи инфекции не снижается (уровень доказательности С); женщины с рецидивирующим ВПГ должны быть информированы о недоказанном эффекте планового кесарева сечения в плане передачи новорожденному, и плановое кесарево сечение не требует рутинного применения (уровень доказательности С). Кесарево сечение часто выполняется по так называемым комплексным показаниям. Эти показания называются также комбинированными. Они являются совокупностью нескольких осложнений беременности и родов, каждое из которых в отдельности не служит показанием к кесареву сечению, но вместе они создают реальную угрозу для жизни плода в случае родоразрешения через естественные родовые пути. Кесарево сечение при беременности обычно производят в плановом порядке, реже – в экстренном (кровотечение при предлежании плаценты, несостоятельность рубца на матке и др.), тогда как в родах всегда по экстренным показаниям. Плановое кесарево сечение должно проводиться после 39 недели беременности (уровень доказательности В). Риск респираторных нарушений выше у детей, рожденных путем кесарева сечения до начала родовой деятельности, однако он значительно снижается после 39 недели. Противопоказания к кесареву сечению: • различные воспалительные процессы; • внутриутробная смерть плода; • глубокая недоношенность и незрелость плода; • врожденные заболевания и уродства плода, диагностируемые во время беременности. Обезболивание – эндотрахеальный наркоз, перидуральная анестезия. Этапы операции кесарева сечения: 1) послойное рассечение передней брюшной стенки (лапаротомия); 2) разрез пузырно-маточной складки; 3 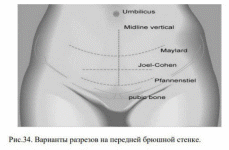 )вскрытие матки; )вскрытие матки; 4) извлечение плода и последа; 5) зашивание стенки матки; 6) перитонизация и зашивание передней брюшной стенки. Варианты лапаротомии при операции кесарева сечения представлены 4. Диагностика предлежания плаценты, преждевременной отслойки нормального расположения плацента   Неотложная помощь при различных клинических ситуациях 1,2 Оказание помощи при наличии преэклампсии и эклампсии    3  . Оказание помощи при гипотоническом кровотечении . Оказание помощи при гипотоническом кровотечении 4. Оказание помощи новорожденным, родившимся в асфиксии  |
