Лвдвдуь. 1. Поставте правильний діагноз. Опишіть макропрепарат. З яким захворюваннями необхідно диференціювати Які ускладнення та причини смерті при цьому захворюванні Які методи біопсії використовуються для забору матеріалу
 Скачать 1.26 Mb. Скачать 1.26 Mb.
|
|
1. Поставте правильний діагноз. Опишіть макропрепарат. З яким захворюваннями необхідно диференціювати? Які ускладнення та причини смерті при цьому захворюванні? Які методи біопсії використовуються для забору матеріалу? 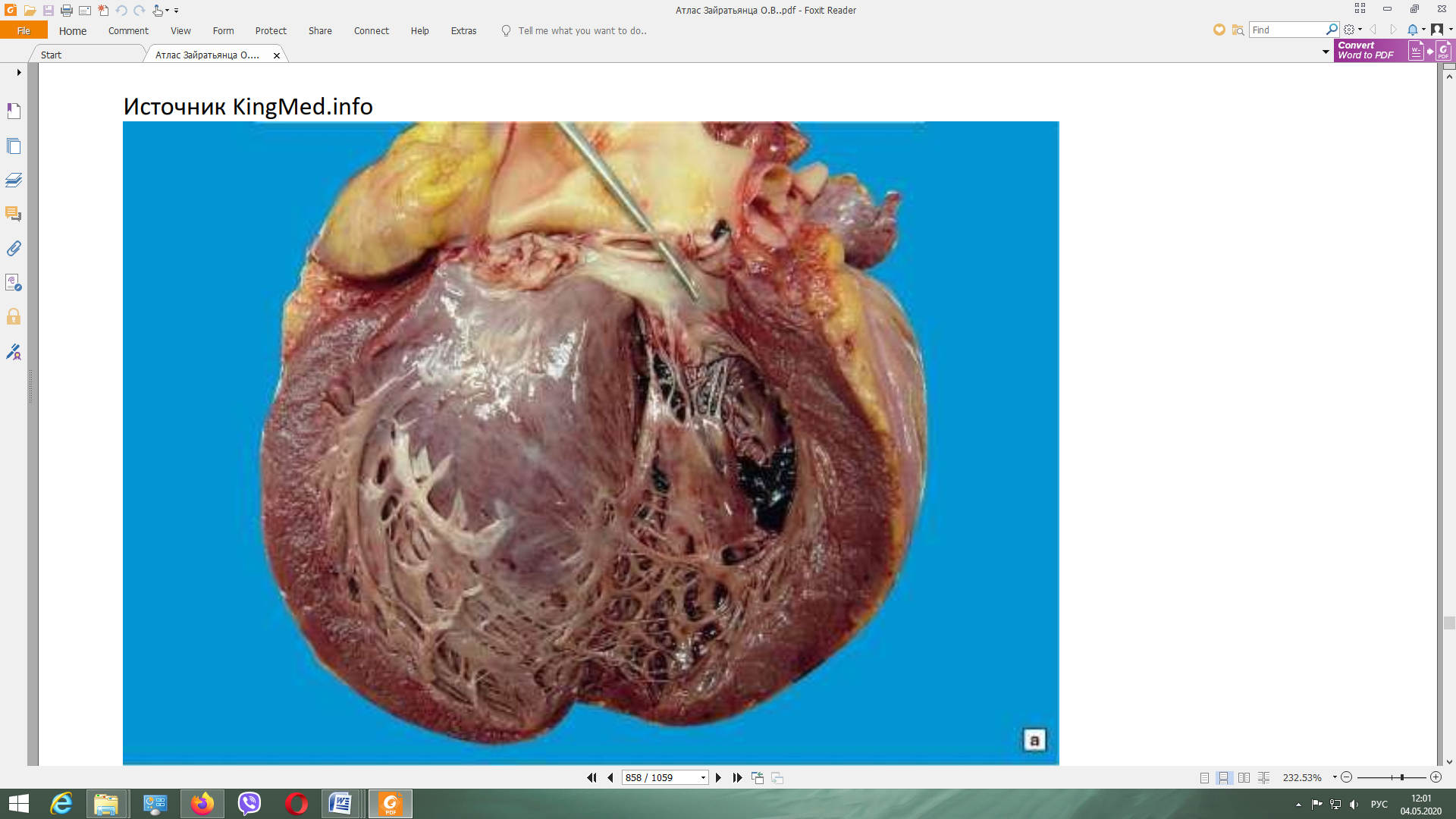 Макропрепарат: Инфекционный (септический, полипозно-язвенный, подострый) эндокардит. Размеры и масса сердца увеличены, стенки утолщены, увеличен объем сосочковых и трабекулярных мышц ЛЖ, его полость дилатирована. Створки аортального клапана склерозированы, деформирваны, с изъязвлениями и перфорациями, часть которых закрыта крупными полиповидными серовато-красного цвета тромботическими наложениями с очагами обызвествления. Дифференциальная диагностика ИЭ проводится с группой заболеваний, наиболее важными из которых являются: острая ревматическая лихорадка (ОРЛ), ревматоидный артрит с системными проявлениями (РА), системная красная волчанка (СКВ), узелковый полиартериит (УП), антифосфолипидный синдром (АФЛС), инфекционные заболевания, протекающие с лихорадкой, сыпью и спленомегалией (холера, бруцеллез и др.), врожденные и приобретенные пороки сердца, злокачественные новообразования (лимфома, лимфогранулематоз и др.), сепсис. Трудности в дифференциальной диагностике ИЭ с болезнями соединительной ткани определяются системным поражением сосудов и развитием панартериита. Примером этого может служить ОРЛ, которая протекает у больных с поражением суставов и формированием порока сердца. Трудность постановки диагноза ОРЛ в последние несколько десятилетий связана с тем, что не всегда развивается полный симптомокомплекс ревматизма. Нередко наблюдается изолированное поражение сердца или суставов. При первых атаках развиваются полиартриты, при повторных — артралгии. Уменьшилась частота рецидивов болезни. Тем не менее ОРЛ является болезнью с преимущественным развитием у подростков и молодых людей. Для нее характерны асимметричные мигрирующие полиартриты, вальвулит, поражение миокарда, нарушение проводимости и ритма. Повышение титра антистрептококковых антител больше связано с ОРЛ, чем с ИЭ, так как возбудителем эндокардита является зеленящий стрептококк. Однако некоторые признаки этих заболеваний в виде лихорадки, патологии суставов и сердца при отсутствии проявлений ТЭО и MB на клапанах сердца определяют актуальность дифференциальной диагностики. Высокочувствительными признаками ОРЛ являются: молодой возраст больных, поражение миокарда с различными нарушениями ритма и проводимости, поражение кожи в виде кольцевой эритемы, повышение титра антистрептококковых антител. Для ИЭ более характерны ТЭО, спленомегалия, пневмония, плевриты, септическое и/или иммунокомплексное поражение печени и почек, выраженный лейкоцитоз, гипохромная анемия, значительное увеличение в крови концентрации иммуноглобулинов и циркулирующих иммунных комплексов, эхокардиографические признаки поражения сердца (MB на клапанах, выраженная регургитация, перфорация и отрыв створок клапанов) и органов брюшной полости (септический гепатит, спленит, нефрит), положительная гемокультура (золотистый и эпидермальный стафилококк, зеленящий стрептокк, энтерококки, грибы и др.) Среди системных заболеваний, с которыми надо проводить дифференциальную диагностику ИЭ, важное место занимает РА с системными проявлениями. Они значительно осложняют течение болезни, приводят к быстрому прогрессированию и формированию эрозивно-деструктивных поражений суставов, формированию в 50–60 % случаев ревматоидного эндокардита. К тому же современный ИЭ довольно часто проявляется иммунокомплексной патологией, в которой на одно из первых мест выходит поражение опорно-двигательного аппарата (23–60 %), проявляющееся артралгиями, артритами, тендинитами, энтезопатиями, дисцитом поясничного отдела позвоночника. В 40–50 % случаев РА может проявляться высокой лихорадкой и поражением клапанов сердца с нарушением ритма и проводимости. Однако у большинства больных ревматоидный эндокардит с формированием недостаточности аортального (АК), митрального клапанов (МК) протекает относительно благоприятно и клинически бессимптомно. Для системных проявлений РА характерны фиброзирующий альвеолит, лимфаденопатия, аутоиммунный тиреоидит, синдром Рейно, ревматоидные узлы, синдром Шегрена, которые не встречаются при ИЭ.Тем не менее на практике проведение дифференциальной диагностики между РА с системными проявлениями и ИЭ остается достаточно трудной задачей. Сходство клинических и лабораторных проявлений между ИЭ и СКВ значительно затрудняет проведение дифференциальной диагностики. У больных ИЭ и СКВ с одинаковой частотой встречаются лихорадка, полисерозит, миокардит, васкулиты, гломерулонефрит. В случае формирования (30–45 %) тромботического неинфекционного эндокардита (ТНЭ) возникают затруднения в трактовке поражений клапанов. Однако при ИЭ чаще отмечается деструктивная пневмония, а при СКВ — сосудистые поражения легких в виде пульмонитов. Отсутствие выраженной деструкции клапанов сердца и регургитации, отрицательная гемокультура, положительный эффект от применения преднизолона и цитостатиков свидетельствуют в пользу СКВ. Нередко приходится проводить дифдиагностику между ИЭ и НТЭ при вторичном АФЛС, развивающемся у больных СКВ, УП, подагрой. Формирование НТЭ при системных васкулитах связано с образованием антител к эндотелию. Довольно трудно бывает дифференцировать ИЭ от УП при наличии выраженной лихорадки, суставного синдрома, поражения почек и кожи. Однако для УП характерно развитие асимметричного полиневрита, поражения почек с формированием микроаневризм и артериальной гипертензии, ишемических поражений конечностей (сетчатое ливедо, дигитальный артериит), сосудов мозга (с развитием ишемического инсульта) и желудочно-кишечного тракта (с развитием кишечной непроходимости). Из группы заболеваний с НТЭ следует исключать первичный АФЛС, развивающийся в результате аутоиммунных реакций к фосфолипидам, находящимся на мембране эритроцитов, в клетках эндотелия сосудов, нервной системы. Нередко в практике врача приходится проводить дифдиагностику ИЭ с паранеопластическим (карциноидным) НТЭ, вызванным развитием повышенного тромбообразования при злокачественных опухолях. Изменения при ИЭ в других органах: а) миокард: гипертрофия мышечных клеток; гистиолимфоцитарные инфильтраты и узелки в межуточной ткани б) сосуды, МЦР: распространенные альтеративно-продуктивные изменения (плазморрагия, фибриноидный некроз, васкулиты); геморрагический синдром, петехиальные кровоизлияния в) селезенка: гиперплазирована г) почки: иммунокомплексный диффузный гломерулонефрит Исходы и осложнения ИЭ: 1. тромбоэмболия (встречается очень часто) 2. пороки сердца, ХСН 3. инфаркты жизненно важных органов 4. гломерулонефрит, осложняющийся ХПН 5. геморрагии 1. Поставте правильний діагноз. Опишіть мікропрепарат. Які патоморфологічні особливості в діагностиці та диференціюванні цього захворювання з іншими хворобами? Які причини виникнення, ускладнення ти причини смерті при даній хворобі? Які гістохімічні методи фарбування використовуються? 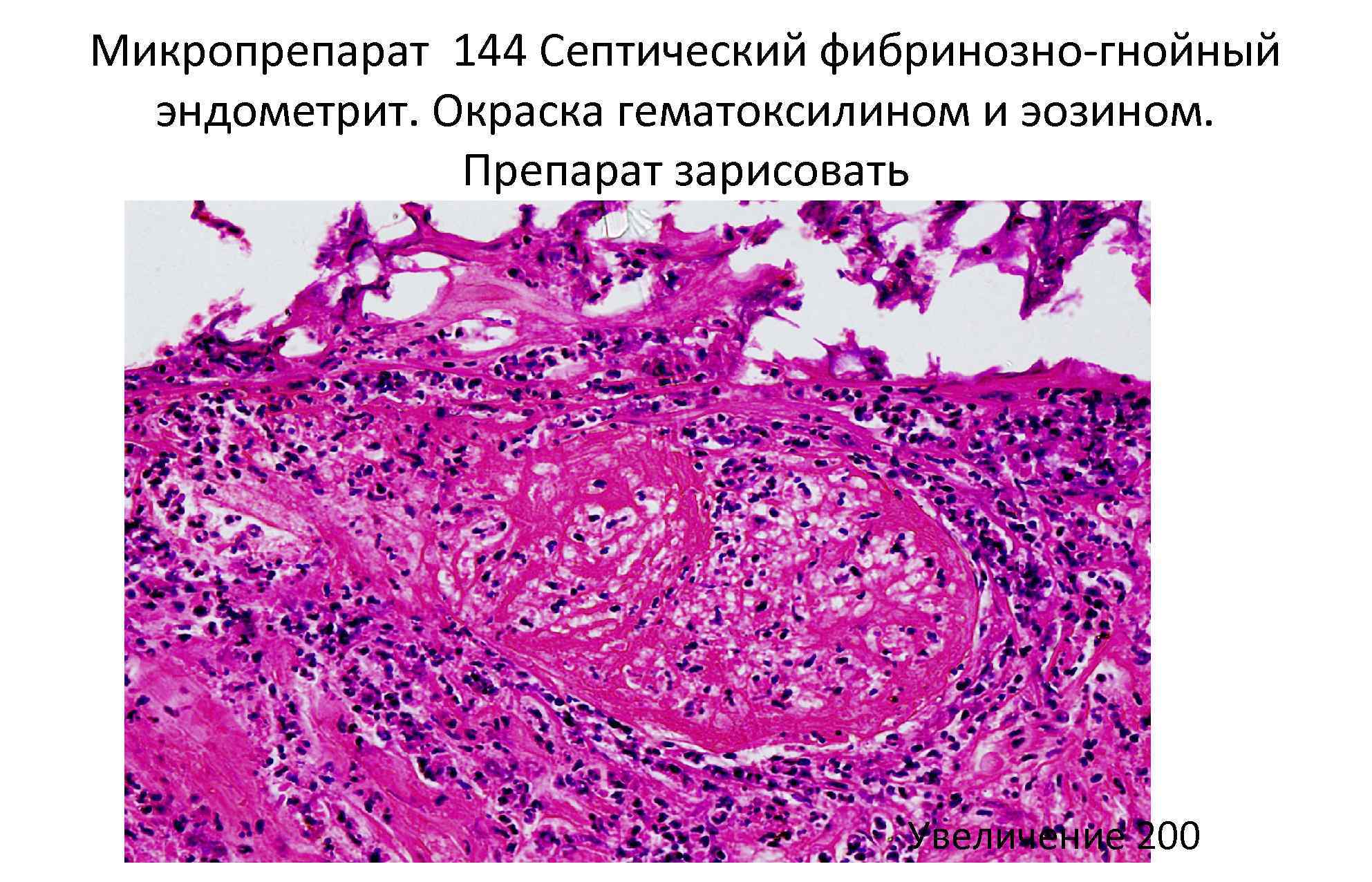 Септический фибринозно-гнойный эндометрит. Слизистая оболочка некротизирована. В некротических массах видны нити фибрина, лейкоциты. Видны сосуды с явлениями флеботромбоза. В тромботических массах колонии микробов. Миометрий с явлениями дистрофии и межуточного воспаления. Септический фибринозно-гнойный эндометрит. Слизистая оболочка некротизирована. В некротических массах видны нити фибрина, лейкоциты. Видны сосуды с явлениями флеботромбоза. В тромботических массах колонии микробов. Миометрий с явлениями дистрофии и межуточного воспаления.Рекомендуется проводить дифференциальную диагностику с инфекцией мочевыводящих путей, сальпингоофоритом, послеродовым параметритом, пельвиоперитонитом, метротромбофлебитом, тромбофлебитом вен таза. Симптомы и течение различных форм эндометрита: Катаральный послеродовой эндометрит (endometritis catarrhalis puerperalis) характеризуется поражением поверхностных слоев слизистой оболочки матки и выделением слизистого экссудата. В послеродовой период катаральный эндометрит чаще является начальной стадией гнойно-катарального эндометрита, или других более тяжелых форм воспаления матки. Катаральный эндометрит протекает в первые дни послеродового периода, что приводит к затруднениям при постановке диагноза из-за выделения лохий и изменений в матке происходящих в процессе послеродовой инволюции. В этой связи его диагностируют в производственных условиях редко, а чаще всего обнаруживают уже развившийся гнойно-катаральный эндометрит. Послеродовой гнойно-катаральный эндометрит (endometritis purulenta et catarrhalis puerperalis) – это острое воспаление слизистой оболочки матки гнойно-катарального характера, характеризующееся нарушением сократительной функции матки, скоплением в ней экссудата и периодическим его выделением. Клинические признаки проявляются на 5 – 6-ой день после родов в виде выделений из матки измененных лохий. Цвет их может быть коричневый, желтоватый или серовато-белый. Иногда выделяются крошки и мелкие хлопья распадающихся карункулов и обрывков разлагающихся обрывков последа. В дальнейшем экссудат приобретает слизисто-гнойный или гнойный характер. Он выделяется из матки при натуживании животного, при лежании, а также при массаже матки рукой через прямую кишку. Часто экссудат можно обнаружить на вентральной поверхности хвоста в виде засохших корочек. Слизистая оболочка влагалища и шейки матки при эндометрите гиперемирована, отечная, иногда с кровоизлияниями. В просвете влагалища, особенно возле шейки матки, находится экссудат, выделяющийся из матки. Канал шейки матки приоткрыт и на 1 – 2 пальца. При ректальном исследовании отмечается дряблость стенок матки, иногда тестоватой консистенции, флюктуация. В начале заболевания матка пальпируется в брюшной полости в виде пузыря различной величины, а впоследствии она уменьшается и подтягивается к тазовой полости. Общее состояние животного обычно остается без отклонений от нормы, и о заболевании можно судить по выделению экссудата. При более тяжелом течении процесса может отмечаться некоторое угнетение животного. Повышение температуры тела свидетельствует о тяжелом течении воспалительного процесса, интоксикации или развитии послеродовой инфекции. Острый фибринозный эндометрит (endometritis fibrinosa acuta).Острым фибринозным эндометритом называют воспаление слизистой оболочки матки, протекающее с выделением экссудата, богатого фибрином. Острый фибринозный эндометрит возникает обычно после родов. Основными причинами этого заболевания являются инфицирование матки и травматические повреждения ее слизистой оболочки во время родов и при отделении задержавшегося последа. При достаточной защитной реакции организма, проявляющейся образованием сплошного барьера из лейкоцитов, препятствующего проникновению микробов из верхних слоев матки в глубокие, и при слабой вирулентности микробов, вызвавших эндометрит, обычно развивается слабо выраженная форма фибринозного эндометрита, характеризующаяся поверхностным поражением эндометрия и выпотом в полость матки фибринозного экссудата. Общее состояние животного в таких случаях не нарушается. Тяжелая форма фибринозного эндометрита характеризуется воспалением глубоких слоев слизистой оболочки, отложением на ее поверхности буро-желтых и грязновато-темных пленок свернувшегося фибрина и выпотом экссудата, богатого фибрином. Для острого фибринозного эндометрита характерно выделение экссудата желто-бурого цвета с хлопьями фибрина. Общее состояние животного, температура тела, пульс и дыхание в легких случаях заболевания остаются в пределах нормы. При более сильном развитии заболевания появляются признаки, свойственные септическим формам острого эндометрита. |
