Практика ак. Акушерские исследования методы обследования беременных и рожениц
 Скачать 5.34 Mb. Скачать 5.34 Mb.
|
|
17. Ручное отделение и выделение последа СПОСОБЫ ВЫДЕЛЕНИЯ ОТДЕЛИВШЕГОСЯ ПОСЛЕДА ЦЕЛЬ: Выделить отделившийся послед ПОКАЗАНИЯ: Положительные признаки отделения последа и безэффективность потуг ТЕХНИКА: СПОСОБ АБУЛАДЗЕ: Произвести бережный массаж матки, с целью ее сокращения. Обеими руками взять брюшную стенку в продольную складку и предложить роженице потужиться. Отделившийся послед обычно рождается легко. СПОСОБ КРЕДЕ–ЛАЗАРЕВИЧА: (применяется при безэффективности способа Абуладзе). Привести дно матки в срединное положение, легким наружным массажем вызвать сокращение матки. Встать слева от роженицы (лицом к ногам), дно матки обхватить правой рукой, таким образом, чтобы большой палец находился на передней стенке матки, ладонь – дне, а четыре пальца – на задней поверхности матки. Провести выжимание последа: сжать матку в переднезаднем размере и одновременно надавить на ее дно по направлению вниз и вперед по оси таза. Отделившийся послед при этом способе легко выходит наружу. При безэффективности способа Креде-Лазаревича проводят ручное выделение последа по общим правилам. Показания: · отсутствие признаков отделения плаценты в течение 30 минут после рождения плода, · кровопотеря, превышающая допустимую в третьем периоде родов, · необходимость быстрого опорожнения матки при предшествующих затрудненных и оперативных родах и гистопатическом состоянии матки. Техника выполнения: 1)оцените показания, окажите психологическую поддержку роженице, 2) начните внутривенную инфузию кристаллоидов, 3) обеспечьте адекватное обезболивание (кратковременный внутривенный наркоз (анестезиолог! 4) подтяните пуповину на зажиме, 5) по пуповине введите стерильную руку в перчатке в матку до плаценты, 6) найдите край плаценты, 7) пилящими движениями отделите плаценту от матки (не прилагая чрезмерных усилий), 8) не извлекая руку из матки, наружной рукой извлеките плаценту из матки, 9) после извлечения последа проконтролировать целостность последа, 10) контролировать стенки матки рукой, находящейся в матке, убедиться в целости стенок матки и отсутствии элементов плодного яйца, 11) сделать легкий массаж матки, если она недостаточно плотная, 12) вывести руку из матки. . Оценить состояние родильницы после операции. В случае патологической кровопотери необходимо: · восполнить кровопотерю. · проводить мероприятия по устранению геморрагического шока и синдрома ДВС.(тема: Кровотечения в последовом и раннем послеродовом периоде. Геморрагический шок и синдром ДВС). 18. Ручное обследование стенок полости матки Ручное обследование полости матки 16 Января в 10:04 2415 0 1. Подготовка к операции: обработка рук хирурга, обработки наружных половых органов и внутренних поверхностей бедер раствором антисептика. На переднюю брюшную стенку и под тазовый конец женщины положить стерильные подкладные. 2. Наркоз (закисно-кислородная смесь или в/венное введение сомбревина или калипсола). 3. Левой рукой разводят половую щель, правую руку вводят во влагалище, а затем в матку, производят ревизию стенок матки: при наличии остатков плаценты - удаляют их. 4. Рукой, введенной в полость матки, находят остатки плаценты и удаляют их. Левая рука при этом располагается у дна матки. Инструментальная ревизия полости послеродовой матки Во влагалище вводится зеркало Симса и подъемник. Влагалище и шейку матки обрабатывают раствором антисептика, шейку матки за переднюю губу фиксируют пулевыми щипцами. Тупой большой (бумонской) кюреткой производят ревизию стенок матки: от дна матки в направлении к нижнему сегменту. Удаленный материал отправляют на гистологическое исследование (рис. 1). 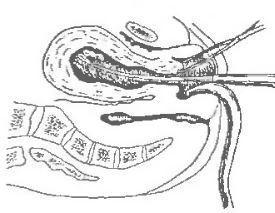 Рис. 1. Инструментальная ревизия полости матки ТЕХНИКА РУЧНОГО ОБСЛЕДОВАНИЯ ПОЛОСТИ МАТКИ Опубликовано 03.06.2012 автором nightguard Общие сведения: задержка в матке частей последа является грозным осложнением родов. Последствием его бывает кровотечение, которое возникает вскоре после рождения последа или в более поздние сроки. Кровотечение может быть сильным, угрожающим жизни родильницы. Задержавшиеся кусочки плаценты, способствуют также развитию септических послеродовых заболеваний. При гипотоническом кровотечении данная операция направлена на остановку кровотечения. В клинических условиях перед операцией проинформировать пациентку о необходимости и сущности операции и получить согласие на оперативное вмешательство. Показания: 1) дефект плаценты или плодных оболочек; 2) контроль целости матки после оперативных вмешательств, длительных родов; 3) гипотоническое и атоническое кровотечение; 4) роды у женщин с рубцом на матке. Оснащение рабочего места: 1) иодин (1% раствор иодоната); 2) ватные шарики; 3) корнцанг; 4) 2 стерильные пеленки; 5) лоток; 6) стерильные перчатки; 7) катетер; 9) бланк согласия на медицинское вмешательство, 10) наркозный аппарат, 11) пропафол 20 мг, 12) стерильные шприцы. Подготовительный этап выполнения манипуляции. Последовательность выполнения:
Основной этап выполнения манипуляции.
Заключительный этап выполнения манипуляции. 11.Снять перчатки, погрузить в емкость с дезинфицирующим средством. 12.Положить пузырь со льдом на низ живота. 13.Проводить динамическое наблюдение за состоянием родильницы (контроль артериального давления, пульса, окраски кожных покровов, состояния матки, выделений из половых путей). 14.По назначению врача начать антибактериальную терапию и ввести утеротонические средства. 19. Участие в мероприятиях по борьбе с кровотечением в послеродовом и раннем послеродовом периодах Ранние послеродовые кровотечения. Основные причины Кровотечение, возникшее в первые 2 ч послеродового периода, называется ранним послеродовым кровотечением. Причинами его являются, чаще всего, задержка частей последа в полости матки, гипотония или атония матки, нарушение свертывающей системы крови, разрыв матки. При задержке в полости матки частей последа послеродовая матка имеет большие размеры, из половых путей выделяются кровяные сгустки. Диагностика основывается на тщательном осмотре плаценты и оболочек после рождения последа. При наличии дефекта плаценты или сомнении в ее целости показано ручное обследование послеродовой матки и удаление остатков плаценты. Наиболее частой причиной ранних послеродовых кровотечений является нарушение сократительной способности миометрия - гипотония и атония матки. Гипотония матки - это снижение ее тонуса, недостаточная сократительная способность. Атония матки - это состояние, при котором матка полностью теряет способность к сокращениям и не отвечает на медикаментозные и другие виды стимуляции. Причинами гипо- и атонических кровотечений являются нарушения функционального состояния миометрия к началу родов вследствие гестозов, заболеваний сердечно-сосудистой системы, почек, печени, ЦНС, эндокринопатий, рубцовых изменений миометрия, опухолей матки, перерастяжения матки в связи с многоплодием, многоводием, крупным плодом. Возможно нарушение функционального состояния миометрия при затяжных родах, применении средств, снижающих тонус матки, длительном применении сокращающих средств. Имеют значение также аномалии прикрепления плаценты, задержка в полости матки последа и его частей, преждевременная отслойка нормально расположенной плаценты. Клиника гипотонических и атонических кровотечений Клинически выделяют 2 варианта раннего послеродового кровотечения: 1) кровотечение сразу принимает массивный, профузный характер. Матка атоничная, дряблая, не отвечает на наружный массаж, ручное обследование полости матки, на введение сокращающих средств. Быстро развивается гиповолемия, геморрагический шок, ДВС-синдром; 2) кровотечение волнообразное. Происходит периодическое расслабление матки и выделение крови порциями по 150-300 мл. В ответ на введение сокращающих средств, наружный массаж матки сократительная способность миометрия и тонус временно восстанавливаются, кровотечение прекращается. В связи с дробностью кровопотери некоторый промежуток времени состояние женщины может быть компенсированным. Если помощь оказывается вовремя и в достаточном объеме, тонус матки восстанавливается и кровотечение прекращается. При неоказании своевременной помощи компенсаторные возможности организма истощаются, кровотечение усиливается, присоединяются нарушения гемостаза, развиваются геморрагический шок, ДВС-синдром. Лечение гипотонических и атонических кровотечений Методы борьбы с гипотоническими и атоническими кровотечениями в раннем послеродовом периоде делятся на медикаментозные, механические и оперативные. После опорожнения мочевого пузыря кладут холод на живот, приступают к наружному массажу матки через переднюю брюшную стенку. Одновременно вводят внутривенно 5 ЕД (1мл) окситоцина, 1 мл 0,02 % раствора метилэргометрина в 20 мл 40 % раствора глюкозы. Если это не приводит к стойкому эффекту, срочно приступают к ручному обследованию стенок послеродовой матки под внутривенным наркозом. При этом убеждаются в отсутствии в матке частей последа, исключают нарушение целости матки; оказывают мощное рефлекторное воздействие на сократимость миометрия двуручным массажем. Операция высокоэффективна на ранних стадиях кровотечения. Хороший кровоостанавливающий эффект достигается при введении простагландинов в шейку матки. Все мероприятия по остановке кровотечения проводятся параллельно с адекватной инфузионно-трансфузионной терапией. Если эффект от ручного обследования матки отсутствует, это чаще всего свидетельствует о коагулопатическом характере кровотечения. Необходимо помнить, что недопустимо повторно применять манипуляции, оказавшиеся неэффективными при первом их первом выполнении. Отсутствие эффекта от своевременно проведенной терапии и продолжающееся кровотечение являются показанием для лапаротомии и экстирпации матки. К хирургическим методам остановки кровотечения относят также перевязку маточных и яичниковых сосудов. Поздние послеродовые кровотечения Поздние послеродовые кровотечения возникают спустя 2 ч и более после окончания родов. Причинами их могут быть гипотония матки, задержка частей последа в полости матки, нарушения в свертывающей системе крови, травмы родовых путей, заболевания системы крови. Гипотонические кровотечения возникают в первые сутки после родов. Патогенез, клиника аналогичны таковым при ранних послеродовых гипотонических кровотечениях. При задержке части последа в полости матки размеры матки увеличены, консистенция ее мягкая, цервикальный канал проходим для 1-2 пальцев. Проводят ручное обследование полости матки и удаление частей последа, проводят кровоостанавливающую, антибактериальную терапию, назначают сокращающие матку средства. Кровотечение в позднем послеродовом периоде может быть обусловлено травмами родовых путей при нарушении техники наложении швов. При этом образуются гематомы влагалища или промежности. В этом случае необходимо снять все ранее наложенные швы, лигировать кровоточащий сосуд, соединить края раны. Эти манипуляции проводят под общим обезболиванием. 20. проведение иммунологических реакций на беременность Иммунологический метод определения беременности Канд. биол. наук Н. Н. Куликова, М. Ф. Фейзулла Для диагностики ранних сроков беременности предложено ряд методов, основанных на выявлении в моче хориального гонадотропина (реакция Ашгейм-Цондека, Галли-Майнини, Фридмана). В настоящее время предложены иммунологические методы диагностики ранних сроков беременности (Вгоdу и Сагlssгоm, Мс Кеап, Swochwier, Wide и Gemzell). Принцип последних заключается в том, что хорионический гонадотропин, который содержится в моче беременной женщины, тормозит реакцию агглютинации эритроцитов соответствующей антисывороткой, нейтрализуя ее действие; реакция агглютинации не наступает. В этих случаях эритроциты оседают на дно лунки (реакция ставится в специальных матрицах из плексигласа с лунками размером 15 х 5 мм), образуя характерное кольцо. В этом случае реакция считается положительной (данная женщина беременна). Реакция считается отрицательной, если наступает полная гемагглютинация: эритроциты равномерно распределяются по дну лунки. Для исследования берется утренняя порция мочи, наиболее концентрированная и содержащая наибольшее количество хориального гонадотропина. На основании своих исследований ряд авторов пришли к выводу, что иммунологическая реакция дает достаточно точные результаты и может быть использована в практической деятельности. Д. Валло, И. Сас, Й. Перкеди (1965), исследуя мочу 50 небеременных женщин, получили у всех отрицательную реакцию; из 185 беременных только в 2 случаях иммунологическая реакция не совпала с клиническими данными. С. М. Мартынов и Б. П. Стершок (1965) получили правильный ответ в 94% случаев. Е. И. Котлярская и К. Г. Роганова (1965) считают, что при нормально развивающейся беременности иммунологический метод в 97,2% случаев дает правильный ответ. Эти же исследования показали, что наличие беременности иммунологическим методом можно установить уже при задержке менструации на одну неделю: по-видимому, к этому времени организм беременной женщины вырабатывает достаточное количество хориального гонадотропина, во всяком случае такое количество, которое уже дает реакцию. Целью нашего исследования явилось изучение иммунологического метода определения беременности и сравнение полученных результатов с результатами, полученными реакцией Ашгейм-Цондека. Мы пользовались методом Wide и Gemzell, модифицированного Е. И. Котлярской и К. Г. Рога новой. Для постановки реакции необходимы следующие реактивы: Хориогоннн (венгерский препарат), активность 1500 МЕ в ампуле. Фосфатно-солевой буфер рН 7,2 и рН 6,4. Физиологический раствор хлористого натра. Сыворотка кролика, иммунизированного хориогонином. Бараньи эритроциты. 3% раствор формалина. Раствор таниновой кислоты в концентрации 1 : 40ООО. Реакция полностью проявляется в течение 1,5—2 часов. Этим методом обследовано 247 беременных и небеременных женщин, с мочей которых поставлено 494 реакции. В первую группу вошли 23 беременные женщины. Срок беременности у 22 женщины—5—10 недель, у одной женщины 33—34 недели. У 'всех женщин со сроком беременности 5— 10 недель был получен положительный ответ. У беременной А. (срок беременности 33—34 недели) моча была прислана для постановки биологической реакции на беременность, так как женщина в последние 10 дней перестала ощущать шевеление плода. Иммунологическая реакция оказалась отрицательной. Диагноз — мертвый плод, в последующем клинически подтвержден. Вторая группа — 46 женщин небеременных. В эту группу мы включили женщин с нарушением менструального цикла, хроническим аднекситом, дисфункцией яичников, геморраги-ческой метропатией и т. д.). Во всех случаях результат иммунологической реакции — отрицательный. В третью группу вошло 11 женщин с диагнозом внематочная беременность (диагноз подтвержден гистологически). Иммунологическая реакция положительной былу у 8 женщин, отрицательной у 3. У 194 женщин реакция поставлена параллельно двумя методами — методом Ашгейм-Цондека и иммунологическим. При постановке реакции Ашгейм-Цондека положительных ответов получено 90, отрицательных 81, в 23 случаев результат оказался сомнительным. Поскольку сомнительной реакция Аш- гейм-Цоидека чаще всего наблюдалась у женщин, страдающих различными воспалительными заболеваниями гениталий мы сочли возможным отнести эти данные к отрицательным. Таким образом оказалось, что реакция Ашгейм-Цондека в 90 случаях положительная, в 104 — отрицательная. При постановке иммунологической реакции положительных ответов получено 55, отрицательных 139. У 80 обследованных женщин нам удалось выяснить окончательный клинический диагноз. Этих женщин мы разделили на три группы. Полученные данные приведены в таблице. Данные иммунологической реакции:
| ||||||||||||||||||||
