Рахит. диплом. Анкета для родителей 31 Приложение Г. Таблица результатов анкетирования Приложение Д. Буклет по профилактике рахита
 Скачать 64.12 Kb. Скачать 64.12 Kb.
|
Введение Рахит является одним из самых распространенных заболеваний в России среди детей первых лет жизни. Тяжелые формы рахита стали редкостью, однако, легкие и среднетяжелые его проявления сильно распространены. Несмотря на столетия, прошедшие с момента открытия этого заболевания, его частота встречаемости у детей по-прежнему высока, так как и среднетяжелые и легкие формы заболевания значительно изменяют реактивность детского организма. У детей, больных рахитом, чаще возникают заболевания органов дыхания и пищеварения, отмечается склонность к более тяжелому и осложненному течению инфекционных заболеваний, нередко переходящих в хронические формы. При среднетяжелом и тяжелом течении рахита дети отстают в развитии: поздно начинают сидеть, стоять и задерживается развитие психики. Заболевание рахит вызывается острой недостаточностью витамина D, представляет собой нарушение обмена веществ, вследствие чего у ребенка наблюдается нарушение костеобразования и работоспособности многих органов. При постоянном дефиците витамина D кости становятся склонными к переломам и деформациям. При рахите поражаются опорно-двигательный аппарат, внутренние органы, нервная и эндокринная система. Многие последствия рахита, такие как деформация грудной клетки, черепа, конечностей, могут оставаться в течение всей жизни и привести к инвалидности. Первые клинические симптомы проявления рахита появляются в возрасте четырех-пяти недель, но чаще всего развитие приходится на второй-третий месяцы жизни, а высокий риск заболеть рахитом актуален на протяжении первого года жизни ребенка. Несмотря на относительно небольшие размеры и массу тела, в этот период дети нуждаются в количестве витамина D в 5-6 раз больше, чем взрослые. В настоящее время современные представления о метаболизме и физиологических функциях холекальциферола, значение его дефицита в возникновении заболевания, следует рассматривать не только с позиции недостаточного поступления витамина D в организм ребенка, но и с учетом особенностей его обмена под влиянием экзогенных и эндогенных факторов, предрасполагающих к развитию рахитического процесса. Так, у младенцев, родившихся преждевременно, с задержкой внутриутробного развития, ферментативная незрелость может проявляться нарушениями фосфорно-кальциевого обмена, метаболизма витамина D и минерализации костной ткани, что определяет развитие клинической картины рахита даже на фоне проводимой профилактики. В виду всего выше перечисленного возникает необходимость в проведении своевременной профилактики рахита у детей и в грамотном обучении родителей - это поможет снизить риск возникновения и развития заболевания. Именно поэтому профилактика рахита у детей первого года жизни является очень актуальной темой в настоящее времяЦель работы: определение работы участковой медицинской сестры в профилактике рахита у детей первого года жизни. Задачи: Раскрыть этиологию, патогенез, классификацию, клинические проявления и факторы рахита; Выявить особенности и роль участковой медицинской сестры в профилактике рахита у детей первого года жизни; Проанализировать распространённость рахита в городе Саянске; Провести анкетирование среди родителей в ОГБУЗ «Саянская городская больница» Детская поликлиника; Разработать информационный буклет для родителей в ОГБУЗ «Саянская городская больница» Детская поликлиника; Провести интервьюирование среднего медицинского персонала в ОГБУЗ «Саянская городская больница» Детская поликлиника. Объект исследования: профилактика рахита у детей первого года жизни. Предмет исследования: роль участковой медицинской сестры в профилактике рахита у детей первого года . Методы исследования: 1. Анализ литературы и интернет-ресурсов; 2. Классификация; 3. Анкетирование; 4. Интервьюирование; 5. Анализ статистических данных. Структура работы: дипломная работа состоит из введения, теоретической главы, в которой рассмотрены классификация заболевания рахита, факторы, влияющие на развитие данного заболевания, характеристика заболевания, методы диагностики и лечения, профилактики; практического исследования на базе ОГБУЗ «Саянская городская больница» Детская поликлиника, включающего анализ статистических данных по заболеванию рахита у детей первого года жизни; анализ анкетирования родителей и среднего медицинского персонала; заключение, списка использованных источников, приложений. Практическая значимость: элементы дипломной работы можно использовать на дисциплине «Педиатрия», «Здоровый человек и его окружение». Глава 1 Теоретические аспекты изучения профилактики рахита у детей первого года жизни Рахит: этиология, патогенез, социальные последствия Ведущей причиной развития Рахита является дефицит в организме витамина D, возникающий из-за недостаточного поступления с пищей или нарушения его естественного образования в коже ребенка. Предрасполагающим к возникновению Р. фактором являются неблагоприятные климатические условия. Чаще болезнь встречается у детей, проживающих в местностях с недостаточной инсоляцией, в том числе и в южных странах при постоянной облачности, повышенной влажности воздуха, запыленности атмосферы. Сезонные колебания заболеваемости рахита связывают и с изменениями в течение года интенсивности УФ-излучения. Неудовлетворительные жилищно-бытовые условия, плохой уход за грудными детьми и неправильное их вскармливание также способствуют возникновению заболевания. Особое значение имеет количественное соотношение кальция и фосфора в продуктах питания. В женском молоке кальций и фосфор содержатся в оптимальном для усвоения соотношении, которое при искусственном вскармливании изменяется в сторону увеличения количества фосфора, что тормозит всасывание кальция. И если питающийся грудным молоком ребенок усваивает до 75% кальция и 50% фосфора, то при искусственном вскармливании усваивается лишь 30% кальция и 20—30% фосфора. Возникновению рахита способствует обилие мучных блюд в пище ребенка, в которых фосфор находится преимущественно в форме фитина, образующего с кальцием в кишечнике нерастворимые соли и способствующего развитию ацидоза. Почти все недоношенные дети болеют рахитом. Это объясняется недостаточным запасом в их организме витамина D и некоторых минеральных веществ, а также повышенной потребностью в них в связи с более интенсивным ростом и незрелостью ферментных систем, участвующих в обмене витамина D и процессах усвоения солей кальция и фосфора. Патогенез рахита сложен, характеризуется расстройством многих видов обмена, что приводит к нарушению процессов костеобразования и функциональным изменениям различных органов и систем. Преимущественно нарушается фосфорнокальциевый обмен. В результате дефицита витамина D происходит недостаточное образование в почках его активной формы — 1,25-диокси-витамина D3, стимулирующего всасывание в кишечнике и мобилизацию из костных депо кальция. Уменьшается также включение фосфора в фосфолипиды слизистой оболочки кишечника и его всасывание. Все это приводит к снижению концентрации кальция и фосфора в крови, внеклеточной жидкости и костной ткани. Гипокальциемия стимулирует деятельность паращитовидных желез, гормон которых способствует мобилизации из костей солей кальция и фосфора и избыточному поступлению их в кровь. При этом подавляется синтез тиреокальцитонина, обладающего гипокальциемическим эффектом за счет стимуляции процессов минерализации костной ткани. Это может привести к временному повышению уровня кальция в крови при общем дефиците кальция в организме. В результате действия паратиреоидного гормона, тормозящего реабсорбцию фосфатов в проксимальных отделах нефронов почек, гипофосфатемия при рахите более выражена и нарастает в процессе развития заболевания. Для нормального развития костной ткани и мобилизации из нее кальция наряду с паратгормоном требуется и 1,25-диоксивитамин D3, поэтому по мере углубления дефицита витамина D нарушается не только всасывание кальция в кишечнике, но и его мобилизация из скелета, что ведет к развитию глубокой и стойкой гипокальциемии, сочетающейся с гипофосфатемией. Одновременно нарушаются процессы синтеза и минерализации органического матрикса костной ткани, с их нарушением связывают повышение активности щелочной фосфатазы в сыворотке крови. Свойственный Р. ацидоз, связанный с усиленным выведением почками неорганических фосфатов, способствует нарушению процессов обызвествления костной ткани. Гипофосфатемией частично объясняют возникновение рахитической мышечной гипотонии. При Рахите нарушается также обмен магния, калия и целого ряда микроэлементов (меди, железа, цинка, кобальта), что сопровождается изменением активности металлоферментов — церулоплазмина. Наряду с дефицитом витамина D отмечается также полигиповитаминоз, особенно недостаточность витаминов С и группы В. Нарушения минерального обмена и общий гиповитаминоз обусловливают нарушения функции. При экспериментальном рахите выявлены нарушения в обмене белков с изменением количественного и качественного состава свободных аминокислот в сыворотке крови, снижением уровня альбуминов и увеличением альфа-1-, альфа-2- и бета-глобулиновых фракций, нарушением содержания липо- и гликопротеидов. Нарушения белкового обмена при Р. связывают со снижением содержания моноэтаноламина, важного биогенного стимулятора, усиливающего синтез белка, и угнетением реабсорбции аминокислот почечными канальцами под влиянием повышенной активности паратиреоидного гормона. Выявляются изменения липидного и углеводного обмена, падение концентрации цитрата в крови. Классификация рахита, клинические проявления По тяжести клинических проявлений различают три степени рахита. Рахит легкий (I степень). Небольшое количество слабо выраженных признаков, но без заметного нарушения общего физического развития ребенка; явления со стороны нервной системы выражены слабо, самочувствие ребенка нарушено мало. Рахит средней тяжести (II степень). Умеренные явления со стороны костной, мышечной, нервной и кроветворной систем; иногда увеличена селезенка. Общее физическое развитие ребенка продолжает оставаться без резких уклонений от нормы. Эмоциональная настроенность ребенка и его сон заметно нарушены. Рахит тяжелый (III степень). Резкие деформации костей и изменения со стороны мышечной, нервной и кроветворной систем, сопровождающиеся отставанием больного ребенка в психофизическом и моторном развитии, упадком питания, резкой анемией и увеличением селезенки. Течение рахита может быть острым, подострым и рецидивирующим. Острое течение характеризуется быстрым нарастанием явлений со стороны нервной системы (выраженное беспокойство, резкая потливость), костной системы (сильное размягчение костей) и биохимических показателей (повышение активности фосфатазы, гипофосфатемия). Острое течение наблюдается сравнительно часто у хорошо упитанных, но неправильно вскармливаемых детей первых месяцев жизни, получающих избыточное количество углеводов и мало бывающих на прогулках; острое течение чаще приходится наблюдать к концу зимы, в начале весны, нередко после перенесенного случайного острого заболевания, особенно часто у недоношенных детей. Подострое течение характеризуется медленным, вялым развитием процесса, со стороны костей преобладают явления остеоидной гиперплазии - хорошо выражены четки, бугры черепных костей, утолщения эпифизов трубчатых костей, а процессы остеомалятические (размягчение костей) выражены относительно слабее. Подострое течение отмечается обычно у детей, страдающих гипотрофией, при появлении первых рахитических явлений в возрасте конца первого - начала второго года жизни и при недостаточно проведенной профилактике рахита. Рецидивирующее течение, как показывает название, характеризуется повторными обострениями уже затихавшего рахитического процесса. В большинстве случаев это связано с резкими изменениями внешних условий - времени года, бытовых условий, условий питания и т. д. Обострения могут провоцироваться случайными заболеваниями, рано прерванным лечением рахита и другими отрицательными воздействиями. Факторы, влияющие на развитие рахита Факторы риска развития рахита у детей. Со стороны матери: возраст матери менее 17 лет и более 25 лет; патологическое течение беременности; недостаточно сбалансированное питание во время беременности и грудного вскармливания, сниженное потребление белка, фосфора, кальция, витаминов D, В1, В2, В6; отсутствие двигательной активности в течение беременности, недостаточное пребывание на солнце; вредные привычки у мамы. Со стороны ребёнка: недоношенность; рождение в осенне-весенне-зимний период; «крупный плод», то есть большой вес ребёнка при рождении (более 4 килограмм). Таким детям требуется больше витамина D, чем сверстникам; чрезмерная прибавка в весе в первые 3 месяца жизни; ранний переход на искусственное вскармливание; преимущественное потребление вегетарианских прикормов, недостаточное получение животного белка; неправильный уход за ребёнком (слишком тугое пеленание, мало времени на свежем воздухе); заболевания со стороны других органов и систем, в особенности - нарушение обмена веществ (цистинурия, тирозинемия), синтез активных метаболитов витамина D; синдром мальабсорбции (то есть нарушение процесса всасывания питательных веществ в кишечнике) и мальдигестии (недостаточность пищеварения); приём препаратов, обладающих противосудорожной активностью. В таком случае возникает дефицит кальция и нарушается метаболизм витамина D в печени. Профилактика рахита Профилактику рахита начинают в антенатальный и продолжают в постнатальный период, она может быть неспецифической и специфической. Антенатальная профилактику проводят всем беременным, особенно при наличии токсикоза в I и II половине беременности, экстрагенитальной патологии (печени, почек, ЖКТ, сердечно-сосудистой системы и др.)., неблагоприятных условий труда, быта. У таких женщин дети могут рождаться с признаками рахита или он проявляется рано и протекает тяжело. Неспецифическая профилактика включает следующие мероприятия: 1) соблюдение режима с чередованием труда и отдыха, достаточными двигательной активностью и пребыванием на свежем воздухе в светлое время дня (не менее 2-4 ч ежедневно в любую погоду), соблюдение личной гигиены, 2) сбалансированное питание, особенно потребление достаточного количества овощей и фруктов (микроэлементы, витамины) и белков (преимущественно в первой половине дня), 3) предотвращения заболеваний до и во время беременности или своевременное лечение в случае их возникновения. Специфическую профилактику проводят в зимнее и весеннее время года: назначают эргокальциферол, еще лучше - курс УФО (15-20 сеансов, через день). В любое время года эргокальциферол обязательно назначают беременным с токсикозом в I и II половине беременности, заболеваниями печени, почек, ревматизмом, с проявлениями гипокальциемии (судорожные подергивания и судороги, особенно икроножных, парестезии, боли в костях таза, расшатывание зубов и обострение кариозной болезни). Его суточная доза в последние 2 мес беременности - 500-1000 МЕ. Постнатальную профилактику продолжают после антенатальной, ее неспецифическая направленность является общей для всех детей: сохранение естественного вскармливания, тщательный контроль за рациональным питанием при смешанном и искусственном вскармливании, своевременное введение первого прикорма; максимальное пребывание на свежем воздухе (даже в непогоду не менее 2-3 ч в сутки), воздушные манны (летом в тени деревьев), ежедневный массаж, (продолжительность каждой процедуры - 20- 40 мин).; 6) соблюдении правил ухода, гигиены и воспитания ребенка. Роль участковой медицинской сестры в профилактика рахита Важной составляющей охраны здоровья детей является профилактика. Она заключается в воспитании здорового ребенка и предупреждении у него возможных заболеваний и нарушений развития. Большое значение имеет первичная профилактика – комплекс медико-психолого-педагогических и правовых мероприятий, направленных на сохранение и укрепление здоровья путем ликвидации или снижения влияния управляемых неблагоприятных факторов внешней и внутренней среды [28]. Основными учреждениями профилактического направления в системе обеспечения медико-санитарной помощи детям в городах являются детские поликлиники. Профилактическое направление в их работе включает следующие разделы: - антенатальная охрана плода (проведение дородового патронажа и работа с беременными женщинами); - динамический контроль над здоровьем детей (проведение плановых профилактических осмотров в декретированные возрастные периоды с целью комплексной оценки здоровья и принятия, оздоровительных мер, а при необходимости – и терапевтического воздействия); - вакцинопрофилактика; - гигиеническое воспитание и обучение населения; - подготовка детей к поступлению в детские образовательные учреждения и контроль над их адаптацией в этих заведениях [30]. В современном здравоохранении профилактическое направление реализуется по системе прогностического слежения за здоровьем ребенка. Работа осуществляется поэтапно: На прогностическом этапе проводится прогнозирование особенностей развития и риска ряда наиболее часто встречающихся заболеваний. Для этого существует целая серия прогностических алгоритмов, предусматривающих анализ факторов социального и биологического анамнеза. На диагностическом этапе осуществляется комплексная оценка здоровья по основным критериям: уровню физического и нервно-психического развития, резистентности, реактивности, наличию заболеваний. На оздоровительном этапе осуществляются немедикаментозные назначения, способствующие нормальному развитию и тренировке защитных сил организма, а также назначения, соответствующие возрасту. Корректирующий этап имеет место в случае нарушения здоровья. Эффективность первичной профилактики заболеваний у детей раннего возраста значительно возрастает при принятии мер, начиная с антенатального периода развития ребенка. Эффективное формирование его здоровья невозможно без учета состояния здоровья матери, поэтому медицинская помощь по рождению здорового ребенка должна осуществляться в условиях единого акушерско-терапевтическо-педиатрического комплекса (АТПК), представляющего собой объединение учреждений акушерской, общелечебной и педиатрической сети на основе функционального, административного и смешанного типа комплексирования [9]. Педиатрическая служба принимает участие в охране здоровья плода путем проведения дородового врачебно-сестринского патронажа, в процессе которого решаются две задачи: - выявление факторов риска социально-биологического анамнеза и оценка их направленности на возможное формирование патологии будущего ребенка в раннем возрасте (прогноз групп риска); -проведение антенатальной профилактики прогнозируемой патологии. Дородовый патронаж. Первый дородовый патронаж проводится врачом-педиатром и медицинской сестрой педиатрического участка через десять – двенадцать дней после получения сигнала из женской консультации о постановке беременной на учет. Задачи первого патронажа: Выявление факторов риска (сбор и оценка данных генеалогического, биологического и социального анамнезов); Прогноз состояния здоровья и развития будущего ребенка (группы риска); Проведение прогноза и профилактики гипогалактии; Информирование беременной о выявленном у будущего ребенка риске; Подбор рекомендаций по профилактике реализации выявленного риска (санитарно-гигиенические условия, режим дня и питание беременной женщины); Гигиеническое обучение и воспитание будущих родителей (пропаганда здорового образа жизни, положительный психологический настрой на рождение ребенка, формирование мотивации на длительное грудное вскармливание, посещение занятий в «Школе будущих родителей»); Определение срока второго дородового патронажа. Медицинская сестра осуществляет патронаж беременной на дому и решает часть перечисленных задач. Это социальный патронаж, его целью является: выяснение условий быта и труда будущей матери, состояния ее здоровья, наличия вредных привычек у неё и у отца будущего ребенка. Медицинская сестра обращает внимание: на самочувствие беременной; сон, аппетит; дает рекомендации по режиму труда и отдыха; питанию, гигиене; ношению одежды и обуви; особое внимание уделяется беседе с беременной, ее мужем и близкими родственниками о создании в семье спокойной, доброжелательной обстановки. По окончании патронажа медицинская сестра приглашает беременную посетить участкового педиатра, кабинет здорового ребенка в детской поликлинике и занятия в «Школе матерей», где будущая мать познакомится с правилами ухода за малышом. Участковый врач-педиатр, получив сведения из сестринского патронажа и обменной карты беременной, оценивает степень и направленность риска у будущего ребенка, разрабатывает комплекс соответствующих профилактических мер. Педиатр вносит свое заключение в обменную карту беременной, рекомендации не медикаментозного характера адресует непосредственно будущей матери, а его медикаментозные назначения выполняются в женской консультации акушером-гинекологом с учетом установленной педиатром группы риска и данных им рекомендаций. Второй дородовый патронаж осуществляется участковым педиатром и медсестрой на 30-й неделе беременности в период начала декретного отпуска женщины. Цель второго патронажа – контроль выполнения назначений врача женской консультации и педиатра, переоценка факторов и направленности риска, коррекция рекомендаций. Особое внимание уделяется посещению беременной «Школы матерей» и занятиям по психопрофилактической подготовке к родам. Задачами второго патронажа являются: переоценка факторов и направленности риска (получение информации о течении беременности, перенесенных заболеваниях, применении медикаментов, изменении условий труда, быта, уточнение предполагаемого срока родов); контроль выполнения предшествующих назначений и их эффективности; проведение повторного прогноза гипогалактии и ее профилактика; коррекция рекомендаций в соответствии с выявленным риском; гигиеническое обучение и воспитание будущих родителей (подготовка молочных желез к лактации, подготовка семьи к встрече новорожденного). После выполнения каждого патронажа заполняется бланк-схема. Антенатальная профилактика. Антенатальная профилактика рахита проводится до рождения ребенка — во время беременности и даже при ее планировании. Организм ребенка примерно на 7-м месяце внутриутробного развития начинает активно запасаться витаминами, в том числе и витамином Д. Это вещество депонируется в жировой и мышечной ткани, в печени. Следовательно, в этот период беременная женщина должна особое внимание уделить своему питанию и образу жизни. Профилактика рахита во время беременности основана на следующих принципах: регулярное наблюдение в женской консультации; достаточное пребывание на свежем воздухе (пешие прогулки); регулярное полноценное питание; начиная с 32-й недели беременности, врач может порекомендовать прием профилактических доз витамина D; женщинам из группы риска (с заболеваниями почек, печени, эндокринной системы) рекомендуется принимать витамин D в более высоких дозах; употребление по назначению врача поливитаминных и минеральных комплексов для беременных (большинство из них содержат витамин D); предупреждение простудных и других инфекционных заболеваний во время беременности. Важно: недопустимо употребление витамина Д при беременности без назначения врача. Только специалист может подобрать адекватную дозу с учетом срока беременности, наличия сопутствующей патологии и других факторов. Раннее начало приема больших доз препарата может привести к отложению кальция в плаценте. [5] Патронаж новорожденных и детей в возрасте до трех лет Патронаж новорожденного ребенка в течение первого месяца жизни проводится врачом-педиатром и медицинской сестрой педиатрического участка. Кратность посещений определяется региональными нормативами. В городе Сургуте в «СГКП №2ДП» медицинская сестра посещает новорожденного 4-5 раз. Цель такого патронажа состоит в оказании помощи матери при организации и проведении ухода за новорожденным. Важно научить ее правильно выполнять манипуляции по уходу за ребенком. Во время проведения первичного патронажа новорожденного медицинская сестра получает от врача ряд конкретных указаний по особенностям наблюдения за данным ребенком. Когда ребенку исполняется один месяц, мать и дитя приглашают посетить участкового педиатра в поликлинике. Постнатальная профилактика Профилактика рахита у грудничков проводится с первых дней после рождения. Большое значение имеют регулярные прогулки с ребенком на свежем воздухе, воздушные и солнечные ванны. Но при солнечной летней погоде надо следить, чтобы ребенок не перегревался и не находился под солнцем слишком долго. Для профилактики рахита в летнее время достаточно оставить открытыми ножки и ручки малыша. На голову обязательно надо надевать панамку или косынку. Сначала длительность пребывания на солнце следует ограничить 3-5 минутами, постепенно время увеличивается до получаса. Полезны также воздушные ванны. Ребенка раздевают и оставляют полежать голеньким. Но нельзя при этом допускать сквозняков. Такие процедуры можно проводить в теплое время года на террасе или балконе, в проветренном помещении. Температура воздуха должна быть комфортной [3]. Диета ребенка для предупреждения рахита. Одним из важнейших мероприятий по профилактике рахита является полноценное питание ребенка. Лучшей пищей для малыша первого года жизни считается грудное молоко матери. Оно имеет все необходимые микро- и макроэлементы, белки и витамины, в том числе кальций и витамин D. Выяснено, что дети на грудном вскармливании заболевают рахитом намного реже, чем получающие молочные смеси. Если грудное вскармливание невозможно, то необходимо индивидуально подобрать ребенку адаптированную смесь. Это может сделать только врач педиатр. Рахит у новорожденных можно предупредить также правильным введением прикорма. В диете должно как можно меньше быть мучных изделий и сладостей. Основу питания должны составлять овощи и фрукты, каши. Витамин D содержится в куриных желтках, поэтому с 7 месяцев, а иногда и раньше, в рацион ребенка следует добавлять этот продукт. Сначала начинают с восьмой части желтка, постепенно увеличивают его количество до половины. Специфическая профилактика. Описанные меры постнатальной профилактики являются неспецифическими. Но существует и специфическая профилактика рахита. Она основана на назначении профилактических доз витамина D детям первых двух лет жизни. Особенно это актуально для детей, которые родились в осенне-зимний период. Существуют разные формы витамина D – на водной, спиртовой, масляной основе. Педиатр назначит ребенку оптимальный препарат. Чаще всего используют водные растворы, так как матери легче их давать малышу. Обычно витамин рекомендуют принимать в течение первых двух лет регулярно, за исключением солнечных месяцев (исключение – северные регионы нашей страны, в частности – наш регион) [3]. Важно: если врач назначил вашему ребенку витамин D, то давайте препарат малышу строго в соответствии с назначениями и примерно в одно и то же время каждый день. Передозировка витамина может быть опасной. Патронаж детей первого года жизни осуществляется медицинской сестрой не реже одного раза в месяц, второго года жизни – ежеквартально, третьего года жизни – два раза в год. Профилактика осуществляется путем проведения плановых осмотров в декретированные возрастные периоды. Одна из задач профилактического осмотра состоит в комплексной оценке здоровья и назначении оздоровительных мер в соответствии с возрастом ребенка. Участие медицинской сестры в профилактическом осмотре заключается в организации доврачебного этапа обследования детей: проведении антропометрии, психометрии, заблаговременном направлении ребенка к специалистам, на лабораторные и инструментальные исследования, определенные приказом №307 Минздравсоцразвития России от 28.04.2007 “О стандарте диспансерного (профилактического) наблюдения ребенка в течение первого года жизни”. Медицинская сестра дает рекомендации по вскармливанию, физическому и нервно-психическому воспитанию ребенка, проведению массажа, закаливанию, выработке гигиенических навыков, профилактике рахита. Кабинет здорового ребенка в детской поликлиники является методическим центром, где собраны все материалы по уходу за ним и воспитанию, предназначенные как для медицинских работников, так и для родителей. Медицинская сестра может участвовать в проведении профилактических осмотров на педиатрическом участке и в кабинете здорового ребёнка, способствуя повышению эффективности доврачебного этапа. Физическое воспитание детей первого года жизни включает массаж, гимнастику, закаливание. Медицинская сестра обучает мать методике их проведения. Участковая медсестра при патронажном посещении на дому контролирует правильность выполнения таких процедур. Все данные, полученные во время подобных посещений, фиксируются в истории развития ребенка. Важно, чтобы гимнастика и массаж проводились систематически с постепенным усложнением упражнений и приемов массажа. Если контроль над проведением массажа и гимнастикой недостаточен со стороны врача и медсестры, а на приемах внимание родителей не фиксируется на огромной важности физического воспитания, то эффективность описанных процедур значительно снижается. Ежемесячно, оценивая нервно-психическое развитие ребенка, медицинская сестра может давать родителям рекомендации по его стимуляции. Одним из главных разделов работы медицинской сестры педиатрического участка является гигиеническое просвещение членов семьи, особенно молодых родителей, обучение их воспитанию здорового ребенка, что подразумевает индивидуальные занятия с учетом культурного и общеобразовательного уровня семьи, психологического климата и многих других факторов. На каждом педиатрическом участке должен быть составлен годовой план санитарно-просветительной работы с населением, в соответствии с которым педиатр и медицинская сестра систематически организуют лекции и беседы. Санитарное просвещение осуществляется при проведении дородового патронажа, во время активных посещений на дому, на врачебном приеме в поликлинике, в кабинете здорового ребенка, на специальных занятиях в «Школе молодых матерей», «Школе отцов» и другие. Следует широко использовать вечера вопросов и ответов, выпуск специальных бюллетеней, оформление стендов. Таким образом, медицинская сестра педиатрического участка является важным помощником участкового педиатра в организации и проведении профилактических мероприятий, формирующих здоровье детского населения [3]. Глава 2 Исследование распространённости рахита и его профилактики в работе участковой медицинской сестры 2.1 База и методы исследования Исследование проведено на базе ОГБУЗ «Саянская городская больница» Детская поликлиника. Детская поликлиника оказывает амбулаторную помощь детям в возрасте от рождения до 18 лет. Поликлиника рассчитана на 300 посещений в смену. На территории города 10 педиатрических участков для обслуживания 9998 детского населения. В среднем на каждом участке 850–870 детей и по 50–60 детей первого года жизни. В составе поликлиники имеется отделение организации медицинской помощи детям и подросткам в общеобразовательных учреждениях, которые обеспечивают организацию медицинской помощи и профилактической работы среди детей и подростков в 7 школьных и 10 дошкольных образовательных учреждениях. В структуре детской поликлиники имеется кабинет здорового ребенка, прививочный кабинет, центр здоровья для детей, клиника, дружественная молодежи — центр оказания медицинской помощи подростковому населению. В детской поликлинике, с привлечением диагностических служб ОГБУЗ СГБ, проводится диспансеризация детей первого года жизни узкими специалистам (педиатр, невролог, ортопед, офтальмолог, отоларинголог), а также полное инструментальное и лабораторное обследование (ЭКГ, УЗИ органов брюшной полости, головного мозга, тазобедренных суставов, аудиологический скрининг на специально приобретенной для этих целей аппаратуре для детей). На 4 участках работают врачи педиатры, на 6-х фельдшера, ведущие прием детского населения. 8 врачей — педиатров имеют высшую квалификационную категорию, 2 — первую. 17 средних медицинских работников имеют высшую квалификационную категорию, 20 — первую. Заведующая педиатрическим отделением в детской поликлинике: Покровская Августа Федоровна, врач педиатр высшей квалификационной категории. Методы исследования: анализ статистических данных детской поликлиники ОГБУЗ « Саянская городская больница» Для изучения причин заболеваемости была разработана анкета для пациенток (Приложении В). Данная анкета состоит из 10 вопросов. Количество пациентов принявших участие в анкетировании 50 человек. В исследуемую группу входят: родители и дети до года. В процессе исследования были использованы следующие методы: - Методы статистической обработки результатов; - Эмпирический (анкетирование); - Интервьюирование. Для выявления методов профилактической работы проведено интервьюирование среднего медицинского персонала (участковые медицинские сестры детской поликлиники и педиатры - 10 человек). Инструктаж для участников исследования: Уважаемые респонденты! Вам будет предложен ряд вопросов, на которые вам необходимо будет ответить, от искренности Ваших ответов будет зависеть корректность полученных результатов исследования. Просьба отвечать на вопросы самостоятельно, не советуясь друг с другом. При проведении анкетирование необходимо соблюдать ряд условий обеспечивающих надежность полученных результатов. Необходимо позаботиться о том, чтобы члены группы отвечали самостоятельно, не советуясь друг с другом. Не следует торопить респондентов с ответами, переходить от ответа на один вопрос к другому только тогда, когда все участники ответили на предыдущий вопрос. 2.1 База и методы исследования Проведен анализ статистических данных по городу Саянску по распространенности заболевания рахитом за 2016-2019 годы В таблице 1 представлена численность детей обслуживаемых в детской поликлинике. Таблица 1 – Численность детей в детской поликлинике с рождения и до 4 лет
В таблице 1 видим, что рождаемость детей растёт, а болеющих детей не зарегистрировано на базе ОГБУЗ «Саянская городская больница» Детская поликлиника. 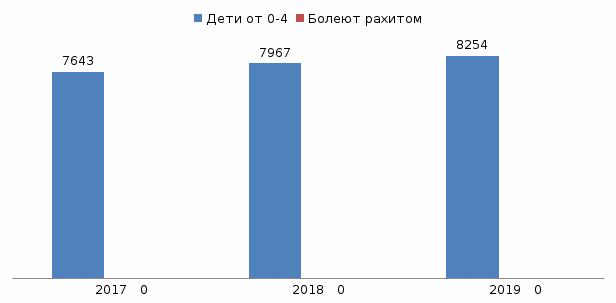 Рисунок 1 – Пациентки стоящие на диспансерном учете Исходя из рисунка 1, мы видим, что за последние три года с 2017 -2019 года, не наблюдается роста заболевания рахитом, а это значит , что беременные женщины своевременно выполняют все рекомендации врача. А также особое внимание уделяют питанию и образу жизни, принимают витамины, в комплекс которых входит витамин Д. Проведено анкетирование пациенток (Приложение В). По анкетированию придумай сама ! . Список литературы 1. Беляева. Л.М. Педиатрия: курс лекций / Л.М. Беляева. – М: Медицинская Литература, 2011. – С. 489-493. 2. Галактионова М.Ю., Неотложная помощь детям на догоспитальном этапе: Методическое пособие для врачей / М.Ю. Галактионова, Н.Ф. Денисенко. – Красноярск, 2009. – С.42. 3. Ежов Н.В. Педиатрия:/Н. В. Ежов, Е.М Русакова, Г.И Кащеева. Мн.Вш.шк. -2000.-стр.524 4. Енгибарьян Г.В. / Педиатрия с детскими инфекциями. Практикум / Серия «Средние профессиональное образование». Ростов н/Д.:2004. -576 5. Захарова И.Н. Профилактика и лечение рахита у детей раннего возраста / И.Н. Захарова, Н.А. Коровина, Ю.А. Дмитриева // Медицинский совет. 2012. - №5. – С.-145 6. Запруднов А.М. Педиатрия с детским инфекциями: учебник / А.М. Запруднов, К.И. Григорьев. - М.: ГЭОАР-Медиа, 2012. – С. 191. 7. Коровина. Н.А., Педиатрия / Н.А. Коровина, И.Н. Захарова / М. -2003-С108-110 8. Коровина Н.А., Захарова И.Н., Чебуркина А.В. Нарушение фосфорно-кальциевого обмена у детей. / Н.А Коровина. И.Н Захарова. А.В Чебуркина. - М.,- 2005-С.- 70 9. Коровина Н.А. Современные подходы к профилактике и лечению рахита у детей / Н.А. Коровина, Н.А. Захарова // Лечащий врач. -2003.-С.-30-35 10. Комаровский Е.Ю. Справочник здравомыслящих родителей. Ч. 1. Рост и развитие. Анализы и обследование. Прививки. – Харьков: Клинком; Москва: ЭКСМО,2011. - С. - 115. 11. Мальцев С.В. Роль дефицита витамина D у детей раннего возраста. Вопросы охраны матери и детей / С.В. Мальцев, В.Б. Спиричев, Э.М Шакирова. – М.,1987. – С. 35-38. 12. Майданник В.Г. Педиатрия: Учебник для студентов высших медицинских учебных заведений III—IV уровней аккредитации / В.Г. Майданник. – 3-е изд. — Харьков: Фолио, 2006. — С. 6—7. 13. Новиков П.В. Рахит и наследственные рахитоподобные заболевания у детей / П.В. Новиков. – М.: Триада –X, 2006. - С. 336. 14. Неудахин Е.В. Педиатрия / Е.В. Неудахин, А.В. Агейкин. — М., 2003- С. 95-98. 15. Неверо Е.Г. Актуальность проблемы рахита и пути её решения / Е.Г. Неверо // Медицинские новости. -2005. -№8-С.-2-6 16. Спиричев В.Б. Витамины, витамин подобные минеральные вещества / М.: КРКА 2004. -С.250 17. Струков В.И. Рахит и остеопороз. - Пенза.2004. -С-40-48. 18. Спиричев В.Б. Роль витаминов и минеральных веществ в онтогенезе и профилактике остеопении у детей. // Вопросы детской диетологии. 2003:№1.-С.-40-49 19. Семин С.Г. Перспективы изучения биологической роли витамина D / С.Г. Семин, Л.В. Волков, А.Б. Моисеев // Педиатрия. -2012-№2,-С.-122-130 20. Туш Е.В. - Рахит и рахитоподобные заболевания, Н. Новгород, 2007, С.-3-97 21. Усова И.Н. Справочник участкового педиатра-Беларусь,2010. -С.128 22. Шилин Д.Е. Минеральный гомеостаз и костный метаболизм в организме беременной, плода, ребенка. / Д.Е. Шилин. В.Б. Спиричев / Остеопороз и остеопатии. -2006-№2-С.26-32 23. Шилин Д.Е., Молоко как источник кальция в питании современных детей и подростков. / Педиатрия. Журнал им. Г.Н. Сперанского. -2006-Т.85.-№2-С.68-74. 24. Шилин Д.Е., (в авторском коллективе). Научно-практическая программа «Дефицит кальция и остеопенические состояния у детей: диагностика, лечение, профилактика» Международный фонд охраны здоровья матери и ребенка / Д.Е. Шилин. -2006. - С.-48 25. Шабалова Н.П. Учебник Детские болезни. - Санкт-Петербург, 2009. -С.567 26. Шабалов Н.П. Детские болезни. – СПб.2002. -Т.1.-С.-224-247 27. Шилов В.Н. Большая медицинская энциклопедия. / В.Н. Шилов, А.Г. Елесеев, Т.В. Гитун. - М.: Эксмо, 2011. -864 28. Шилин Д.Е., Современная стратегия преодоления дефицита кальция и витамина D у детей и подростков с позицией профилактики остеопении и переломов. //Вопросы практической педиатрии-2006. -Т.1.-№2.-С.50-56. 29. Щеплягина Л.А., Моисеенко Т.Ю. Кальций и кость: профилактика и коррекция нарушений минерализации костной ткани. Consilium medicum/ Л.А. Щеплягина, Т.Ю. Моисеенко. -М.; Эксмо,2003;5(6). -С.-29. 30. Юрьева В.В. Профилактика детских болезней: практикум. -Санкт-Петербург,2009. -С.25 Приложение В Анкета для родителей 1. Знаете ли Вы что такое рахит? А) да; Б) нет; 2. Откуда Вы узнали об этом заболевании? А) медработники; Б) интернет ресурсы; В) друзья, знакомые , родственники; Г) другое 3. Проводилась ли профилактика рахита в антенатальный (дородовый) период? А) да; Б) нет 4. Ребенок находился на грудном или искусственном вскармливании? А) ГВ Б) ИВ 5. В какое время года рожден ребенок? А) весна; Б)лето; В)осень; Г) зима; 6.Назначался ли Вам или вашему ребенку витамин Д? А) да; Б) нет 7. Проводился ли ребенку массаж или лечебная гимнастика на первом году жизни? А) да; Б) нет 8. Есть ли у ребёнка костные деформации? А) да; Б) нет 9.Был ли поставлен ребенку диагноз рахит? А) да; Б) нет 10. Сколько вам лет? А) 15-20; Б) 20-25; Г) 25-35; Д) 35 и старше. |
