Лекция 4 курс ПО. Бронхиальная астма у детей. Астма (asthma) означает удушье Бронхиальная астма
 Скачать 300.44 Kb. Скачать 300.44 Kb.
|
 БРОНХИАЛЬНАЯ АСТМА У ДЕТЕЙ Термин «Астма» (asthma) означает удушье Бронхиальная астма – это гетерогенное заболевание, которое характеризуется хроническим воспалением бронхов, сопровождающимся приступами затрудненного дыхания в результате спазма их гладкой мускулатуры, приводящим к обратимой диффузной обструкции бронхов, гиперсекреции слизи и отеку стенки. Этиология Генетическая предрасположенность; Пол; Ожирение; Аллергены; Респираторные инфекции; Курение табака; Питание; Факторы антенатального и перинатального периодов; Воздушные поллютанты  Физическая нагрузка; Изменения погоды; • Стрессы. Эмоциональные нагрузки. АЛЛЕРГЕНЫ ЭКЗОАЛЛЕРГЕНЫ Домашняя пыль Пыльца растений Шерсть животных Хитиновый покров членистоногих Продукты питания и т.д. ЭНДОАЛЛЕРГЕНЫ Ткань хрусталика глаза, печени, почек и других органов ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ : АТОПИЯ, ГИПЕРРЕАКТИВНОСТЬ БРОНХОВ, ОТЯГОЩЕННАЯ ПО АЛЛЕРГИИ НАСЛЕДСТВЕННОСТЬ ФАКТОРЫ, УСУГУБЛЯЮЩИЕ ВОЗДЕЙСТВИЕ АЛЛЕРГЕНА: ПОЛЛЮТАНТЫ, НЕРАЦИОНАЛЬНОЕ ПИТАНИЕ ТРИГГЕРЫ: Генетические факторыГены, ответственные за развитие БА, локализуются в разных хромосомах, включая 3, 4, 5, 9, 11, 12, 13, 14; ПАТОГЕНЕЗПриступ БА является следствием аллергической реакции бронхов на аллерген; В развитии аллергической реакции различают три стадии: Иммунологическую Патохимическую Патофизиологическую ПАТОГЕНЕЗВажную роль в патогенезе приступа БА принадлежит нейроэндокринной системе: Во время приступа усиливается активность надпочечников, повышается выделение норадреналина, адреналина и глюкокортикостероидных гормонов. Повышается активность парасимпатического отдела ВНС. Увеличение тонуса симпатикоадреналовой системы приводит к тахикардии, повышению АД, высокой концентрации адреналина и норадреналина в крови. Вовлекаются стволовые и гипоталамические структуры головного мозга. КЛАССИФИКАЦИЯ По форме: аллергическая неаллергическая По тяжести: легкая среднетяжелая тяжелая Периоды: - обострения: Приступ удушья Астматический статус - ремиссии КЛИНИЧЕСКАЯ КАРТИНА• Типичный приступ – Продолжается в течение 3-7 дней и более; – В течение приступа выделяют 3 периода: Период предвестников; Приступ удушья; Послеприступный период. ПЕРИОД ПРЕДВЕСТНИКОВПродолжительность 1-3 дня; Изменение поведения: раздражительность, высокая подвижность, капризность или наоборот – вялость, малоподвижность. Быстрый переход от бурной подвижности к вялости; Жалобы на общую слабость, быструю утомляемость, головную боль, зуд кожных покровов, щекотание в полости носа, першение в горле; М.б. субфебрильная температура. • Объективно: бледность; гипергидроз; одутловатость лица, губ; тревога, блеск глаз, расширение зрачков, м.б. легкий экзофтальм; язык «географический», м.б. обложен белым налетом; – заложенность носа, насморк с обильными выделениями, зуд полости носа. м.б. чихание и покашливание; в легких при перкуссии – небольшой коробочный оттенок звука, при аускультации – единичные рассеянные сухие хрипы на вдохе и выдохе; умеренная тахикардия, небольшое повышение АД сист.; – м.б. диспепсический стул и учащенное мочеиспускание. ПРИСТУП УДУШЬЯ Экспираторная одышка Приступообразный кашель с тягучей прозрачной мокротой Чувство нехватки воздуха Вздутие грудной клетки Свистящее дыхание В наиболее тяжѐлых случаях - удушье Объективно: • При аускультации – свистящие хрипы (иногда при форсированном выдохе), удлинение выдоха Спирометрия (для детей >5 лет) • Наиболее доступны и воспроизводимы объѐм форсированного выдоха за 1 с (ОФВ) и ПОС. Обычно при спирометрии выявляют сниженную или нормальную форсированную жизненную ѐмкость лѐгких (ФЖЕЛ), уменьшение ОФВ, соотношения ОФВ,/ФЖЕЛ и ПОС Тесты с бронхолитическим препаратом, физической нагрузкой и метахолином Проба с бронхолитическим лекарственным средством считают положительной при увеличении ОФВ, более чем на 12% через 15-20 мин после применения бронхолитического средства. Степень гиперреактивности бронхов оценивают с помощью теста с физической нагрузкой на велоэргометре, вызывающего снижение ОФВ, на 20%. Пикфлоуметрия • При пикфлоуметрии ПОС определяют в течение 2-3 нед минимум дважды в день (утром и вечером), а также после приѐма больным бронхолитического средства, что позволяет оценить вариабельность бронхиальной проходимости и проследить тенденции в течении заболевания. Анализ мокроты • В мокроте определяют большое количество эозинофилов, кристаллы Шарко-Лейдена (шестигранной или игловидной формы, содержащие высвобождаемую из эозинофилов лизофосфолипазу), спирали Куршманна (слепки слизи с просвета дыхательных путей) и тельца Креола (скопления эпителиальных клеток). анализ периферической крови кожные аллергические пробы определение общего содержания IgE специфических IgE газовый состав крови при необходимости - рентгенография органов грудной клетки ЛЕЧЕНИЕПрепараты для быстрого купирования симптомов:Короткодействующие В2-агонисты (КДБА) – сальбутамол; Антихолинергические препараты – ипратропия бромид; Средства поддерживающей (базисной, противовоспалительной) терапииИнгаляционные кортикостероиды (ИГКС) – будесонид и др.; Антагонисты лейкотриеновых рецепторов (АЛТР) – монтелукаст; Длительно действующие агонисты В2-адренорецепторов (ДДБА) – салметерол, формотерол; Теофиллины – когда др.варианты недоступны; Антогонист мускариновых рецепторов длительного действия – тиотропия бромид; Антитела к IgE – омализумаб, детям старше 6 лет при тяжелой БА, при отсутствии контроля;  Человеческие рекомбинантные моноклональные антитела – дупилумаб, старше 12 лет при тяжелой БА, при отсутствии контроля. СХЕМА ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ При лечении БА применяют принцип ступенчатой терапии, т.е. использование медикаментозных средств в чѐткой зависимости от тяжести заболевания. Дозу и частоту приѐма препаратов повышают по мере увеличения тяжести болезни или уменьшают при купировании симптомов. Ступенчатая терапия у детей 5 лет и младше  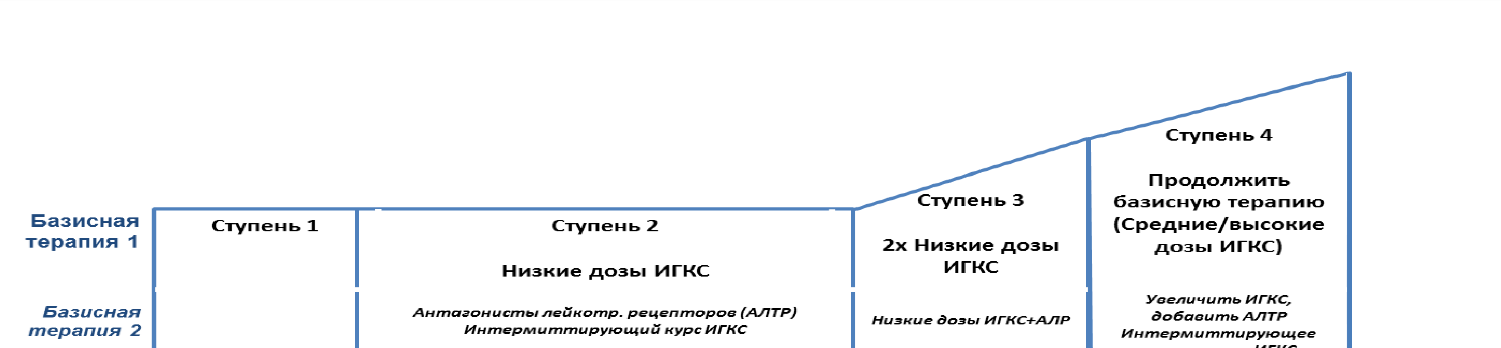 Немедикаментозная терапияОграничение воздействия аллергена; Минимизировать пребывание на открытом воздухе в период цветения; Ограничение контакта с табачным дымом; АСИТАллерген-специфическая иммунотерапия (АСИТ) – патогенетический тип лечения, направлена на развитие устойчивой толерантности. Профилактическое действие в отношении перехода аллергического ринита в астму и развития повышенной чувствительности к дополнительным аллергенам. Проводит АСИТ аллерголог-иммунолог. Рекомендована при контролируемой БА легкого и среднего течения, с 5 лет, проводится вне обострения болезни. Лечение обострения БАПоказания к госпитализации неэффективность лечения в течение 1-3 ч на догоспит. этапе; тяжелое обострение БА, астматический статус; невозможность продолжения плановой терапии дома; плохие социально-бытовые условия; более двух обращений за медицинской помощью в последние сутки или более трех в течение 48 ч; более 8 ингаляций КДБА за последние 24 часа. наличие сопутствующих тяжелых соматических и неврол. заболеваний (сахарного диабета, эпилепсии и др.); тяжелые обострения в анамнезе; Пациента транспортируют в положении сидя в условиях кислородотерапии. Лечение обострения БАЭкстренно начать ингаляционную терапию с 2- 4 доз КДБА, сальбутамола для ингаляций через небулайзер - 1,0-2,5 мл на ингаляцию; В случае отсутствия сальбутамола рекомендован комбинированный препарат (фенотерол + ипратропия бромид) детям до 6 лет (масса тела до 22 кг) - 0,1 мл (2 кап)/кг массы тела, не более 0,5 мл (10 капель), 6—12 лет — 0,5—2,0 мл (10—40 капель), старше 12 лет — от 1 мл до 2,5 мл (20-50 капель); Разведение в чашечке небулайзера осуществляют изотоническим раствором натрия хлорида до общего объема 3-4 мл. Кислородотерапия; Мониторинг насыщения крови кислородом (SaO2); Проводить оценку эффективности бронхолитической терапии через 20 мин. Положительный эффект: уменьшение одышки; улучшение проведения дыхания при аускультации; увеличение показателей пиковой скорости выдоха на 15% и более. В случае если приступ БА купирован, ребенка можно оставить дома, сообщив о нем в детскую поликлинику по месту жительства, и рекомендовать применение ингаляционных бронхолитиков по потребности, а также удвоение дозы базисной терапии и элиминацию триггеров. При недостаточном эффекте и ухудшении состояния пациента рекомендована госпитализация. ИГКС в очень высоких дозах через небулайзер - суспензии будесонида в дозе 1-1,5 мг. Назначение системных ГКС преднизолона: 1–2 мг/кг/сут, до 20 мг у детей до 2 лет; до 30 мг у детей в возрасте от 2 до 5 лет; до 40 мг в возрасте 6-11 лет старше 12 лет составляет максимум 50 мг В течение 3–5 дней (максимально – до 7 дней). При тяжелом приступе БА, при анафилаксии или ангиоотеке рекомендовано в/в медленное введение эпинефрина в дозе 0,01 мг/кг (0,1 мл/кг в разведении 1:1000) максимально до 0,3мг, при необходимости – повторить каждые 15 минут до 3-4 раз или каждые 4 часа. В случае перехода тяжелого затяжного приступа БА в стадию декомпенсации рекомендована интубация трахеи и ИВЛ со 100% кислородом. |
