Б экзаменационный билет 16
 Скачать 1.4 Mb. Скачать 1.4 Mb.
|
|
Б Экзаменационный билет № 16 1. Патанатомия: Ситуационная задача №1 Через 10 часов после начала загрудинных болей и выявления на ЭКГ изменений, характерных для инфаркта, больной, 65 лет, внезапно умер. Вопросы: 1. В какой стадии инфаркта миокарда наступила смерть больного? 2. Возможна ли макроскопическая диагностика инфаркта в этой стадии? 3. Назовите возможные причины смерти больного в эту стадию. Ответы: 1. Смерть больного наступила в стадии инфаркта миокарда – ишемической. 2. Макроскопическая диагностика инфаркта в этой стадии возможна с помощью солей тетразолия или теллурита калия. Для определения очагов острого ишемического повреждения в ранней стадии используется окраска по ЛИ (ГОФП-метод). ГОФП-методом «подкрашиваются» кардиомиоциты, имеющие контрактурные повреждения (участки контрактур кардиомиоцитов имеют вид мелких очагов фуксинофилии, соседние участки релаксации кардиомиоцитов будут бледно-зелеными), что позволяет гистологически выявлять диагностически важные контрактуры кардиомиоцитов при ушибах сердца, воздействии на рефлесогенные зоны без проведения поляризационной микроскопии. На ранних стадиях (до развития некроза) ишемического «повреждения» миокарда различного генеза, появившийся фуксинофильный субстрат в цитоплазме кардиомиоцитов окрашивается в красный цвет различных оттенков на фоне желто-зеленоватого или желтокоричневатого интактного миокарда. Результаты окраски миокарда в состоянии некроза являются недостоверными, так как в данном случае фуксинофильный субстрат исчезает, наиболее вероятна ложноотрицательная окраска. Данный метод, кроме очагов ишемического «повреждения» миокарда, выявляет также фибрин, рубцовую ткань и эластические волокна, что дает возможность проводить комплексную оценку состояния сердечной мышцы. 3. Возможные причины смерти больного в эту стадию: острая левожелудочковая недостаточность, фибрилляция желудочков, кардиогенный шок. Постоянная желудочковая аритмия (1) уменьшение сердечного выброса; (2) застой крови в сосудах малого круга кровообращения и смерть в результате отека легких, (3) фибрилляция сердца; (4) разрыв сердца (гораздо реже). 2. Патфизиология: Расскажите какие механизмы наследственной предрасположенности приводят к развитию первичной артериальной гипертензии По мере уменьшения степени родства снижается и степень генетического риска. Чем меньше возраст пациента, в котором у него возникла артериальная гипертензия, тем выше риск заболевания у членов его семьи. Наследственная предрасположенность особенно ярко проявляется в пубертатном, молодом и зрелом возрасте. У лиц старше 70 лет генетический риск развития заболевания значительно уменьшается и практически приближается к общепопуляционному. Наследственная предрасположенность к развитию заболевания реализуется под воздействием средовых факторов, но признание роли внешних факторов в повышении заболеваемости артериальной гипертонией не уменьшает важной роли генетических факторов риска. 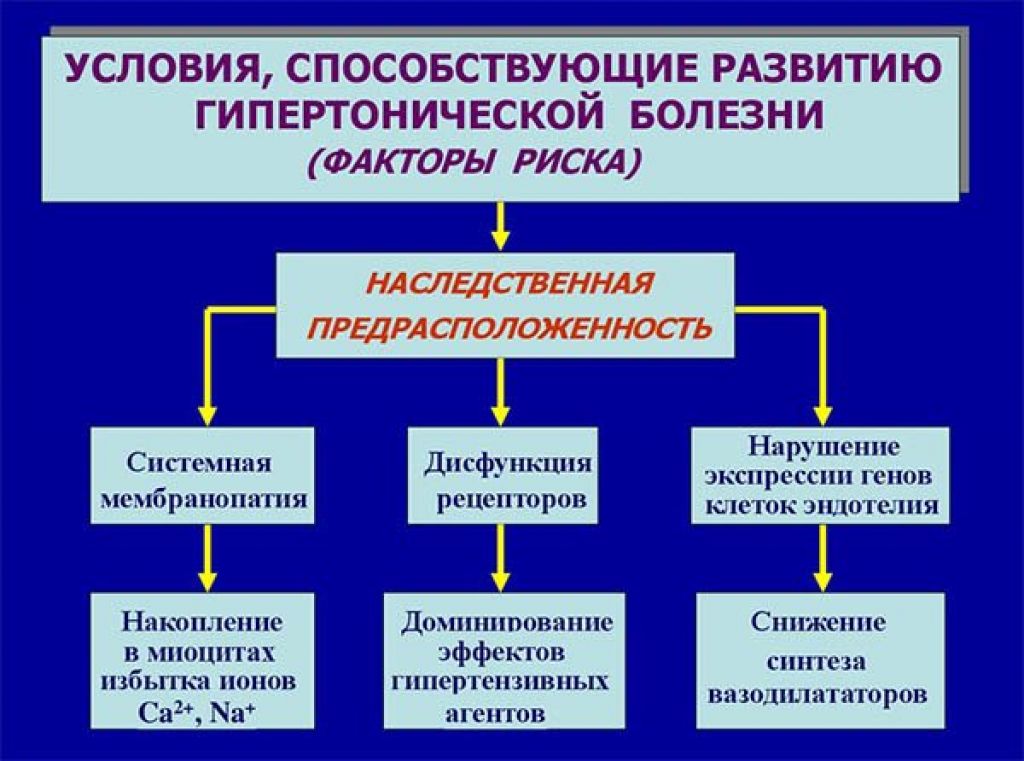 3. Пропедевтика внутренних болезней: Механизм развития цианоза при заболеваниях сердечно-сосудистой системы.  4. Фармакология: Кислота никотиновая. Механизм действия, основные фармакологические эффекты и показания к применению. Никотиновая кислота является специфическим противопеллагрическим средством. Оказывает выраженное непродолжительное сосудорасширяющее действие, улучшает углеводный и азотистый обмен, обладает гиполипидемической активностью, снижает содержание общего холестерина, липопротеидов низкой плотности, триглицеридов, повышает содержание липопротеидов высокой плотности, улучшает микроциркуляцию. В организме никотиновая кислота превращается в никотинамид, который связывается с коэнзимами кодегидразы I и кодегидразы II (НАД и НАДФ), переносящими водород. Участвует в метаболизме жиров, протеинов, аминокислот, пуринов, тканевом дыхании, гликогенолизе, синтетических процессах. Восполняет дефицит витамина РР (витамина В3). Оказывает вазодилатирующее действие на уровне мелких сосудов (в т.ч. головного мозга), улучшает микроциркуляцию, оказывает слабое антикоагулянтное действие (повышает фибрииолитическую активность крови). гиповитаминоз РР, авитаминоз РР (пеллагра); в составе комбинированной терапии: при ишемическом инсульте; облитерирующих заболеваниях сосудов конечностей (облитерирующий эндартериит, болезнь Рейно); неврите лицевого нерва; сахарном диабете, в т.ч. его осложнениях (диабетическая полинейропатия, микроангиопатия); болезнь Хартнупа (наследственное заболевание, сопровождающееся нарушением усвоения некоторых аминокислот, в т.ч. триптофана). Б Экзаменационный билет № 17 1. Патанатомия: Ситуационная задача №2 У больного 48 лет, длительное время страдавшего стенозирующим атеросклерозом коронарных артерий, внезапно возникло чувство тяжести за грудиной, интенсивные боли сжимающего характера в области сердца, не купирующиеся нитроглицерином. На ЭКГ – мерцательная аритмия. Несмотря на проводимую терапию, наступила смерть больного. На вскрытии на передней стенке левого желудочка, верхушке и межжелудочковой перегородке на разрезе определяется участок неправильной формы серо-красно-желтоватого цвета, размерами 6х5 см, захватывающий все слои стенки сердца. Вопросы: От какого заболевания наступила смерть больного? Назовите вид заболевания в зависимости от поражения слоев стенки сердца в данном случае. По каким еще принципам классифицируют данное заболевание? Назовите возможные причины данного заболевания. Наиболее частые смертельные осложнения данного заболевания. Ответы: 1. Смерть больного наступила от инфаркта миокарда. 2. Трансмуральный. 3. По локализации, по времени возникновения. 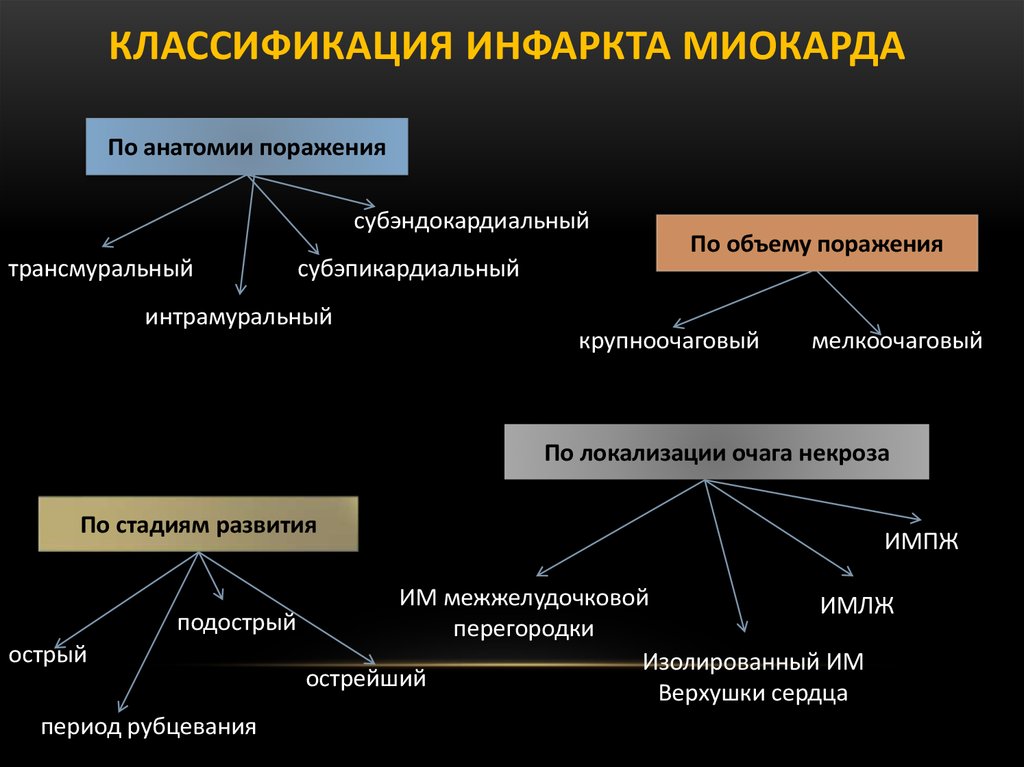 4. Причины данного заболевания: тромбоз, тромбоэмболия, спазм коронарных артерий. 5. Наиболее частые смертельные осложнения данного заболевания: острая сердечно-сосудистая недостаточность, кардиогенный шок, нарушение ритма, разрыв сердца с гемоперикардом. 2. Патфизиология: Объясните механизм развития артериальной гипертензии при ишемии почек Сужение почечной артерии приводит к тому, что в ней снижается кровяное давление. Вследствие чего активируется ренин-ангеотензин-альдостероновая система (РААС). Система РААС повышает артериальное давление, для того, чтобы поддерживать нормальное кровяное давление в почках. При постоянной активации РААС системы повышается артериальное давление.  3. Пропедевтика внутренних болезней:Механизм развития боли в области сердца при синдроме хронической коронарной недостаточности. Типичный приступ загрудинных болей, как правило, воз-никает при уменьшении просвета венечного сосуда более, чем на 75% и поражении двух или трех коронарных артерий. Отсутствие ишемических нарушений в миокарде при меньших изменениях просвета венечных сосудов обусловлено защитным механизмом, гарантирующим получение миокардом нормаль-ного количества кислорода даже при уменьшении кровотока в три раза в результате возрастания полноты отдачи кислорода гемоглобином. Возникновение боли при нарушении коронарного крово-обращения объясняется появлением гипоксии миокарда, веду-щей к накоплению молочной и аденозинфосфорной кислоты, неорганического фосфора, уменьшению содержания внутри-клеточного калия и накоплению натрия. Продукты нарушенного обмена вызывают раздражение интерорецепторов миокарда и адвентиции коронарных сосудов. Импульс раздражения по типу висцеро сенсорного рефлекса передается сегментарно в составе задних корешков и спинальных ганглиев (С8, Д2, Д3, Д4) в задние рога спинного мозга, а затем в область таламуса, где формируется болевая доминанта. Эта реакция находит свое отражение в центрах коры головного мозга. В связи с тем, что в составе задних корешков спинного мозга проходят сенсорные нервные волокна кожной рецепции, раздражение с которых также передается в таламус, болевое ощущение проецируется на периферию соответственно зонам Захарьина — Геда (область грудины, левого плеча, внутренняя поверхность левой руки и околосердечная область). В происхождении боли важное место занимает повы-шение функционального состояния симпато-адреналовой си-стемы, что сопровождается накоплением катехоламинов в ми-окарде. При этом усиливается потребление кислорода и гипок-сия миокарда усугубляется. Аритмии и признаки сердечной недостаточности так же, как и приступы загрудинной боли, могут быть клиническими проявлениями коронарной недостаточности. В основе их про-исхождения лежат процессы ишемического (гипоксического) нарушения метаболизма, приводящие к электрической неста-бильности миокарда и уменьшению его сократительной спосо-бности. Боль в области сердца при коронарной недостаточности в большинстве случаев весьма типична. 1. Характер боли: сжимающий или давящий. 2. Локализация боли: загрудинная или в предсердечной области по левому краю грудины. 3. Иррадиация боли: в левое плечо, левую руку, левую половину шеи и головы, нижнюю челюсть, межлопаточное пространство, а иногда в верхнюю часть живота. Возможна атипичная иррадиация боли в правую лопатку, руку, ноги. 4. Связь появления болевого приступа с физической на-грузкой. 5. Длительность боли не более 10 мин с момента прекра-щения нагрузки. 6. Быстрый и полный купирующий эффект нитрогли-церина. Во время приступа больной старается быть неподвиж-ным. Кожные покровы могут бледнеть, иногда на лице вы-ступают капельки холодного пота. Выражение лица застывшее, встревоженное (испуганное), глаза широко раскрыты (страх смерти). В момент приступа загрудинных болей нередко обна-руживается тахикардия и экстрасистолия. При аускультации сердца у таких больных можно отметить приглушенность сер-дечных тонов. В ряде случаев при изменении порога интерорецеп-тивной чувствительности типичных болевых ощущений не возникает или боли вообще нет (безболевые формы коро-нарной недостаточности). 4. Фармакология: АНТИАНГИНАЛЬНЫЕ И АНТИИШЕМИЧЕСКИЕ СРЕДСТВА.Определение и классификация.  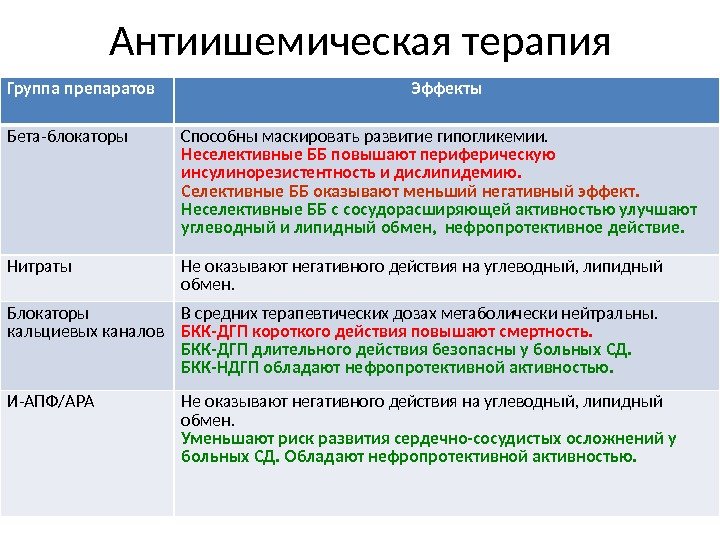 Б Экзаменационный билет № 18 1. Патанатомия: Ситуационная задача №3 Больной 80 лет, поступил в клинику с прогрессирующей сердечной недостаточностью. В анамнезе — 2 года назад трансмуральный инфаркт миокарда. При обследовании отмечено значительное расширение границ сердца, пульсация сердца в области верхушки, одышка, кашель с ржавой мокротой, увеличение размеров печени, отеки. Внезапно развилась правосторонняя гемиплегия. Вопросы: 1. К какой группе относится хроническая аневризма сердца? 2. Назовите болезни, относящиеся к этой же группе заболеваний. 3. Какова частая локализация хронической аневризмы сердца? 4. Чем представлена стенка хронической аневризмы? 5. Назовите осложнения и возможные причины смерти при хронической аневризме сердца. Ответ: 1. Хроническая аневризма сердца относится к группе хронических ишемических болезней сердца. 2. Болезни, относящиеся к этой же группе заболеваний: крупноочаговый кардиосклероз, диффузный мелкоочаговый кардиосклероз, ишемическая кардиомиопатия. 3. Частая локализация хронической аневризмы сердца: передняя стенка левого желудочка, верхушка сердца. 4. Стенка хронической аневризмы представленарубцовой тканью. 5. Осложнения и возможные причины смерти при хронической аневризме сердца: хроническая сердечная недостаточность, разрыв стенки аневризмы с гемоперикардом, тромбоэмболические осложнения, повторный инфаркт миокарда. 2. Патфизиология: Объясните механизм развития артериальной гипертензии при почечной недостаточности 17 билет 3. Пропедевтика внутренних болезней: Механизм развития боли в области сердца при синдроме острой коронарной недостаточности Поскольку в абсолютном большинстве случаев ишемическая боль является основным симптомом стенокардии, ее часто называют стенокардитической или ангинозной. Иногда подобную боль называют приступом стенокардии или "сте-нокардией", что не совсем точно, так как стенокардия это не болевой симптом, а одна из самостоятельных форм ишеми-ческой болезни сердца. Ангинозные приступы делятся на легкие, средней степе-ни тяжести и тяжелые в зависимости от условий их возникнове-ния, остроты и продолжительности. Легкий болевой приступ возникает при большой физиче-ской нагрузке, мало беспокоит больного и исчезает сразу же после ее прекращения. Трудоспособность больных не наруша-ется. Болевой приступ средней тяжести легко возникает при обычных физических нагрузках (ходьба, подъем по лестнице), характеризуется классическими клиническими проявлениями, продолжается 5 — 10 мин и купируется только после приема нитроглицерина. Общее состояние больных в этот период ухуд-шается, они временно нетрудоспособны. Тяжелый болевой приступ свидетельствует об угрожаю-щем жизни больного состоянии. Ощущения боли острейшие, яркие, протекают с возбуждением и чувством "страха смер-ти". Продолжительность болевого приступа, как правило, от 10 — 15 до 30 мин. Купируются боли сочетанным парентера-льным введением препаратов с выраженным аналгетическим и нейролептическим действием. 4. Фармакология: СРЕДСТВА ПРИ ТАХИАРИТМИЯХ И ЭКСТРАСИСТОЛИЯХ.Блокаторы b-адренорецепторов: пропранолол, метопролол, атенолол.  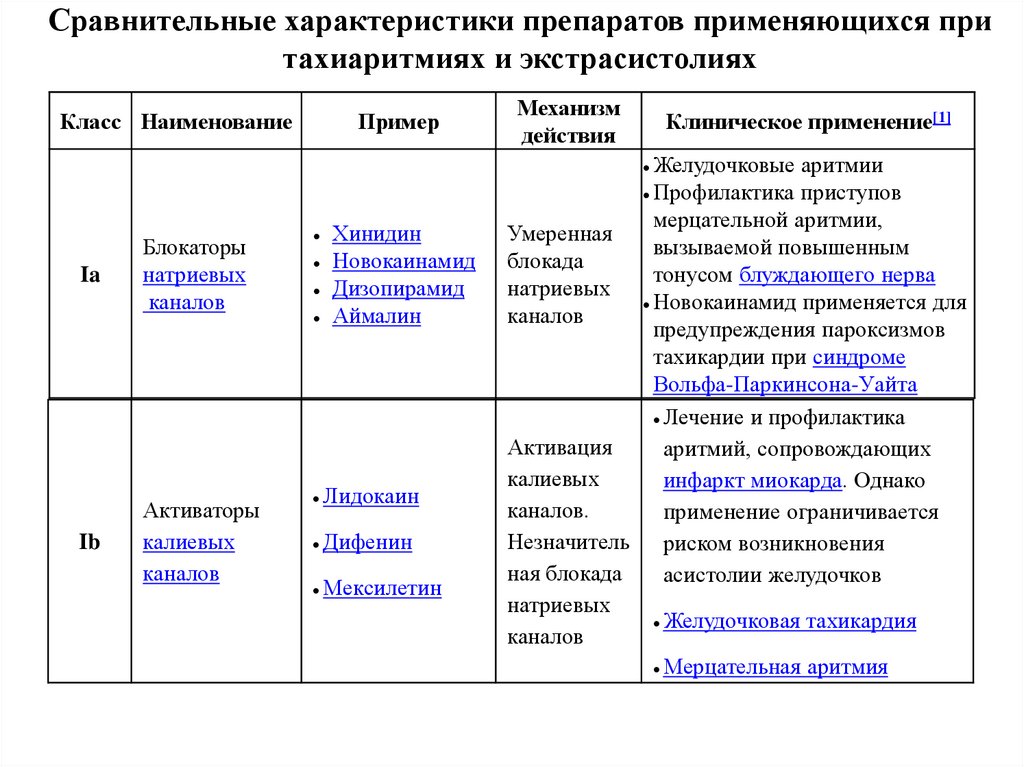  Б Экзаменационный билет № 19 1. Патанатомия: Ситуационная задача №4 В интиме аорты у умершего пожилого больного обнаружено большое количество фиброзных бляшек разной формы и размеров, местами изъязвленных, с наложением тромботических масс. Вопросы: 1. Речь идет о болезни, называемой Речь идет о болезни, называемой атеросклерозом. 2. Какую консистенцию имеет сформированная бляшка? Сформированная бляшка имеет плотную консистенцию. 3. Какой цвет сформированной бляшки? Цвет сформированной бляшки бело-желтый. 4. Из чего в основном состоит сформированная бляшка (до атероматоза)? Сформированная бляшка (до атероматоза) состоит в основном из липидов и соединительной ткани. 5. Какая часть аорты более поражена у данного больного? У данного больного, как впрочем, и у других аналогичных больных, более поражена часть аорты брюшная. Макропрепараты (а-в). Атеросклероз аорты с пристеночным тромбом: интима аорты с выраженными изменениями - липидными (желтого цвета) пятнами, фиброзными (атеросклеротическими) бляшками, возвышающимися над поверхностью интимы - плотной консистенции, желтовато-белого цвета; видны осложненные поражения - множественные изъязвления атеросклеротических фиброзных бляшек, пристеночные тромбы с характерной гофрированной поверхностью (б, 1), кальциноз 2. Патфизиология: Объясните механизм развития кардиосклероза при активации РААС 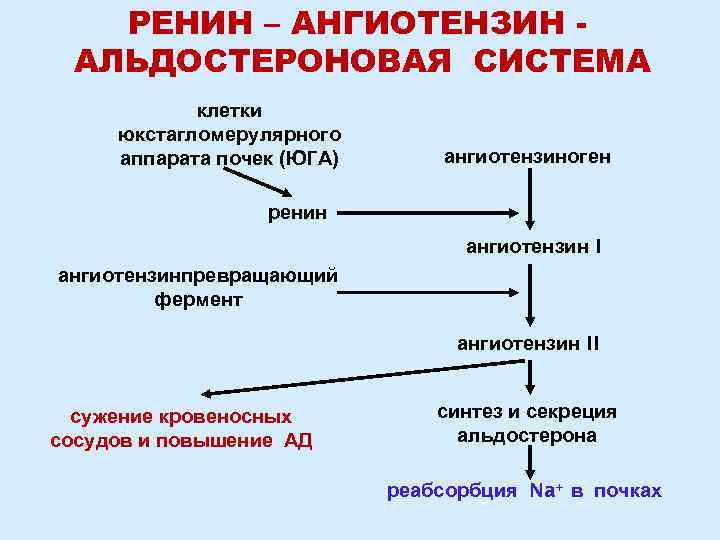  3. Пропедевтика внутренних болезней: Характеристика пульса при аортальной недостаточности При аортальной недостаточности пульс становится скорым (celer), высоким (altus), большим (magnus), что обусловлено большим пульсовым давлением, увеличенным объемом крови, поступающей в аор-ту во время систолы, и значительным возвратом крови в полость левого желудочка во время диастолы. 4. Фармакология: СРЕДСТВА ПРИ ТАХИАРИТМИЯХ И ЭКСТРАСИСТОЛИЯХ.Блокаторы калиевых каналов: амиодарон, соталол.  |
