Бедренные грыжи, Бупин 514гр. Бедренные грыжи
 Скачать 140 Kb. Скачать 140 Kb.
|
|
ФГБОУ ВО ОрГМУ Минздрава России Кафедра госпитальной хирургии РЕФЕРАТ Тема: «Бедренные грыжи» Выполнил студент: 514 группы Бупин Р. С. Проверил: асс. кафедры Иванников А. О. Оренбург, 2020 г. Содержание Введение...................................................................................................................3 Глава 1......................................................................................................................4 Глава 2......................................................................................................................6 Глава 3......................................................................................................................9 Приложение............................................................................................................12 Заключение.............................................................................................................15 Список литературы................................................................................................16 Введение Бедренная грыжа (hernia femoralis) – это выхождение органов брюшной полости через бедренный канал, локализующийся в верхней трети бедра в участке скарпова (бедренного) треугольника (рис. 1). Бедренными грыжами страдают главным образом женщины (до 88%), чему способствуют широкий развернутый таз, большие размеры бедренного кольца, горизонтальное расположение внутреннего и наружного отверстий бедренного канала, беременности. По частоте возникновения бедренные грыжи занимают второе место после паховых грыж и составляют от 5 до 25 % всех грыжевых образований. Данный вид грыж склонен к частому ущемлению (в 20-79 %). Глава 1 Анатомия бедренной области Между пупартовой связкой и горизонтальной ветвью лобковой кости находится пространство, разделенное lig. ileopectineum на 2 части: внутреннюю (lacuna vasorum) и наружную (lacuna musculorum) (рис. 2; А, Б). Через внутреннюю лакуну проходят бедренные артерия и вена, а через наружную – мышцы и бедренный нерв. В медиальной части внутренней лакуны берет начало бедренный канал, образованный двумя листками широкой фасции бедра (рис. 2, В). Указанные грыжи выходят через бедренный канал, имеющий два отверстия: внутреннее – annulus femoralis profundus и наружное – подкожное кольцо, называемое hiatus saphenus. Классификация бедренных грыж Обычно бедренная грыжа выходит на бедро через бедренный канал. В зависимости от того, через какую лакуну выходит грыжевой мешок, различают (рис. 3): Надсосудистую грыжу – грыжевой мешок выходит между бедренными сосудами и подвздошно-лонным трактом. Наружную бедренную грыжу (Гессельбаха) – выходит через мышечную лакуну кзади от подвздошно-лонного тракта. Грыжу лакунарной связки – выходит через дефект лакунарной связки. Гребешковую грыжу (Клоке) – грыжа, проходящая через бедренный канал между волокнами апоневроза Гребешковой мышцы. Позадисосудистую грыжу (Серафини) – грыжа, проходящая сзади от бедренных сосудов. Грыжу Купера (бедренная грыжа с несколькими грыжевыми мешками) – грыжа, при которой, кроме основного грыжевого мешка, в бедренном канале имеется грыжевой мешок и в другом месте (в запирательном отверстии и т. п.). Содержимым бедренной грыжи чаще бывают сальник и петли тонкой кишки, реже – другие органы. Нередко грыжевой мешок у женщин проникает в большую половую губу. Глава 2 Клиника и диагностика Как правило, клиническое течение бедренной грыжи бессимптомно. Иногда больные жалуются на боли в животе и паховой или бедренной зоне, наличие выпячивания в паховой складке или бедренной области. При физикальном обследовании определяется грыжевое образование шаровидной формы, расположенное ниже пупартовой связки в участке овальной ямки, которое уменьшается или совсем исчезает при попытках вправить его в брюшную полость и увеличивается при напряжении живота и кашле. Симптом "кашлевого толчка" положительный. При необходимости проводят дополнительные методы исследования (УЗИ, рентгенологическое). Склонность бедренных грыж к ущемлению обусловлена особенностями строения бедренного канала, внутреннее отверстие которого ограничено крепкими, малоподатливыми краями пупартовой и жимбернатовой связок и лобковой костью. Диагностика бедренных грыж более трудна, чем паховых. В 40% случаев их впервые диагностируют при ущемлении. Этому способствует сопутствующее ожирение и скудная предшествующая симптоматика. Диагноз бедренной грыжи устанавливают на основании жалоб, анамнеза и результатов физикального исследования. Дифференциальную диагностику бедренных грыж следует проводить с паховыми грыжами, лимфаденитом, туберкулезным натечником, доброкачественными опухолями (фибромы, липомы), злокачественными опухолями (саркома, лимфогранулематоз, метастазы опухолей в паховые лимфатические узлы), варикозным узлом большой подкожной вены и аневризмой бедренной артерии. Как уже было сказано выше, основным признаком при дифференциальном диагнозе бедренной и паховой грыж является отношение выпячивания к пупартовой связке (бедренная грыжа находится ниже пупартовой связки, паховая – выше). Увеличенный лимфатический узел Пирогова – Розенмюллера имеет четкие контуры со всех сторон, твердый, не уменьшается при нажатии, не увеличивается при напряжении живота. Для него не характерен положительный симптом "кашлевого толчка". При туберкулезном натечнике, являющемся следствием специфического поражения позвоночника, гной опускается по ходу подвздошно-поясничной мышцы на бедро; контуры его нечеткие, расплывчатые. Выпячивание уменьшается при поднятии ноги и сразу же возникает при ее опускании без малейшего напряжения. Увеличение выпячивания начинается снизу. Пальпаторно определяется симптом флюктуации. При ультразвуковом исследовании определяется жидкость неоднородного характера со взвесью. Обычно в анамнезе – перенесенный туберкулез, а на рентгенограммах позвоночника определяют поражение позвонков и ребер. Как правило, у этих больных наблюдается различной степени тяжести нарушение общего состояния. Липомы и фибромы нередко также локализуются в проекции скарпова треугольника. Для них характерны четкие контуры, отсутствие боли, выраженная плотность, отсутствие увеличения или уменьшения при напряжении брюшной стенки; симптом "кашлевого толчка" отрицательный. Часто бывают многочисленные липомы и фибромы другой локализации. При метастазах злокачественных опухолей в лимфатические узлы, в отличие от грыжи, состояние больных тяжелое, можно обнаружить метастазы в другие органы. В анамнезе имеются сведения о наличии злокачественного заболевания. Увеличенные узлы представляют конгломерат твердых, неподвижных образований, не уменьшающихся при нажатии, не увеличивающихся при напряжении живота; симптом "кашлевого толчка" отрицательный. Бедренную грыжу может симулировать узел большой подкожной вены в месте соединения ее с глубокой веной бедра. Узел вены, как и грыжа, может увеличиваться и становиться напряженным при натуживании живота и уменьшаться в горизонтальном положении. Однако для варикозного узла характерна мягкость выпячивания, уменьшение его при нажатии ниже контуров образования при поднятой ноге, начало заполнения выпячивания снизу, а не сверху, как это бывает при грыже. При осмотре конечности определяются расширенные вены в других ее отделах. Образование не имеет продолжения под пупартову связку, что характерно для бедренной грыжи. Аневризма бедренной артерии характеризуется плотностью выпячивания, наличием пульсации и сосудистого шума. Ущемленную бедренную грыжу необходимо дифференцировать с острым тромбофлебитом варикозного узла и острым лимфаденитом. При остром тромбофлебите определяется гиперемия, инфильтрация над выпячиванием; воспалительный процесс распространяется книзу по ходу вены. Тромбофлебит развивается постепенно, а ущемление – внезапно. В анамнезе нет указаний на грыжу. Постепенно начинается и прогрессирует симптоматика при остром лимфадените, для которого характерны покраснение кожи над припухлостью, повышение местной температуры, наличие инфицированной ссадины, потертости, раны на стопе, голени, бедре. Опухолевидное образование не имеет четких контуров, представляет конгломерат из узлов разной величины. Иногда верифицировать диагноз очень сложно. В таких случаях необходимо склоняться к диагнозу "ущемленная грыжа" и решать вопрос о выполнении оперативного вмешательства. Удаление лимфатического узла не вызывает сложности и не влияет негативно на состояние здоровья больного, а неликвидированное ущемление может привести к смерти больного. Глава 3 Лечение бедренных грыж Лечение бедренных грыж, как и других видов грыж живота, должно быть только хирургическим. После установления диагноза больного следует направить в хирургическое отделение для выполнения планового хирургического вмешательства, так как задержка с операцией может привести к ущемлению грыжи, что значительно ухудшает результаты оперативного вмешательства. Существует более 200 способов операций при бедренных грыжах. Все их можно разделить на 2 группы: внебрюшинные и внутрибрюшинные. При внебрюшинных способах используются два доступа для удаления грыжи и укрепления слабого участка: бедренный и паховый. При бедренном доступе удаление грыжевого мешка и закрытие грыжевых ворот проводят со стороны наружного пахового канала по способу Бассини, Бильрота, Локвуда, А. П. Крымова и других авторов, путем сшивания пупартовой связки с надкостницей лобковой кости и гребешковой мышцей 2-3 узловыми швами (рис. 4). А. П. Крымов предлагал фиксировать культю грыжевого мешка к апоневрозу наружной косой мышцы живота. Для этого концы нити, которыми перевязана шейка грыжевого мешка, проводят через бедренный канал под апоневроз наружной косой мышцы, прошивают апоневроз и связывают нити. Операция паховым доступом, предложенная Ruggi (1892 г.) и усовершенствованная Рагlavecchio, технически более сложная, но и более надежная, дает лучшие результаты. После удаления грыжевого мешка через паховый канал Ruggi закрывал грыжевые ворота бедренного канала путем подшивания пупартовой связки и верхней лобковой связки, или подшиванием к верхней лобковой связке объединенного сухожилия (рис. 5). Способ Ruggi – Parlavecchio показан у мужчин, поскольку позволяет проводить ревизию пахового канала для выявления сопутствующих паховых грыж. Приведенные традиционные методики герниопластики бедренной грыжи несовершенны, о чем свидетельствует высокий процент рецидивов (от 2 до 36 %). В связи с этим в последние годы кардинально изменились методы и принципы герниопластики. Для оперативного лечения бедренных грыж используют либо лапароскопическую методику, либо протезирующую герниопластику "без натяжения" путем сшивания тканей по способу Лихтенштейна (1987 г.) или способу Rives (1967 г.). Способ Lichtenstein – заключается во введении в бедренный канал обтурирующего протеза и его фиксации отдельными швами к пупартовой и Гребешковой связкам без натяжения вышеуказанных анатомических структур. Способ Rives ("французский способ") – относится к группе герниопластики "без натяжения" (рис. 6). Типичным паховым доступом вскрывается задняя стенка пахового канала, извлекается и обрабатывается грыжевой мешок. Выкраивается протез прямоугольной формы размером 10×15 см с разрезом для семенного канатика в области внутреннего кольца пахового канала. Фиксируют протез на расстоянии 2-3 см от нижнего его края к Гребешковой связке четырьмя узловыми швами. Затем каудальный край протеза располагают в отпрепарированное пространство позади лобковой кости. Четырьмя П-образными швами подтягивают краниальный край протеза в сформированную предбрюшинную щель позади мышц. В итоге протез, располагаясь между брюшиной и поперечной фасцией, надежно перекрывает все места, где возможно выхождение грыжи. Лапароскопический способ бедренной герниопластики приведен в разделе "Паховые грыжи". Частота рецидивов при этих методиках менее 1 %. Грыжи эпигастральной, пупочной и околопупочной областей в англоязычной литературе называют "апоневротическими грыжами" (Affer Ascar, 1984 г.). В последние два десятилетия во многих странах Европы и США к апоневротическим грыжам стали относить троакарные грыжи, образующиеся после лапароскопических операций. В патогенезе апоневротических грыж ведущую роль играет снижение функциональных возможностей прямых мышц и белой линии живота, которые под действием внутрибрюшного давления и тяги боковых мышц живота растягиваются и щелевидно вытягиваются вдоль его средней линии, вследствие чего возникает диастаз, а в дальнейшем – грыжа белой линии живота, пупочная или параумбиликальная грыжи (рис. 7). Одной из особенностей грыж этой локализации является значительно большая механическая нагрузка на зону пластики после ликвидации грыжи, что обусловливает довольно частое их рецидивирование (20-40 %). Приложение 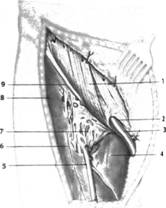 Рисунок 1 Рисунок 1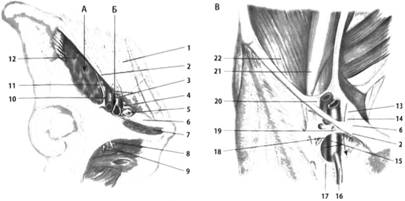 Рисунок 2. Мускульная (А) и сосудистая (Б) лакуны, (В) бедренный канал (canalis femoralis) со стороны задней поверхности переднебоковой стенки живота: Рисунок 2. Мускульная (А) и сосудистая (Б) лакуны, (В) бедренный канал (canalis femoralis) со стороны задней поверхности переднебоковой стенки живота:I – апоневроз т. obliqui externi abdominis; 2 – lig. inguinale; 3 – a. et v. femoralis; 4 – septum femorale; 5 – nodus llmphaticus; 6 – lig. lacunare; 7 – m. pectineus; 8 – n. obturatorius; 9 – a. et v. obturatorio; 10 – arcus iliopectineus; II – n. femoralis; 12 – m. iliopsoas; 13 – подвздошно-лонная связка; 14 – anulus femoralis; 15 – a. et v. femoralis; 16 – v. saphena magna; 17 – cornu inferius; 18 – margo falciformis; 19 – cornu superius; 20 – arcus ileopectineus; 21 – m. psoas major; 22 – m. iliacus 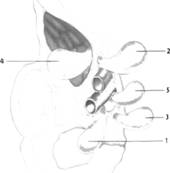 Рисунок 3. Виды бедренных грыж (схема): Рисунок 3. Виды бедренных грыж (схема):1 – позадисосудистая бедренная грыжа; 2 – надсосудистая бедренная грыжа; 3 – грыжа ланунорной связей; 4 – латеральная бедренная грыжа; 5 – типичная бедренная грыжа 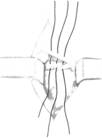 Рисунок 4. Операция бедренной грыжи. Способ Локвуда (схема по В. Н. Войленко и др.) Рисунок 4. Операция бедренной грыжи. Способ Локвуда (схема по В. Н. Войленко и др.)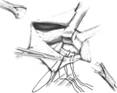 Рисунок 5. Операция бедренной грыжи. Способ Ruggi – Parlavecchio. Пластика грыжевых ворот. Наложены швы между паховой и куперовой связками изнутри (схема по В. Н. Войленко и др.) Рисунок 5. Операция бедренной грыжи. Способ Ruggi – Parlavecchio. Пластика грыжевых ворот. Наложены швы между паховой и куперовой связками изнутри (схема по В. Н. Войленко и др.)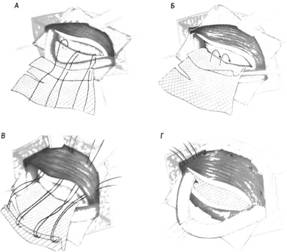 Рисунок 6. Способ Rives (схемы по В. В. Жебровскому): А – фиксоция эксллонто к гребешковой связке четырьмя узловыми швами; Б – расположение протеза в предбрюшинном пространстве; В – подтягивание протеза П-оброзными швами в сформированную предбрюшинную щель позади мышц; Г – общий вид моста пластики после фиксации протеза. Рисунок 6. Способ Rives (схемы по В. В. Жебровскому): А – фиксоция эксллонто к гребешковой связке четырьмя узловыми швами; Б – расположение протеза в предбрюшинном пространстве; В – подтягивание протеза П-оброзными швами в сформированную предбрюшинную щель позади мышц; Г – общий вид моста пластики после фиксации протеза.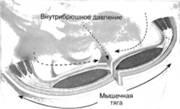 Рисунок 7. Распределение сил, действующих на белую линию живота Рисунок 7. Распределение сил, действующих на белую линию животаЗаключение При выхождении наружу органы меняют расположение, их давление друг на друга становится отличным от нормального. В итоге возникают дисфункции. Грыжи любого вида не относятся к преходящим патологиям, не заживают и не пропадают. Со временем они лишь прогрессируют. Такая грыжа чаще влечет осложнения из-за узости бедренного канала. Наиболее часто заболевание отягчается: ущемлением (сдавливанием органов, вышедших через грыжевые ворота, нарушением кровотока в них, некрозом и перитонитом); копростазом (каловым скоплением в толстом кишечнике); воспалением грыжи (оно происходит из-за воспалительного процесса в органе, которые находится в грыжевом мешке). Случаи ущемления – самые опасные. Если такое случилось, больному нужна незамедлительная медицинская помощь. Список литературы Кузин М.И. Хирургические болезни // Грыжи живота, 2006. № 3. С. 258-259. Шимко В.В., Сысолятин А.А. Грыжи живота, 2010. С. 9-11. Хирургические болезни : учебник в двух т. Т. 1 / под ред. В. С. Савельева, А. И. Кириенко. - 2-е изд. перераб. и доп. - Москва : ГЭОТАР-Медиа, 2014. - 720 с. Хирургические болезни. В 2-х т. Том 1 [Электронный ресурс] : учебник / Мерзликин Н.В., Бражникова Н.А., Альперович Б.И., Цхай В.Ф. - М.: ГЭОТАР-Медиа, 2015. http://www.studmedlib.ru/book/ISBN9785970434567.html |
