Боль. Боль, его компоненты, проводящие пути боли. Значение боли в медицине, стоматологии. Местные анестетики, их свойства, побочные, показания и противопоказания для проведения анестезий. Оборудование для местного обезболивания. Ноцицепция и боль
 Скачать 206 Kb. Скачать 206 Kb.
|
|
Боль, его компоненты, проводящие пути боли. Значение боли в медицине, стоматологии. Местные анестетики, их свойства, побочные, показания и противопоказания для проведения анестезий. Оборудование для местного обезболивания.  Ноцицепция и боль В отличие от других сенсорных модальностей боль дает мало сведений об окружающем нас мире, а скорее сообщает о внешних или внутренних опасностях, грозящих нашему телу. Тем самым она защищает нас от долговременного вреда и поэтому необходима для нормальной жизни. Если бы боль нас не предостерегала, уже при самых обыденных действиях мы часто наносили бы себе повреждения и вскоре стали бы калеками. Следовательно, боль повышает наши шансы на выживание и в этом отношении сходна с другими чувствами. По многим своим физиологическим свойствам она также полностью сравнима с ними, хотя и отличается широким спектром особенностей. Чтобы наилучшим образом помочь человеку, испытывающему боль, надо понимать эти ее специфические черты. Определение боли. «Боль–неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения». По этому определению боль, как правило, – нечто большее, чем чистое ощущение, поскольку обычно сопровождается неприятным аффективным переживанием. В определении также четко отражено, что боль ощущается тогда, когда сила стимуляции ткани тела создает опасность ее разрушения. Далее, как указано в последней части определения, хотя всякая боль связана с разрушением ткани или с риском такового, для болевого ощущения совершенно неважно, происходит ли повреждение в действительности. Таким образом, это короткое определение характеризует некоторые важные особенности боли, хотя отнюдь не все. В следующих разделах мы сначала рассмотрим различные типы и компоненты боли и способы, какими они оцениваются и измеряются затем обратимся к нейрофизиологии боли , некоторым патофизиологическим аспектам), а под конец обсудим эндогенные системы, контролирующие боль, и физиологические механизмы, лежащие в основе важнейших приемов ее облегчения. Типы боли Боль как модальность можно отнести к тому или иному типу, исходя из места ее возникновения. Эта классификация показана на рис. 10.1. Первая дихотомия делит боль насоматическую и висцеральную. Соматическая боль. Если она возникает в коже, ее называютповерхностной; если в мышцах, костях, суставах или соединительнойткани–глубокой. Таким образом, поверхностная и глубокая боль–это два (под)типа соматической боли. Поверхностная боль, вызываемая уколом кожибулавкой, представляет собой «яркое» по характеру, легко локализуемое ощущение, которое с прекращением стимуляции быстро угасает. За этойранней болью часто следуетпоздняя с латентным периодом 0,5 1,0 с. Поздняя боль по характеру тупая (ноющая), ее труднее локализовать, и она медленнее угасает; ее также легко вызвать сжатием складки кожи между пальцев. 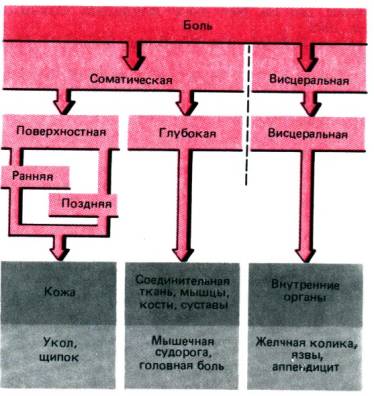 Рис. 10.1. Типы боли (розовый фон) и области происхождения каждого из них (серый фон) с примерами специфических форм боли. Глубокая боль. Боль в скелетных мышцах, костях, суставах и соединительной ткани называют глубокой. Ее примеры – острые, подострые и хронические боли в суставах, одни из самых обычных у человека. Глубокая боль тупая, как правило трудно локализуемая, и имеет тенденцию к иррадиации в окружающие ткани [б]. Висцеральная боль. Висцеральную боль можно вызвать, например, быстрым сильным растяжением полых органов брюшной полости (скажем, мочевого пузыря или почечной лоханки). Спазмы или сильные сокращения внутренних органов тоже болезненны, особенно когда связаны с неправильным кровообращением (ишемией). Острая и хроническая боль. Кроме места возникновения важный момент описания боли–ее продолжительность.Острая боль (например, от ожога кожи) обычно ограничена поврежденной областью; мы точно знаем, где она возникла, и ее сила прямо зависит от интенсивности стимуляции. Такая боль указывает на грозящее или уже происшедшее повреждение ткани и поэтому обладает четкойсигнальной и предупреждающей функцией. После устранения повреждения она быстро исчезает. С другой стороны, многие виды боли долго сохраняются (например, в спине или при опухолях либо более или менее регулярно повторяются (например, головные боли, называемые мигренью, боли в сердце при стенокардии). Ееустойчивыеи рецидивирующие формы вместе называютхронической болью. Обычно такой термин применяют, если боль длится больше полугода, однако это всего лишь условность. С точки зрения сенсорной физиологии, в случае хронической боли часто нет прямой связи между ее интенсивностью и степенью органического повреждения. В пределе она может становиться вообще «независимой» от лежащего в ее основе расстройства и проявляться какотдельный, индивидуальный синдром, совершенно отличный от острой боли. Обычно хронической боли нельзя приписать какой–либо физиологической функции. В этом отношении она «бессмысленна» и ее надо облегчать. Но нельзя игнорировать тот факт, что у хронической боли бывает четкаясоциальная функция, которая, по крайней мере в некоторых случаях, служит противопоказанием к такому лечению (например, если оно угрожает разрушить социальную структуру, в которой живет страдающий человек). В некоторых случаях периферическую органическую причину хронической боли найти вообще невозможно. Если пользоваться психиатрическими критериями, здесь применим терминпсихогенная боль. Иногда она может бытьгаллюцинацией, как и в случае других сенсорных модальностей. Однако чаще речь идето конверсионном неврозе. Поразительное и типичное свойство такой боли–то, что функция «болящего» органа нисколько не нарушена, даже когда пациент чрезвычайно сильно страдает. В данном случае у него налицо неосознаваемый психический конфликт, который он способен преодолеть только как физический феномен, в частности–боль . Зуд. Зуд–это еще недостаточно изученный тип кожного ощущения. Мы упоминаем его потому, что он по меньшей мере связан с болью и может быть особой ее формой, возникающей в определенных условиях стимуляции. Действительно, ряд вызывающих зуд стимулов высокой интенсивности приводит к болевым ощущениям; кроме того, блокада ноцицептивного пути в переднебоковом канатике сопровождается исчезновением зуда, тогда как при нарушениях восприятия давления и прикосновения (передаваемого в заднем столбе) он сохраняется. Показано также, что кожа ощущает его только в отдельныхточках зуда, которые соответствуют болевым точкам. Однако, исходя из других соображений,зуд–это ощущение, независимое от боли, возможно, со своими собственными рецепторами. Например, его удается вызвать только в самых верхних слоях эпидермиса, тогда как боль возникает и в глубине кожи. Можно также особыми методами стимулировать любую степень зуда без боли, и наоборот. Наконец, предпосылкой для возникновения зуда, по–видимому, служит выделение некоего химического вещества, вероятно,гистамина. Его внутрикожная инъекция вызывает сильный зуд; он же выделяется в коже при ее повреждениях, вызывающих зуд. Боль всегда сопровождает травматический процесс и воспаления. он вызывает лейкоцитоз, повышает активность фагоцитов, может сопровождаться лихорадкой и другими адаптивными изменениями. В формировании связи между всеми этими процессами важное значение имеет активация симпатико-адреналовой системы, изменения гормональных и гуморальных влияний. Выделяют около 30 признаков боли и компонентов болевого ощущения: 1) сенсорный (собственно болевое ощущение) 2) психоэмоциональное (аффективное, оценка боли) 3) вегетососудистый (реакция вегетативной нервной системы на боль) 4) подвижный (движения для устранения раздражителя) 5) когнитивный (оценки и сравнения боли с тем, который был раньше, или память о боли) 6) глубокое болевое ощущение; 7) симптоматический; 8) периферийный; 9) реакции поведения. Выделяют два главных фактора боли - физиологический и психологический. Существует также два взгляда на рецепцию боли: а) наличие специфических болевых рецепторов для восприятие боли - свободных неинкапсульованих рецепторов, которые не способны к регенерации; б) восприятие боли возможно любыми (неспецифическими) рецепторами, когда раздражающее фактор достигает определенного предела. Импульсы, возникающие в рецепторный аппарат, передаются к нервным центрам чувствительными волокнами с разной скоростью. Чувствительные волокна делятся на три группы: покрытые толстым слоем миелина, покрытые тонким слоем миелина и без миелиновые. Волокна группы А, с толстой миелиновой оболочкой А-альфа, диаметром 15 мкм; А-бета, диаметром 7-8 мкм, скорость передачи импульса 40-80 м / с, передают тактильное и глубокое болевое ощущение; А гамма, диаметром 5 мкм; А-дельта, их диаметр 1-7 мкм, скорость нервного импульса 5-40 м / с, в среднем 11 м / с. это волокна температурной и болевой чувствительности. Волокна группы В, диаметром до 3 мкм, с тонкой миелиновой оболочкой, которые быстро передают информацию о характере и локализации боли (эпикритическая боль). Волокна группы С, тонкие без миелиновые С-волокна (диаметром 0,2-2мкм, скорость нервного импульса 0,2-2 м / с), они передают ощущение боли диффузного, тупого, разлитого, позднего, длительного, который плохо дифференцированный (протопатический), не локализован. Чем толще нервное волокно, тем быстрее по нему проходит нервный импульс. В клинике выделяют следующие виды боли: острая, терминальная, невропатическая, хроническая и психогенная. Боль имеет свою функциональную систему, которая мобилизует функциональные системы и структуры организма для его защиты, помогает организму выжить, но может привести и к его гибели. Факторы, которые вызывают боль: 1) по механизму действия - механические, физические, химические; 2) по источнику происхождения - экзогенные или эндогенные. Вызывать боль может недостаточная активность противоболевой системы, недостаток внешней информации, поступающей к мозгу, а также стресс, депрессия и др. Теории возникновения боли: а) теория надпорогового раздражение тканей б) теория «входных ворот», «входного контроля» - если одновременно в центр входят другие импульсы, то болевой импульс не проходит. Медиаторы боли - гистамин, кинины (брадикинин, кале дин), простагландины, возможно серотонин, ацетилхолин и некоторые метаболиты (К+Н+), другие вещества способствуют (субстанция Р, глутамат, нейротензин) или уменьшают проведения болевого импульса в различных структурах мозга. В формировании чувства боли в челюстно-лицевой области и его передаче принимают участие многочисленные анатомические структуры - тройничный нерв, ствол мозга, зрительный бугор, таламус, ретикулярная формация, лимбическая система, кора мозга и т.д., и его проводящие пути: 1. Специфический путь боли - идет по быстро ведущих толстых нервных волокнах через: 1 нейрон - ядро тройничного нерва в стволе мозга 2 нейрон - медиальное ядро зрительного бугра (таламуса) - для челюстно-лицевой области; 3 нейрон - кора головного мозга. Эта система дает быстрое и простое ощущение эпикритической боли, то есть обеспечивает сенсорный компонент боли. 2. Медленный неспецифический путь боли идет через: 1 нейрон - ядро тройничного нерва в стволе мозга 2 нейрон - ретикулярная формация; 3 нейрон - зрительный бугор, гипоталамус (вегетативные проявления), лимбическая структура (Эмоциональные проявления); 4 нейрон - кора головного мозга. Этот путь передает сложное ощущение протопатической боли, а также обеспечивает психоэмоциональный компонент боли. 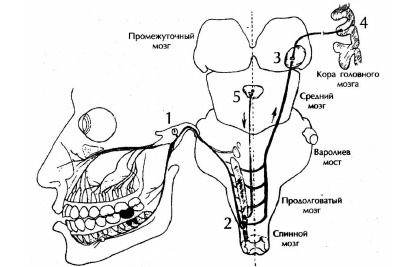 Афферентные болевые сигналы изменяют деятельность всей нервной системы: повышается возбудимость зрительного и слухового анализаторов, а других - снижается. В сенсорной и моторной зонах коры головного мозга более половины их объема приходится на челюстно-лицевую область, поэтому ответная реакция на действия в этой области значительно больше, чем реакция на действия в других зонах. Сенсорный компонент болевой реакции зависит от степени, времени, локализации, особенностей действия раздражителя. Реакция на боль является результатом взаимодействия нейронных систем, в частности: - Спинной мозг реализует двигательные и симпатичные рефлексы; - Ретикулярная формация контролирует дыхание и кровообращение; - Гипоталамус поддерживает гомеостаз и регулирует выделение гормонов; - Орбит - фронтальная кора реализует эмоциональные компоненты; - Кора головного мозга отвечает за компоненты внимания и тревоги в поведении при возникновении ощущения боли. Происходит определение вероятности различных ответов на боль, принимается решение о защите или нападении. Здесь анализируется опыт. При ответе на болевой раздражитель формируются не только защитные, но и адаптивные механизмы, которые приспосабливают функцию всех основных систем ЦНС для деятельности в условиях болевой стимуляции, которая продолжается. Основную роль в перестройке состояния ЦНС играют антиноцицептивные (анальгетические) системы мозга. Антиноцицептивные системы — это группы нейронов или гуморальные механизмы, активизация которых вызывает угнетение или полное исключение деятельности различных уровней афферентных систем, участвующих в передаче и обработке ноцицептивной информации путем изменения чувствительности к медиатору ноцицептивных нейронов. Отличительной особенностью анальгетических факторов является большая продолжительность (несколько секунд) их эффекта. В настоящее время выделяют четыре вида антиноцицептивных систем: 1. Нейронная опиатная система - медиаторами антиноцицептивных нейронов является нейропептидиенкефалины и эндорфины, образуются из проопиомеланокортина. Взаимодействие эндорфина с опиатными рецепторами постсинаптической мембраны нарушает чувствительность ее болевых рецепторов. Такой же механизм действия экзогенного наркотического анальгетика морфина; 2. Нейронная не опиатная система - к ней относят моноаминергические структуры, медиаторами которых является серотонин, норадреналин, дофамин. Моноаминергические нейроны не имеют типичных синапсов, они заканчиваются гроноподобными расширениями. Моноамины- медиаторы, выделяемые здесь, могут иметь тормозящее влияние на многие структуры, в том числе на ноцицептивную, структуру мозга 3. Гормональная опиатная система представлена кортиколиберином гипоталамуса. Под его влиянием освобождается АКТГ гипофиза и полипептид β-эндорфин. С током крови и спинно-мозговой жидкостью эти вещества приносятся в ноцицептивные нейроны, тормозя их активность. Считают, что эффект при обезболивании иглоукалыванием обусловлен активацией этой системы; 4. Гормональная не опиатная система представлена вазопрессином. Образование этого гормона увеличивается при стрессе. В естественных условиях антиноцицептивные системы всегда находятся на определенном уровне активности, то есть несколько подавляют болевые центры. Физиологическая боль имеет приспособительное значение. Она обуславливает хранение поврежденного органа, изоляцию от управляющих команд, уменьшение его функции, экономит энергозатраты на функцию и стимулирует восстановительные процессы. Нередко боль с «нормального», то есть защитного превращается в патологический. Это возникает при нарушении переработки болевых импульсов. Патологическая боль имеет ограниченное значение, к которому можно отнести травматический или ожоговый шок, фантомная боль, Каузалгия, невралгию, таламическая, спонтанная боль. Нарушение физиологической болевой чувствительности может привести к серьезным осложнениям - боль может быть повреждающего фактором, что приводит к нарушению физиологических процессов и развитие экстремальных состояний, угрожающих жизни. Управление сенсорным компонентом боли в клинике предусматривает: 1) местное обезболивание - воздействие на волокна А-дельта и С-волокна; 2) снижение синтеза и эффекта действия алгогенных веществ; 3) применение центральных анальгетиков; 4) применение кожной электронейростимуляции. Эмоциональный компонент боли - психологическая оценка угрозы жизнедеятельности организма - возникает под действием раздражителя на неспецифические ноцицепторы, передается через волокна С, возмездные рецепторы в кору головного мозга. Например, увидев врача, у пациента обостряется зрительные, слуховые, нюхательные ощущение, что влияет на состояние организма. На нейронах, формирующих ощущение эмоций, есть бензодиазепановые рецепторы, которые можно блокировать медикаментозно. Управление эмоциональным компонентом боли в клинике предусматривает: 1) психологическую подготовку больного; 2) применение препаратов, снижающих возбудимость; 3) применение местных анестетиков; 4) премедикация препаратами бензодиазепамового ряда. Подвижный компонент боли, физиологическая роль которого - уйти от действия раздражителя или прекратить его болевое действие другим способом (отвести руку врача), является нежелательным, так как пациент теряет много энергии, необходимой для выздоровления, и мешает врачу работать. Вследствие чрезмерного возбуждения у пациента может возникнуть эпилептический приступ. Для предотвращения этих нежелательных проявлений целесообразно использовать препараты бензодиазепамового ряда -седуксен, реланиум. Главные задачи обезболивания - аналгезии: 1) предотвратить и уменьшить нежелательные последствия хирургического вмешательства 2) обеспечить лучшие условия для проведения оптимального, физиологического оперативного вмешательства. Это обеспечивается общими и специфическими компонентами воздействия на организм пациента - средств, предотвращающие негативным физиологическим реакциям: психический дискомфорт, боль, мышечная защита, нейровегетативные и нейроэндокринные нарушения, изменения кровообращения, дыхания и обмена веществ, специфические реакции, обусловленные зоной вмешательства. |
