Бруцеллёз клин. протокол. Бруцеллёз зоонозное инфекционноаллергическое заболевание, вызываемое бактериями рода Brucella, протекающее в латентной, острой и хронической формах.
 Скачать 188.5 Kb. Скачать 188.5 Kb.
|
|
Лечение Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория) ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ Немедикаментозное лечение: Режим – щадящий, полноценный ночной сон, исключить физические и психоэмоциональные перегрузки, инсоляцию, посещение саун, физиопроцедуры с тепловым эффектом. Диетотерапия. В острой стадии болезни важно сохранение водно-солевого и энергетического равновесия концентрированной калорийной пищей, обильным питьём и большими дозами витаминов С, А и Д в сутки в виде овощных и фруктовых соков, сырых овощей и фруктов. Поваренная соль ограничивается в целях ослабления воспалительных процессов и повышения диуреза. Целью диетотерапии больных хроническим бруцеллёзом является повышение защитных сил организма. Больным рекомендуется назначение полноценного, разнообразного, витаминизированного питания с достаточным количеством животных белков. Обострения болезни сопровождаются эндогенным истощением, а- и гиповитаминозом, интоксикацией, метаболическими расстройствами. В период активности инфекционного процесса необходимо увеличение количества белков в суточном рационе до 1,7–2 г на кг веса. Рекомендуется употребление супов из овощей, круп и макаронных изделий, молочные супы, отварные нежирные сорта мяса и рыбы, а также свежие овощи, зелень, фрукты, мёд, кисломолочные продукты, ограничение жиров. Физиолечение (подключать при нормализации температуры, ежедневно или через день 10 процедур, один из нижеследующих, за исключением процедур с прогревающим эффектом): ультрафиолетовые лучи (УФО, соллюкс) по 1,5-2 мин.; диадинамические токи (ДДТ) ежедневно по 4-10 мин.; электрофорез обезболивающих и противовоспалительных средств; ультразвук и фонофорез обезболивающих и противовоспалительных средств; УВЧ-терапия по 7-15 мин. ; микроволны по 7-15 мин.; магнитотерапия; лазеротерапия; внутривенное лазерное облучение крови (ВЛОК); светотерапия плоскополяризованным некогерентным светом (длина волны 400-2000 нм); Медикаментозное лечение Лечение бруцеллеза проводится в течение 45 дней в 2 этапа: стационарный - 20 дней; амбулаторный - 25 дней, с соблюдением непрерывности, преемственности этиотропного лечения на стационарном и амбулаторном этапах. Этапность лечения обусловлена длительностью антибактериальной терапии, продолжительность которого должна быть не менее 6 недель (45 дней). Количество антибактериальных препаратов, эффективных в отношении бруцелл ограничено в связи с внутриклеточной локализацией возбудителя. Поэтому необходимо проводить адекватную антибактериальную терапию с соблюдением схемы и сроков лечения для предупреждения развития резистентности возбудителя. Бруцеллы медленно растут на питательных средах, результат бактериологического исследования и определение чувствительности выделенных штаммов к антибактериальным препаратам выдается через 45 дней [2]. Поэтому данные по чувствительности бруцелл к антибиотикам можно использовать при втором курсе лечения (по показаниям). Рекомендуется комбинация 2 антибактериальных препаратов, эффективных в отношении бруцелл. При хроническом бруцеллезе возможно проведение монотерапии антибиотиками из группы фторхинолонов в течение 45 дней. В период лечения возможно активация инфекционного процесса в виде обострения старых и появления новых очаговых воспалительных процессов. Рекомендуется усилить патогенетическую терапия (дезинтоксикация, назначение нестероидных противовоспалительных препаратов). Антибактериальная терапия может проводится полностью на амбулаторном уровне (первично-и вторично-хронический бруцеллез) или амбулаторный этап лечения может являться продолжением стационарного лечения (острый, подострый бруцеллез, декомпенсация первично-и вторично-хронического бруцеллеза, нейробруцеллез). Схемы этиотропной терапии [5, 6,7]
*По показаниям препараты вводятся внутривенно ** Не рекомендуется в первом триместре беременности Патогенетическое лечение: Дезинтоксикационная терапия: При легком и среднетяжелом течении инфекционного процесса больным назначается обильное питье из расчета 20-40 мл/кг жидкости в сутки с учетом потерь при лихорадке. Нестероидные противовоспалительные препараты (внутрь, внутримышечно и местно, после еды, под прикрытием ингибиторов протонной помпы) в зависимости от выраженности воспалительного процесса в течение 6 недель. Коррекция дисбиоза кишечника с использованием пре-и пробиотиков на весь период антибактериальной терапии. Лечение (стационар) ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ: Карта наблюдения пациента- карта стационарного больного. Маршрутизация пациента: Лечение бруцеллеза проводится в течение 45 дней в 2 этапа, начиная со стационарного уровня в течение 20 дней и продолжением на амбулаторном уровне в течение 25 дней. Продолжительность лечения в стационаре больных с бруцеллезным менингитом, эндокардитом, спондилитом, осложненным натечником определяется продолжительностью активности инфекционного процесса и выраженностью клинико-лабораторных данных. Необходимо соблюдение непрерывности, преемственности приема антибактериальных препаратов на стационарном и амбулаторном этапах. Критерии выписки из стационара: - стойкая нормализация температуры; - отсутствие симптомов интоксикации (слабости, потливости); - регресс очаговых воспалительных процессов (клинически); - положительная рентгенологическая (КТ-, МРТ-) динамика или тенденция к ней; - санация ликвора при менингите (цитоз менее 40 клеток в 1 мкл.); - регресс неврологических симптомов при нейробруцеллезе; При развитии необратимых стойких неврологических изменений рекомендован перевод в нейрореабилитационное отделение. 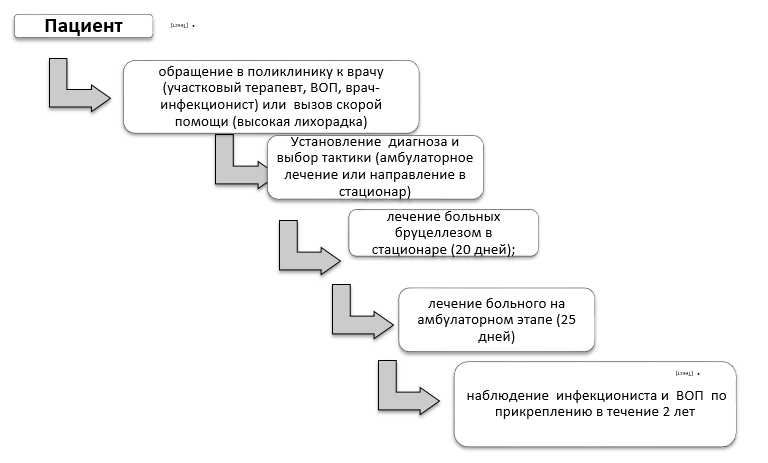 Немедикаментозное лечение: Режим – полупостельный, при развитии менингита/менингоэнцефалита бруцеллезной этиологии - постельный. Диетотерапия. Стол №13 на весь лихорадочный период с последующим переводом на Стол №15. Физиолечение: после нормализации температуры и стихания острых воспалительных явлений в суставах показаны физиотерапевтические методы лечения (за исключением процедур с тепловым эффектом) в зависимости от локализации и степени выраженности очаговых проявлений ежедневно или через день 10 процедур (один из нижеследующих): ультрафиолетовые лучи (УФО, соллюкс) по 1,5-2 мин.; диадинамические токи (ДДТ) ежедневно по 4-10 мин.; электрофорез обезболивающих и противовоспалительных средств; ультразвук и фонофорез обезболивающих и противовоспалительных средств; УВЧ-терапия по 7-15 мин. ; микроволны по 7-15 мин.; магнитотерапия; лазеротерапия; внутривенное лазерное облучение крови (ВЛОК); светотерапия плоскополяризованным некогерентным светом (длина волны 400-2000 нм); Медикаментозное лечение Схемы этиотропной терапии [5, 6,7] (см на амбулаторном уровне) Патогенетическое лечение: Дезинтоксикационная терапия: -При легких и средних степенях тяжести инфекционного процесса больным назначается обильное питье из расчета 20-40 мл/кг жидкости. -При тяжелой степени инфекционного процесса - парентеральное введение изотонических (0,9% раствор хлорида натрия, 5% раствора декстрозы, натрия хлорида - 6,0; калия хлорида - 0,39, магния хлорида -0,19; натрия гидрокарбоната - 0,65; натрия фосфата однозамещенного - 0,2; глюкозы - 2,0) и коллоидных (меглюмина натрия сукцинат, 400,0) растворов в соотношении 3-4:1 в общем объеме 1200-1500 мл в течение 3-7 дней; - Дегидратационная терапия (менингит, отек мозга): маннитол (15% раствор) с фуросемидом или L-лизина эсцинат (5-10 мл), диакарб 250 мг утром (3 дня подряд, 4 дня перерыв, длительность курса определяется под контролем осмотра глазного дна). Нестероидные противовоспалительные препараты (внутрь, внутримышечно и местно, после еды, под прикрытием ингибиторов протонной помпы) в зависимости от выраженности воспалительного процесса в течение 6 недель. Стероидные противовоспалительные средства (дексаметазон 16-24 мг/сут в инъекционной форме) при поражениях ЦНС (менингит, менингоэнцефалит, миелит) - 5-7 дней, орхитах/орхоэпидимитах - 3-5 дней. Коррекция дисбиоза кишечника с использованием пре-и пробиотиков на весь период антибактериальной терапии. Седативные средства: - Тофизопам, 50 мг 3 раза в день – 10 дней (астено-невротический синдром, навязчивые переживания, вегетативные расстройства, депрессия); При менингите, менингоэнцефалите, сопровожжающемся возбуждением, судорожным синдромом: - натрия оксибутират, внутривенно 20% - 5,0 мл - диазепам, 2 мл внутримышечно Перечень основных лекарственных средств:
Перечень дополнительных медикаментов:
Хирургическое вмешательство -эндопротезирование митрального и аортального клапанов при эндокардите бруцеллезной этиологии в Научных центрах республиканского уровня Дальнейшее ведение Реконвалесценты и больные с хроническим бруцеллезом наблюдаются в течение 2 лет с момента установления диагноза с клиническим обследованием инфекционистом в первый год через 3, 6, 9, 12 месяцев, а в течение второго года - через 6 месяцев. Серологические методы (РА, РХ) назначаются через 6 месяцев, 1 год и 2 года после выписки из стационара Реконвалесцентов бруцеллеза снимают с диспансерного учета, если на протяжении последних 2 лет наблюдения не отмечалось признаков активности инфекционного процесса. В состав комиссии входят врач-инфекционист, терапевт/ВОП и эпидемиолог. Лица, перенесшие нейробруцеллез одновременно состоят на учете у невропатолога в течение 2 лет с целью оценки неврологического статуса и проведения нейрореабилитации. Лица с остаточными явлениями бруцеллеза состоят на учете у профильных специалистов (терапевтов, ревматологов, невропатологов). Больные хроническим бруцеллезом в стадии декомпенсации, с остаточными явлениями после перенесенного бруцеллеза направляются на медико-социальную экспертизу для определения группы инвалидности; лица, профессионально связанные с риском заражения бруцеллезом направляются на медико-социальную экспертизу для определения «Профессионального заболевания». Со всеми больными и переболевшими проводится санитарно-просветительная работа об исключении риска супер-и реинфицирования, так как иммунитет при бруцеллезе непрочный и нестойкий. Категория годности к воинской службе военнослужащих, проходящих воинскую службу по контракту, перенесших острую форму бруцеллеза с осложнениями, или рецидивы хронического бруцеллеза, определяется индивидуально [8]. Санаторно-курортное лечение показано не ранее, чем через 12 месяцев после острого периода болезни (Мерке, Муялды, Яны-Курган, Алма-Арасан, Арасан-Капал и др.). Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: - отсутствие клинических проявлений активности инфекционного процесса при бруцеллезе (проявлений токсико-бактериемической инфекции - лихорадки, потливости, слабости); - регресс воспалительных проявлений (отечности, гиперемии, боли при пальпации и движении в суставах); - санация ликвора при менингите (цитоз менее 40 клеток в 1 мкл.) - негативация ПЦР. Выявление ДНК бруцелл в крови пациента после окончания курса этиотропного лечения является показателем несостоятельности эрадикации бруцелл из внутренней среды макроорганизма и статистически значимым предиктором развития рецидива заболевания. Результаты серологических методов исследований не являются критерием эффективности лечения, так как титры противобруцеллезных антител могут нарастать после лечения и сохраняться длительное время. Госпитализация ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ Показания для экстренной госпитализации: при нейробруцеллезе (менингит, менингоэнцефалит) проводится в инфекционные отделения. Миелит бруцеллезной этиологии является экстренным показанием для госпитализации в неврологическое отделение (консультация инфекциониста). Показания для плановой госпитализации: все больные бруцеллезом подлежат плановой госпитализации в инфекционные отделения/стационары. Больные с остаточными явлениями нейробруцеллеза подлежат госпитализации в нейрореабилитационные отделения, с остаточными явлениями в виде артрозов – в ревматологические отделения. Беременные женщины до 36 недель гестации подлежат госпитализации в инфекционные отделения/стационары, после 36 нед. – в родильные отделения. Приоритетом для определения профиля отделения для госпитализации является акушерско-гинекологический статус беременной. Информация |
