Эндокринная система. Эндокринная система
 Скачать 0.63 Mb. Скачать 0.63 Mb.
|
|
Гипоталамо-аденогипофизарное кровоснабжение и его значение в гипо-таламической регуляции аденогипофизарного гормонопоэза Система гипоталамо-аденогипофизарного кровоснабжения = портальная(воротная). Приносящие гипофизарные артерии→медиальное возвышение гипоталамуса (тут разветвляются в первичную капиллярную сеть+обращуют петли и клубочки, с которыми контактируют конечные нити (терминали) аксонов нейросекреторных клеток аденогипофизотропной зоны гипоталамуса)→капилляры собираются в портальные вены→портальные вены идут вдоль гипофизарной ножки→в переднюю долю→распадаются на капилляры синусоидного типа (вторичная капиллярная сеть)→разветвляются между трабекулами паренхимы железы (тут обогащаются гормонами передней доли)→синусоиды собираются в выносящие вены(латеральные)→кавернозный синус→задняя доля гипофиза и возвратные венулы→в срединное возвышение и др отделы гипоталамуса→глубокие вены мозга. г) задняя доля гипофиза (нейрогипофиз) – образована клетками эпендимы ПИТУИЦИТАМИ (отростчатая/веретеновидная форма, отростки заканчиваются в адвентиции кровеносных сосудов/на базальной мембране капилляров). В нейрогипофизе накапливается вазопрессин и окситоцин (которые вырабатываются пептидохолинергическими нейросекреторными клетками переднего гипоталамуса). Аксоны этих нейросекреторных клеток собираются в гипоталамо-нейрогипофизарные пучки→идут в заднюю долю гипофиза→заканчиваются крупными терминалями *Вазопрессин – увеличение реабсорбции в канальцах почки *Окситоцин – стимуляция сокращения мускулатуры матки 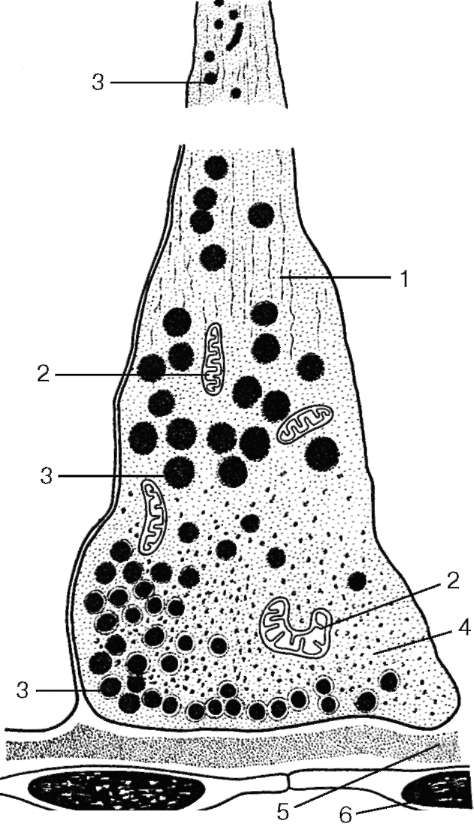 Рис. 15.6. Контакт терминали аксона гипоталамического секреторного нейрона с гемокапилляром задней доли гипофиза (по Гершенфельду): 1 - нейрофиламенты; 2 - митохондрии; 3 - гранулы нейросекрета; 4 - цитоплазма; 5 - базальная мембрана; 6 - эндотелиоциты капилляра (называемыми тельцами Херринга, или нейросекреторными тельцами) (рис. 15.6). Последние формируют нейрососудистые (нейрогемальные) синапсы, посредством которых ней-росекрет поступает в кровь. Рис. 15.6. Контакт терминали аксона гипоталамического секреторного нейрона с гемокапилляром задней доли гипофиза (по Гершенфельду): 1 - нейрофиламенты; 2 - митохондрии; 3 - гранулы нейросекрета; 4 - цитоплазма; 5 - базальная мембрана; 6 - эндотелиоциты капилляра (называемыми тельцами Херринга, или нейросекреторными тельцами) (рис. 15.6). Последние формируют нейрососудистые (нейрогемальные) синапсы, посредством которых ней-росекрет поступает в кровь.Возрастные изменения. В постнатальном развитии активируются ацидофильные эндокриноциты (ПОТОМУ ЧТО РЕБЁНОК РАСТЁТ, А ЗНАЧИТ ВЫРАБАТЫВАЕТСЯ МНОГО СОМАТОТРОПИНА), из базофилов больше тиротропоцитов. Во время пубертата больше всего БАЗОФИЛЬНЫХ АДЕНОЦИТОВ. Регенерация. Аденогипофиз обладает ограниченной регенераторной способностью. Регенерирует за счёт дифференцировки ХРОМОФОБНЫХ КЛЕТОК. !!!ЗАДНЯЯ ДОЛЯ ГИПОФИЗА, КОТОРАЯ ОБРАЗОВАНА НЕЙРОГЛИЕЙ, РЕГЕНЕРИРУЕТ ЛУЧШЕ!!! Эпифиз (шишковидное тело) - верхний мозговой придаток. Отвечает за циклические процессы в организме (менструации, сон). Циркадные ритмы – ритмические колебания периодических функций, интенсивность которых закономерно изменяется на протяжении суток, т.е. связаны со сменой дня и ночи (ЭТО СВЯЗАНО С ВОСПРИЯТИЕМ СВЕТА ГЛАЗНЫМИ КОЛБОЧКАМИ). Развитие. Развивается как выпячивание крыши III желудочка промежуточного мозга на 5-6-й нед развития. В его состав включается субкомиссуральный орган, который развивается из эпендимы III желудочка мозга. !!!У человека и млекопитающих эпифиз сильно редуцирован (0,2 г)!!!. После дивергентной дифференцировки нейральных стволовых клеток развиваются 2 клеточных дифферона: пинеалоцитарный и глиоцитарный. !!!Максимального развития эпифиз достигает у детей до 7 лет!!!. Строение. Снаружи покрыт СТ капсулой, от которой внутрь отходят перегородки, которые образуют её строму и делят паренхиму на дольки. В паренхиме: -секретообразующие пинеалоциты: располагаются в центральной части долек. Они крупнее опорных клеток, многоугольные, с пузыревидными ядрами и крупными ядрышками. От тела пинеалоцита отходят длинные отростки, которые переплетаются с отростками астроцитов, булововидно расширяются→идут к капиллярам и контактируют с ними (в цитоплазме этих расширений есть осмофильные гранулы, вакуоли, митохондрии, хорошо развитый комплекс Гольджи, лизосомы, пузырьки гЭПС, рибосомы, полисомы). САМЫЕ ВАЖНЫЕ ПЕПТИДЫ ПИНЕАЛОЦИТОВ (около 40 всего): аргинин-вазотоцин, тиролиберин, люлиберин, тиротропин итд. Есть 2 вида пинеалоцитов: 1. Светлые – со светлой гомогенной цитоплазмой 2. Тёмные – меньшего размера, с ацидофильными/базофильными включениями в цитоплазме 1 и 2 формы – клетки, которые находятся в разных функциональных состояниях, подвергаются возрастным изменениям. -опорные глиальные клетки (астроциты): располагаются на периферии долек. Мало цитоплазмы, плотные ядра. Длинные отростки идут к междольковым СТ перегородкам, образуя кайму дольки. Функция Эпифиз вырабатывает антигипоталамические факторы (антигормоны), которые действуют на ЗАВИСИМЫЕ ОТ ГИПОФИЗА ЭНДОКРИННЫЕ ОРГАНЫ, НО ИМЕЮТ ОБРАТНОЕ ДЕЙСТВИЕ, ПО СРАВНЕНИЮ С ГОРМОНАМИ АДЕНОГИПОФИЗА. Пинеалоциты вырабатывают антигонадотропин (тормозит секрецию лютропина в аденогипофизе – роль гонадостатина). Противостоит антигонадотропину эпифиза ГОНАДОЛИБЕРИН ГИПОТАЛАМУСА = регулируют гонадотропную функцию гипофиза. Кровоснабжение: ветви средней и задней мозговых артерий. Иннервация: ЦНС и симпатическая НС. Возрастные изменения: эпифиз максимального развития достигает к 5-6 годам жизни, потом инволюционирует: пинеалоциты атрофируются, строма разрастается (+в ней увеличивается отложение фосфатных и карбонатных солей в виде слоистых шариков – мозговой песок (ацервулюс). ПЕРИФЕРИЧЕСКИЕ ЭНДОКРИННЫЕ ЖЕЛЕЗЫ Бранхиогенная группа эндокринных желез развивается из зачатков жаберных карманов. К ней относят щитовидную,околощитовидные железы, тимус. Щитовидная и околощитовидные железы поддерживают гомеостаз. Гормоны этих желез (тироксин, кальцитонин, паратгормон) регулируют скорость метаболизма, концентрацию кальция в крови. Щитовидная железа содержит два клеточных дифферона эндокриноцитов: 1. Т-тироциты (фолликулярные клетки): их больше всего, вырабатывают йодсодержащие гормоны - тироксин (Т4) и трийодтиронин (Т3). Эти гормоны – мощные стимуляторы окислительных процессов в клетках (!!!трийодтиронин в 5-10 раз активнее тироксина!!!). 2. С-тироциты (парафолликулярные клетки): вырабатывают тирокальцитонин и др пептиды. Тирокальцитонин – регуляция кальциевого и фосфорного обмена. Тиреоидные гормоны усиливают метаболизм, синтез белков, углеводный обмен, газообмен, влияют на развитие, рост, дифференцировку клеток и тканей (в т.ч.ускоряют развитие костной ткани), гистогенез нервной ткани, стимулируют регенерацию ткани. !!!ЕСЛИ ГОРМОНОВ ЩИТОВИДКИ НЕДОСТАТОЧНО, то тормозится дифференцировка клеток и тканей ГМ, нарушается псих развитие человека!!! !!!ДЛЯ НОРМАЛЬНОЙ ДЕЯТЕЛЬНОСТИ ЩИТОВИДКИ НУЖЕН ЙОД!!! Развитие. Зачаток щитовидной железы возникает на 3-4-й нед как выпячивание стенки глотки между I и II парами жаберных карманов→растет вдоль глоточной кишки в виде эпителиального тяжа→на уровне III-IV пары жаберных карманов этот тяж раздваивается, давая начало формирующимся правой и левой долям щитовидной железы. Начальный эпителиальный тяж атрофируется, НО от него сохраняются только перешеек (связывает обе доли щитовидки), и проксимальная часть в виде ямки в корне языка. Зачатки долей быстро разрастаются, образуя рыхлые сети ветвящихся эпителиальных трабекул (их клетки дифференцируются в Т-тироциты→объединяются в фолликулы, в промежутки между которыми врастает мезенхима с кровеносными сосудами и нервами). По мере развития в зачаток железы врастают также производные V пары жаберных карманов - клетки ультимобранхиальных телец (ЭТО С-тироциты, у них нейроэктодермальная природа, в закладку щитовидной железы они внедряются через ультимобранхиальные зачатки). Строение. Щитовидная железа окружена СТ капсулой, прослойки идут вглубь и делят её на дольки. В дольках находятся сосуды микроциркуляторного русла (артериолы, венулы, капилляры), нервы. ГЛАВНЫЙ КОМПОНЕНТ ПАРЕНХИМЫ ЩИТОВИДКИ – ФОЛЛИКУЛЫ – замкнутые пузырьки шаровидной/овальной формы разных размеров. Полость внутри выстлана 1-м слоем эпителия – Т-тироцитами (фолликулярными клетками), С-тироцитами (парафолликулярными клетками) нейрального происхождения. Саму дольку железы делят на фолликулярные комплексы – МИКРОДОЛЬКИ (состоят из группы фолликулов, находящихся в СТ капсуле. Диаметр фолликула 0,02-0,9 мм). В фолликулах накапливается коллоид – секрет Т-тироцитов (из тироглобулина). ЕСЛИ ФОЛЛИКУЛ ЕЩЁ НЕ ЗАПОЛНИЛСЯ КОЛЛОИДОМ, то эпителий однослойный призматический. ЕСЛИ ЗАПОЛНИЛСЯ, то кубический. (таких тироцитов больше всего) ЕСЛИ СИЛЬНО ЗАПОЛНИЛСЯ→растянулся, то плоский. Почему фолликулы растут? Потому что в них происходит пролиферация, рост и дифференцировка Т-тироцитов, поэтому коллоид копится в полости фолликула. Фолликулы отделяются тонкими прослойками рыхлой волокнистой СТ от кровеносных и лимфатических капилляров, которые обычно оплетают фолликул, от тучных клеток, лимфоцитов. Т-тироциты(фолликулярные эндокриноциты) – образуют выстилку в стенке фолликулов (СВЯЗАНЫ ДЕСМОСОМАМИ И РАЗВИТЫМИ ТЕРМИНАЛЬНЫМИ ПЛАСТИНКАМИ), располагаются в 1 слой на базальной мембране. На апикальной поверхности Т-тироцита (которая обращена к просвету фолликула), есть ворсинки. Чем больше тиреодная активность=тем больше количество и размер микроворсинок). В покое базальная мембрана гладкая, но при активности тироцитов становится складчатой, что увеличивает соприкосновение Т-тироцитов с перифолликулярными (околофолликулярными) пространствами. При усилении активности на боковых поверхностях Т-тироцитов возникают выступы (интердигитации) = более тесное прилегание клеток друг к другу. В Т-тироцитах хорошо развиты органеллы, особенно те, что участвуют в белковом синтезе. Белковые продукты, которые синтезируют Т-тироциты, выходят в полость фолликула→завершается образование йодированных тирозинов и тиронинов (аминот, которые входят в состав тироглобулина). !!!Тиреодиные гормоны попадают в циркуляцию только после высвобождения из фолликула, т.е. после расщепления тироглобулина!!! ОЧЕНЬ-ОЧЕНЬ ВАЖНО!!!!!!!!!!!! ГИПЕРФУНКЦИЯ: Если потребность организма в тиреоидном гормоне возрастает→усиливается активность щитовидки→Т-тироциты фолликулов принимают призматическую форму. Коллоид становится жидким, содержит много ресорбционных вакуолей. ГИПОФУНКЦИЯ: коллоид уплотняется, диаметр фолликулов увеличивается, Т-тироциты становятся уплощёнными, ядра вытягиваются. Секреторный цикл. В секреторном цикле различают основные фазы: фазу продукции и фазу выведения гормонов. Фаза продукции включает: 1) поступление предшественников тирогло-булина (аминокислот, углеводов, ионов, воды, йодидов), которые поступают из крови в Т-тироциты; 2) синтез полипептидных цепочек тиро-глобулина в гЭПС и их гликозилирование (соединение с нейтральными сахарами и сиаловой кислотой) ферментом тиропероксидазой в комплексе Гольджи; 3)синтез тиропероксидазы, окисляющей йодиды и обеспечивающей их соединение с тироглобулином на поверхности Т-тироцитов; 4)образование коллоида (йодирование тиро-глобулина). При этом к нейодированному тироглобулину присоединяется сначала один атом йода, а затем и второй→образуются моно- и дийодтиронины. Последующая их комплексация дает трийодтиро-нин и тетрайодтиронин (тироксин). Фаза выведения 1) эндоцитоз тиреоидных гормонов, связанных с тироглобулином(гидролизуются лизосомными протеазами). Тироглобулин расщепляется до аминокислот, а монойодтирозин, дийодтирозин, трийодтиронин (Т3) и тетрайодтиронин (Т4) освобождаются в цитоплазму. 2)Трийодтиронин и третрайодтиронин идут через базальную мембрану в кровеносные и лимфатические капилляры, а монойодтирозин и дийодтирозин используются для синтеза новой молекулы тироглобулина. Тиротропный гормон: усиление фунции щитовидки (стимулирует поглощение тироглобулина микроворсинками Т-тироцитов+его расщепление в фаголизосомах с высвобождением активных гормонов). С-тироциты (парафолликулярные эндокриноциты)- локализуются в стенке фолликулов, залегая между основаниями соседних Т-тироцитов, но не достигают своей верхушкой просвета фолликула (интраэпителиальная локализация парафолликулярных клеток)+располагаются в межфолликулярных прослойках СТ. Крупнее Т-тироцитов, не поглощают йод. Совмещают образование нейроаминов (норадреналина и серотонина) путем декарбоксилирования тирозина и 5-гидрокситриптофана (ароматических аминокислот - предшественников указанных нейроаминов) с биосинтезом белковых (олигопептидных) гормонов - кальцитонина и соматостатина. В цитоплазме много секреторных гранул (осмиофильные и аргирофильные). В цитоплазме хорошо развиты гЭПС и комплекс Гольджи. Типы секреторных гранул: 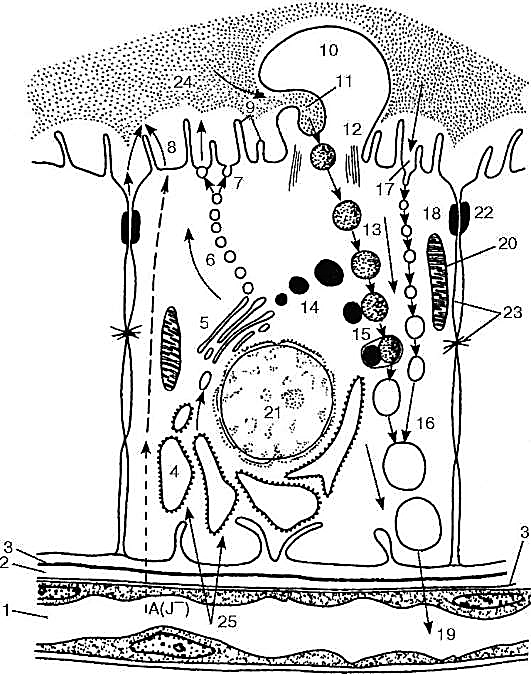 а) сильно осмиофильные –мелкие. Такие клетки вырабатывают кальцитонин. а) сильно осмиофильные –мелкие. Такие клетки вырабатывают кальцитонин.б) слабо осмиофильные – крупные. Такие клетки продуцируют соматостатин. Рис. 15.10. Т-тироцит и процесс секреции (по Б. В. Алешину): 1 - капилляр; 2 - перикапиллярное пространство; 3 - базальные мембраны Т-тироцита и эндотелиоцита (стрелками показано направление транспортировки перерабатываемых веществ); 4 - гранулярная эндоплазматическая сеть; 5 - комплекс Гольджи; 6 - перемещение пузырьков секрета гликопротеида к апикальной плазмолемме; 7 - экзоцитоз в полость фолликула; 8 - поступление атомарного йода в полость фолликула и йодирование гликопротеида; 9 - микроворсинки; 10 - образование псевдоподий в процессе резорбции коллоида; 11 - фагоцитоз интра-фолликулярного коллоида; 12 - микротубулы псевдоподии; 13 - капли фагоцитированного интрафолликулярного коллоида (интрацеллюлярные капли коллоида); 14 - лизосомы; 15 - слияние коллоидной капли с лизосомой; протеолиз тирогло-булина и высвобождение тиреоидного гормона; 16 - вакуоли с продуктами протео-лиза; 17 - протеолиз интрафолликулярного коллоида на апикальной поверхности Т-тироцита и эндоцитоз (пиноцитоз) продуктов этого протеолиза; 18 - транспорт пиноцитозных пузырьков; 19 - отдача тиреоидного гормона в капилляр; 20 - митохондрии; 21 - ядро Т-тироцита; 22 - замыкающая пластинка; 23 - межклеточная щель с десмосомами; 24 - интрафолликулярный коллоид; 25 - поступление веществ из капилляра в Т-тироцит Васкуляризация. Обильное кровоснабжение. Иннервация. Много симпатических и парасимпатических нервных волокон. Стимуляция адренергических нервных волокон приводит к усилению, а парасимпатических - к угнетению функции Т-тироцитов. Основную регуляцию осуществляет тиротропный гормон. !!!Парафолликулярные клетки невосприимчивы к гормону гипофиза, но реагируют на симпатические и парасимпатические импульсы!!!. Реактивность и регенерация. Интоксикации, травмы, аутоиммунные процессы, наследственные факторы и др→ тиреотоксикоз/гипотиреоз. Щитовидная железа обладает высокой способностью к регенерации после травм. Источник роста тиреоидной паренхимы - эпителий фолликулов. Размножение клеток может привести также к появлению эпителиальных почек, оттесняющих базальную мембрану кнаружи (в межфолликулярное пространство). С течением времени в пролиферирующих Т-тироцитах этих скоплений возобновляется биосинтез тироглобулина→образуются микрофоликуллы. Микрофолликулы в результате продолжающегося синтеза и накопления коллоида увеличиваются в размерах и становятся такими же, как материнские (экстрафолликулярная регенерация). Парафолликулярные клетки в фолликулогенезе участия не принимают. Болезнь Хашимото: тироглобулин проникает в строму щитовидной железы (а он антиген) вызывает иммунную реакцию→разрастается строма железы, инфильтрируется лимфоцитами и плазмоцитами, а фолликулы щитовидной железы содержат мало коллоида и постепенно атрофируются. Околощитовидные железы Околощитовидные железы (4-5) расположены на задней поверхности щитовидной железы и отделены от нее капсулой. Масса желез 0,05-0,3 г. Регулируют метаболизм кальция (вырабатывают гормон паратирин, который стимулирует разрушение кости остеокластами→Са в крови повышается→уровень фосфора в крови снижается(+тормозится его разрушение в почках)→уменьшается выделение кальция почками, усиливается синтез 1-2,5-дигидроксихолекальциферола (метаболита витамина D), который повышает содержание кальция в сыворотке и его всасывание в пищеварительном тракте. Паратирин и кальцитонин регулируют минеральный обмен: кальцитонин снижает уровень кальция в крови, а паратирин повышает = Гипокальциемия усиливает секрецию паратирина, а гиперкальциемия, наоборот, подавляет. +Кальцитонин и паратирин действуют на функцию почек и ЖКТ, регулируя экскрецию и поглощение кальция в этих органах. Развитие. Околощитовидные железы закладываются у зародыша как выступы из эпителия III и IV пары жаберных карманов глоточной кишки. На 5-6-й нед эмбриогенеза образуются четыре зачатка желез в виде эпителиальных почек. На 7-8-й нед эти почки отшнуровываются от стенок жаберных карманов, присоединяясь к задней поверхности щитовидной железы. В процессе гистогенеза эпителия клетки дифференцируются, их размеры увеличиваются, количество гликогена в них уменьшается, цитоплазма светлеет – ГЛАВНЫЕ ПАРАТИРОЦИТЫ. У 5-месячного плода главные паратироциты дифференцируются на светлые и темные паратироциты. !!!На 10-м году жизни появляются ацидофильные/оксифильные паратироциты+В виде единичных включений в паренхиме околощитовидных желез могут находиться С-клетки, вырабатывающие кальцитонин. Строение. Каждая околощитовидная железа окружена тонкой СТ капсулой. Паренхима из трабекул – эпителиальных тяжей/скоплений эпителиальных эндокринных клеток (паратироцитов), разделённых тонкими прослойками рыхлой СТ с многочисленными капиллярами. Соединение паратироцитов: нексусы, интердигитации, десмосомы. Виды десмосом: а)Главные - секретируют паратирин. Их больше всего в паренхиме железы. Они небольшие (7-10 мкм), полигональной формы. В периферических зонах цитоплазма базофильна (потому что там РАССЕЯНЫ СВОБОДНЫЕ РИБОСОМЫ-ПОЛИСОМЫ). Секреторные гранулы имеют диаметр 150-200 нм. При усилении секреторной активности околощитовидных желез главные клетки увеличиваются в объеме. Главные паратироциты делят на: светлые (неактивные формы, в их цитоплазме включения гликогена и жира) и тёмные (активные ф., в них развиты ЭПС, комплекс Гольджи, рибосомы). 1 тёмный паратироцит = 3-5 светлым. б)Оксифильные паратироциты – их мало, располагаются поодиночке или группами. Крупнее главных паратироцитов. В цитоплазме есть оксифильные гранулы, много митохондрий, но комплекс Гольджи развит слабо. Оксифильные – стареющие формы главных клеток клетки APUD-серии. Выделяют также промежуточный тип клеток. !!!На секреторную активность околощитовидных желез не оказывают влияния гипофизарные гормоны. Околощитовидная железа по принципу обратной связи быстро реагирует на малейшие колебания содержания кальция в крови. Её деятельность усиливается при гипокальциемии и ослабляется при гиперкальциемии. Паратироциты обладают рецепторами, способными непосредственно воспринимать прямые влияния на них ионов кальция. |
