Лекарственные средства, применяемые в офтальмологии. Глазные лекарственные формы
 Скачать 292.8 Kb. Скачать 292.8 Kb.
|
|
Глазные лекарственные формы Глазные лекарственные формы представляют собой стерильные жидкие, мягкие или твердые лекарственные формы, предназначенные для местного применения (на глазном яблоке и/или конъюнктиве), инъекционного и имплантационного введения в ткани глаза. Жидкие глазные лекарственные формы для местного применения: - капли глазные; - примочки глазные. Мягкие глазные лекарственные формы для местного применения: - мази глазные; - гели глазные. Твердые глазные лекарственные формы для местного применения: - пленки глазные. Твердые глазные лекарственные формы для приготовления капель глазных: - таблетки для приготовления капель глазных; - порошок для приготовления капель глазных; - лиофилизат для приготовления капель глазных. Жидкие инъекционные глазные лекарственные формы: - раствор для субконъюнктивального введения; - раствор для внутриглазного введения; - раствор для парабульбарного введения. Твердые глазные лекарственные формы для приготовления жидких инъекционных глазных лекарственных форм: - лиофилизат для приготовления раствора для субконъюнктивального/внутриглазного/парабульбарного введения; - порошок для приготовления раствора для субконъюнктивального/внутриглазного/парабульбарного введения. Твердые глазные лекарственные формы для имлантационного применения – имплантат глазной. Определения Капли глазные - жидкие лекарственные формы, представляющие собой истинные растворы, растворы высокомолекулярных соединений, тончайшие суспензии или эмульсии, содержащие одно или более действующих веществ, предназначенные для инстилляции в глаз. Примочки глазные - жидкие лекарственные формы, представляющие собой водные растворы, предназначенные для смачивания и промывания глаз, а также для пропитывания материалов, накладываемых на глаз. Мази глазные, гели глазные - мягкие лекарственные формы, содержащие одно или более действующих веществ, растворенных или диспергированных в подходящей основе, предназначенные, как правило, для нанесения на конъюнктиву. Гели глазные могут также наноситься на веки и роговицу. Пленки глазные - твердые дозированные лекарственные формы, состоящие из пленкообразователя и одного или нескольких лекарственных веществ, предназначенные для помещения в конъюнктивальную полость. Таблетки для приготовления капель глазных - таблетки, которые непосредственно перед применением растворяют или диспергируют в соответствующей назначению жидкости для получения капель глазных. Порошки и лиофилизаты для приготовления капель глазных - порошки и лиофилизаты, которые непосредственно перед использованием растворяют или диспергируют в соответствующей назначению жидкости для получения капель глазных. Инъекционные глазные лекарственные формы - жидкие дозированные лекарственные формы, представляющие собой водные растворы, предназначенные для инъекционного введения в ткани глаза, или твердые дозированные лекарственные формы, предназначенные для приготовления жидких инъекционных лекарственных форм. К ним относятся растворы для субконъюнктивального введения, растворы для внутриглазного введения, растворы для парабульбарного введения, порошки и лиофилизаты для приготовления жидких инъекционных глазных лекарственных форм. Имплантат глазной - твердая дозированная лекарственная форма, предназначенная для введения во внутренние структуры глаза на длительный период времени для оказания определенного фармакологического действия.  1.Алгоритм надевания и снятия линз (пленки) 1.Алгоритм надевания и снятия линз (пленки)2.Закапывание капель в глаз (слева). Закладка мази или геля (справа)  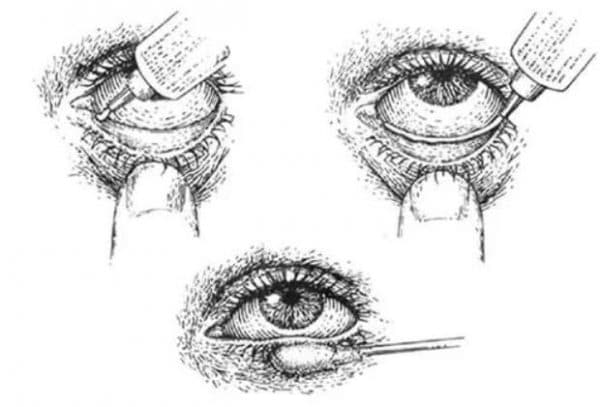 3.Виды глазных инъекцийВиды инъекций отличаются локализацией введения в глазное яблоко: Субконъюнктивальный – лекарство доставляется под слизистую конъюнктивную оболочку посредством иглы диаметром 0,3 мм и меньше; Парабульбарный – в липидную прослойку между надкостницей и склерой сквозь нижнее веко, иглу инсулинового шприца вводят параллельно нижней части орбиты; Ретробульбарный – игла проникает в нижнее веко параллельно стенке орбиты и проникает в край глазницы, метод доставляет лекарство за глазное яблоко; Интравитреальный – прямо в стекловидное тело; Внутриартериальный – ретроградно в глазную артерию; Субхориоидальный – увеосклеральным путем.  Лекарственные средства, применяемые в офтальмологии Классификация лекарственных средств, используемых для лечения глазных заболеваний 1. Противоинфекционные препараты. 1.1. Антисептики. 1.2. Сульфаниламидные препараты. 1.3. Антибиотики. 1.4. Противогрибковые препараты. 1.5. Противовирусные препараты. 2. Противовоспалительные препараты. 2.1. Глюкокортикостероиды. 2.2. Нестероидные противовоспалительные средства. 2.3. Противоаллергические препараты. 3. Препараты, применяемые для лечения глаукомы. 3.1. Средства, улучшающие отток внутриглазной жидкости. 3.2. Средства, угнетающие продукцию внутриглазной жидкости. 4. Противокатаральные препараты. 5. Мидриатики. 5.1. Длительного (лечебного) действия. 5.2. Короткого (диагностического) действия. 6. Местные анестетики. 7. Диагностические средства. 8. Офтальмологические препараты разных групп. 9. Средства для лечения возрастной макулодистрофии. 1. Противоинфекционные препараты. 1.1. Антисептики. Для лечения и профилактики инфекционных заболеваний век и конъюнктивы широко используют различные лекарственные средства, оказывающие антисептическое, обеззараживающее, дезодорирующее и противовоспалительное действие. Антисептические средства применяют с целью обработки края век при лечении блефаритов, ячменя, для лечения конъюнктивитов, кератитов и профилактики инфекционных осложнений в послеоперационном периоде, при травмах конъюнктивы, роговицы и попадании инородных тел в конъюнктивальный мешок. Комбинированные препараты, содержащие борную кислоту, - 0,25 % раствор сульфата цинка, 2 % раствор борной кислоты (Zinci sulfas + Acidum borici) - глазные капли в тюбик-капельницах по 1,5 мл, вводят по 1 капле 1-3 раза в день. Лекарственные средства, содержащие соли серебра, - 1 % раствор нитрата серебра, 2 % раствор колларгола, 1 % раствор протаргола - применяют для профилактики бленнореи у новорожденных. С этой целью их закапывают однократно сразу после рождения ребенка. Антисептик мирамистин (окомистин) - 0,01 % глазные капли.Дозы применения: по 1-2 капле 4-6 раз в сутки до клинического выздоровления, с профилактической целью - за 2-3 сут до операции и в течение 10 сут после нее по 1-2 капле 3 раза в сутки. 1.2. Сульфаниламидные препараты. В офтальмологии используют сульфацетамид (сульфацил-натрий, Sulfacilum natrium) в виде 10 и 20 % раствора (глазные капли) и 30 % мази (в тубах), которые применяют для профилактики и лечения конъюнктивитов, блефаритов и кератитов; 20 % раствор используют для профилактики и лечения гонорейных заболеваний глаз у новорожденных и взрослых. Сульфаниламиды закапывают в конъюнктивальный мешок по 1 капле 5-6 раз в сутки, для профилактики бленнореи у новорожденных - по 1 капле 20 % раствора в каждый глаз троекратно с интервалом 10 мин. 1.3. Антибиотики. Для профилактики и лечения инфекционных заболеваний глазного яблока и его вспомогательного аппарата применяют антибактериальные препараты, относящиеся к различным группам (хлорамфеникол, тетрациклины, макролиды, аминогликозиды, фторхинолоны, фузидиевая кислота, полимиксины). Выбор антибактериального препарата зависит от чувствительности патогенных микроорганизмов и тяжести инфекционного процесса. При лечении инфекционных заболеваний глаз антибактериальные препараты используют в виде не только глазных лекарственных форм (глазные капли, мази и пленки), но и растворов для инъекций (субконъюнктивальные, парабульбарные, внутримышечные и внутривенные) и интраокулярного введения лекарственных средств. Хлорамфеникол (левомицетин, Laevomycetinum). Антибиотик широкого спектра действия, применяемый в форме глазных капель (0,25 % раствор), при местном и системном применении легко проходит гематоофтальмический барьер. Тетрациклины (Tetracycline). Препараты этой группы выпускают в виде 1 % глазной мази, которую закладывают за нижнее веко: тетрациклиновую мазь 3-5 раз в день, дитетрациклиновую 1 раз. Для профилактики и лечения инфекционных конъюнктивитов и кератитов, а также для лечения трахомы. Следует отметить, что тетрациклин используют для профилактики бленнореи у новорожденных. Макролиды. Для лечения инфекционных заболеваний глаз и профилактики бленнореи у новорожденных используют эритромицин (Erytromycin). При лечении конъюнктивитов, кератитов, трахомы и с целью профилактики бленнореи у новорожденных эритромицин применяютв виде глазной мази (10 000 ЕД), которую закладывают за нижнее веко 3 раза в день, а при лечении трахомы 4-5 раз. Продолжительность лечения зависит от формы и тяжести заболевания, но не должна превышать 14 дней. Ванкомицин (Vancomycin), для лечения заболеваний глаз ванкомицин вводят внутривенно в дозе 0,5-1 г каждые 8-12 ч. Кроме того, используют интравитреальное введение. Аминогликозиды (гентамицин, тобрамицин). Аминогликозидные антибиотики выпускают в виде глазных капель (0,3 % раствор гентамицина), 0,3 % мази и глазных лекарственных пленок. При умеренно тяжелом инфекционном процессе 1-2 капли препарата закапывают в конъюнктивальный мешок каждые 4 ч или полоску мази длиной 1,5 см закладывают за нижнее веко пораженного глаза 2- 3 раза в день. 1.4. Противогрибковые препараты. В настоящее время в России нет официально зарегистрированных глазных форм противогрибковых препаратов. За рубежом широко применяют 5 % глазную суспензию натамицина. Из препаратов, которые используют системно для приема внутрь, можно отметить нистатин, кетоконазол, миконазол, флуконазол и флуцитозин. 1.5. Противовирусные препараты. При лечении вирусных заболеваний глаз используют химиотерапевтические средства (антиметаболиты), а также препараты, оказывающие неспецифическое и специфическое иммунокорригирующее действие. Антиметаболиты. 5-йод-2-дезоксиуридин (идоксуредин, ИДУ) - галогенопроизводный аналог тимидина. Применяют для лечения поверхностных форм герпетического кератита в виде 0,1 % раствора, который закапывают 3- 5раз в сутки. Ацикловир (Aciclovir) - высокоэффективный противовирусный препарат, оказывающий вируцидное действие на вирусы простого и опоясывающего герпеса, в меньшей степени эффективен в отношении вируса Эпштейна - Барр и цитомегаловируса. Препарат применяют в виде 3 % глазной мази: ее полоску длиной 1 см закладывают за нижнее веко 5 раз в день в течение 7-10 дней. Для профилактики рецидива заболевания лечение необходимо продолжать в течение 3 дней после клинического излечения (герпетических кератитов и увеитов). Неспецифическая иммунотерапия. При лечении вирусных заболеваний глаз применяют как экзогенные интерфероны, так и препараты, стимулирующие выработку эндогенных интерферонов. Интерферон лейкоцитарный человеческий сухой (Interferonum leucocyticum humanum siccum) выпускают в ампулах по 2 мл, содержащих 1000 ME лиофилизированного порошка для приготовления раствора. Содержимое ампулы разводят в 1 мл стерильной дистиллированной воды. При поверхностных кератитах и конъюнктивитах закапывают по 1 капле не менее 12 раз в день. При стромальном кератите и кератоиридоциклите вводят субконъюнктивально по 600 000 ME ежедневно или через день. Продолжительность курса лечения 15-25 дней. Офтальмоферон (Ophtalmoferonum) содержит 10 000 ME в 1 мл интерферона альфа-2 человеческого рекомбинантного. Препарат применяют для лечения аденовирусного, геморрагического, герпетического конъюнктивита и кератита, герпетического кератоувеита. В острой стадии заболевания закапывают по 1 капле 6-8 раз в сутки, при стихании воспалительных явлений - 2- 3 раза. Лечение проводят до исчезновения симптомов заболевания. Индукторы интерферона (интерфероногены) при введении в организм человека стимулируют выработку эндогенных интерферонов разных типов. Для лечения вирусных заболеваний глаз используют различные интерфероногены. Полудан (Poludan) - биосинтетический интерфероноген, представляющий собой комплекс полиадениловой и уридиловой кислот. Для лечения конъюнктивитов и поверхностных кератитов раствор полудана закапывают в конъюнктивальный мешок по 1-2 капле 6- 8 раз в сутки. По мере стихания воспалительных явлений количество инсталляций уменьшают до 3-4 раз. При стромальных кератитах и кератоиридоциклитах раствор полудана вводят по 0,5 мл субконъюнктивально ежедневно или через день. На курс назначают 15-20 инъекций. Пирогенал (Pyrogenalum) - липополисахарид бактериального происхождения, оказывающий пирогенное и интерфероногенное действие. Препарат вводят субконъюнктивально 1 раз в день или в 2-3 дня. Первоначальная доза 2,5 мкг (25 МПД), затем ее постепенно повышают до 5 мкг (50 МПД). Курс лечения состоит из 5-15 инъекций в зависимости от эффекта. Циклоферон (Cycloferonum) (Полисан, Россия) - низкомолекулярный индуктор интерферона. Препарат вводят внутримышечно по 250 мг 1 раз в сутки. Базовый курс из 10 инъекций проводят по схеме 1; 2; 4; 6; 8; 11; 14; 17; 20-й и 23-й день. Для специфической иммунотерапии применяют нормальный иммуноглобулин человека, противокоревой иммуноглобулин, чигаин (очищенная сыворотка молозива человека) и противогерпетическую вакцину. Однако широкого применения в клинической практике эти препараты не получили 2. Противовоспалительные препараты. 2.1. Глюкокортикостероиды. В зависимости от продолжительности противовоспалительного эффекта различают ГКС короткого, среднего, длительного и пролонгированного действия. Лекарственные формы, используемые в офтальмологии, содержат практически все группы ГКС: • ГКС короткого действия (6- 8 ч) - гидрокортизон (0,5 %; 1 % и 2,5 % глазная мазь); • ГКС средней продолжительности действия (12-36 ч) - преднизолон (0,5 % и 1 % глазные капли); • ГКС длительного действия (до 72 ч)-дексаметазон (0,1 % глазные капли и мазь); бетаметазон (0,1 % глазные капли и мазь); • ГКС пролонгированного действия (7-10 дней)-триамцинолона ацетонид, бетаметазона пропионат (инъекционные формы). ГКС, за исключением гидрокортизона, легко проникают практически во все ткани глазного яблока, в том числе в хрусталик, как при местном, так и при системном применении. Показания к использованию ГКС в офтальмологии довольно широкие: • аллергические заболевания глаз (дерматиты век, блефариты, конъюнктивиты и кератоконъюнктивиты); • увеиты; • симпатическая офтальмия; • воспалительные явления после травм и операций (профилактика и лечение); • восстановление прозрачности роговицы и подавление неоваскуляризации после перенесенных кератитов, химических и термических ожогов (после полной эпителизации роговицы). 2.2. Нестероидные противовоспалительные средства. Из НПВС в офтальмологии применяют диклофенак натрия, производное фенилуксусной кислоты и индометацин. Диклофенак натрия и индометацин (0,1 % раствор - глазные капли) оказывают выраженное противовоспалительное, жаропонижающее и аналгезирующее действие, а также способны ингибировать агрегацию тромбоцитов, при длительном применении оказывают десенсибилизирующее действие. НПВС используют для ингибирования миоза во время операций по поводу катаракты, лечения конъюнктивитов неинфекционной природы, профилактики и лечения послеоперационного и посттравматического увеита, профилактики кистозной макулопатии. 2.3. Противоаллергические препараты. Лечение аллергических заболеваний глаз включает применение ГКС, стабилизаторов мембран тучных клеток, антигистаминных и сосудосуживающих препаратов. Мембраностабилизаторы. Из препаратов этой группы чаще применяют кромоглициевую кислоты (Cromoglicic acid). Часто кромоглициевую кислоту применяют при лечении аллергических конъюнктивитов совместно со стероидными препаратами, тем самым уменьшая потребность в них; 2 % и 4 % растворы (глазные капли) кромоглициевой кислоты показаны для лечения сезонного и других видов аллергических конъюнктивитов, в том числе гиперпапиллярного конъюнктивита, вызванного контактными линзами. Раствор кромоглициевой кислоты закапывают по 1 капле в конъюнктивальный мешок 2-6 раз в день. Лечение рекомендуется начинать за 7-10 дней до возможного развития сезонного аллергического конъюнктивита и продолжать в течение 7-10 дней после исчезновения симптомов заболевания. Лодоксамид (Lodoxamide), препятствует дегрануляции тучных клеток, но также подавляет миграцию и выделение ферментов и цитотаксических факторов из эозинофилов. Лодоксамид (0,1 % раствор) используют по тем же показаниям, что и кромоглициевую кислоту. Препарат закапывают 4 раза в день. Продолжительность курса лечения не более 4 нед. Антигистаминные препараты. Эти препараты дают наиболее быстрый эффект: при остром аллергическом конъюнктивите быстро уменьшают зуд и отек век, слезотечение, гиперемию и отек конъюнктивы. Обычная доза по 1 капле 2-3 раза в день. В настоящее время для лечения заболеваний глаз используют такие блокаторы Н1-рецепторов, как олопатадин (Olopatidine), который тормозит высвобождение медиаторов аллергии из тучных клеток, оказывает выраженное противоаллергическое действие. Дозы и применение: взрослым и детям старше 3 лет закапывают по 1 капле 2 раза в сутки. Сосудосуживающие препараты. Для уменьшения выраженности симптомов аллергии используютмонокомпонентные и комбинированные препараты, содержащие αадреномиметики - тетразолин нафазолин. Сосудосуживающие препараты закапывают 2-3 раза в день по 1 капле в конъюнктивальный мешок. Не рекомендуется непрерывное применение глазных капель более 7-10 дней. При отсутствии эффекта в течение 48 ч необходимо отменить препарат. 3. Препараты, применяемые для лечения глаукомы. 3.1. Средства, улучшающие отток внутриглазной жидкости. В зависимости от влияния на гидродинамику глаза выделяют две группы антиглаукомных препаратов: улучшающие отток внутриглазной жидкости, и угнетающие ее продукцию. 1.Холиномиметики. Из М-холиномиметиков для лечения глаукомы используют пилокарпин и карбахол. Пилокарпин (Pilocarpine) - растительный алкалоид, получаемый из растения Pilocarpus pinnatifolius Faborandi. Препарат применяют в виде пилокарпина гидрохлорида или пилокарпина нитрата. Пилокарпин выпускают в виде 1 %, 2 %, 4 % или 6 % водного раствора (глазные капли), расфасованного в тюбики-капельницы по 1,5 мл или во флаконы по 5, 10 и 15 мл. Длительность гипотензивного эффекта при однократном закапывании раствора пилокарпина индивидуально варьирует и составляет 4- 6 ч. В связи с этим водные растворы препарата необходимо применять 4-6 раз в день. Наиболее часто используют 1 % и 2 % растворы. 2.Неселективные симпатомиметики. В эту подгруппу входит эпинефрин (Epinephrinum), который является прямым стимулятором α- и βадренорецепторов различной локализации. Эпинефрин плохо проникает через роговицу, и для обеспечения достаточного терапевтического эффекта необходимо использовать препарат высокой концентрации (1-2 % растворы). 3.Простагландины. В последние годы большой интерес вызывают препараты, относящиеся к подгруппе простагландинов F2a. Улучшая увеосклеральный путь оттока водянистой влаги вследствие воздействия на простанландиновые рецепторы различных подклассов, эти препараты в значительной степени снижают внутриглазное давление. К подгруппе простагландинов F2a относят два препарата: 0,005 % раствор латанопроста и 0,004 % раствор травопроста, выпускаемые во флаконах по 2,5 мл. Препараты этой подгруппы оказывают выраженное гипотензивное действие и, по данным литературы, улучшают кровообращение в тканях глаза. Латанопрост (Latanoprost) вызывает снижение ВГД примерно через 3-4 ч после его введения, максимальный эффект отмечается через 8-12 ч. Гипотензивное действие продолжается в течение не менее 24 ч. Рекомендуемый режим закапывания 1 раз в день (на ночь). Травопрост (Travoprost) - новое антиглаукомное средство, эффективно стимулирующее отток внутриглазной жидкости по увеосклеральному пути. По гипотензивному действию соответствует латанопросту или превосходит его. Простагландины являются препаратами первого выбора: с них начинают лечение глаукомы. 3.2. Средства, угнетающие продукцию внутриглазной жидкости. 1.Селективные симпатомиметики. К препаратам данной группы относится клонидин (Clonidine). Клонидин способствует уменьшению продукции внутриглазной жидкости. Гипотензивный эффект проявляется через 30 мин после введения препарата, максимум его отмечается через 3 ч после инстилляции и сохраняется до 8 ч. Препарат рекомендуется применять 2-4 раза в день. Лечение начинают с назначения 0,25 % раствора. В случае недостаточного снижения ВГД используют 0,5 % раствор. 2.β-Адреноблокаторы. Препаратами первого выбора при лечении глаукомы в большинстве случаев являются простагландины и β-адреноблокаторы. β12-Адреноблокаторы. К неселективным β-адреноблокаторам относят тимолол (Timololum).Гипотензивный эффект наступает через 20 мин после инстилляции, достигает максимума через 2 ч и сохраняется не менее 24 ч. Лечение начинают с применения 0,25 % раствора тимолола 1-2 раза в день. β1-Адреноблокаторы. Из селективных β-блокаторов в офтальмологии широко применяют бетоксолол (Betaxolol). После однократного закапывания бетаксолола гипотензивный эффект обычно наблюдается через 30 мин. Гибридные (α + β)-адреноблокаторы. В последние годы вызывают интерес гибридные адреноблокаторы. Представителем этой группы является оригинальный отечественный адреноблокатор проксодолол (Proxodololum).Гипотензивное действие проявляется через 30 мин после однократной инстилляции, максимальное снижение ВГД (около 7 мм рт. ст. от исходного уровня) наблюдается через 4-6 ч и Лечение начинают с применения 1 % раствора 2-3 раза в день. При отсутствии эффекта назначают 2 % раствор в той же дозе. 3.Ингибиторы карбоангидразы. Препараты этой группы угнетающе воздействуют на фермент карбоангидразу, которая содержится в отростках ресничного тела и играет важную роль в продукции внутриглазной жидкости. Бринзоламид (Brinzolamide) - новый ингибитор карбоангидразы местного действия, угнетающий продукцию внутриглазной жидкости. Препарат выпускают в виде 1 % глазной суспензии. Показания и противопоказания к применению такие же, как и для дорзоламида, однако бринзоламид больные переносят лучше. Дорзоламид (Dorzolamide) дает максимальный гипотензивный эффект через 2 ч после инстилляции. Последействие сохраняется и через 12 ч. Максимальное снижение ВГД составляет 18-26 % от исходного уровня. В отличие от дорзоламида ацетазоламид (Acetazolamide) снижает ВГД при системном применении. ВГД начинает снижаться через 40- 60 мин после закапывания, максимум действия наблюдается через 3- 5 ч и ВГД остается ниже исходного уровня в течение 6-12 ч. При лечении глаукомы ацетазоламид принимают внутрь по 0,125- 0,25 г 1-3 раза в день. После приема в течение 5 дней делают перерыв на 2 дня. 4.Комбинированные препараты. С этой целью в офтальмологической практике наиболее часто используют сочетание β-адреноблокаторов с холиномиметиками. Одна из наиболее часто используемых комбинаций - сочетание 0,5 % раствора тимолола с 2 % раствором пилокарпина (фотил, Fotil) или 4 % раствором пилокарпина (фотил форте, Fotil Forte). После инстилляции данных препаратов эффективное снижение ВГД происходит, начиная со 2-го часа, максимальный эффект наступает через 3-4 ч, продолжительность гипотензивного действия около 24 ч. Максимальное снижение ВГД составляет более 32 % от исходного уровня. Рекомендуемый режим применения 1-2 раза в день. Косопт - сочетание дорзоламида (ингибитор карбоангидразы) и ти- молола - одна из наиболее эффективных комбинаций при лечении глаукомы с выраженным гипотензивным действием. Препарат применяют для лечения офтальмогипертензии, открытоугольной, в том числе вторичной глаукомы, псевдоэксфолиативной глаукомы. Косопт закапывают по 1 капле 2 раза в день. Препарат хорошо переносят дети в возрасте 2-6 лет. ДуоТрав - комбинация β-блокатора тимолола и простагландина травопроста. Препарат применяют при офтальмогипертензии и открытоугольной глаукоме, закапывая по 1 капле 1 раз в день. 4. Противокатаральные препараты. Лекарственные средства, применяемые для лечения катаракты, условно можно разделить на несколько групп: средства, содержащие неорганические соли в сочетании с витаминами, цистеином и другими препаратами, нормализующими обменные процессы, и средства, содержащие соединения, нормализующие окислительно-восстановительные процессы в хрусталике и тормозящие действие хининовых соединений. Группа препаратов, содержащих минеральные соли и активаторы обменных процессов, довольно многочисленна. Эти лекарственные средства могут содержать одно действующее вещество (таурин) или комплекс активных веществ, таких как цитохром С, аденозин, тиамин, глутатион, никотинамид и цистеин. Наиболее широко применяют глазные капли офтан-катахром (OftanCatachrom) и витайодурол. Вторая группа препаратов представлена двумя лекарственными средствами - пиреноксином и азапентаценом. Пиреноксин конкурентно ингибирует действие хиноновых веществ, стимулирующих превращение водорастворимого белка в хрусталике в нерастворимый, в результате чего вещество хрусталика мутнеет. Пиреноксин предотвращает развитие катаракты. Азапентацен предохраняет сульфгидрильные группы белков хрусталика от окисления, активизирует протеолитические ферменты, содержащиеся во влаге передней камеры глаза. 5. Мидриатики. 5.1. Длительного (лечебного) действия. 5.2. Короткого (диагностического) действия. Мидриаз может быть обусловлен усилением действия дилататора зрачка под влиянием симпатомиметиков, а также ослаблением сфинктера зрачка вследствие блокады холинорецепторов, при этом одновременно происходит парез ресничной мышцы. В связи с этим для расширения зрачка применяют М-холиноблокаторы (непрямые мидриатики) и симпатомиметики (прямые мидриатики). М-холиноблокаторы В результате блокады М-холинорецепторов, расположенных в сфинктере зрачка и ресничной мышце, происходит пассивное расширение зрачка благодаря преобладанию тонуса мышцы, расширяющей зрачок, и расслабления мышцы, суживающей его. Одновременно вследствие расслабления ресничной мышцы возникает парез аккомодации. М-холиноблокаторы не рекомендуется применять при лечении больных с закрытоугольной глаукомой. Интенсивно пигментированная радужка более устойчива к дилатации, в связи с чем для достижения эффекта иногда необходимо увеличивать концентрацию лекарственного препарата или частоту введений, поэтому следует опасаться пе- редозировки М-холиноблокаторов. Расширение зрачка может спровоцировать острый приступ глаукомы у пациентов с глаукомой, лиц старше 60 лет и людей с дальнозоркостью, предрасположенных к развитию глаукомы, в связи с тем что у них неглубокая передняя камера. Необходимо предупреждать пациентов о том, что вождение автомобиля в течение как минимум 2 ч после исследования запрещено. М-холиноблокаторы различают по силе и длительности (короткое, или диагностическое, и длительное или лечебное) действия. Длительно действующие М-холиноблокаторы используют для достижения циклоплегии с целью исследования рефракции у детей. Кроме того, их применяют для лечения спазмов аккомодации полустойкого и стойкого характера у детей с аномалиями рефракции и в комплексной терапии воспалительных заболеваний переднего отдела с целью предотвращения развития задних синехий. Атропин (Atropinum) оказывает максимально выраженное мидриатическое и циклоплегическое действие. Расширение зрачка и циклоплегия после однократного закапывания атропина достигают максимума через 30-40 мин и сохраняются в течение 10-14 дней. Атропин используют в виде 0,5 % и 1 % раствора. У взрослых и детей старше 7 лет для лечебных целей применяют 1 % раствор, который закапывают 2-3 раза в день, для достижения циклоплегии - 2 раза. У детей до 7 лет можно использовать только 0,5 % раствор. Атропин выпускают в виде 1 % глазных капель и мази; 0,5 % глазные капли, содержащие атропин, изготавливают ex tempore. Циклопентолат (Cyclopentolate) оказывает менее выраженное мидриатическое действие, чем атропин. После однократной инстилляции циклопентолата максимальный фармакологический эффект наступает через 15-30 мин. Мидриаз сохраняется в течение 6-12 ч, а остаточные явления циклоплегии в течение 12-24 ч. Препарат используют для достижения циклоплегии с целью исследования рефракции у детей, а также для лечения спазмов аккомодации полустойкого и стойкого характера у детей с аномалиями рефракции, в комплексной терапии воспалительных заболеваний переднего отдела глаза с целью предотвращения развития задних синехий и при подготовке больных к экстракции катаракты. Для исследования глазного дна циклопентолат закапывают 1-3 раза по 1 капле с интервалом 10 мин, для достижения циклоплегии - 2- 3 раза с интервалом 15-20 мин. С лечебной целью препарат применяют 3 раза в день. Тропикамид (Tropicamid) - мидриатик короткого действия. Расширение зрачка после закапывания тропикамида наблюдается через 5- 10 мин, максимальный мидриаз отмечается через 20-45 мин и сохраняется 1-2 ч, исходная ширина зрачков восстанавливается через 6 ч. Максимальный парез аккомодации возникает через 25 мин и сохраняется в течение 30 мин. Полное купирование циклоплегии происходит через 3 ч. Препарат применяют при исследовании глазного дна, редко используют для определения рефракции у маленьких детей и с лечебной целью при воспалительных заболеваниях глаз, для профилактики задних синехий. Тропикамид выпускают в виде 0,5 % и 1 % растворов. Для диагностического расширения зрачка однократно закапывают 1 каплю 1 % раствора или 2 раза по 1 капле 0,5 % раствора с интервалом 5 мин. Через 10 мин можно проводить офтальмоскопию. Для определения рефракции препарат закапывают 6 раз с интервалом 6- 12 мин. Примерно через 25-50 мин наступает парез аккомодации и можно проводить исследование. С лечебной целью тропикамид применяют 3-4 раза в день. . Симпатомиметики Симпатомиметики, являясь агонистами α-адренорецепторов, повышают тонус мышцы, расширяющей зрачок, в результате чего развивается мидриаз, однако при этом не наблюдаются парез ресничной мышцы и повышение ВГД. Мидриатический эффект выраженный, но кратковременный (4-6 ч), потенцируется М-холиноблокаторами. Для диагностического расширения зрачка и усиления эффекта Мхолиноблокаторов перед оперативными вмешательствами на глазном яблоке и после них применяют раствор фенилэфрина (Phenylephrin). Как и М-холиноблокаторы, фенилэфрин не рекомендуется применять при закрытоугольной глаукоме. Следует избегать использования 10 % раствора фенилэфрина у детей и лиц пожилого возраста, при сердечно-сосудистых заболеваниях его назначать нельзя или нужно использовать 2,5 % раствор, с осторожностью рекомендуется применять препарат при тахикардии, гипертиреоидизме, сахарном диабете. Необходимо предупреждать больных, что нельзя водить автомобиль как минимум в течение 2 ч после исследования. При местном применении препарата возможны появление боли и покалывания в глазах (может потребоваться использование местных анестетиков за несколько минут до инстилляции фенилэфрина), затуманивание зрения, фотофобии. У чувствительных больных могут отмечаться системные побочные эффекты: аритмия, артериальная гипертензия, коронароспазм. При одновременном системном применении ингибиторов МАО возможно усиление сосудосуживающего эффекта. 6. Местные анестетики. В офтальмологии местные анестетики используют для проведения проводниковой, инфильтрационной и поверхностной анестезии. Из местных анестетиков наиболее часто используют новокаин, тетракаин, лидокаин, оксибупрокаин, пропаракаин. Новокаин(Novocainum) с трудом проникает через неповрежденные слизистые оболочки, поэтому его практически не применяют для поверхностной анестезии. Для проводниковой анестезии используют 1- 2 % растворы, для инфильтрационной - 0,25 % и 0,5 %. Тетракаин (Tetracaine) применяют для поверхностной анестезии при выполнении амбулаторных оперативных вмешательств, удаления инородных тел, проведения диагностических процедур (гониоскопия, тонометрия и т. д.). Анестезия наступает через 2-5 мин после закапывания и сохраняется в течение 30 мин-1 ч. Препарат закапывают по 1 капле 1-2 раза. При амбулаторных оперативных вмешательствах дополнительные инстилляции проводят по необходимости. Из препаратов, содержащих тетракаин, наиболее часто используют дикаинв виде 1 % глазных капель (во флаконах по 5 и 10 мл). Лидокаин (Lidocaine) оказывает более выраженное и продолжительное действие по сравнению с другими анестетиками. Местноанестезирующий эффект при поверхностной анестезии наступает через 5- 10 мин после инстилляции 2-4 % раствора лидокаина и сохраняется в течение 1-2 ч. При проводниковой анестезии эффект отмечается через 5-10 мин и сохраняется в течение 2-4 ч. Оксибупрокаин (Oxybuprocaine) - один из наиболее известных в мире местных анестетиков, используемых в офтальмологической практике. Поверхностная анестезия конъюнктивы и роговицы наступает через 30 с и сохраняется 15 мин. Длительную (до 1 ч) анестезию обеспечивает закапывание 0,4 % раствора оксибупрокаина 3 раза с интервалом 4-5 мин. 7. Диагностические средства. При проведении флюоресцентной ангиографии сосудов сетчатки, зрительного нерва и переднего отрезка глаза, а также для обнаружения дефектов эпителия роговицы используют флюоресцеин-натрий (Fluorescein-natrium). Флюоресцентную ангиографию сосудов сетчатки выполняют при различных формах абиотрофий сетчатки, экссудативно-геморрагических формах центральной хориоретинопатии различного генеза, диабетической, гипертонической и посттромботической ретинопатиях, невусах и меланобластомах хориоидеи. Флюоресцентную ангиографию сосудов диска зрительного нерва проводят при его отеке, воспалении, псевдозастое, друзах и т. д. Кроме того, флюоресцентную ангиографию сосудистого ложа переднего отрезка глаза осуществляют при эпибульбарных невусах и т. д. Препарат используют в виде 10 % раствора для инъекций (выпускают как отечественная промышленность, так и зарубежные фирмы). Для обнаружения дефектов эпителия роговицы применяют 1 % раствор флюоресцеина (глазные капли), который готовят ex tempore. 8. Офтальмологические препараты разных групп. Увлажняющие и вяжущие глазные средства (препараты искусственной слезы).Синдром «сухого глаза», или сухой кератонъюнктивит. Лечение синдрома «сухого глаза» симптоматическое. Терапия в основном состоит в замене отсутствующей слезной жидкости. В качестве искусственных слез используют водные растворы различной степени вязкости или гелеподобные заменители слезной пленки с высокой вязкостью. К числу веществ, которые способны повышать вязкость, относят: полусинтетические производные целлюлозы в концентрациях от 0,5 % до 1 % (метилцеллюлоза, гидроксипропилметилцеллюлоза, гидроксиэтилцеллюлоза), поливинилгликоль, поливинилпирролидон, производные полиакриловой кислоты, 0,9 % раствор декстрана, карбомер 974 Р. Стимуляторы регенерации роговицы.При заболеваниях роговицы с нарушением целости ее поверхности, травмах и ожогах глаза необходимо ускорение ее регенерации. С этой целью применяют 10 % метилурациловую мазь, солкосерил, корнерегель, а также лекарственные средства, содержащие гликозаминогликаны, выделяемые из роговицы различных животных (например, адгелон). Кроме того, стимулирующее воздействие на регенеративные процессы оказывают антиоксиданты: цитохром С дрожжевой (0,25 % глазные капли) и эрисод. Препараты этой группы используют в комплексной терапии лучевых, термических, химических ожогов конъюнктивы и роговицы, травмах переднего отдела глаза, эрозивных и дистрофических кератитов. Обычно их применяют 3-6 раз в день. Препараты, оказывающие фибринолитическое, антиоксидантное действие.Многие глазные заболевания сопровождаются развитием геморрагического и фибриноидного синдрома, для лечения которых применяются различные фибринолитические препараты. Наибольшее распространение получили такие ферментативные препараты, как пролонгированный аналог стрептокиназы стрептодеказа и урокиназа. Для лечения внутриглазных кровоизлияний различного генеза и дисциркуляторных нарушений в сосудах сетчатки эти препараты вводят парабульбарно по 0,3- 0,5 мл (30 000-45 000 ФЕ). Кроме того, стрептодеказу можно использовать в виде глазных лекарственных пленок. «Гемаза» - лиофилизированный порошок (в ампулах по 5000 ЕД), который содержит рекомбинантную проурокиназу. Препарат оказывает выраженное фибринолитическое действие, вводят его парабульбарно и субконъюнктивально. Значительный интерес представляют отечественные препараты, которые оказывают не только фибринолитическое действие, но также антиоксидантное и ретинопроекторное, - эмоксипин и гистрохром. Эмоксипин (Emoxipinum) давно и с успехом применяют для лечения различных заболеваний глаз. Препарат применяют для лечения внутриглазных кровоизлияний различного генеза, ангиоретинопатий (включая диабетическую ретинопатию); хориоретинальных дистрофий; тромбоза центральной вены сетчатки и ее ветвей; осложненной близорукости. Препарат используют в виде 1 % раствора для инъекций и глазных капель. Раствор эмоксипина вводят субконъюнктивально (по 0,2- 0,5 мл или 2-5 мг) и парабульбарно (по 0,5-1 мл, или 5-10 мг) 1 раз в день или через день в течение 10- 30 дней, лечение можно повторять 2-3 раза в год. В случае необходимости возможно ретробульбарное введение по 0,5-1 мл препарата 1 раз в день в течение 10-15 дней. Гистохром (Hystochrom) - препарат, содержащий эхинохром - хиноидный пигмент морских беспозвоночных. Гистохром выполняет роль перехватчика свободных радикалов, возникающих при перекисном окислении липидов, и хелатора свобоных катионов железа, накапливающихся в зоне ишемического повреждения. Кроме антиоксидантного препарат оказывает ретинопротекторное и бактерицидное действие. Гистохром используют в виде 0,02 % раствора (в ампулах по 1 мл). Препарат вводят субконъюнктивально и парабульбарно для лечения геморрагического и фибриноидного синдромов. 9. Средства для лечения возрастной макулодистрофии. Возрастная макулодистрофия - наиболее частая причина снижения зрения у людей в возрасте более 65 лет во всех развитых странах. Для лечения влажной формы возрастной макулярной дегенерации используют ингибиторы роста сосудов в сетчатке и хориоидее. Ранибизумаб (люцентис) связывает и инактивирует все изоформы фактора роста эндотелия сосудов (VEGF-A), в результате чего блокируется VEGF-опосредованный ангиогенез. Препарат имеет низкую молекулярную массу и способен блокировать рост новых сосудов. При интравитреальном введении он подавляет неоваскуляризацию и пролиферацию сосудов хориоидеи, останавливает прогрессирование экссудативно-геморрагической формы возрастной макулярной дегенерации. При неоваскулярной (влажной) форме возрастной макулярной дегенерации у взрослых препарат применяют в виде интравитреальных инъекций 0,5 мг (0,05 мл) 1 раз в месяц. |
