История урологии
 Скачать 6.12 Mb. Скачать 6.12 Mb.
|
|
Рис. 5.29. Закон Вейгерта-Мейера. Перекрещивание мочеточников и расположение их устьев в мочевом пузыре при полном удвоении мочевых путей мочеточник открывается отдельным устьем в мочевом пузыре. Неполное удвоение верхних мочевых путей характеризуется наличием двух лоханок и мочеточников, соединяющихся в тазовом отделе и открывающихся в мочевом пузыре одним устьем. Описанные особенности топографии мочеточников при удвоении верхних мочевых путей являются предрасполагающими к возникновению осложнений. Так, мочеточник нижней половины почки, имеющий более высоко и латерально расположенное устье, обладает коротким подслизистым тоннелем, что является причиной высокой частоты пу-зырно-мочеточниково-лоханочного рефлюкса именно в этот мочеточник. Напротив, устье мочеточника верхней половины почки часто эктопи-ровано и предрасположено к стено-зированию, что является причиной развития гидроуретеронефроза.
Удвоение мочеточника при отсутствии нарушения уродинамики клинически не проявляется. Заподозрить данную аномалию можно путем соно-графии, при которой определяется удвоение почки, а мочеточники при наличии расширения могут быть видны в их прилоханочных или тазовых отделах. Окончательный диагноз устанавливается на основании экскреторной урографии, мультиспиральной КТ с контрастированием, МРТ и цистоскопии. При отсутствии функции одной из половин почки диагноз может быть подтвержден путем антеградной или ретроградной уретеропиелографии. Утроение лоханок и мочеточников является казуистикой. Лечение оперативное при развитии осложнений. При сужении или эктопии мочеточника выполняют уретероцистоанастомоз, а при пузырно-мочеточни-ковом рефлюксе - антирефлюксные операции. При потере функции всей почки показана нефруретерэктомия (рис. 60, см. цв. вклейку), а одной из ее половин - геминефруретерэктомия. Аномалии положения мочеточников Ретрокавальный мочеточник - редко встречающаяся аномалия, при которой мочеточник в поясничном отделе уходит под полую вену и, кольцевидно обогнув ее, возвращается в свое прежнее положение при переходе в тазовый отдел (рис. 43, см. цв. вклейку). Компрессия мочеточника нижней полой веной приводит к нарушению пассажа мочи с развитием гидроуретеронефроза и свойственной ему клинической картины. Заподозрить данную аномалию позволяют УЗИ и экскреторная урография, которая выявляет расширение полостной системы почки и мочеточника до его средней трети, петлеобразный изгиб и нормальное строение мочеточника в тазовом отделе. Диагноз подтверждается с помощью мультиспиральной КТ и МРТ. Лечение оперативное, заключается в пересечении, как правило, с резекцией измененных участков мочеточника и выполнении уретероуретероанастомоза с расположением органа в его нормальное положение справа от полой вены.
Ретроилиакальный мочеточник - крайне редко встречающийся порок развития, при котором мочеточник располагается позади подвздошных сосудов (рис. 43, см. цв. вклейку). Данная аномалия, как и ретрокавальный мочеточник, приводит к его обструкции с развитием гидроуретеронефроза. Хирургическое лечение заключается в пересечении мочеточника, высвобождении его из-под сосудов и выполнении антевазального уретероуретероанастомоза. Эктопия устья мочеточника - аномалия, характеризующаяся атипичным внутриили внепузырным расположением устьев одного или обоих мочеточников. Данный порок развития чаще встречается у девочек и, как правило, сочетается с удвоением мочеточника и/или уретероцеле. Причиной этой аномалии является задержка или нарушение отделения мочеточникового ростка от вольфова протока в период эмбриогенеза. К внутрипузырным видам эктопии устья мочеточника относят смещение его вниз и медиально в шейку мочевого пузыря. Такое изменение расположения устья, как правило, протекает бессимптомно. Устья мочеточников при их внепузыр-ной эктопии открываются в мочеиспускательный канал, парауретрально, в матку, влагалище, семявыносящий проток, семенной пузырек, прямую кишку. Клиническая картина внепузырной эктопии устья мочеточника определяется его локализацией и зависит от пола. У девочек данный порок развития проявляется недержанием мочи при сохраненном нормальном мочеиспускании. У мальчиков при внутриутробном развитии вольфов проток превращается в семя-выносящий проток и семенные пузырьки, поэтому эктопированное устье мочеточника всегда расположено проксимальнее сфинктера уретры и недержания мочи не происходит. Диагностика основывается на результатах комплексного обследования, включающего экскреторную урографию, КТ, вагинографию, уретро- и цистоскопию, катетеризацию эктопированного устья и ретроградную уретро- и уре-терографию.
Лечение при данной аномалии хирургическое и заключается в пересадке экто-пированного мочеточника в мочевой пузырь (уретероцистоанастомоз), а при отсутствии функции почки - нефроуретерэктомии или геминефроуретерэктомии. Аномалии формы мочеточников Спиралевидный (кольцевидный) мочеточник - крайне редкий порок развития, при котором мочеточник в средней трети имеет форму спирали или кольца. Процесс может носить одно- и двусторонний характер. Данная аномалия является следствием неспособности мочеточника ротироваться вместе с почкой при ее внутриутробном перемещении из тазовой в поясничную область. Скручивание мочеточника ведет к развитию обструктивно-ретенционных процессов в почке, развитию гидронефроза и хронического пиелонефрита. Установить диагноз помогают экскреторная урография, мультиспиральная КТ, МРТ, а при необходимости - ретроградная или антеградная чрескожная уретерография. Лечение хирургическое. Выполняют резекцию мочеточника с уретероурете-роанастомозом или уретероцистоанастомозом. Аномалии структуры мочеточников Гипоплазия мочеточника обычно сочетается с гипоплазией соответствующей почки или ее половины при удвоении, а также с мультикистозной почкой. Просвет мочеточника при данной аномалии резко сужен или облитерирован, стенка истончена, перистальтика ослаблена, устье уменьшено в размерах. Диагностика основана на данных цистоскопии, экскреторной урографии и ретроградной уретерографии. Нейромышечная дисплазия мочеточника была описана под названием «мега-уретер» J. Goulk в 1923 г. как врожденное заболевание, проявляющееся расширением и удлинением мочеточника (по аналогии с термином «мегаколон»). Это один из частых и тяжелых пороков развития мочеточников, обусловленный недоразвитием или полным отсутствием его мышечного слоя и нарушением иннервации. В результате мочеточник не способен к активным сокращениям и утрачивает свою функцию перемещения мочи из лоханки в мочевой пузырь. Со временем такого рода динамическая непроходимость приводит к еще большему его расширению и удлинению с образованием коленчатых перегибов (ме-гадолихоуретер). Ухудшению транспорта мочи способствует нормальный тонус детрузора мочевого пузыря и сочетание данной аномалии с другими пороками развития (эктопия устья мочеточника, уретероцеле, пузырно-мочеточнико-во-лоханочный рефлюкс, нейрогенная дисфункция мочевого пузыря). Частое присоединение инфекции на фоне уростаза способствует развитию хронического уретерита с последующим рубцеванием стенки мочеточника и еще большим снижением функции верхних мочевыводящих путей. Характерными гистологическими признаками мегауретера являются значительное недоразвитие нервно-мышечных структур мочеточника с преобладанием рубцовой ткани.
Ахалазия мочеточника - это нейромышечная дисплазия его тазового отдела. Недоразвитие мочеточника при данной аномалии носит локальный характер и не затрагивает его вышележащих отделов, где они мало изменены или развиты нормально. С этих позиций ахалазию мочеточника следует считать не стадией развития мегауретера, а одной из его разновидностей. Как правило, расширение мочеточника в его тазовом отделе при ахалазии сохраняется на том же уровне в течение жизни. В ряде случаев вышележащие отделы мочеточника могут вовлекаться 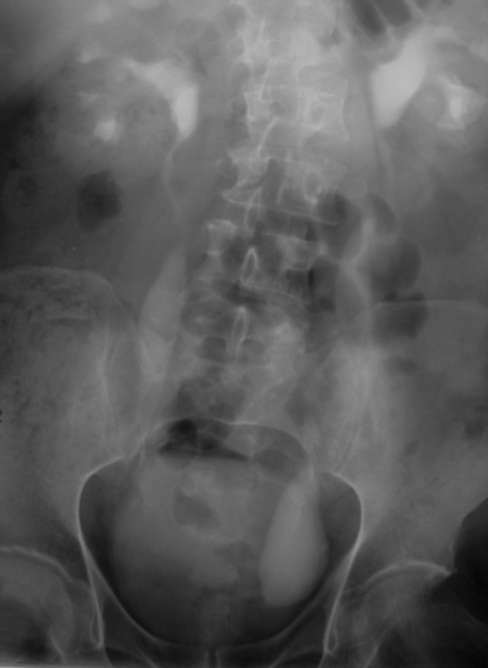 Рис. 5.30. Экскреторная урограмма. Ахалазия левого мочеточника в патологический процесс вторично в результате застоя мочи в расширенном цистоиде, то есть динамической непроходимости. Клиническая картина нейромы-шечной дисплазии мочеточника зависит от степени ее выраженности. При односторонней ахалазии или мегауретере общее состояние длительное время остается удовлетворительным. Симптомы слабо выражены или отсутствуют, что является одной из причин поздней диагностики нейромышечной дисплазии уже в зрелом возрасте. Первые признаки мегауретера обусловлены присоединением хронического пиелонефрита. Появляются боли в соответствующей поясничной области, повышение температуры с ознобом, дизурия. Тяжелое клиническое течение наблюдается при двустороннем мегауретере. С раннего возраста выявляются симптомы хронической почечной недо- статочности: отставание ребенка в физическом развитии, пониженный аппетит, полиурия, жажда, слабость, утомляемость. Диагностика нейромышечной дисплазии основывается на лабораторных, лучевых, уродинамических и эндоскопических методах исследования. Соно-графия позволяет выявить расширение чашечно-лоханочной системы и мочеточника в его прилоханочном и предпузырном отделах, уменьшение слоя почечной паренхимы. Характерным признаком ахалазии на экскреторных урограммах является значительное расширение тазового отдела мочеточника при неизмененных вышележащих отделах мочевыводящих путей (рис. 5.30).
При мегауретере отмечается увеличение длины и значительное расширение мочеточника на всем протяжении с участками коленообразных перегибов. Ан-теградная пиелоуретерография позволяет установить диагноз при отсутствии функции почки по данным экскреторной урографии. В дифференциальной диагностике мегауретер следует отличать от гидроуре-теронефроза, который возникает в результате сужения мочеточника. Оперативное лечение нейромышечной дисплазии мочеточника в значительной степени зависит от стадии заболевания. Предложено свыше 100 методов оперативной коррекции. Степень компенсаторных возможностей, особенно характерных для детей раннего возраста, зависит от выраженности анатомических и функциональных нарушений, диаметра мочеточника и активности пие-лонефритического процесса. Хирургическое лечение заключается в резекции расширенного мочеточника по длине и ширине с субмукозной имплантацией его в мочевой пузырь по Политано-Лидбеттеру. Более выраженные изменения в стенке мочеточника со значительным нарушением его функции являются показанием к кишечной пластике мочеточника (рис. 54, 55, см. цв. вклейку). Врожденное сужение (стеноз) мочеточника, как правило, локализуется в его прилоханочном, реже - предпузырном отделах, в результате чего развивается гидронефроз или гидроуретеронефроз. Вследствие частоты, особенностей этиологии, патогенеза, клинического течения и методов оперативной коррекции гидронефротическая трансформация выделена в отдельную нозологическую форму и рассматривается в главе 6. Клапаны мочеточника - это локальные дупликатуры слизистого и подсли-зистого или реже всех слоев стенки мочеточника. Данная аномалия встречается крайне редко. Причиной ее образования является врожденный избыток слизистой мочеточника. Клапаны могут иметь косое, продольное, поперечное направление и чаще локализуются в прилоханочном или предпузырном отделах мочеточника. Они могут вызывать обструкцию мочеточника с развитием гидронефротической трансформации, что является показанием к оперативному лечению - резекции суженного участка мочеточника с анастомозом между неизмененными отделами мочевых путей.
Дивертикул мочеточника - редкая аномалия, которая проявляется в виде мешковидного выпячивания его стенки. Чаще всего встречаются дивертикулы правого мочеточника с преимущественной локализацией в тазовом отделе. Описаны также двусторонние дивертикулы мочеточника. Стенка дивертикула состоит из тех же слоев, что и сам мочеточник. Диагноз устанавливают на основании экскреторной урографии, ретроградной уретерографии, спиральной КТ и МРТ. Оперативное лечение показано при развитии гидроуретеронефроза в результате обструкции мочеточника в области дивертикула. Оно заключается в резекции дивертикула и стенки мочеточника с уретероуретероанастомозом. Уретероцеле - кистоподобное расширение интрамурального отдела мочеточника с выпячиванием его в просвет мочевого пузыря (рис. 15, см. цв. вклейку). Оно относится к частым аномалиям и диагностируется у 1-2 % больных всех возрастных групп, подвергнутых цистоскопическому исследованию. Уретероцеле может быть одно- и двусторонним. Причиной его образования является врожденное нейромышечное недоразвитие подслизистого слоя интрамурального отдела мочеточника в сочетании с узостью его устья. Вследствие такого порока развития постепенно происходит смещение (растяжение) слизистой оболочки данного отдела мочеточника в полость мочевого пузыря с формированием округлого или грушевидного кистовидного образования различных размеров. Наружной стенкой его является слизистая оболочка мочевого пузыря, а внутренней - слизистая мочеточника. На вершине уретероцеле находится суженное устье мочеточника. Различают два вида этой аномалии мочеточников - ортотопическое и гете-ротопическое (эктопическое) уретероцеле. Первое возникает при нормальном расположении устья мочеточника. Оно небольших размеров, хорошо сокращается и, как правило, не нарушает оттока мочи из почек. Такое малосимптомное уретероцеле чаще диагностируется у взрослых. Гетеротопическое уретероцеле возникает при низкой эктопии устья мочеточника по направлению к выходу из
мочевого пузыря. У детей раннего возраста в 80-90 % наблюдений диагностируется эктопический вид уретероцеле, чаще нижнего устья, при удвоении мочеточника. Преобладает односторонняя форма, реже заболевание выявляется с двух сторон. Уретероцеле вызывает нарушение пассажа мочи, что постепенно приводит к развитию гидроуретеронефроза. Частым осложнением уретероцеле является образование в нем камня. Клиническая симптоматика зависит от размера и локализации уретероце-ле. Чем больше уретероцеле и выраженнее обструкция мочеточника, тем раньше и отчетливее проявляются симптомы данной аномалии. Появляются боли в соответствующей поясничной области, при образовании в нем камня и присоединении инфекции - дизурия. При больших размерах уретероцеле может наблюдаться затрудненное мочеиспускание, возникающее вследствие обструкции им шейки мочевого пузыря. У женщин возможно выпадение уретероцеле за пределы мочеиспускательного канала. Основное место в диагностике отводится лучевым методам исследования и цистоскопии. Характерным признаком при сонографии является округлой формы гипоэхогенное образование в области шейки мочевого пузыря, выше которого может определяться расширенный мочеточник (рис. 5.31, 5.32). На экскреторных урограммах, КТ с контрастированием и МРТ визуализируются уретероцеле и разной степени выраженности гидроуретеронефроз (рис. 5.33). Цистоскопия является основным методом диагностики уретероцеле (рис. 15, см. цв. вклейку). С ее помощью можно с уверенностью подтвердить диагноз данной аномалии, установить вид уретероцеле, его размеры, сторону поражения. Уре-тероцеле определяется как округлое образование, располагающееся в треугольнике мочевого пузыря, на верхушке которого открывается устье мочеточника, при выделении мочи уретероцеле сокращается и уменьшается в размерах (спадается).
Ортотопическое уретероцеле небольших размеров без нарушения уродинамики лечения не требует. Вид оперативного вмешательства определяют с учетом размера и локализации уретероцеле, а также степени 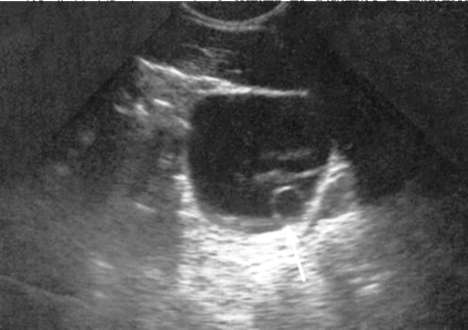 Рис. 5.31. Трансабдоминальная сонограмма. Уретероцеле слева (стрелка) 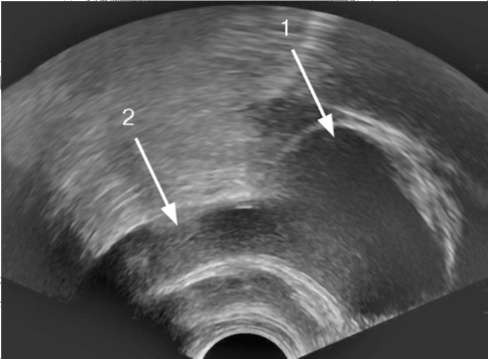 Рис. 5.32. Трансректальная сонограмма. Больших размеров уретероцеле (1) со значительным расширением мочеточника (2) 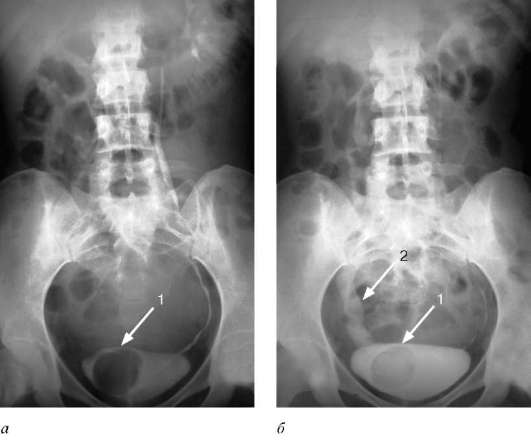 Рис. 5.33. Экскреторные урограммы на 7-й (а) и 15-й (б) минутах исследования. Уретероцеле (1) справа с расширением мочеточника (2) (гидроуретеронефроз) гидронефротической трансформации. В зависимости от этого применяются трансуретральная эндоскопическая резекция уретероцеле или открытая его резекция с выполнением уретероцистоанастомоза. Пузырно-мочеточниково-лоханочный рефлюкс (ПМР) - процесс ретроградного заброса мочи из мочевого пузыря в верхние мочевые пути. Он является наиболее частой патологией мочевой системы у детей и подразделяется на первичный и вторичный. Первичный ПМР возникает в результате врожденной несостоятельности (незавершенного созревания) пузырно-мочеточникового соустья. Вторичный - является осложнением инфравезикальной обструкции, развиваясь из-за повышенного давления в мочевом пузыре. ПМР может быть активным и пассивным. В первом случае он возникает в момент мочеиспускания при максимальном повышении внутрипузырного давления, во втором - может наблюдаться в покое. Характерное клиническое проявление ПМР - возникновение болей в поясничной области при мочеиспускании. При присоединении инфекции появляются симптомы хронического пиелонефрита. В диагностике ПМР ведущую роль занимают рентгенорадионуклидные методы исследования. Ретроградная цистография в покое и при мочеиспускании (микционная цистография) выявляет не только его наличие, но и степень выраженности аномалии (см. гл. 4, рис. 4.32).
Консервативное лечение возможно в начальных стадиях заболевания, хирургическое заключается в выполнении различных антирефлюксных опера- ций, из которых наиболее простой является эндоскопическое подслизистое введение в область устья формообразующих биоимплантатов (силикон, коллаген, тефлоновая паста и др.), препятствующих обратному току мочи. Широкое применение нашли операции по реконструкции устья мочеточника, которые в настоящее время выполняются в том числе с использованием роботассисти-рованной техники. 5.3. АНОМАЛИИ МОЧЕВОГО ПУЗЫРЯ Выделяют следующие пороки развития мочевого пузыря: ■ аномалии мочевого протока (урахуса); ■ агенезия мочевого пузыря; ■ удвоение мочевого пузыря; ■ врожденный дивертикул мочевого пузыря; ■ экстрофия мочевого пузыря; ■ врожденная контрактура шейки мочевого пузыря. Урахус (urachus) - мочевой проток, который соединяет формирующийся мочевой пузырь через пуповину с околоплодными водами в период внутриутробного развития плода. Обычно к моменту рождения ребенка он зарастает. При пороках развития урахус может полностью или частично не зарастать. В зависимости от этого различают аномалии урахуса. Пупочный свищ - незаращение части урахуса, открывающееся свищом в области пупка и не сообщающееся с мочевым пузырем. Постоянные выделения из свища приводят к раздражению кожи вокруг него и присоединению инфекции. Пузырно-пупочный свищ - полное незаращение урахуса. В этом случае происходит постоянное выделение мочи из свища. Киста урахуса - незаращение средней части мочевого протока. Такая аномалия протекает бессимптомно и проявляется только при больших размерах или нагноении. В ряде случаев ее можно прощупать через переднюю брюшную стенку. Диагностика аномалий урахуса основана на использовании ультразвуковых, рентгенологических (фистулография) и эндоскопических (цистоскопия с введением в свищевой ход метиленового синего и обнаружением его в моче) методов исследования. Оперативное лечение заключается в иссечении урахуса.
Агенезия мочевого пузыря - его врожденное отсутствие. Крайне редкая аномалия, которая обычно сочетается с пороками развития, не совместимыми с жизнью. Удвоение мочевого пузыря - также очень редкая аномалия этого органа. Она характеризуется наличием перегородки, которая разделяет полость мочевого пузыря на две половины. В каждую из них открывается устье соответствующего мочеточника. Данная аномалия может сопровождаться удвоением уретры и наличием двух шеек мочевого пузыря. Иногда перегородка может быть неполной, и тогда имеет место «двухкамерный» мочевой пузырь (рис. 5.34). Врожденный дивертикул мочевого пузыря - мешковидное выпячивание стенки мочевого пузыря наружу. Как правило, он располагается на заднебоковой стенке мочевого пузыря рядом с устьем, несколько выше и латеральней его. 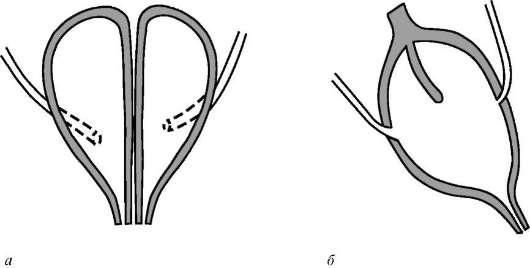 Рис. 5.34. Удвоение мочевого пузыря: а - полное; б - неполное Стенка врожденного (истинного) дивертикула, в отличие от приобретенного, имеет такое же строение, как и стенка мочевого пузыря. Приобретенный (ложный) дивертикул развивается вследствие инфравезикальной обструкции и повышения давления в мочевом пузыре. В результате перерастяжения стенки мочевого пузыря происходит ее истончение с выпячиванием слизистой между пучками гипертрофированных мышечных волокон. Постоянный застой мочи в дивертикуле способствует образованию в нем камней и развитию хронического воспаления. Характерными клиническими симптомами данной аномалии являются затруднение мочеиспускания и опорожнение мочевого пузыря в два этапа (сначала опорожняется мочевой пузырь, затем дивертикул). Диагноз устанавливается на основании УЗИ (рис. 5.35), цистографии (рис. 5.36) и цистоскопии (рис. 20, см. цв. вклейку). Лечение оперативное, заключается в иссечении дивертикула и ушивании образовавшегося дефекта стенки мочевого пузыря.
Экстрофия мочевого пузыря - тяжелый порок развития, заключающийся в отсутствии передней стенки мочевого пузыря и соответствующей ей части передней брюшной стенки (рис. 40, см. цв. вклейку). Данная аномалия чаще наблюдается у мальчиков и встречается у 1 из 30-50 тыс. новорожденных. Экстрофия мочевого пузыря нередко сочетается с пороками развития верхних и нижних мочевых путей, выпаде- 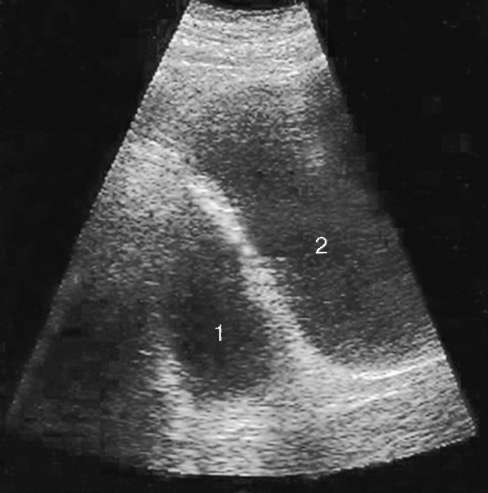 Рис. 5.35. Трансабдоминальная сонограмма. Дивертикул (1) мочевого пузыря (2) 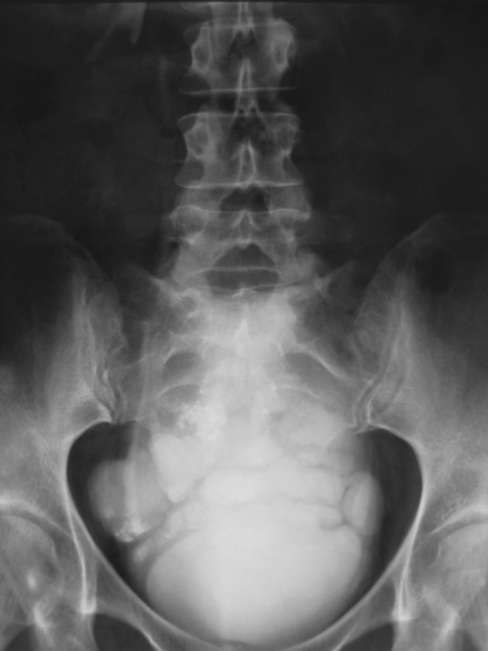 Рис. 5.36. Нисходящая цистограмма. Дивертикулы мочевого пузыря нием прямой кишки, у мальчиков - с эписпадией, паховой грыжей, крип-торхизмом, у девочек - с аномалиями развития матки и влагалища. Моча при такой аномалии постоянно изливается наружу, что в дальнейшем приводит к мацерации и изъязвлению кожи промежности, половых органов и бедер. Когда ребенок натуживается (при смехе, крике, плаче), стенка мочевого пузыря выпячивается в виде шара, а выделение мочи усиливается. Слизистая оболочка гиперемирована, легко кровоточит. В нижних углах дефекта определяются устья мочеточников. Экстрофия мочевого пузыря, как правило, сочетается с диастазом костей лонного сочленения, что проявляется «утиной» походкой. Постоянное соприкосновение слизистой оболочки мочевого пузыря и уретры с внешней средой способствует развитию хронического цистита и пиелонефрита. Хирургическое лечение проводится в первые месяцы жизни ребенка. Выделяют три вида оперативных вмешательств: ■ реконструктивно-пластические операции, направленные на закрытие дефекта мочевого пузыря и брюшной стенки собственными тканями; ■ пересадка треугольника мочевого пузыря вместе с устьями в сигмовидную кишку (в настоящее время выполняется крайне редко); ■ формирование искусственного ортотопического мочевого резервуара из участка подвздошной кишки.
Контрактура шейки мочевого пузыря - порок развития, характеризующийся избыточным развитием соединительной ткани в данной анатомической области. Клиническая картина зависит от степени выраженности фиброзных изменений в шейке мочевого пузыря и связанных с ними нарушений мочеиспускания. Диагностика данной аномалии основана на результатах инструментального исследования (урофлоуметрия в сочетании с цистоманометрией), уретрографии и уретроцистоскопии с биопсией шейки мочевого пузыря. Лечение эндоскопическое, заключается в рассечении или иссечении рубцовых тканей. 5.4. АНОМАЛИИ МОЧЕИСПУСКАТЕЛЬНОГО КАНАЛА К порокам развития мочеиспускательного канала относятся: ■ гипоспадия; ■ эписпадия ; ■ врожденные клапаны, облитерации, стриктуры, дивертикулы и кисты уретры; ■ гипертрофия семенного бугорка; ■ удвоение уретры; ■ уретро-прямокишечные свищи; ■ выпадение слизистой мочеиспускательного канала. Гипоспадия - врожденное отсутствие участка переднего отдела мочеиспускательного канала с замещением недостающей части плотным соединительнотканным тяжом (хордой) и искривлением полового члена назад, в сторону мошонки. Данная аномалия встречается с частотой 1 : 250-300 новорожденных. По сути, гипоспадия сочетается с аномальным строением полового члена. Он, как правило, анатомически недоразвит, маленький, тонкий, сильно изогнут в дорсальном направлении. Изгиб особенно выражен при эрекции. Угол искривления может быть настолько велик, что половая жизнь становится невозможной. Обычно крайняя плоть расщеплена и покрывает головку в виде капюшона. Может иметь место меатостеноз. Выделяют головчатую (наиболее частая), венечную, стволовую, мошоночную и промежностную гипоспадию. Первые две формы наиболее легкие и мало отличаются друг от друга. Они характеризуются расположением наружного отверстия уретры на уровне головки или венечной борозды и незначительным искривлением полового члена.
Стволовая форма характеризуется расположением наружного отверстия уретры в разных частях полового члена. Чем проксимальнее оно эктопировано, тем более выражено искривление органа. За счет изгиба и меатостеноза опорожнение мочевого пузыря затруднено, струя слабая, направлена книзу. Наиболее тяжелыми являются мошоночная и промежностная формы гипо-спадии. Для них характерны резкое недоразвитие и искривление пениса и выраженное нарушение мочеиспускания, которое возможно только в положении сидя. Новорожденных с мошоночной гипоспадией иногда ошибочно принимают за девочек или ложных гермафродитов. Отдельной формой является так называемая «гипоспадия без гипоспадии», при которой наружное отверстие уретры находится в обычном месте на головке полового члена, но сама она значительно укорочена. Между укороченной уретрой и нормальной длины половым членом располагается плотный соединительнотканный тяж (хорда), который делает пенис резко искривленным в дорсальном направлении. Крайне редко встречается женская гипоспадия, при которой расщепляется задняя стенка уретры и передняя стенка влагалища. Она может сопровождаться стрессовым недержанием мочи. Диагноз гипоспадии устанавливают при объективном исследовании. В ряде случаев бывает трудно отличить мошоночную и промежностную гипоспадию от женского ложного гермафродитизма. В таких случаях необходимо определить генетический пол ребенка. Лучевые методы позволяют выявить наличие и тип строения внутренних половых органов. Оперативное лечение показано при всех формах данной аномалии и выполняется в первые годы жизни ребенка. При головчатой и венечной гипоспадии операцию проводят при значительном искривлении головки полового члена и/ или меатостенозе. Для коррекции более тяжелых форм гипоспадии предложено много различных методов оперативного лечения. Все они направлены на достижение двух основных целей: создание недостающей части уретры с формированием ее наружного отверстия в нормальном анатомическом положении и выпрямление полового члена за счет иссечения соединительнотканных рубцов (хорды). Прогноз при своевременно выполненной пластической операции благоприятный. Достигаются хороший косметический эффект, нормальное мочеиспускание, сохранность половой и репродуктивной функции.
Эписпадия - врожденное расщепление по передней поверхности всего или части мочеиспускательного канала. Открытый кпереди данный участок уретры вместе с пещеристыми телами создают характерный желобок, проходящий по дорсальной части полового члена. Данная аномалия встречается гораздо реже, чем гипоспадия, и в среднем выявляется у 1 из 50 тыс. новорожденных. Соотношение между мальчиками и девочками составляет 3 : 1. У мальчиков различают три вида эписпадии: головчатую, стволовую и тотальную. Эписпадия головки полового члена характеризуется тем, что передняя стенка уретры расщеплена до венечной бороздки. Половой член незначительно искривлен и приподнят вверх. Мочеиспускание и эрекция при данной форме эписпадии обычно не нарушены. Стволовая форма характеризуется тем, что передняя стенка уретры расщеплена на протяжении всего полового члена - до области перехода кожи в лобковую область. При данной форме эписпадии отмечается расщепление лобкового симфиза, а иногда и расхождение мышц живота. Половой член укорочен и изогнут в сторону передней брюшной стенки. Отверстие уретры имеет форму воронки. При мочеиспускании струя направлена вверх, моча разбрызгивается, что приводит к намоканию одежды. Половая жизнь невозможна, так как половой член небольших размеров и во время эрекции сильно искривлен. Тотальная (полная) эписпадия кроме расщепления передней стенки уретры характеризуется расщеплением сфинктера мочевого пузыря. Уретра имеет вид воронки и расположена сразу под лоном. Эта форма характеризуется недержанием мочи из-за недоразвития сфинктера мочевого пузыря. Постоянное подтекание мочи приводит к раздражению кожи в области мошонки и промежности, развивается дерматит, нарушается нормальная социальная адаптация ребенка в обществе сверстников. Отмечается недоразвитие полового члена и мошонки.
Эписпадия девочек встречается реже, чем у мальчиков. Выделяют три ее формы. Клиторная эписпадия, характеризуется только расщеплением клитора. Наружное отверстие уретры смещено вверх и открывается над ним. Мочеиспускание не нарушено. При субсимфизарной форме отмечается расщепление уретры до шейки мочевого пузыря и расщепление клитора. Наиболее тяжелой является полная эпис-падия, при которой отсутствуют передняя стенка мочеиспускательного канала и шейки мочевого пузыря, а наружное отверстие уретры располагается позади лобкового симфиза. Отмечается расщепление лонного сочленения и сфинктера мочевого пузыря, что проявляется утиной походкой и недержанием мочи. У большинства больных с эписпадией емкость мочевого пузыря уменьшена, наблюдается ПМР. Оперативное лечение эписпадии проводится в первые годы жизни. Оно заключается в реконструкции уретры и устранении искривления полового члена. Врожденные клапаны уретры - наличие в ее проксимальном отделе выраженных складок слизистой, выступающих в просвет мочеиспускательного канала в виде перемычек. Данная аномалия чаще встречается у мальчиков и составляет 1 на 50 тыс. новорожденных. Клапаны уретры нарушают нормальное мочеиспускание, затрудняют опорожнение мочевого пузыря, приводят к появлению остаточной мочи, развитию гидроуретеронефроза и хронического пиелонефрита. Лечение клапанов уретры эндоскопическое. Выполняется их ТУР. Врожденная облитерация мочеиспускательного канала встречается крайне редко, всегда сочетается с другими аномалиями, часто не совместимыми с жизнью. Врожденная стриктура уретры - редкая аномалия, при которой имеется руб-цовое сужение ее просвета, приводящее к нарушениям мочеиспускания. Врожденный дивертикул уретры - также редкий порок развития, заключающийся в наличии мешковидного выпячивания задней стенки мочеиспускательного канала. Чаще локализуется в переднем отделе уретры. Проявляется дизурией и выделением капель мочи после окончания акта мочеиспускания. Диагноз устанавливается на основании уретрографии и уретроскопии, микци-онной цистоуретерографии. Лечение заключается в иссечении дивертикула.
Врожденные кисты уретры развиваются в результате облитерации выводных отверстий бульбоуретральных желез. Преимущественно локализуются в области луковицы мочеиспускательного канала. Их удаляют оперативным путем. Гипертрофия семенного бугорка - врожденная гиперплазия всех элементов семенного бугорка. Вызывает обструкции уретры и появление эрекции во время мочеиспускания. Диагностируется путем уретроскопии и ретроградной уретрогра-фии. Лечение заключается в ТУР гипертрофированной части семенного бугорка. Удвоение уретры - редкий порок развития. Оно бывает полным и неполным. Полное удвоение сочетается с удвоением полового члена. Чаще встречается неполное удвоение уретры. В большинстве случаев дополнительный мочеиспускательный канал заканчивается слепо. Дополнительная уретра всегда имеет недоразвитое пещеристое тело. Уретро-прямокишечные свищи - редкий порок развития, который почти всегда сочетается с атрезией заднего прохода. Возникает в результате недоразвития мочепрямокишечной перегородки. Выпадение слизистой мочеиспускательного канала - также редкая аномалия. Выпавшая слизистая из-за нарушения микроциркуляции имеет синюшный оттенок, иногда кровоточит. Лечение оперативное. 5.5. АНОМАЛИИ МУЖСКИХ ПОЛОВЫХ ОРГАНОВ Аномалии яичек Пороки развития яичек подразделяются на аномалии количества, структуры и положения. К аномалиям количества относятся: Анорхизм - врожденное отсутствие обоих яичек. Сочетается с недоразвитием других половых органов. Дифференциальный диагноз с двусторонним абдоминальным крипторхизмом проводят на основании сцинтиграфии яичек, КТ, МРТ и лапароскопии. Лечение заключается в назначении заместительной гормональной терапии. Монорхизм - врожденное отсутствие одного яичка, его придатка и семявы-носящего протока. Следует отличать от одностороннего абдоминального крип-торхизма, используя аналогичные методы диагностики, как и при анорхизме. С косметической целью возможно протезирование яичка.
Полиорхизм - крайне редкая аномалия, характеризующаяся наличием добавочного яичка. Оно располагается рядом с основным, обычно недоразвито и, как правило, не имеет придатка и семявыносящего протока. В связи с высоким риском малигнизации целесообразно его удаление. Синорхизм - врожденное сращение обоих не опустившихся из брюшной полости яичек. Лечение оперативное. Выполняется их разъединение и низведение в мошонку. К аномалиям структуры относится гипоплазия яичка - его врожденное недоразвитие. Диагностируется при объективном осмотре (в мошонке пальпируются резко уменьшенные яички), с помощью лучевых и радионуклидных методов исследования. В лечении, особенно при двустороннем процессе, используют заместительную гормонотерапию. К аномалиям положения яичек относятся: Крипторхизм - порок развития (от греч. kriptos - скрытый и orchis - яичко), при котором отмечается неопущение в мошонку одного или обоих яичек. Час- тота крипторхизма у доношенных новорожденных мальчиков составляет 3 %, а у недоношенных увеличивается в 10 раз. Крипторхизм в 25-30 % случаев сочетается с аномалиями других органов. Ненормальное положение яичка приводит к его анатомо-функциональ-ной недостаточности вплоть до атрофии. Причиной наиболее значимого осложнения крипторхизма - бесплодия - является изменение температурного режима яичка. Сперматоген-ная функция существенно нарушается даже при незначительном повышении его температуры. Кроме того, риск ма-лигнизации неопущенного яичка в отличие от нормально расположенного значительно возрастает. В зависимости от степени неопущения различают абдоминальную и паховую формы крипторхизма 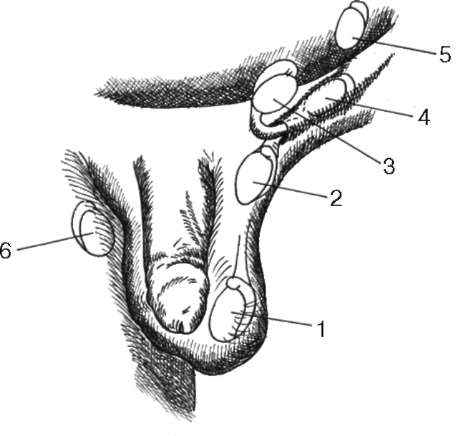 Рис. 5.37. Формы крипторхизма и эктопии яичка: 1 - нормально расположенное яичко; 2 - задержка яичка перед входом в мошонку; 3 - паховая эктопия; 4 - паховый крип-торхизм; 5 - абдоминальный крипторхизм; 6 - бедренная эктопия
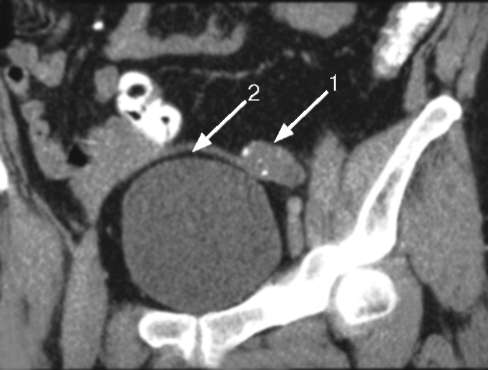 Рис. 5.38. КТ малого таза. Абдоминальный крипторхизм (1). Левое яичко располагается в брюшной полости рядом с мочевым пузырем (2) (рис. 5.37). Данный порок развития может быть односторонним и двусторонним, истинным и ложным. Ложный (псевдокрипторхизм) отмечается при чрезмерной подвижности яичка, когда оно в результате сокращения мышцы, поднимающей яичко (т. cremaster), плотно подтягивается к наружному паховому кольцу или даже погружается в паховый канал. В расслабленном состоянии его можно аккуратными движениями низвести в мошонку, однако оно часто возвращается обратно. Диагноз устанавливают на основании данных физикального исследования, сонографии, КТ (рис. 5.38), сцинтиграфии яичек и лапароскопии. На основании этих же методов криптор-хизм дифференцируют от анорхизма, монорхизма и эктопии яичка. Консервативное лечение показано при расположении яичка в дистальной части пахового канала. Используют гормональную терапию хорионическим го-надотропином. Оперативное лечение проводится в первые годы жизни ребенка при неэффективности гормональной терапии. Оно заключается во вскрытии пахового канала, мобилизации яичка, семенного канатика и низведении его в мошонку с фиксацией в данном положении (орхипексия). Эктопия яичка - врожденный порок развития, при котором оно располагается в различных анатомических областях, но не по ходу своего эмбрионального пути в мошонку. Этим данная аномалия отличается от крипторхизма. В зависимости от локализации яичка различают паховую, бедренную, промежностную и перекрестную эктопию (см. рис. 5.37). Лечение оперативное - низведение яичка в соответствующую половину мошонки. Прогноз для развития яичек при крипторхизме и эктопии благоприятный, если операция выполнена в первые годы жизни ребенка.
Аномалии полового члена Врожденный фимоз - врожденное сужение отверстия крайней плоти, не позволяющее обнажить головку полового члена. До 3 лет у мальчиков в большинстве случаев регистрируется физиологический фимоз. В случае выраженного сужения крайней плоти прибегают к ее круговому иссечению (циркумцизии). Скрытый половой член - чрезвычайно редкая аномалия, при которой нормально развитые кавернозные тела скрыты окружающими тканями мошонки и кожи лобковой области. Половой член, как правило, уменьшен в размере, кавернозные тела определяются только при пальпации в складках окружающей кожи. Эктопия полового члена - крайне редкая аномалия, при которой он имеет небольшие размеры и располагается позади мошонки. Лечение оперативное: выполняется перемещение полового члена в нормальное положение. Удвоенный половой член (дифаллия) - также редкий порок развития. Удвоение может быть полным, когда имеются два половых члена с двумя мочеиспускательными каналами, и неполным - два половых члена с уретральным желобом на поверхности каждого. Оперативное лечение заключается в удалении одного из менее развитых половых членов. Казуистикой является агенезия полового члена, которая, как правило, сочетается с другими не совместимыми с жизнью аномалиями. Контрольные вопросы 1. Приведите классификацию аномалий почки. 2. В чем различие между мультикистозом и поликистозом почек? 3. Какой должна быть лечебная тактика при простой кисте почки? 4. Какие существуют виды эктопии устья мочеточника? 5. В чем сущность закона Вейгерта-Мейера? 6. В чем состоит клиническое значение уретероцеле? 7. Какие встречаются аномалии урахуса? 8. Перечислите виды гипоспадии. 9. Приведите формы крипторхизма и эктопии яичка. 10. Какие аномалии полового члена вам известны? Что такое врожденный фимоз?
Клиническая задача 1 Больной, 50 лет, обратился с жалобами на периодически возникающие тупые боли в левом фланге живота и поясничной области. За последние месяцы в левом подреберье самостоятельно стал прощупывать эластическое, округлое, легко смещаемое образование. При этом повышения температуры тела, нарушений мочеиспускания, изменения цвета мочи и других симптомов не отмечал. Обратился к семейному врачу. Назначенные им лабораторные анализы оказались нормальными, после чего была выполнена мультиспиральная КТ брюшной полости (рис. 5.39). Какой вы поставите диагноз? Необходимы ли другие методы исследования для его подтверждения? Какой метод лечения избрать? Клиническая задача 2 Больная, 25 лет, обратилась с жалобами на тупые боли в поясничной области слева, учащенное болезненное мочеиспускание. Такие явления отмечает в течение нескольких месяцев. Пальпаторно почки не определяются. Анализы крови и мочи не изменены. УЗИ выявило округлой формы небольших размеров 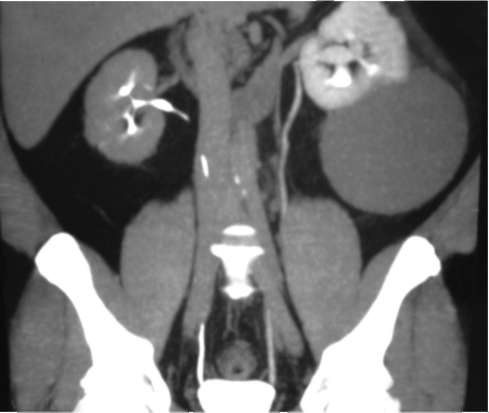 Рис. 5.39. Мультиспиральная КТ почек с контрастированием больного 50 лет 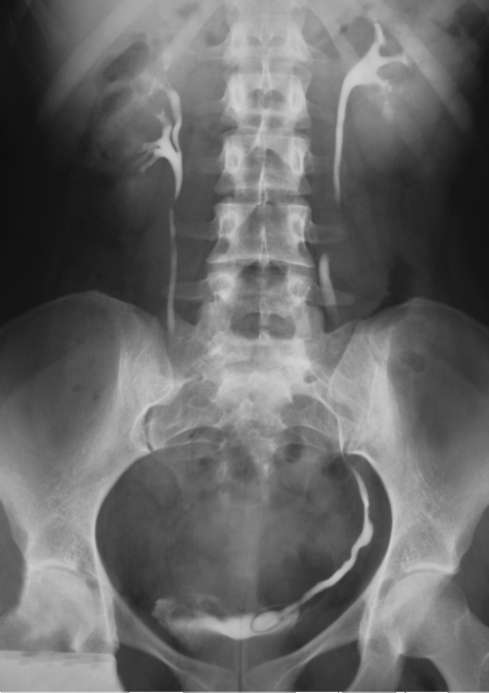 Рис. 5.40. Экскреторная урограмма больной 25 лет. Левый мочеточник заканчивается булавовидным расширением гипоэхогенное образование в области шейки мочевого пузыря. Больной выполнена экскреторная урограмма (рис. 5.40). Дайте интерпретацию экскреторной урограммы. Каков диагноз? Какую тактику лечения следует выбрать? Клиническая задача 3 Родители мальчика в возрасте 9 месяцев обратились к урологу с жалобой на отсутствие у ребенка левого яичка в мошонке. С их слов мальчик родился недоношенным и яичко отсутствовало с момента рождения. При объективном осмотре выявлено, что наружное отверстие уретры расположено типично, складчатость мошонки сохранена. Правое яичко определяется в своем обычном месте, левое пальпируется в центре пахового канала.
Поставьте ребенку диагноз. Требуется ли лечение? Если да, то в каком возрасте его следует проводить?
|
