К фельдшеру фап обратилась первобеременная А., 25 лет, в сроке гестации 56 недель
 Скачать 0.69 Mb. Скачать 0.69 Mb.
|
|
З.1. К фельдшеру ФАП обратилась первобеременная А., 25 лет, в сроке гестации 5-6 недель с жалобами на отсутствие аппетита, тошноту, рвоту от 6 до 10 раз в сутки независимо от приема пищи, снижение массы тела на 1,5 кг за 1,5 недели. Общее состояние средней тяжести. Отмечается повышенная возбудимость. Кожные покровы и видимые слизистые обычной окраски, сухие. Температура тела субфебрильная. Пульс 100 уд/мин, ритмичный, удовлетворительного наполнения и напряжения. АД 100/60 мм. рт. ст. Суточный диурез 850 мл. Диагноз. Беременность 5-6 недель, тоскикоз, рвота беременных средней степени тяжести. Сопутствующий диагноз: гиповолемический шок (?) Диф. Диагностика: с пищевой токсикоинфекцией. 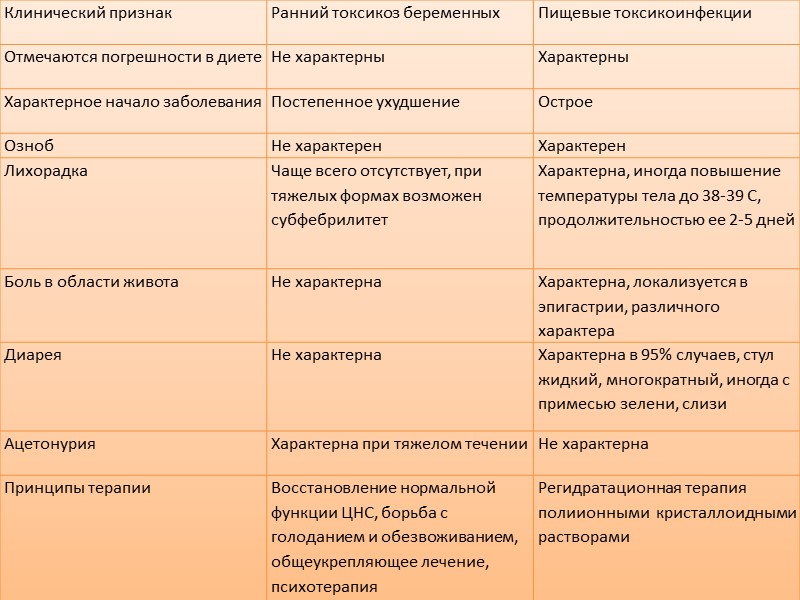 Лечебная тактика: обследование ( общий анализ крови( уровень мочевины, креатинина, билирубина и общего белка)и мочи ( наличие ацетона и кетоновых тел в моче), коалурограмма, моча по Нечипоренко, суточный диурез, контроль пульса, АД, УЗИ орг брюшной полости, эндоскопия), тактика заключается в: седативная терапия, инфузионная терапия, дробное питание, стабилизрующая и витаминная, противорвотная терапия. Эффективность: купирование симптомов, улучшение качества жизни, снижение частоты осложнений Манипуляция: ? З.2. Пациентка М., 14 лет, поступила в гинекологическое отделение с жалобами на слабость, головокружение, обильные кровянистые выделения из половых путей в течение 6 дней. Менструации с 13 лет, нерегулярные (через 6-8 недель), обильные, со сгустками, по 8-10 дней, безболезненные. При осмотре: кожные покровы бледные. Пульс 94 удара в минуту, ритмичный, удовлетворительного наполнения и напряжения. АД 100/70 мм рт. ст. Гинекологический статус: наружные половые органы развиты правильно, оволосение по женскому типу, девственная плева цела. Выделения из половых путей кровянистые, обильные. При ректоабдоминальном исследовании патологии не обнаружено. В анализе крови гемоглобин 90 г/л. Диагноз: аномальное маточное кровотечение ювенильного периода. Анемия средней степени тяжести. Геморрагический шок 1 степени. Диф. диагноз: с нарушением свертывающей системой крови ( тромбоцитопения) или коагуляции (б. Виллебранда, гемофилия), опухоль шейки матки, тела матки и влагалища. 
Антианемическая терапия, витаминотерапия, гормональный гомеостаз! ( так как она девочка и выскабливание в данном случае не проводится) Индикатор эффективности: остановка кровотечения, отсутствие рецидива в течение года Вопросы к манипуляции: что мы видим?/ ( форма, цвет, выделения, наличие полипов, какая шейка, цервикальный канал), какие бывают зеркала и какими мы будем смотреть девочку? З.3. Беременная И., 25 лет, обратилась к врачу женской консультации в сроке беременности 33-34 недели с жалобами на отеки нижних конечностей. Беременность первая. Из перенесенных заболеваний отмечает хронический пиелонефрит (состоит на диспансерном учете у нефролога). Прибавка веса составила 14 кг, за последнюю неделю – 1,0 кг. Общее состояние удовлетворительное. Кожные покровы и видимые слизистые обычной окраски. Пульс 64 удара в минуту, удовлетворительного наполнения и напряжения. АД 120/80 и 115/80 мм.рт.ст. Матка в состоянии нормального тонуса. Положение плода продольное, предлежит головка, подвижна над входом в малый таз. Тоны плода ясные, ритмичные, 140 ударов в минуту. Отеки нижних конечностей. Общие анализы крови, мочи без патологических изменений. Диагноз: Первобеременная, беременность 33-34 недели. Положение плода продольное, головное предлежание. Отеки, вызванные беременностью, 1 степени тяжести ( так как они на голенях) Хронический пиелонефрит, ремиссия. Диф. Диагностика: провести с преэклампсией (?)
Тактика лечения: интенсивная антибактериальная терапия с учётом антибиотикограммы, инфузионная и дезинтоксикационная терапия с учётом возможного неблагоприятного воздействия на плод, динамическое наблюдение урологом и акушер-гинекологом (?) Индикатор эффективности: отсутствие нарастания или исчезновение отеков; отсутствие нарастания или исчезновение протеинурии; отсутствие присоединения гипертензивных нарушений; пролонгирование беременности. Вопросы к манипуляции: 4 приём непосредственно в родах (смотрим соотношение предлежащей части плода ко входу в малый таз) З. 4. Пациентка Л., 28 лет, обратилась в приемный покой гинекологического отделения с жалобами на длительные кровянистые выделения из половых путей после задержки очередной менструации на 3 месяца. Тест на хорионический гонадотропин отрицательный. При бимануальном исследовании и осмотре с помощью зеркал патологических изменений не обнаружено. Диагноз: АМК репродуктивного возраста Диф. Диагностика:  Остановка кровотечения с помощью рдв ( раздельное диагностическое выскабливание)с помощью хирургического гемостаза (выскабливание полости матки), восстановление репродуктивной функции, менструального цикла, остановка кровотечения. Оценка эффективности: остановка кровотечения, отсутствие рецидива в течение года Вопросы к манипуляции: выполняется с диагностической целью. З.5. Роженица К., 22 лет, поступила в родильное отделение с доношенной беременностью и началом родовой деятельности. Во время беременности женскую консультацию посещала нерегулярно. При последнем посещении консультации в 38 недель отмечены повышение АД до 135/95 - 140/95 мм рт. ст., пастозность голеней. От госпитализации отказалась. В родильный дом женщина доставлена бригадой скорой помощи в сроке беременности 39-40 недель с жалобами на боли в области затылка, лба, надчревной области, понижение зрения. При осмотре отмечаются одутловатость лица, массивные отеки конечностей, передней брюшной стенки, в области поясницы. АД 140/95 - 155/90 мм рт. ст., пульс 88 ударов в минуту, удовлетворительных свойств. Со стороны внутренних органов патологии не выявлено. Матка в состоянии нормального тонуса, ВДМ - 35 см, ОЖ - 101 см. Размеры таза: 26-29-31-21 см. В общем анализе мочи белок 1,0 г/л. Диагноз: Первородящая,беременность 39-40 недель, роды срочные, 1 период родов. Преэклампсия тяжелой степени тяжести, задержка роста плода. ( родовой деятельности нет) Диф. Диагностика: гипертония, обострение хронического почечного заболевания, гистационная гипертензия.  Лечебная тактика: стабилизация состояния, противосудорожная и антигипертензивная терапия, срочное родоразрешение после стабилизации состояния ( экстренно после стабилизации состояния,так как тяжёлая преэклампсия). Индикатор эффективности: Выписка из родильного дома возможна при нормализации и стабилизации АД, снижении уровня протеинурии ниже 300 мг/сут. при нормальном почасовом диурезе, нормализации лабораторных показателей свертывающей системы крови, функции печени и почек, числа тромбоцитов. При сохранении патологических показателей к моменту ожидаемой выписки (обычно 7-10 сутки) решить вопрос о возможной выписке/переводе в профильный стационар совместно с профильными специалистами (нефрологом, невропатологом, терапевтом и т.д.) Вопросы к манипуляции: выслушивание сердцебиения плода в различных положениях З.6. У пациентки Ч., 43 лет, после 2-месячной задержки менструации наблюдаются обильные кровянистые выделения из половых путей, продолжающиеся 10 дней. Последние 2 года менструальный цикл нарушен: интервал между менструациями составляет 2-3 месяца. Гинекологические заболевания отрицает. При осмотре в зеркалах: слизистая влагалища и шейки матки чистая. Выделения кровянистые, обильные. При бимануальном исследовании патологии не обнаружено. Диагноз: АМК позднего репродуктивного возраста!!!! Диф. диагностика: с эндометриозом, с начавшимся выкидышом.
Лечебная тактика: остановить кровотечение, восстановить менструальный цикл, выявить причину, выскабливание. Индикатор эффективности: остановка кровотечения, отсутсвие рецидива кровотечения в течение года Вопросы к манипуляции: снятие вульварного кольца, рождение головки и т.д.. ОКСИТОЦИН!!!! З.7 Женщине 26 лет. Третьи роды в сроке 39 недель. Плод живой, доношенный. Через 30 минут после рождения ребенка началось сильное кровотечение. Кровопотеря 500 мл. Имеются признаки отделения плаценты. Диагноз: Беременность 39 недель, роды третьи, срочные, 3 период родов, ущемление отделившегося последа, кровотечение Диф. Диагностика:  Лечебная тактика: Амбуладзе, Кредо и Гентаро ( ручное отделение последа) Индикаторы эффективности: антенатальная верификация приращения плаценты (отношение антенатально диагностированных случаев приращения плаценты по отношению ко всем случаям, подтвержденным клинически или гистологически); частота массивных гемотрансфузий при приращении плаценты. Вопросы к манипуляции: приёмы- расскажите или покажите эти приёмы. Признак Вастена при общеравномерносуженном тазе применяется З.8. Пациентка К., 50 лет, обратилась к врачу акушеру-гинекологу с жалобами на «приливы жара» до 12 раз в сутки, потливость, сердцебиение, головную боль, головокружение, артериальную гипертензию, раздражительность, бессонницу, немотивированные страхи. Отмечает, что последний год менструации нерегулярные, через 2-3 месяца, скудные, безболезненные. Гинекологические заболевания отрицает. При осмотре в зеркалах: слизистая влагалища и шейки матки чистая, слизистая влагалища истончена, выделения светлые, скудные. При бимануальном исследовании патологии не обнаружено Диагноз: Климактерический период. Диф. диагностика:
Лечебная тактика: гормональная терапия, УЗИ органов малого таза и молочных желез, маммографию, цитологический анализ мазков шейки матки, биохимия крови и коагулограмма ( так как противопоказаниями к данной терапии является рак молочных желез, яичников и эндометрия, снижение свертываемости крови, тромбоэмболии) Индификатор эффективности: купирование клинических симптомов климактерического синдрома; нормализация гормонального фона; отсутствие осложнений/поздних проявлений климактерического синдрома. З.9. Повторнородящая 25 лет в сроке 38 недель беременности. ОЖ - 110 см. Отошли воды в количестве 2-х литров. Через 3 часа после отхождения вод родила живого доношенного ребенка весом 3500 г. Через 30 минут самостоятельно отделился и выделился послед, при осмотре послед весь, оболочки все. Из половых путей обильное кровотечение со сгустками Диагноз: Беременность 38 недель, беременность 2, срочные, многоводие, ранний послеродовой период, гипотоническое кровотечение (сгустки). Диф. Диагностика:
Тактика лечения: УЗИ плода, мазок из влагалища на флору, общий анализ крови и мочи, кесарево сечение Индикатор эффективности: рождение живого новорожденного; отсутствие осложнений у матери. З.10. Пациентка Р., 25 лет, поступила в гинекологическое отделение с жалобами на боли в области наружных половых органов, неловкость при ходьбе, повышенную температуру. Боли появились четыре дня назад, после переохлаждения. Последняя менструация 3 недели назад. Гинекологические заболевания отрицает. При осмотре в области правой большой половой губы определяется опухолевидное образование размерами 4x3 см, кожа над ним гиперемирована, горячая на ощупь, при пальпации отмечается флюктуация. При осмотре шейки матки в зеркалах и бимануальном исследовании отклонений от нормы не выявлено. Диагноз: абцесс бартолиновой железы ( флюктуация- при абцессе, при воспалении- только набухание) Диф. Диагностика: с бартолинит, с кистой Абцесс бартолиновой железы: появление резко болезненного уплотнения размером от 1-4 до 7-10 см в области большой половой губы с одной или двух сторон, патологические выделения из половых путей с запахом и гноем, цвет которых меняется от белого до мутно-серого и жёлтого, могут сопровождаться зудом и расчёсами; Киста бартолиниевой железы - ретенционное образование, возникающее при закупорке протока железы. Протекает бессимптомно. Киста достигает небольших размеров -- 3--5 см в диаметре. При инфицировании может возникнуть абсцесс. Фурункул большой половой губы - острое гнойное воспаление волосяного фолликула и окружающих его тканей (сальная железа и соединительная ткань). Часто вызывается золотистым стафилококком и встречается у лиц с обменными нарушениями и снижением иммунитета (сахарный диабет, авитаминозы, хронические инфекции). При осмотре на большой половой губе определяется воспалительный конусообразный инфильтрат, имеющий на вершине скопление гноя с черной точкой (некроз) под эпидермисом. Фурункулез данной области сопровождается значительным отеком окружающих тканей. В запущенных случаях при больших размерах фурункула у пациенток имеются признаки гнойной интоксикации (слабость, повышение температуры), лимфангит и регионарный лимфаденит, а в самых тяжелых случаях - острый тромбофлебит. Лечебная тактика: промывание дренажа, вкладывать мазь, противовоспалительная терапия, инфузионная терапия, вскрытие абсцесса, удаление кисты. Индикаторы эффективности: заживление послеоперационной раны первичным натяжением. З.11. Повторнородящая 28 лет. Беременность 40 недель. Родила живого доношенного ребенка. Через 20 минут началось кровотечение (выделилось 500 мл крови). Роженица побледнела, пульс 90 ударов в минуту. А/Д 100/60 мм рт. ст. Дно матки на 2 поперечных пальца выше пупка. Признаков отделения плаценты нет. Диагноз: Беременность 40 недель, роды 2 срочные, 3 период, ранний послеродовой период, плотное прикрепление плаценты, кровотечение, геморрагический шок 1 степени Диф. Диагностика: с полным и неполным отделением плаценты
Лечебная тактика: ручное отделение плаценты и выделения плаценты, восполнение ОЦК Индикатор эффективности: антенатальная верификация приращения плаценты, частота массивных гемотрансфузий при приращении плаценты. З.12. Пациентка П., 23 лет, обратилась в женскую консультацию с жалобами на боль при мочеиспускании, повышение температуры до 37,4°С. В браке не состоит, имеет несколько половых партнеров. При осмотре в зеркалах: слизистая наружного отверстия уретры гиперемирована, шейка матки цилиндрическая, гиперемия зоны наружного отверстия цервикального канала. Выделения из цервикального канала гноевидные. При бимануальном исследовании внутренние половые органы без патологии. Предварительный диагноз: уретрит, эндоцервицит гонорейной этиологии Диф диагностика: 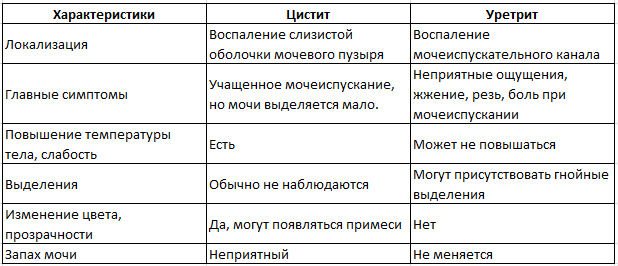 Тактика лечения: мазки на гонорею из уретры и цервикального канала, посев на гонорею,антимикробная терапия, Ликвидация предрасполагающих факторов (нейроэндокринные и другие функциональные нарушения), Лечение сопутствующих заболеваний. Индикатор эффективности: устранение воспалительного процесса;отсутствие болевого синдрома; нормализация клинико-лабораторных показателей и инструментальных методов исследования. Вопрос по поводу диспасеризации- проводится каждый менструальный цикл З.13 Повторнобеременная первородящая 25 лет. Роды в сроке 39 недель доношенным плодом. Через 30 минут после выделения последа началось обильное кровотечение со сгустками. При осмотре последа целостность его сомнительна. Кровопотеря 500 мл. Диагноз: беременность 39 недель, роды 1 срочные, ранний послеродовой период, задержка частей плаценты, кровотечение. Диф. Диагноз: ????????? Тактика лечения: контрольное ручное обследование полости матки, удаление частей последа, восполнение ОЦК, Выделение последа по Креде-Лазаревичу, после внутривенного введения спазмолитика. Индикатор эффективности: отсутствие кровотечения; восстановление тонуса матки; лабораторные данные в норме. З.14. Молодая нерожавшая женщина заболела остро на второй день после медицинского аборта. Жалобы на недомогание, повышение температуры тела до 39° С, однократный озноб. Пациентка приняла таблетку аспирина, вызвала «скорую помощь» и доставлена в гинекологический стационар. При обследовании отмечаются тахикардия, бледность кожных покровов, повышение количества лейкоцитов до 10,0 х 109 /л, ускорение СОЭ до 35 мм в час. Живот обычной формы, мягкий, болезненный при пальпации над лоном. При бимануальном исследовании: тело матки в anteversio-flexio, несколько больше нормы, мягковатой консистенции, подвижное, умеренно болезненное. Придатки с обеих сторон не определяются, область их безболезненна. Параметрии не изменены, своды свободные, безболезненные. Выделения скудные, кровянистые без запаха. Диагноз: Острый постабортный эндометрит. !!!!!!!!!! Диф. Диагностика:
Тактика лечения: антибактериальной; десенсибилизирующей; инфузионной; общеукрепляющей, тактика направленная на восстановление репродуктивной функции Индикатор эффективности: отсутствие болей, нормализация температуры, прекращение выделений. З. 15 Повторнобеременная на 10-ом акушерском месяце внезапно почувствовала боли внизу живота постоянно нарастающего характера. Величина матки соответствует доношенной беременности. Матка резко болезненна, напряжена, особенно справа, где отмечается выпячивание стенки матки. Положение плода продольное. Сердцебиение плода не прослушивается. Из половых путей незначительные кровянистые выделения. Беременная чувствует себя плохо, пульс 100 ударов в минуту. Бледность слизистых и кожи лица, беспокойна. Родовые пути закрыты. Диагноз: Беременность 39-40 недель. Преждевременная отслойка нормально расположенной плаценты. Геморрагический шок. Мертвый плод. Диф. Диагностика:
Тактика: ручное отделение плаценты и выделения плаценты, восполнение ОЦК Индикатор эффективности: частота гистерэктомий при ПОНРП; удельный вес консервативного родоразрешения при ПОНРП, перинатальная и материнская смертность. З.16. Женщина Н., 36 лет, обратилась на прием к врачу акушеру гинекологу с жалобами на периодические кровянистые выделения из половых путей, которые появляются за 2-3 дня до начала менструации. Считает себя больной около 6 месяцев.Из гинекологических заболеваний отмечает эрозию шейки матки, по поводу чего проводилась диатермоэлектрокоагуляция.При осмотре в зеркалах: слизистая влагалища не изменена. На влагалищной части шейки матки, на 7 часах, имеется участок сине-багрового цвета 1х1,5 см, легко кровоточащий при прикосновении к нему. Выделения светлые, слизистые. При бимануальном исследовании патологии не обнаружено. Диагноз: эндометриоз шейки матки. Диф. Диагностика: Заболевание необходимо деференцировать с миомой матки для которой характерно: Болевой синдром, который может усиливаться после менструации. Боли могут носить схваткообразный характер. Болезненность при пальпации. Нарушение менструального цикла по типу дисфункциональных маточных Кровотечений. Кровотечения (мено-иметрорагии, мажущие). Нарушение функции смежных органов (мочевой пузырь, кишечник). Тактика: снизить выраженность болей, устранить нарушения менструального цикла и диспареунию,увеличить способность к оплодотворению при бесплодии. Индикатор: частота рецидивирования эндометриоза; сроки между прекращением лечения и развитием рецидива; частота развития побочных эффектов. снижение интенсивностей болей; субъективное улучшение состояния З.17 Беременная В., 30 лет, поступила в родильный дом в 9 часов с жалобами на кровянистые выделения из половых путей, головокружение, боли в животе. Беременность 38 недель. Первая беременность 6 лет назад закончилась срочными родами. Затем было 3 медицинских аборта в ранние сроки беременности. Данная беременность 5-я, до 36 недель протекала без осложнений. За две недели до поступления в родильный дом появились отеки на ногах и лице. В 17 часов накануне поступления почувствовала острые боли в животе, а через час появились кровяные выделения из половых путей.При поступлении общее состояние тяжелое. Кожные покровы бледные, ноги и лицо отечные. Пульс 100 ударов в минуту, слабого наполнения. АД 90/50 мм рт.ст. Живот вздут, симптомов раздражения брюшины нет. ОЖ – 104 см, ВДМ – 38 см. Матка напряжена, не расслабляется, болезненна при пальпации, асимметричная. Из половых путей в небольшом количестве выделяется темная кровь. В моче обнаружен белок 1,6 г/л. Диагноз: Беременность 38 недель, преэклампсия тяжелой степени тяжести, преждевременная отслойка нормально расположенной плаценты, геморрагический шок 2 степени, мертвый плод. Диф. Диагностика:
Тактика: катетеризация центральных и периферических вен, катетеризация мочевого пузыря, искусственная вентиляция легких, противошоковые мероприятия (восполнение ОЦК, гемотраснфузия и др.) интенсивная терапия преэклампсии, экстренная операция по поводу кесарева сечения. Индикатор эффективностии: З.18 Пациентка 23 лет, обратилась к врачу женской консультации с жалобами на бели и контактные кровянистые выделения из половых путей, которые появились 3 месяца назад. Менструация с 13 лет, установились сразу, по 4 дня и т.д.. Диагноз: Псевдоэрозия шейки матки, эндоцервицит. Диф. Диагностика: Тактика: местное противовоспалительное лечение,мазки на ОЦ, провести биопсию шейки матки и лечение по данным гистероскопического исследования Индикатор: З.19. Первородящая 28 лет, поступила в родильный дом с родившимся в машине скорой мед помощи доношенным плодом. Длительность родов 2 часа. И т.д.. Диагноз: Беременность 40 недель, роды 1-е срочные, стремительные, дорожные (?), ранний послеродовой период, разрыв шейки матки, кровотечение, геморрагический шок 2 степени. Диф. Диагноз: ???? Тактика: Снижение материнской смертности и заболеваемости при послеродовом кровотечении. Индикатор: снижение частоты массивных послеродовых кровотечений; уменьшение количества гемотрансфузий; снижение количества гистерэктомий. З.20 Диагноз: миома матки, рождающийся субмукозный узел, кровотечение, вторичная анемия легкой степени, |
