Медицинский менеджмент, корпоративная культура, бережливые технологии. онко. Кафедра онкологии
 Скачать 35.92 Kb. Скачать 35.92 Kb.
|
|
Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования «Воронежский государственный медицинский университет им. Н.Н. Бурденко» Министерства здравоохранения Российской Федерации КАФЕДРА ОНКОЛОГИИ Заведующий кафедрой: проф., д.м.н. Мошуров Иван Петрович РЕФЕРАТ Рак желудка и пищевода Выполнила студентка 5 курса Лечебного факультета 6 группы Букатина Юлия Сергеевна Воронеж, 2022г. Рак желудка По частоте рак желудка занимает 2-3 место среди всех злокачественных новообразований. Ежегодно на земном шаре заболевает раком желудка 1млн. человек. Максимальный уровень заболеваемости отмечен среди жителей Японии.Частота рак желудка по непонятным причинам уменьшается. Возраст - 50-70 лет Мужчины болеют чаще женщин По показателям смертности от рака желудка Россия занимает ПЕРВОЕ место в мире Факторы риска по раку желудка Генетические: наличие в анамнезе наследственного рака желудка, рака толстого кишечника. Риск развития рака желудка передается в поколения генетическими изменениями, генетически наследуемый рак желудка чаще встречается у лиц молодого возраста. Экзогенные: курение, загрязненные нитратами и нитритами продукты, питание с включением мяса, копченостей, жира, большим содержанием соли, злоупотребление алкоголем Приводят к развитию хронических воспалительных изменений слизистой оболочки желудка. Нитраты и нитриты при длительном воздействии обладают канцерогенным эффектом. Эндогенные: N-нитрозамины Снижение кислотности желудочного сока, встречающееся при хроническом гастрите, способствует развитию патогенной флоры и увеличению синтеза нитрозаминов в просвете желудка Инфекционные: Helicobacter pilori, - Helicobacter pilori является явным канцерогеном, при длительном воздействии способствует развитию рака -вирус Эпштейна–Барр ассоциированный вирусом Эпштейн-Барр рак желудка встречается в 9% случаев (в основном при недифференцированном раке) Этапы патогенетического развития раковой неоплазии желудка П 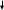 оверхностный гастрит оверхностный гастритА 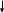 трофический гастрит трофический гастритТ 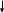 онкокишечная метаплазия онкокишечная метаплазияД 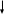 исплазия исплазияРак желудка При развитии опухолевого процесса эпителий слизистой оболочки желудка изменяется в определенной последовательности Дисплазия – это нарушение структуры ткани, характеризующее патологической пролиферацией и атипией эпителия. Дисплазия может быть 3-х степеней выраженности (легкая, умеренная, тяжелая). При дисплазии 1 и 2 степени изменения носят обратимый характер. Изменения 3 степени постоянны и могут рассматриваться как рак in situ. «Тяжесть» воспаления слизистой оболочки желудка и двенадцатиперстной кишки оценивается по 5 морфологическим признакам: 1) выраженности воспаления; 2) активности воспаления; 3) атрофии слизистой; 4) кишечной (или желудочной) метаплазии; 5) степени обсеменения слизистой Helicobacter pylori Различают: Ранний рак желудка (микрокарциномы, где поражены слизистый и подслизистый слои стенки желудка) карцинома in situ, ранний рак — это небольшая опухоль (0,5—3 см), не проникающая за пределы слизистой оболочки и подслизистой основы и редко дающая метастазы даже в регионарные лимфатические узлы. Рост опухоли происходит медленно: требуется более 10 лет, чтобы из микроскопических фокусов карциномы развилась небольшая опухоль, доступная эндоскопической диагностике. В настоящее время ранний рак желудка составляет 10—15 % от всех диагностированных случаев этой опухоли. Местно-распространенный рак желудка (По мере углубления опухоли в стенку желудка увеличивается вероятность метастазирования. При развитом раке метастазы наблюдаются у 65—75 % больных) , Диссеминированный рак желудка. Клиническая картина. У больных раком желудка редко появляются симптомы на ранних стадиях заболевания. По этой причине рак желудка трудно диагностировать своевременно. Симптомы рака желудка могут быть следующими: - Необъяснимое похудание и отсутствие аппетита. - Боль в области желудка. - Неприятные ощущения (дискомфорт) в животе, часто выше пупка. - Чувство переполнения желудка после принятия малого количества пищи. - Изжога, нарушение пищеварения или симптомы, напоминающие язву. - Тошнота. - Рвота с кровью или без нее. - Увеличение размеров живота - Нарастающая бледность кожи, анемия. Клинические проявления рака желудка зависят от: локализации опухоли, характера ее роста, морфологического строения, вовлечения в процесс соседних органов. Для рака пилорического отдела желудка характерны симптомы стеноза (нарушение эвакуации пищи из желудка). Постепенно развивается клиническая картина непроходимости, сопровождающаяся рвотами съеденной пищей; При раке кардиального отдела желудка отмечаются признаки дисфагии, срыгивание пищей; Рак тела желудка долгое время течет бессимптомно. Преобладают общие симптомы (анемия, потеря аппетита, похудание). Диагностика При ранней диагностике рака желудка использую специфические маркеры (карбогидратный антиген CA 19-9, CA 72-4, РЭА и некоторые другие). Клинико-инструментальное исследование местной и отдаленной распространенности опухолевого процесса, а также функциональное и лабораторное исследование состояния органов и систем. Рентгенологическое и эндоскопическое обследования позволяют получить исчерпывающую информацию об особенностях опухолевого роста внутри желудка: границах, характере, о форме роста опухоли, распространении опухолевой инфильтрации на пищевод, наличии осложнений Эндоскопическая диагностика на современном уровне включает в себя: Хромоэндоскопию Магнификационную эндоскопию Эндосонографию Флюоресцентную (фотодинамическую) диагностику Оптическую когерентную томографию Другие методы визуализации: КТ – компьютерная томография, МРТ – магнитно-резонансная томография, УЗИ, ПЭТ – позитронно-эмиссионная томография, лапароскопическая диагностика, дополнительные лабораторные исследования. Лечение Основными в лечении рака желудка являются 3 метода, применяемые как в самостоятельном варианте, так и в комбинации: Хирургический метод. Лучевой метод. Химиотерапия. Рак пищевода В развитии рака пищевода большую роль играет хроническое воздействие на слизистую пищевода различных раздражающих веществ: Употребление чрезмерно горячей и холодной пищи Твердых продуктов Маринованных и соленых овощей Крепких алкогольных напитков Курение Все это приводит к развитию хронического воспалительного процесса, на фоне которого может развиться злокачественная опухоль Наиболее часто рак локализуется в местах физиологический сужений пищевода Рак шейного отдела пищевода и верхней грудной части составляет 10%, Рак средней грудной части – 60%, Рак нижней грудной части и абдоминальной части – 30% Различают три клинические формы рака пищевода: Узловой или бородавчато-папилломатозный рак Язвенный рак Скирозный инфильтрирующий рак Формы рака пищевода: Узловой или бородавчато-папиломатозный рак. Имеет вид цветной капусты, при раннем изъязвлении его трудно отличить от язвенного рака Язвенный рак – растет преимущественно в просвет пищевода, долго не прорастает мышечный слой Скирозный инфильтрирующий рак – опухоль циркулярно охватывает пищевод Мультифокальный рак пищевод-многоочаговое поражение пищевода Клиническая картина. До появления местных симптомов больные отмечают нарастающую слабость, апатию, нарушение трудоспособности, похудение Ранние симптомы: жжение, царапанье в пищеводе, прилипание пищевого комка к стенкам органа У 80%больных первым проявлением болезни является дисфагия (4-х степеней: нарушение проглатывания твердой пищи, нарушение проглатывания кашицеобразной пищи, нарушение проглатывания жидкости, полная непроходимость) Боль при приеме пищи Осиплость голоса появляется при прорастании опухолью или сдавление метастатически пораженными узлами средостения возвратного нерва Регургитация (срыгивание) Кашель или поперхивание при глотании (пищеводно-бронхиальные или пищеводно-трахеальные свищи) При перфорации опухоли в средостение, легкие, плевральную полость может развиться картина гнойного медиастенита, пневмонии, плеврита При прорастании опухоли в крупный сосуд может быть смертельное кровотечение Лучевые методы диагностики Рентгеноскопия Рентгенография Компьютерная томография (СКТ) Магниторезонансная томография (МРТ) Позитронно-эмиссионная томография (ПЭТ) Эндоскопический метод - метод диагностики рака пищевода, позволяющий уточнить локализацию опухоли, форму ее роста, протяженность поражения, множественность очагов, фоновое состояние слизистой пищевода, выполнить биопсию образования С целью раннего выявления рака пищевода выполняют хромоэзофагоскопию (с метиленовым синим или с раствором Люголя) Для определения распространенности опухолевого процесса применяется компьютерная томография (КТ) ПЭТ Лапароскопия Рентгенологическое исследование органов грудной клетк УЗИ печени Основными методами лечения рака пищевода являются: Хирургический Лучевой Комбинированный, сочетающий хирургический и лучевой Комплексный, предусматривающий проведение хирургического, лучевого и химиотерапевтического лечения Хирургический метод - показан при резектабельном раке пищевода и хорошем общем соматическом состоянии больного. Для реконструкции может использоваться часть желудка или отрезок кишечника. При субтотальной резекции пищевода (заднемадиастинальная гастроэзофагопластика абдоминальным доступом с внутриплевральным анастомозом) При экстирпации пищевода – торакоабдоминальный доступ с заднемедиастинальной гастроэзофагопластикой или колонопластикой с анастомозом на шее. Лучевая терапия в самостоятельном варианте показана при любой локализации опухоли. Но более эффективна при раке верхних отделов пищевода. Используются: наружное облучение, внутриполостное Объем облучаемых тканей: опухоль + 5 см вверх и вниз от нее и регионарные лимфоузлы Чаще используется расщепленный курс лучевой терапии с интервалом в 3 недели (СОД до 70ГР) Противопоказания к лучевой (химиолучевой терапии): Наличие свищей Предперфоративное состояние пищевода Острый медиастинит Прорастание опухолью всей стенки трахеи, главных бронхов, аорты, Распад опухоли с признаками кровотечения Активный туберкулез легких Сопутствующие заболевания жизненно важных органов в стадии декомпенсации Раковая кахексия |
