Периферические параличи лицевого нерва. Калина валентин осипович, шустер марк аронович периферические параличи лицевого нерва
 Скачать 1.75 Mb. Скачать 1.75 Mb.
|
|
Таблица 3
1 При первых признаках успеха вернуться к длительному лечению дозами от 50 до 100 мг 4 раза в день. Медикаментозное лечение должно проводиться в сочетании с физиотерапией (светолечение плюс электризация после массажа). Это лечение предупреждает раннюю атрофию мимических мышц. Taverner предлагает следующую методику: инфракрасное облучение пораженной половины лица на расстоянии 60 см в течение 20 минут, затем прерывистая гальванизация с электродами с солевым раствором; каждую мышцу раздражают до 30 минимальных сокращений с пульсацией продолжительностью 100 мсек. Это повторяется трижды (90 сокращений мышцы). У больных с тяжелой денервацией, когда мышцы быстро устают, количество сокращений уменьшается не менее чем до 30. Раздражаются все мимические мышцы по очереди — лечение проводится ежедневно до возврата активных сокращений и затем через день до полного выздоровления. У больных с денервацией лечение продолжается 2—6 месяцев. Массаж проводят сами больные (деликатный массаж круговыми движениями кончиков пальцев щеки и лба) несколько раз в день. При полном параличе обязателен уход за глазом — регулярные промывания солевым раствором, иногда — частичная тарзоррафия. Bonduelle, Faveret и Zarrindjam отмечают хороший эффект при раннем проведении рентгенотерапии (общая доза 800—900 р). В самое последнее время А. Б. Гринштейн и В. И. Антонова успешно применили для лечения паралича Белла ультразвук. У больных стойкими параличами Белла, когда консервативное лечение безуспешно, в последние годы за рубежом все большее применение находят методы хирургических вмешательств на лицевом нерве. Впервые операцию декомпрессии лицевого нерва у больного параличом Белла произвели в 1932 г. Ballance и Duel. В дальнейшем эта операция нашла многих приверженцев. Основная идея ее заключается в обнажении лицевого нерва в костном канале с последующим рассечением эпиневральной оболочки — тем самым устраняются причины, приводящие ко вторичной ишемии нерва. Еще Collier и Kettel при гистологическом исследовании нерва у больных с параличом Белла наряду с дегенерированными волокнами обнаруживали много волокон, находящихся в состоянии физиологического блока (нейропраксия). Последние в случае устранения моментов, приводящих к сдавлению нерва, были способны в короткий срок восстанавливать свою деятельность. Это также подтверждают те случаи, когда после декомпрессии уже через 5—7 дней появляются явные признаки произвольных движений мимических мышц. Очевидно, в столь короткие сроки не может произойти регенерация нерва. Декомпрессия не только снимает давление на дегенерирующие волокна, но и создает благоприятную возможность для прорастания регенерирующих волокон, улучшая васкуляризацию и предупреждая образование внутриствольного фиброза (Janssen). Один из наиболее трудных и спорных вопросов в проблеме хирургического лечения белловских параличей лицевого нерва — вопрос о показаниях к операции. Основная трудность состоит в том, чтобы среди преобладающей массы больных с хорошим прогнозом выявить больных, у которых уже в относительно ранние сроки можно судить о безуспешности продолжения консервативного лечения. Следует отметить, что, по данным большинства авторов (Cawthorne, Kettel, Jongkees, Miehlke, Sheehy, Granowski, Unger), операция декомпрессии лицевого нерва весьма эффективна в первые 2—3 месяца заболевания, когда имеются явления набухания ствола нерва в костном канале височной кости. Процент успешных результатов хирургического лечения в более поздние сроки заболевания значительно снижается из-за выраженных атрофических явлений в стволе лицевого нерва. Jongkees, анализируя свой довольно большой материал хирургического лечения параличей лицевого нерва, приходит к выводу, что результаты декомпрессии в первые 2 недели превосходны, до 3 месяцев после начала паралича хорошие, в более же поздние сроки результаты настолько разочаровывающие, что автор в последнее время прекратил оперировать таких больных. Большинство авторов считает, что с декомпрессией не следует воздерживаться более 2 месяцев при отсутствии признаков улучшения. Martin, Kettel, Hoppe и Humbley, De Weese, Williams, Walsch и Cawthorne рекомендуют оперировать через месяц. Если приведенные выше оптимальные сроки для операции в большинстве своем определены отохирургами, то в последнее время невропатологи предлагают еще более ранние сроки для операции (Zilch, Korkis, Laumans). Последние авторы основываются на возможности с помощью современных методов электрофизиологических исследований (электромиография, кривая «сила — длительность») уже в первые дни судить о характере изменений в нерве и констатировать наступление реакции дегенерации. Последние работы об электрической проводимости (Gilliata, Taylor, Laumans, Richardson) позволяют различать раннюю и обратимую стадию физиологической блокады от дегенерации нерва. Gilliat и Taylor воcпользовались возможностью, представившейся после перерезки ствола лицевого нерва по поводу спазма лицевой мускулатуры, и динамически исследовали проводимость нерва ниже места перерезки. Они обнаружили, что проводимость нерва полностью угасает на 3—4й день после перерезки. Laumans показал, что утрата проводимости быстро прерываемого электрического раздражения в тяжелых случаях наступает в течение нескольких дней, и если при ежедневном исследовании отмечается прогрессирующее снижение проводимости лицевого нерва, то показана ранняя декомпрессия с целью спасти нерв до наступления дегенерации. Под нашим наблюдением с 1962 по 1)967 г. находилось 185 больных белловским параличом лицевого нерва на разных стадиях заболевания. Из них 76 были прослежены от начала заболевания. Всем больным проводились тщательная топическая диагностика и повторные злектродиагностические исследования. При определении места поражения лицевого нерва, кроме учета анамнестических данных, у большинства больных исследовались вкус (определение порогов вкуса), рефлекторное слезоотделение, слюноотделение (методом радиоиндикации слюны), сосудистые реакции височных артерий (по методике К. Г. Уманского). Глубина поражения лицевого нерва определялась на основании данных исследования проводимости лицевого нерва с помощью прямоугольных импульсных токов разной длительности (кривая «сила — длительность»). Всем больным со свежими параличами лицевого нерва проводилась интенсивная терапия, включающая прежде всего дегидратацию (растворы глюкозы, магнезии, гипотиазид), противоаллергические средства (димедрол, супрастин, кортикостероидные препараты), витамины группы В. Большое значение придавалось рациональному проведению физиотерапевтических процедур и лечебной гимнастике мимических мышц. В последнее время с самого начала заболевания назначаем препараты никотиновой кислоты. У ряда больных произведены блокады звездчатого узла. Из 185 больных невритами лицевого нерва операциям на лицевом нерве внутри височной кости было подвергнуто 23 больных (13 женщин и 10 мужчин) в возрасте от 13 до 47 лет. Оперативное вмешательство мы считаем показанным, если в течение 2—3 месяцев после начала заболевания или несмотря на консервативное лечение у больных отсутствуют хотя бы малейшие признаки восстановления функции лицевого нерва, при этом учитывается не только отсутствие произвольных движений в парализованных мышцах, но и состояние тонуса мышц. Известное значение мы придавали упорным болям в области сосцевидного отростка, указывающим на компрессию лицевого нерва (Cawthorne). По данным Kettel, Russel и Lathrop, наблюдавших большое число больных с невритами лицевого нерва, полное восстановление функции мимических мышц наблюдалось лишь у тех больных, у которых первые признаки улучшения отмечались в первые 2 месяца заболевания. Наши данные показывают, что этот срок может быть продлен до 3 месяцев. В более поздние сроки мы также не наблюдали полноценного восстановления функции лицевого нерва. Мы считали операцию показанной и в тех случаях, если в течение 3—4 недель после начала заболевания появились первые признаки улучшения в виде небольших сокращений отдельных мимических мышц, а в дальнейшем процесс восстановления приостановился. В таких случаях, по материалам Lathrop и Kettel, значительного улучшения в отдаленные сроки не наблюдается. Blunt также считает, что показаниями к операции является задержка в восстановлении функции или очевидное увеличение дегенерации волокон. И, наконец, операция декомпрессии может оказаться методом выбора у больных рецидивирующими параличами лицевого нерва. Необходимо также подчеркнуть, что в некотором отношении хирургическое лечение имеет преимущество перед консервативным. Так, демонстративно сравнение, проведенное Blunt, результатов декомпрессии у 65 больных (Kettel) с результатами консервативного лечения 58 больных (James и Russel). Лишь у 1 наблюдаемого больного (Kettel) была легкая контрактура, тогда как она была выраженной у 10 больных, леченных консервативно. Таким образом, декомпрессия с быстрым восстановлением функции была обусловлена не регенерацией нервных волокон, а устранением доминирующего нейропрактического поражения. Все сказанное выше о показаниях к операции, несомненно, должно базироваться на динамике данных исследований проводимости лицевого нерва. Современные методы электродиагностических исследований проводимости нерва (исследования импульсными токами разной длительности и частоты) и состояния денервированных мышц (электромиография) позволяют довольно точно судить о динамике процессов, происходящих в поврежденном нерве. Известное значение для прогноза заболевания имеют повторные исследования рефлекторного слезоотделения, вкуса, слюноотделения, сосудистых (реакций височных артерий. Принцип и методика операции декомпрессии описаны в главе «Хирургические методы лечения». У всех 23 больных параличом Белла, которым мы произвели операцию декомпрессии, была отчетливо видна выраженная набухлость ствола лицевого нерва. У ряда больных под операционным микроскопом можно было отметить резкое расширение сосудов, просвечивающих через эпиневральную оболочку, у 2 больных были обнаружены изменения, которые Cawthorne назвал геморрагическими инфарктами. Наиболее выраженная набухлость нерва имела место тотчас над шилососцевидным отверстием, где нерв приобретал «форму песочных часов». По направлению кверху набухлость нерва постепенно уменьшалась и при переходе в так называемый промежуточный отдел толщина его становилась нормальной. На всем протяжении обнаженного в фаллопиевом канале лицевого нерва производилось рассечение эпиневральной оболочки, что является, по мнению большинства авторов, неотъемлемой частью декомпрессии. По окончании операции рану зашивали наглухо. После операции больные находились в стационаре 10—12 дней. Из 23 оперированных положительный результат отмечен у 19 больных. Первые признаки улучшения в виде повышения тонуса мимических мышц на стороне заболевания и появления непроизвольных движений в области угла рта были выявлены в первые 2 недели после операции у 4 больных, через 4 недели — у 9 и в сроки от 4 до 8 недель после операции — у 6 больных. У 11 больных при осмотре через год после операции мы не могли обнаружить никаких остаточных явлений паралича лицевого нерва. У 8 больных имелись нерезко выраженные явления контрактуры и синкинезий. Следует отметить, что указанные дефекты восстановления функции лицевого нерва были у тех больных, у которых операция была произведена в сроки, близкие к 3 месяцам после начала заболевания. Как указывалось выше, к этому времени при отсутствии тенденции к выздоровлению в нерве наступают столь глубокие дегенеративные изменения, что полное излечение становится невозможным и при помощи декомпрессии. ТРАВМАТИЧЕСКИЕ ПАРАЛИЧИ ЛИЦЕВОГО НЕРВА Параличи лицевого нерва при переломах основания черепа Одним из наиболее частых осложнений со стороны черепномозговых нервов при переломах основания черепа является паралич лицевого нерва. Так, С. Ф. Летник из 41 случая перелома основания черепа наблюдал паралич лицевого нерва в 18 случаях, в то время как повреждение отводящего нерва — в 5 и других черепномозговых нервов — в 3 случаях. Н. В. Тунин отметил паралич лицевого .нерва в 31%, С. Г. Заграбян — в 58%, Graf — в 24%, Sunner — в 10% случаев. Столь частое вовлечение в процесс лицевого нерва объясняется прежде всего тем, что в большинстве случаев линия перелома при нарушении целости основания черепа проходит через среднюю черепную ямку и, следовательно, через височную кость с заключенным (В ней каналам лицевого нерва. По данным Brunner, средняя черепная ямка поражается в 83% всех случаев перелома основания черепа, Matti — в 60%, С. Г. Заграбяна — в 57%, Ю. Т. Помельниковой — 82%. Черепная коробка состоит из двух компактных пластинок с прослойкой губчатой диплоэтической ткани между .ними, при этом толщина черепной коробки в равных отделах неодинакова. Различают 3 парных столба плотного костного вещества «на черепе, идущих через свод и основание за счет височной, затылочной и основной костей; между этими столбами располагается значительно более тонкая кость. В то время как крыша построена равномерно, основание черепа далеко не равномерно по своей крепости в связи с наличием большого количества отверстий для прохождения сосудов и нервов, оно уплощено и переходит в свод под углом. Эти анатомические предпосылки в известной мере предопределяют некоторую закономерность в направлении линий переломов, проходящих через основание черепа. Как известно переломы основания черепа делятся на поперечные и продольные. При более частых продольных переломах линии перелома идут параллельно оси пирамиды и, минуя капсулу лабиринта, отклоняются в сторону. Stenger так описывает направление продольного перелома. Продольная трещина основания черепа идет через canalis musculotubarius к барабанной полости, расщепляет крышу ее, смещает молоточек и наковальню, а в некоторых случаях переламывает или вывихивает стремечко. Трещина идет дальше на костный наружный слуховой проход или ведет к косому отделению пирамиды от чешуи височной кости». При продольном переломе чаще всего лабиринт непосредственно не поврежден и поражение слуха происходит по типу нарушения звукопроводящего аппарата. Повреждения уха при переломах основания черепа описаны А. И. Коломийченко, Б. С. Преображенским, Д. Н. Матвеевым, А. X. Миньковским, Э. А. Нейфахом и др. Следует отметить, что при этом виде перелома основания черепа линия перелома значительно реже проходит через стенку фаллопиева канала, чем при поперечных переломах. Так, по данным Grove, Siebenmann, Pfaltz, Kettel, параличи лицевого нерва при продольных переломах основания черепа встречаются в 10—25% случаев. Boenninghaus — в 20%. По нашим материалам, из 64 больных с продольными переломами основания черепа периферический паралич лицевого нерва был у 8 человек (12%). При более тяжелых поперечных переломах основания черепа линия перелома идет от барабанной полости через стенку канала лицевого нерва в горизонтальном ее отрезке к внутреннему слуховому проходу через преддверие лабиринта. Kettel, Grove и McHugh делят поперечные переломы на внутренние и наружные. Для этого вида перелома основания черепа характерно прямое повреждение стенки лабиринта, чаще всего в области преддверия и полукружных каналов, с грубым нарушением вестибулярной и слуховой функций. По данным Siebenmann, Brunner, Boenninghaus, Ulrich, поперечные переломы основания черепа сопровождаются параличами лицевого нерва 1в 50%, по Habu — в 30—50%, по Grove — в 31,2% случаев. Из 27 больных с поперечными переломами основания черепа мы наблюдали 10 человек (37%) с периферическим параличом лицевого нерва. Параличи лицевого нерва, возникшие в результате перелома основания черепа, принято подразделять на ранние и поздние. Возникновение паралича непосредственно после травмы указывает на прямое повреждение нерва и, как правило, имеет неблагоприятный прогноз. В этих случаях степень повреждения .нерва может быть самой разнообразной, начиная от сдавленна нерва сместившимся костным осколком до полного paзмозжения ствола нерва с расхождением его концов. Периферический паралич лицевого нерва может возникнуть и в более поздние сроки после травмы, чаще всего через 12—14 дней. Мы наблюдали больного с продольным переломом основания черепа, у которого паралич лицевого нерва начал постепенно нарастать, начиная с 20го дня после травмы, и оставался стойким, несмотря на интенсивное консервативное лечение в течение 3 месяцев, до тех пор, пока не была сделана восстановительная операция на фаллопиевом канале. Так называемые поздние параличи лицевого нерва объясняются вторичным сдавленней, отеком или гематомой в оболочке нерва. В этих случаях непрерывность нерва бывает сохранена. Если же сдавление нерва остается длительное время, то может наступить частичная или полная дегенерация нерва. Иногда вследствие длительного бессознательного состояния пострадавшего затруднительно решить вопрос, имеется ли ранний или поздний паралич лицевого нерва. До настоящего времени вопрос о тактике по отношению к параличам лицевого нерва при переломах основания черепа остается недостаточно изученным. Еще два десятилетия назад при лечении этих параличей лицевого нерва применялись лишь консервативные способы. Только в случаях стойких параличей с давностью заболевания в несколько лет как крайняя мера использовались методы мышечной пластики и корригирующие операции. Bergmann в 1947 г. впервые осуществил успешную операцию обнажения лицевого нерва в его канале в височной кости и удаления костных осколков, внедрившихся в канал и сдавивших ствол нерва. В последующие годы с сообщениями об успешных восстановительных операциях на лицевом нерве при травме черепа выступили Bloch, Aboulker, Borman, Jongkees, , Cawthorne, Collier, Farrior, Cardwell, Lewis, Lathrop, Martin, Maxwell, Magielsky, Schultess, Dubs, Sullivan, Sokcfc, Wullstein, Hassmann, Zub, Girbea, Bodea, Minciu, Noll. ' По сводной статистике Miehlke, к 1960 г. произведено около 100 операций на лицевом нерве при его параличах, возникших в результанте перелома основания черепа. В последние годы к этой проблеме особый интерес проявляют французские авторы Piaget, Poncet, Pain, Bremond, Garcin, Greiner, Klotz, Gaillard, Marquet и др. Правомерность постановки вопроса о необходимости вмешательства на лицевом нерве в костном канале височной кости при соответствующих ползаниях базируется на следующих соображениях. Патологоанатомические исследования McHugh, Kettel, Greiner и анализ данных, полученных на операционном столе упомянутыми выше авторами, показали, что место повреждения лицевого нерва в подавляющем большинстве случаев находится на отрезке между коленчатым узлом и шилососцевидным отверстием, т. е. на участке, хирургический доступ к которому не представляет особых затруднений (.рис. 9). Подобная избирательность в месте повреждения лицевого нерва в височной кости, по мнению Cawthorne и Kettel, объясняется тем, что кость пирамидки в области внутреннего слухового прохода очень толста и резистентна. Поэтому линии переломов обычно проходят через тонкую кость крышки барабанной полости и по соседству находящихся лабиринта и стенок среднего уха. На этом участке от коленчатого узла до шилососцевидного отверстия типичной локализацией повреждения является область второго колена, т. е. в месте перехода горизонтального отдела фаллопиевого канала в нисходящий, вертикальный. 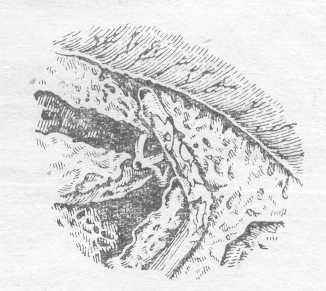 Рис. 9. Перелом стенки фаллопиева канала в барабанном и промежуточном отделах (перелом основания черепа). Из 24 больных с параличами лицевого нерва при переломах основания черепа, которым нами были произведены операции на фаллопиевом канале височной кости, у 15 место повреждения нерва локализовалось в области второго колена. Значительно более редки случаи, когда нерв повреждается в лабиринтном отделе фаллопиева канала или в области внутреннего слухового прохода. Подобная, локализация повреждения имеет место при так называемых внутренних поперечных переломах основания черепа (по Kettel). С подобным поражением мы встретились только у 1 больного. Восстановление лицевого нерва в этой ситуации до недавнего времени считалось, невозможным из-за трудностей хирургического подхода к внутреннему проходу и опасности возникновения менингита в связи с вскрытием подпаутинных пространств. Столь редкие и тяжелые случаи, как правило, сопровождаются не только разрывом лицевого, но и слухового и вестибулярного нервов. Поэтому при попытках восстановления целости лицевого нерва с помощью шва или трансплантата имеется опасность соединить концы разноименных нервов (Lathrop). Вначале были предприняты отдельные попытки (House, Clerk, Batisse) выйти из создавшегося положения путем оперативных вмешательств с применением подходов через среднюю черепную ямку. Единственным достоинством этого метода была возможность обнажить лицевой нерв с сохранением слуховой функции. В остальном же метод оказался весьма травматичным,, технически сложным, дающим весьма посредственное обозрение операционного поля. Если к этому добавить, что в рассматриваемых случаях почти всегда имеются необратимые изменения слуховой функции, то становится ясным, что этот хирургический доступ не может иметь никаких преимуществ перед другими. При повреждении лицевого нерва в лабиринтном отделе фаллопиева канала и внутреннем слуховом проходе нами (М. А. Шустер) был разработан (1963) и с известным успехом применен в 5 случаях чрезлабиринтный подход к лицевому нерву. В последнее время появились сообщения об отдельных операциях с использованием чрезлабиринтного доступа для удаления неврином слухового нерва и восстановления целости травмированного лицевого нерва (House и Kettel). Вопрос о целесообразности активного хирургического лечения параличей лицевого нерва при переломах основания черепа в настоящее время у большинства авторов не вызывает сомнения. В отношении же показаний к операции, сроках ее проведения и рационального отбора больных к операции существуют весьма различные взгляды. Имеются приверженцы (Farrior, Cardwell) ранней хирургической ревизии лицевого нерва как метода выбора при каждом параличе лицевого нерва после перелома основания черепа. Приведенная практика является крайней и не находит сторонников прежде всего потому, что, по данным ряда авторов (Miehlke, Kettel, Boenninghaus), 90% поздних параличей лицевого нерва и 76% ранних успешно излечиваются с помощью консервативных мероприятий. Нами проанализировано 3i84 истории болезни больных с переломами основания черепа, находящихся на лечении в Институте имени Н. В. Склифосовского в 1960—11965 гг., и 102 истории болезни лечившихся в Центральной больнице Московской области (Клин). Из 486 больных с переломами основания черепа периферический паралич лицевого нерва различной степени был у 74 (16,2%), из них у 28 паралич был ранним, т. е. возник непосредственно после травмы, у 39 развивался в сроки от 3 до 20 дней после травмы, и у 7 больных, при поступлении на фоне общего тяжелого состояния можно было отметить выраженную слабость мимических мышц на стороне перелома височной кости, в последующие же дни постепенно развивался четкий периферический паралич лицевого нерва. Из 28 больных с ранними параличами лицевого нерва, осмотренные в сроки от 3 месяцев до 4 лет после травмы, у 19 (67,8%) явления паралича лицевого нерва полностью исчезли или имели место слабо выраженные признаки контрактуры мимических мышц и синкинезий. У 9 больных (312,2%) был грубый периферический паралич лицевого нерва, причем у 2 из них в комбинации с ярко выраженной контрактурой. Из 39 больных с параличом лицевого нерва, возникшим через определенный промежуток времени после травмы, полное выздоровление было у 34 (89,2 %), и лишь у 5 больных паралич оставался стойким. Приведенные данные показывают, что в подавляющем большинстве случаев переломов основания черепа параличи лицевого нерва имеют благоприятный прогноз, однако эти материалы опровергают утверждения отдельных авторов, что все параличи лицевого нерва, возникшие при переломах основания черепа, бесследно исчезают под влиянием консервативных мероприятий. Для оставшихся 10—32% пострадавших во избежание пожизненного обезображивания лица необходима своевременная хирургическая помощь. Чем больше времени проходит между травмой и операцией, тем хуже становится прогноз в отношении полного восстановления функции парализованных мимических мышц. Таким образом, возникает сложная проблема показаний к операции .на канале височной кости и определения оптимальных сроков для хирургического вмешательства. Большинство авторов (Miehlke, Kettel, Bourguet, Limbour, Haart) придерживаются мнения, что оперировать больного с параличом лицевого нерва, возникшим в результате перелома основания черепа, следует не позже чем по прошествии 7г—2 месяцев после травмы, если отсутствуют признаки восстановления функции нерва. В то же время McHugh рекомендует выжидать не более 3 недель после травмы, Jongkees — не более 6 недель, a Lewis и Klеу прибегают к операции как только позволит общее состояние больного. Greiner, Klotz, Gaillard, Guerrier и др. считают возможным решать вопрос об операции в сроки от 2 до 5 месяцев после травмы. Все авторы сходятся на том, что при поперечных переломах пирамиды, сопровождающихся параличом лицевого нерва, когда прогноз часто неблагоприятен, а функция слуха стойко утеряна, длительное выжидание с операцией на фаллопиевом канале нецелесообразно. Ранняя операция показана и в случаях, когда удается диагностировать дислокацию слуховых косточек. Мы проводим консервативное лечение паралича лицевого нерва у этой категории больных в течение 21/2—3 месяцев, а при отсутствии признаков улучшения решаем вопрос в пользу операции. Указанный срок избран нами потому, что у этих больных первые признаки восстановления подвижности в парализованных мимических мышцах появляются в сроки до 3 месяцев после травмы. Так, из 60 больных с полным восстановлением функции лицевого нерва после перелома пирамиды височной кости у 11 больных первые признаки восстановления функции нерва отмечены в течение 2 недель после появления паралича, у 19 — в течение 4, у 11 — в течение 6, у 10 — в течение 9, у 6 — в течение 10 .недель и у 3 — в течение 12 недель. Если незначительное улучшение в виде произвольных подергиваний угла рта на стороне паралича появлялось позже 3 месяцев, то, как правило, дальнейшее восстановление функции лицевого нерва было крайне неудовлетворительным и протекало на фоне резкого понижения тонуса мимических мышц. Вместе с тем мы в отличие от многих зарубежных авторов считаем, что показания « операции не могут базироваться лишь на одном критерии времени, прошедшего от начала появления паралича лицевого нерва. Показания к операции у разбираемой группы больных должны ставиться на основании изучения совокупности данных, среди которых основными моментами являются данные анамнеза, времени появления паралича (ранний или поздний паралич), тщательного аудиологического и отоневрологического исследований, определение уровня и, что особенно важно, глубины поражения лицевого нерва. О глубине поражения лицевого нерва и состоянии денервированных мышц судят по данным исследования Проводимости нерва с помощью ряда импульсных токов. В последнее время значительное место отводится электромиографии как методу, позволяющему объективно судить о степени нарушения проводимости нерва (Jongkees, Laumans, Kettel). Большое значение при решении вопроса об операции у больных с травматическими параличами лицевого нерва приобретают исследования слуха и вестибулярной функции. Это объясняется тем, что такие исследования играют большую роль в определении уровня повреждения лицевого нерва. Так, при сохранности слуха или умеренном снижении его и отсутствии признаков выпадения функции лабиринта можно с уверенностью думать о повреждении лицевого нерва ниже уровня узла колена. С другой стороны, полное выпадение слуховой и вестибулярной функции дает возможность предположить, что линия перелома пирамиды височной кости проходит через стенку лабиринта и что на операции можно встретиться с повреждением лицевого нерва в лабиринтном его отделе или области внутреннего слухового прохода. Однако следует еще раз подчеркнуть, что даже в случаях тяжелых поперечных переломов основания черепа с повреждением лабиринта линия перелома чаще всего проходит через промонториальную .стенку барабанной полости с расположенным на ней горизонтальным отделом фаллопиева канала. Современные методы аудиологического исследования позволяют с известной точностью определить нарушение целости цепи слуховых косточек, связанной с травмой височной кости. Это подтверждается на операции в виде дислокации одной из слуховых косточек, чаще всего наковальни. Сохранению слуха или восстановлению его при операциях на лицевом нерве мы придаем особое значение. Разработанные Wullstein и Kettel способы операций на фаллопиевом канале позволяют обнажить лицевой нерв от шило-сосцевидного отверстия до коленчатого узла без грубого нарушения целости звукопроводящего аппарата. Из 24 больных, оперированных по поводу травматического паралича лицевого нерва, у 13 слух был сохранен. У всех этих больных было умеренное понижение слуха по типу поражения звукопроводящего аппарата. В результате произведенных восстановительных операций на лицевом нерве лишь у 2 больных после операции слух снизился по сравнению с дооперационным уровнем, у 3 больных после операции слух значительно улучшился. Топическая диагностика поражения лицевого нерва, кроме исследования слуха и вестибулярной функции, включает исследование вкуса, рефлекторного слезоотделения, слюноотделения. В отдельных случаях для уточнения места повреждения лицевого нерва в височной кости может оказаться полезной методика исследования реакций височных артерий К. Г. Уманского. Большое значение в обследовании больного с травматическим параличом лицевого нерва имеет рентгенологическое исследование. Наиболее точные данные о направлении линии перелома могут быть получены по методу Майера и Стенверса. К сожалению, до настоящего времени еще не разработаны рентгенологические методики, позволяющие с достоверностью судить о переломе стенок фаллопиева канала во всех его 4 отделах. Большие возможности дают методы томографии височной кости. Из 24 больных этой группы, подвергшихся хирургическому лечению, перелом височной кости был диагностирован при рентгенологическом обследовании у 18. Операцию, как правило, производим под местной анестезией с предварительной премедикацией. Как указывалось выше, восстановительная операция на лицевом нерве у больных с переломами височной кости чаще всего производится в сроки от 2 до 4 месяцев после травмы, когда общее состояние больного становится удовлетворительным. Подход к лицевому нерву возможен как экстра-, так и эндауральный. Выбор метода зависит от ряда условий, а главное от локализации и протяженности повреждения лицевого нерва. Мы предпочитаем экстрауральный доступ к лицевому нерву. По нашему мнению, он обеспечивает более широкие возможности для манипуляций на лицевом нерве, особенно если место повреждения располагается в области второго колена (что чаще всего имеет место) или в нисходящем отделе. Эндауральный подход, видимо, может явиться методом выбора только в относительно небольшом числе случаев, когда до операции удается установить место повреждения фаллопиева канала в горизонтальном отделе и особенно вблизи коленчатого узла. Обнажение лицевого нерва начинаем с предварительного его выделения в зачелюстной ямке (внечерепной отдел) или непосредственно в шило-сосцевидном отверстии. Jongkees считает более целесообразным обнажать лицевой нерв не с шило-сосцевидного отверстия, а с места повреждения нерва по линии перелома височной кости. Далее нерв обнажаем на протяжении вертикального отдела фаллопиева канала, а при отсутствии признаков поражения нерва в этом отделе и в области второго колена. При необходимости обнажить лицевой нерв в горизонтальном отделе у больного с сохраненным слухом следует воспользоваться наиболее рациональной для подобных ситуаций методикой Вульштейна. Этот метод позволяет обнажить лицевой нерв на протяжении сосцевидного и горизонтального отрезков без нарушения кожного и костного наружного слухового прохода, барабанной перепонки и ее костного кольца и целости цепи слуховых косточек. Декомпрессия барабанного отрезка лицевого нерва при этом производится через щель под мостиком. После обнажения сосцевидного отрезка лицевого нерва дуга мостика обрабатывается сзади до появления верхушкой короткого отростка наковальни и задней связки наковальни. В углу между барабанной струной и лицевым нервом. Прокладывается нижний путь для обзора по ходу клеточного тяжа, ведущего от сосцевидного отростка под .мостиком по направлению к пирамидальному отростку в барабанную полость. Этот ход максимально расширяется кверху настолько, что в конце концов удаляется кость между ним и расширенным искусственно aditus ad antrum. Пользуясь этим методом, мы пришли к выводу, что следует сразу производить расширение адитуса за счет его нижней стенки по направлению к барабанной струне до тех пор, пока не появится достаточная обозримость барабанной полости сзади. После этих манипуляций представляется возможным удалить с помощью нежного экскаватора тонкую костную стенку канала лицевого нерва медиально от мостика под коротким и длинным отростками наковальни над овальным окном и кпереди вплоть до коленчатого узла. Методика Вульштейна особенно хорошо удается при развитой пневматизации сосцевидного отростка. С этой же целью может быть применена меатоантротомия по Цельнеру, при которой истончается задневерхняя стенка костного наружного слухового прохода с оставлением тонкого мостика и создаются условия для широкого обнажения лицевого нерва без нарушения целости цепи слуховых косточек. После широкого обнажения лицевого нерва в канале височной кости и устранения причин, препятствующих восстановлению функции нерва, операция, как правило, заканчивается рассечением эпиневральной оболочки. Если операция носила характер декомпрессии или невролиза без применения аутонервного трансплантата, то в рану мы закладываем гидрокортизоновую мазь с антибиотиками и накладываем первичные швы. Из 24 оперированных у 1 больного повреждение фаллопиева канала обнаружено в лабиринтном отделе, у 3 — в горизонтальном, у 14 — в области второго колена (пирамидальный отдел по И. Я. Сендульскому), у 2 — в вертикальном отделе и у 4 больных при обнажении нерва от шило-сосцевидного отверстия до коленчатого узла под микроскопом не удалось выявить повреждения стенки фаллопиева канала. На возможность появления паралича лицевого нерва у больных с травмой черепа без непосредственной травмы стенок фаллопиева канала указывают также Jongkees, Kettel, Greiner, Klotz, Gaillard, Ysich. Базируясь на тщательно проведенных исследованиях Kirikae, изучавшего закономерности распространения линий переломов височной кости и «шоковых» волн, Greiner с соавторами пришли к выводу, что в подобных случаях в результате травмы развиваются грубые нарушения з сосудах, питающих ствол лицевого нерва, при этом характер поражения лицевого нерва становится во многом сходным с так называемым ишемическим параличом лицевого нерва (паралич Белла). У 13 больных на операции были обнаружены костные фрагменты, внедрившиеся в просвет канала лицевого нерва, у 7 под операционным микроскопом хорошо была видна трещина стенки фаллопиева канала без видимого смещения и у 4 больных стенка канала была интактна. Лишь у 1 больного имел место полный анатомический перерыв ствола лицевого нерва, наступивший в результате травмы нерва костным осколком. Место повреждения у этого больного располагалось в труднодоступном для хирурга лабиринтном отделе, и для восстановления целости лицевого нерва был применен аутонервный трансплантат (из переднего кожного бедренного нерва) с использованием чрезлабиринтного доступа. Нерв оказался сдавленным у 12 больных, причем у 3 из них была разорвана эпиневральная оболочка. Убольного с разрывом эпиневральной оболочки после травмы развился гнойный средний отит и на операции область повреждения лицевого нерва была окутана рубцово-грануляционной тканью. У 8 больных при декомпрессии был выраженный отек ствола лицевого нерва в эпиневральной оболочке и у 3 больных ствол лицевого нерва выглядел под микроскопом неизмененным. У большинства больных цепь слуховых косточек оказалась неповрежденной, лишь у 2 больных мы встретились с подобной патологией. У 1 больного имело место смещение наковальни с разрывом наковально-стременного сустава и у 1 больного был перелом задней ножки стремени. По данным большинства авторов (Ballance, Duel, Cawthorne, Kettel, Lathrop, Jongkees, Sullivan, Tickle), положительные результаты оперативного лечения параличей лицевого нерва при переломах основания черепа достигаются в 70—80% случаев. Некоторые расхождения в результатах операций у отдельных авторов зависят от характера отбора больных для операции. Результат операций, произведенных в сроки, превышающие 5—6 месяцев от начала появления паралича лицевого нерва, значительно хуже. В связи с этим отдельные авторы (Jongkees, McHugh, Greiner) считают бесполезным оперировать больных по поводу паралича лицевого нерва, если с момента появления паралича прошло более 6 месяцев. Следует также отметить, что в зависимости от срока операции резко меняется и степень восстановления функции парализованных мимических мышц. Это объясняется там, что, с одной стороны, в течение 5—6 месяцев наступают столь глубокие дегенеративные изменения в нерве, что произведенная декомпрессия оказывается безуспешной, а с другой стороны, в денервированных мимических мышцах происходит фиброзное перерождение. |
