дифтерия. Курсовая работа Диагностика осложнений при дифтерии Специальность 31. 02. 01. Лечебное дело
 Скачать 173.41 Kb. Скачать 173.41 Kb.
|
1 2 2.1. Наблюдение из практики 1 Больной, Мустафаев М. , 6 лет, поступил в диагностическое отделение инфекционной больницы 10. 02. 2016 г. с подозрением на дифтерию зева на второй день болезни. Ребенок правильно иммунизирован против дифтерии. Врач приемного отделения обнаружил повышение температуры до 38°, удовлетворительное состояние, сочность зева, тонкий желтоватый налет на левой миндалине. С диагнозом «дифтерия зева?» ребенок был госпитализирован в диагностическую палату под наблюдение дежурного врача. При вечернем обходе дежурный врач фиксировал внимание на снижении температуры до 37,2°, слабой гиперемии зева, отсутствии болезненности при глотании и некотором нарастании местного процесса. На задней поверхности выпуклой части левой, несколько увеличенной миндалины были два крупных плотноватых островка налета, сливавшихся между собой. Описанная картина побуждала склониться к диагнозу «дифтерия». Было введено 10 000 АЕ противодифтерийной сыворотки, и ребенок был переведен в дифтерийную палату. Через 18 часов зев очистился от налетов полностью, температура нормализовалась с 4го дня болезни. В посеве слизи из зева и носа найдены BL, оказавшиеся при последующем исследовании токсигенными. Эффективность сывороточной терапии и обнаружение токсигенных дифтерийных палочек подтвердили диагноз — дифтерия зева локализованная. 2.2. Наблюдение из практики 2 Рагимов Ф., 10 лет, поступил в стационар на 3 день болезни с жалобами на высокую температуру тела, головную боль, капризность, снижение аппетита, боль в горле при глотании. Заболел остро, повысилась температура тела до 39°С, мальчик стал капризным, снизился аппетит, беспокоила головная боль. Лечился от ангины, дома получал инъекции пенициллина, эффекта не было. Появилась рвота, ухудшилось общее состояние, по поводу чего направлен в стационар. Объективно: температура 39°С, ребенок пониженного питания, кожные покровы бледные. Подчелюстные лимфоузлы увеличены до размеров крупного боба. Имеется отек подкожной клетчатки распространяющейся слева до первой шейной складки, справа до ключицы, зев отечен, слизистая бледно-цианотичная, на миндалинах, язычке сплошной фибринозный налет серо-грязного цвета, выступающий над уровнем слизистой. Налет трудно снимающийся, при попытке снять кровоточит. Дыхание через нос затруднено храпящее. В легких жесткое дыхание, пульс 150 уд/минуту, ритмичный мягкий. Границы сердца несколько расширены. Тоны приглушены. Акцент II тона на легочной артерии, язык обложен, суховат. Живот мягкий, печень пальпируется по краю реберной дуги, чувствительна. Стул, диурез в норме. Сознание ясное. Мальчик вялый, адинамичный. Общее состояние тяжелое. На основании жалоб на высокую температуру тела, головную боль, капризность, снижение аппетита, боль в горле при глотании, объективных данных, анамнеза – острое начало с высокой температуры, появления симптомов интоксикации, бледность кожных покровов, отека подкожной шейной клетчатки, распространенного до ключицы, застойной гиперемии зева, наличие в области миндалин, зева, язычка сплошного плотного фибринозного налета серо-грязного цвета, трудно снимающегося, при попытке снять ткань миндалин кровоточит. Диагноз: Дифтерия зева. Токсическая форма II степени. Тяжелая форма. Было назначено лечение: Постельный режим; введение противодифтерийной антитоксический сыворотки по методу Безредко; гормонотерапия; антибиотикотерапия; дезинтоксикационная терапия; стимулирующая терапия; симптоматическая терапия. Выводы Клинические проявления локализованной формы дифтерии характеризуются в большинстве случаев острым началом болезни, повышением температуры тела до 38 — 39°С в течение 2 — 3 дней, симптомами общей интоксикации (недомогание, головная боль, слабость), болью в горле при глотании, причем ее интенсивность зависит от распространенности процесса на небных миндалинах. Миндалины отекают, увеличиваются, на их выпуклой поверхности появляются островчатые или сплошные бело-серого цвета с перламутровым блеском фибринозные пленки, слизистая оболочка неярко гиперемирована. После снятия пленки на поверхности миндалин остаются кровоточащие эрозии. Пленки плотные, не растираются между шпателями, при погружении в воду не растворяются и не меняют своей формы, тонут. На месте удаленной пленки на следующий день появляется новая в прежнем виде. При катаральном варианте дифтерии налетов не бывает. Процесс характеризуется отечностью миндалин, слабой их гиперемией, отсутствием интоксикации. Осложнения могут развиваться как в первые дни болезни, так и в более поздние сроки (2—3 неделя и даже позже). Миокардит может развиваться при любой форме дифтерии, но чаще всего встречается при токсической форме. Наблюдаются изменения на ЭКГ (снижение вольтажа зубцов Р и Т, нарушение проводимости), позже отмечается кардиомегалия, глухость сердечных тонов, нарушение ритма. Наиболее рано признаки миокардита могут быть выявлены с помощью УЗИ сердца. Определенное значение для диагностики миокардита имеет определение уровня ферментов: аспартаттрансаминаза (АСТ), креатинфосфокиназа (КФК). Уже в 80-х годах, в период первой волны дифтерии, было установлено, что миокардит сам по себе не может считаться фатальным осложнением даже при самых тяжелых ее формах, но является одной из основных причин летальных исходов. Заключение Лечение и профилактика дифтерии находятся в компетенции врача инфекциониста. Дифтерию лечат специальной сывороткой, которая нейтрализует токсины возбудителя, циркулирующие в крови. Дозу рассчитывают в зависимости от массы и возраста больного. Лечиться сывороткой необходимо до полного исчезновения дифтерийных пленок в гортани и верхних дыхательных путях. Лечение дифтерии в основном проводят в стационаре. Если болезнь протекает тяжело, подключают антибиотики широкого спектра действия. Также пациенту назначается симптоматическое лечение, дезинтоксикационные препараты, витамины. Больной должен регулярно полоскать горло, промывать нос, проводить ингаляции. Пища должна быть жидкая и полужидкая, чтобы не травмировать зев и глотку. Пациент должен провести в стационаре не меньше 3 недель. После выздоровления и полного избавления от возбудителей больной встает на диспансерный учет, и его в течение месяца регулярно наблюдает специалист. В это время пациенту нельзя физически перегружаться и переохлаждаться. Сделать прививку против дифтерии можно в любом прививочном кабинете. Вакцинация против дифтерии входят в Национальный календарь профилактических прививок. Вакцинацию детям проводят в три этапа (в 3, 4,5 и 6 месяцев). В 18 месяцев, 6—7 и 14 лет проводят ревакцинации. После этого дети и взрослые должны прививаться от дифтерии каждые 10 лет. У переболевшего пациента иммунитет остается на всю жизнь. Дифтерия ротоглотки (зева) — самая частая форма заболевания. При ней на миндалинах появляются плотные фибринозные пленки, которые очень сложно снимаются шпателем.В местах соскабливания слизистая начинает кровоточить. Также у больного воспаляется ротоглотка, повышается температура до 38,3—38,9 °С, возникает тахикардия и общая слабость. Дифтерия гортани является одной из самых опасных форм заболевания, так как может повлечь за собой осложнения. У пациентов поднимается температура тела до 39,4—40 °С, появляется общая слабость, сильный кашель, осиплость и потеря голоса. Возникает «бычья шея» из-за увеличения миндалин. В редких случаях возникает острая дыхательная недостаточность, которая грозит летальным исходом. Дифтерия кожи возникает примерно в 33 % всех случаев заболевания. Характерно для лиц, не соблюдающих правила личной гигиены. В месте заражения происходит воспаление кожи, образуется сероватый налет, язвы, незаживающие раны. Главным способом профилактики дифтерии является проведение вакцинации. Иммунизация детей заключается во введении вакцины АКДС в 3х-месячном возрасте (прививание проводят в 3 этапа, с промежутками в 30-45 дней). Первая ревакцинация проводится по истечении 10-12 месяцев после окончания предыдущей вакцинации. Вакцина АДС-М применяется для последующих ревакцинаций в возрасте 6-7 лет, в 12 и 17. В некоторых случаях возможно вакцинирование АДС-М, если, например, существуют противопоказания к противококлюшному компоненту вакцины АКДС. Очень важна профилактика взрослого населения. Особое внимание при иммунизации взрослых уделяют лицам, находящимся в группе риска — их прививают первоочередно. Так, первыми вакцинируют: работников обслуживающей сферы; персонал школьных и дошкольных учреждений; преподавателей и студентов; лиц, которые проживают в общежитиях; работников медицинской сферы. Активная профилактика у взрослых проводится АДС-М — вакциной, которая вводится планово до 56 лет, с интервалами в 10 лет. Иммунизации подлежат и лица, ранее уже болевшие дифтерией. Дифтерия, возникающая в любой форме у не привитого ребенка или подростка, считается первой вакцинацией, если же до заболевания ребенок уже получал прививку — второй вакцинацией. В дальнейшем, профилактика дифтерии проводится в согласовании с графиком прививок, действующим на данный момент. Профилактика дифтерии эффективна, если для ее проведения используются качественные вакцины и охват прививками населения, восприимчивого к данному заболеванию, максимален. Предупредить распространение болезни поможет раннее определение больного или носителя дифтерийной инфекции, его изоляция и своевременное лечение. Большое значение для профилактики дифтерии имеет выявление больных детей (подростков) при плановых осмотрах в организованных коллективах (сады, школы). Используемая литература 1. Астафьева Н.В., Баренбойм М.З., Ефремова Л.В. и др. Дифтерийные миокардиты у взрослых. Сов. медицина. 1989: 4: С. 74-77. 2.Берко А.И., Корженкова М.П., Малышев Н.А. Лечение больных гипертоксической и токсической дифтерией // Четвертая науч.-пр. конф. «Инфекционные болезни и антимикробные средства». Тезисы докл. – М. 2006. – С. 89. 3.Блюменталь К.В. Клиническая характеристика дифтерии на современном этапе // Тез. докл. 3-го Всерос. съезда эпидемиол. микробиол. и инфекционистов. – Казань. 1972. – С. 192–193. Журкин А.Т., Корягин В.Н., Пефадзе Х.Д., Сулима Д.Л. Клиническая характеристика и лечение токсической дифтерии у взрослых // Сб. научных трудов, г. Махачкала, 1996. С. 74. 4.Корженкова М.П., Сухорукова Н.Л., Черкасова В.В. Особенности дифтерии в современных условиях. Советская педиатрия. Вып. 3. – М. «Медицина», 1985. – С. 166–190. 5.Корженкова М.П., Берко А.И., Малышев Н.А. Диагностика и лечение токсической дифтерии. Часть 1. Ранняя диагностика токсической дифтерии // Лечащий врач. –2009. – № 10. – С. 26–30. 6.Корженкова М.П., Свиридов В.В., Берко А.И., Малышев Н.А., Гальвидис И.А., Яковлева И.В., Буркин М.А. Диагностика и лечение токсической дифтерии. Часть 2. Высокие дозы противодифтерийной сыворотки в лечении токсических форм дифтерии // Лечащий врач. – 2010. – № 6. – С. 63–67. 7.Кальченко Е.И. Профилактическая работа на фельдшерско-акушерском пункте. – М.: Медицина. 1995 - 40с. 8. Каральник Б.В., Маркова С.Г. Экологические аспекты АКДС-вакцинации // ЖМЭИ, 1991. № 12. -С. 34-38. 9. Клиника и лечение тяжелых форм дифтерии / Гульшан Л.А., Политова В.П., Крившиц Т.С. и др. /Проблемы инфекционных болезней под ред. Белозерова Е.С., Алма-Ата. 1989. - С. 28-32. 10. Максимова Н.М., Егорьков Н.А., Басова Н.Н., Костюченко Г.И. Состояние противодифтерийного антитоксического иммунитета у населения Москвы // Сб. науч. тр. МНИИЭМ им. Г.Н. Габричевского «Эпидемиология, микробиология и профилактика капельных инфекций». – М. 1983. – С. 28–32. 11.Нисевич Н.И. Клиническая характеристика дифтерии на современном этапе // Мат. 15-го Всесоюзного съезда эпидемиол., микробиол. и инфекционистов. Тез. докл. – М. 1970. – С. 107–109. 12.Платонова Т.В., Корженкова М.П., Егорьков Н.А. Клинические особенности дифтерии у непривитых и привитых детей в период спорадической заболеваемости // Педиатрия. – 1989. – № 7. – С. 54–58. 13.Покровский В.И., Онищенко Г.Г., Черкасский Б.Л. Эволюция инфекционных болезней в России в XX веке. – М. 2003, – С. 214–239. 14. Покровский В.И. Черкасский Б.Л., Петров В.Л.. Противоэпидемическая практика. – М.:-Пермь, 2001- 211с. 15. Справочник врача общей практики. В 2-х томах. / Под ред. Воробьева Н.С. –М.: Изд-во Эксмо, 2005- 360с. 16. Тульчинская В.Д., Соколова Н.Г., Шеховцева Н.М. Сестринское дело в педиатрии. Ростов н/Д: Феникс, 2004. – 384 с. 17.Титова А.И., Флексер С.Я. Дифтерия. – М. «Медицина». 1967. – С. 6. 18.Фаворова Л.А., Астафьева Н.В., Корженкова М.П., Кузнецова Л.С., Максимова Н.М., Михайлов В.В., Сухорукова Н.Л., Черкасова В.В., Шмелёва Е.А. Дифтерия. –М., «Медицина». 1988. – С. 18, 41–44. ПРИЛОЖЕНИЯ Приложения 1 Corynebacterium diphtheriae  Приложение 2 Дифференциальная диагностика токсической дифтерии
Приложение 2 Осложнения 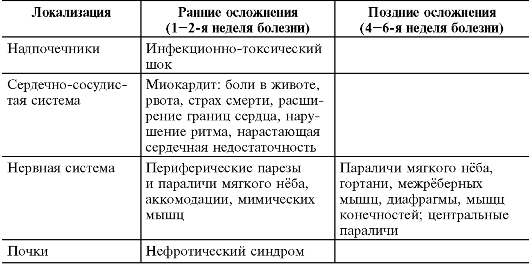 1 2 |
