курсовая. Курсовая. Курсовая работа роль медицинской сестры в уходе за пациентами при ротавирусной инфекции
 Скачать 1.88 Mb. Скачать 1.88 Mb.
|
|
Филиал бюджетного профессионального образовательного учреждения Чувашской Республики «Чебоксарский медицинский колледж» Министерства здравоохранения Чувашской Республики в городе Канаш КУРСОВАЯ РАБОТА РОЛЬ МЕДИЦИНСКОЙ СЕСТРЫ В УХОДЕ ЗА ПАЦИЕНТАМИ ПРИ РОТАВИРУСНОЙ ИНФЕКЦИИ Профессиональный модуль ПМ. 02 Участие в лечебно-диагностическом и реабилитационном процессах МДК 02.01 Сестринский уход при различных заболеваниях и состояниях Специальность: 34.02.01 Сестринское дело базовая подготовка Выполнила: Курчина Людмила Леонидовна Группа: 9М-32-18 Руководитель: Подакова Елизавета Николаевна Работа заслушана __________________________ (дата) Работа оценена: ______________________ (оценка, подпись руководителя) Канаш 2021 СОДЕРЖАНИЕ стр. ВВЕДЕНИЕ………………………………..……………………………….……3-4 ГЛАВА 1. ТЕОРИТИЧЕСКИЕ АСПЕТЫ РОЛЬ МЕДИЦИНСКОЙ СЕСТРЫ ЗА ПАЦИЕНТАМИ ПРИ РОТАВИРУСНОЙ ИНФЕКЦИИ .………………………5 1.1Этиология, эпидемиология и патогенез при ротавирусной инфекции........5-9 1.2Диагностика,клиника и осложнение при ротавирусной инфекции………10-13 ГЛАВА 2. ПРАКТИЧЕСКИЕ АСПЕКТЫ РОЛЬ МЕДИЦИНСКОЙ СЕСТРВ ЗА ПАЦИЕНТАМИ ПРИ РОТАВИРУСНОЙ ИНФЕКЦИИ……………………...14 2.1Лечение и сестринский уход при ротавирусной инфекции.......................14-20 2.2 Профилактика и вкцинация при ротавирусной инфекции………………20-23 ЗАКЛЮЧЕНИЕ …………………………………………………..…………..24-25 СПИСОК ЛИТЕРАТУРЫ ……………………………………………..........26-27 ПРИЛОЖЕНИЕ Приложение 1 …………………………………………………………………28 Приложение 2…………………………………………………………………..29 Приложение 3 ………………………………………………………………….30 Приложение 4…………………………………………………………………..31 ВВЕДЕНИЕ В России частота ротавирусного гастроэнтерита в структуре заболеваемости острыми кишечными инфекциями составляет 7-35%, а среди детей до 3х лет - превышает 60%. Причина такого явления не только в увеличении абсолютного числа этими заболеваниями, но и в постепенном расширении возможности лабораторной диагностики - от выявления ротавируса в фекалиях методом электронной микроскопии, до выявления в РНК ротавирусов в полимезарной цепной реакции. Приблизительно 3 млн. детей во всем мире ежегодно умирает от диареи, из которых 440 тыс. смертельных случаев приходится на долю ротавирусной инфекции. Процент заболеваемости ротавирусными инфекциями в холодное время года в общей структуре кишечных инфекций по нашим данным составил в 2014г.- 23%, в 2015г.- 25%, в 2016г.- 51%. Данный подъем заболеваемости подтверждается тенденцией роста заболевших ротавирусной инфекцией по всей России. Наиболее часто ротавирусная диарея затрагивает возрастную группу от 6 до 12 мес., особенно детей, находившихся на искусственном вскармливании. Ротавирус уникален в этом отношении, так как существует большое количество других диарейных заболеваний, у которых не наблюдается такой четкой зависимости от возраста. Цель нашей работы - проанализировать источники литературы, сайты интернета и другие данные по заболеванию ротавирусная инфекция. Перед собой мы поставили следующие задачи: 1) углубление знаний в области детских инфекций; 2) разработка плана сестринского ухода по проблемам, которые могут развиться у ребенка при гемофильной инфекции; 3) подготовка материала для санитарно-просветительской работы. ГЛАВА 1. ТЕОРИТИЧЕСКИЕ АСПЕТЫ РОЛЬ МЕДИЦИНСКОЙ СЕСТРЫ ЗА ПАЦИЕНТАМИ ПРИ РОТАВИРУСНОЙ ИНФЕКЦИИ 1 Этиология, эпидемиология и патогенез при ротавирусной инфекции Ротавирусная инфекция (ротавирусный гастроэнтерит) Это острое вирусное заболевание характеризуется симптомами общей интоксикации, поражением желудочно-кишечного тракта, развитием симптомов токсикоза и эксикоза. Характеристика возбудителя: Устойчивость. Ротавирусы устойчивы к температуре, pH среды в пределах 3-9, химическим веществам и дезинфектантам. Стабильны при температуре 60°С 30 мин и при 18°С - 7-9 мес. Морфология и химический состав. У ротавирусов нет оболочек, но они имеют различные колесообразные структуры, что видно при электронной микроскопии негативно контрастированных препаратов. Полные РВ частицы имеют хорошо различимые внутренние ободки, характерные для рео- и орбивирусов семейства Reoviridae. Размер около 75 нм в диаметре. Вирионов с одинарным капсидом около 60 нм. Диаметр ядра около 52 нм и содержит вирусный геном и РНК-зависимую РНК-полимеразу. Инфекционностью обладают только вирионы с двойным капсидом. (Приложение 1) Антигенная вариабельность и родство. Первоначально было показано, что ротавирус разных видов животных имеют общий групповой АГ. Позднее показали, что ротавирусы серологически отличаются. Стало очевидным, что ротавирусы отличаются в антигенном отношении. Такие ротавирусы называли "новыми ротавирусами", ротаподобными вирусами, параротавирусами, атипичными вирусами и АГ отличающимися вирусами. Серологические группы с общим групповым АГ внутреннего капсида идентифицированы в серологических реакциях ИФ, ИФА, или ИЭМ. Культивирование. К прививаемым линиям клеток вирус был адаптирован с предварительной обработкой вирионов трипсином (10 мг/мл в течение 30 мин). Ротавирусы человека можно культивировать в клетках почек зеленых мартышек. По антигенным свойствам ротавирусы подразделяются на 9 серологических типов, из которых у человека встречаются типы 1-4 и 8-9, типы 5-7 выделяются от животных. Ротавирусы животных (собаки, кошки, лошади, кролики, мыши, телята, птицы) для человека не патогенны. Эпидемиология Источник инфекции: Больной человек Здоровые вирусоносители: дети из организованных коллективов и стационаров, взрослые, прежде всего медицинский персонал родильных домов, соматических и инфекционных отделений. Пути распространения: Фекально-оральный (в 1 г кала содержится до 10 вирусных частиц) на протяжении до 3 недель (чаще 7-8 дней от начала болезни). Контактно-бытовой. Респираторный. Ротавирусы - самая частая причина внутрибольничной инфекции, особенно для новорожденных недоношенных детей и больных раннего возраста. Внутрибольничному инфицированию способствует холодный сезон, длительное пребывание детей в стационаре и скученность в палатах. Существенную роль в передаче ротавирусов играет медицинский персонал: у 20% сотрудников в сыворотке крови обнаруживаются IgM-антитела к ротавирусу и в фекалиях (при отсутствии кишечных расстройств) выявляется ротавирусный АГ. (Приложение 2) Эпидемиологические особенности ротавирусной инфекции у детей (возможность респираторного и пищевого пути передачи, устойчивость возбудителя во внешней среде, длительное выделение возбудителя в природе реконвалесценции, носительство вируса детьми и взрослыми, включая медицинский персонал) должны учитываться при стационарном лечении таких больных в инфекционных боксированных отделениях. Патогенез Размножение и накопление ротавируса происходит в верхних отделах ЖКТ, в частности в эпителии двенадцатиперстной кишки. Ротавирусы вызывают гибель зрелых клеток тонкого кишечника, они замещаются незрелыми всасывающими клетками, не способными адекватно абсорбировать углеводы и другие питательные вещества, что приводит к осмотической диарее. Ротавирусы накапливаются в слизистой оболочке кишечника и потом попадают в просвет кишки. Патогенетически важны большие потери жидкости и электролитов, что приводит к дегидратации, обычно не более II-III степени. В небольших количествах ротавирусы обнаруживались и в толстой кишке. Ротавирусная инфекция часто сочетается с другими вирусными (аденовирусы и коронавирусы) и бактериальными агентами (эшерихии, шигеллы, сальмонеллы, кампилобактерии). Однако и сами ротавирусы могут вызывать поражение желудочно-кишечного тракта, что доказано в опытах на животных. При микроскопическом исследовании слизистой оболочки тонкой кишки выявляются участки со сглаженной поверхностью, укороченными ворсинками, отмечается инфильтрация слизистой оболочки одноядерными клетками. При электронной микроскопии можно обнаружить ротавирусные частицы. Через 4-8 недель слизистая оболочка тонкой кишки полностью нормализуется. При ротавирусном заболевании частично разрушается эпителий ворсинок тонкой кишки, в котором происходит синтез дисахаридаз. В результате в кишечнике накапливаются нерасщепленные дисахариды. Нарушен и процесс всасывания простых сахаров. Все это приводит к избыточному поступлению дисахаридов и простых сахаров в толстую кишку, что обусловливает повышение осмотического давления. В связи с этим жидкость в большом количестве поступает из тканей в толстую кишку, что может привести к синдрому обезвоживания. Этот процесс усиливается воспалительными явлениями, обусловленными ротавирусной инфекцией. Иммунитет к ротавирусной инфекции в большинстве случаев возникает в раннем детстве после перенесенного заболевания. Иммунитет нестойкий, поэтому у взрослых с низким уровнем антител заболевание может повториться. В ряде исследований показано, что при ротавирусной инфекции детей выявляется дефицит по Т-лимфацитам (78%), по Т-хелперам (46%), содержанию IgA (67%), фагоцитарному показателю; снижена комплементарная активность крови. Аналогичные изменения показателей иммунитета, свидетельствующие об изменении, главным образом, Т-хелперного звена, о снижении активности фагоцитоза и резервных возможностей фагоцитарно-метаболической активности нейтрофильных лейкоцитов в остром периоде заболевания. Наличие иммунологической недостаточности связано с тем, что вирус, продуцирует развитие иммунопатологических реакций. Отсутствие активной продукции иммуноглобулинов в остром периоде заболевания обуславливает массивное поступление вирусов и их антигенов в кровь и развитие тяжелых форм заболевания. 1.2 Диагностика,клиника и осложнение при ротавирусной инфекции При распознавании учитывают клинические симптомы болезни и эпидемиологические предпосылки. В настоящее время диагностические методы при ротавирусной инфекции направлены на обнаружение цельных вирионов, вирусного антигена, вирусоспецефической РНК в копрофильтратах, а так же специфической реконверсии. На практике лабораторное подтверждение чаще всего основывается на обнаружении вирусного антигена в капрофильтратах с помощью реакции латекс-агглютинации, реакции пассивной гемагглютинации и иммуноферментно гоанализа. Обнаружение спецефических антител и нарастание их титра в сыворотке крови больных и переболевшим ротавирусным гастроэнтеритом при помощи серологических реакций с целью текущей диагностики не получило широкого распространения анализа различных эпидемиологических ситуаций. Для определения серотипа ротавируса (что важно, для анализа эпидемической обстановки в каждом регионе) наиболее применим метод диагностики-ПЦР. Диагноз подтверждается обнаружением ротавирусов в испражнениях различными методами (иммунофлюоресцентный и др.) Ротавирусную инфекцию ифференцируют от холеры, дизентерии, эшерихиоза, гастроинтестинальных форм сальмонеллеза, кишечного иерсиниоза, протозойных заболеваний (лямблиоз, криптоспороидоз, балантидиаз). Клиника Инкубационный период длится от 15 ч до 7 дней (чаще 1-2 дня). Заболевание начинается остро. Развернутая картина болезни формируется уже через 12-24 ч от начала заболевания. У большинства госпитализированных детей температура тела достигает 37,9°С и выше, а у некоторых может подниматься до 39°С и выше. При легких формах болезни, как у взрослых, так и у детей выраженной лихорадки не бывает. Больные отмечают боли в эпигастральной области, тошноту, рвоту. При осмотре нередко отмечается гиперемия зева, признаки ринита, увеличение шейных лимфатических узлов. Однако наиболее типичными проявлениями болезни считаются симптомы поражения органов пищеварения. Характерен обильный жидкий водянистый стул без примеси слизи и крови. Более тяжелое течение обычно обусловлено наслоением вторичной инфекции. У половины больных отмечается рвота. Лишь у отдельных больных рвота повторяется на 2-3-й день болезни. У всех больных наблюдается обильный водянистый стул с резким запахом, иногда испражнения мутновато-белесоватые, могут напоминать испражнения больного холерой. Характерно громкое урчание в животе. Позывы к дефекации императивного характера, ложных позывов не бывает. У некоторых больных отмечается примесь слизи и крови в испражнениях, что всегда свидетельствует о сочетании ротавирусного заболевания с бактериальной инфекцией (шигеллез, эшерихиоз, кампилобактериоз). У этих больных более выражены лихорадка и общая интоксикация. Признаки воспаления верхних дыхательных путей, которые выявляются у части больных ротавирусными заболеваниями, некоторые авторы считают следствием наслоения вторичной вирусной инфекции. При обильном жидком стуле может развиться обезвоживание. Дегидратация развивается довольно часто (у 75-85% госпитализированных детей), однако в большинстве случаев (у 95%), она выражена нерезко (I и II степени обезвоживания по В. И. Покровскому). Лишь в отдельных случаях развивается тяжелая дегидратация с декомпенсированным метаболическим ацидозом. В этих случаях возможны острая почечная недостаточность и гемодинамические расстройства. При пальпации живота отмечаются болезненность в эпигастральной и пупочной областях, грубое урчание в правой подвздошной области. Печень и селезенка неувеличены. При ректороманоскопическом исследовании у большинства больных изменений нет, лишь у некоторых больных наблюдается умеренная гиперемия и отечность слизистой оболочки прямой и сигмовидной кишок. Признаки поражения органов пищеварения сохраняются в течение 2-6 дней. Количество мочи в острый период болезни уменьшено, у отдельных больных наблюдается альбуминурия, лейкоциты и эритроциты в моче, повышение содержания остаточного азота в сыворотке крови. В начале болезни может быть лейкоцитоз, который в периоде разгара сменяется лейкопенией. СОЭ не изменена. Осложнения Ротавирусное заболевание осложнений не дает. Необходимо учитывать возможность наслоения вторичной бактериальной инфекции, которая приводит к изменениям клинической картины болезни и требует другого терапевтического подхода. Недостаточно изучены особенности течения ротавирусной инфекции у лиц с иммунодефицитами (ВИЧ-инфицированные и др.). Может наблюдаться некротический энтероколит и геморрагический гастроэнтерит. ГЛАВА 2. ПРАКТИЧЕСКИЕ АСПЕКТЫ РОЛЬ МЕДИЦИНСКОЙ СЕСТРВ ЗА ПАЦИЕНТАМИ ПРИ РОТАВИРУСНОЙ ИНФЕКЦИИ 2.1Лечение и сестринский уход при ротавирусной инфекции От своевременного адекватного назначения терапии зависит длительность заболевания и его исход. По современным представлениям, терапия ОКИ (в том числе и ротавирусной инфекции) должна быть комплексной у и этапной с индивидуальным подходом к выбору препаратов с учетом тяжести, фазы и клинической формы болезни, возраста ребенка и состояния макроорганизма к моменту заболевания. Комплексное лечение ОКИ включает: лечебное питание, этиотропную, патогенетическую симптоматическую терапию. В зависимости от фазы инфекционного процесса решаются задачи, в острую фазу: борьба с возбудителем, выведение продуктов его жизнидеятельности из организма, купирование токсического синдрома, в периоде репорации и реконвалесценции: восстановление нарушеной функции. В ходе лечения должна вноситься коррекция в зависимости от характера течения, возраста и преморбидного фона ребенка, при этом необходимо назначать минимум безусловно необходимых на данном этапе препаратов. (Приложение 4) Общие принципы питания при ротавирусной инфекции не отличаются от основных постулатов при острых кишечных инфекциях другой этиологии, но имеется ряд принципиальных моментов, на которые следует обратить внимание: Питание детей до 1-го года жизни при отсутствии оптимального естественного вскармливания, следует проводить с использованием детских молочных смесей. Использование адаптированых смесей в питании является одним из самых значительных факторов нормализатции общего и локального метаболизма. Установлен четкий положительный эффект использования смесей с пробиотическими добавками, которые благоприятно влияют на функциональное состояние и микробиоценоз кишечника. Использование данных смесей способно предотвратить развитие ротавирусной инфекции, снизить риск наслоения вторичной вирусно-бактериальной флоры и повысить резистентность организма к различным внешним факторам. Патогенетически обоснованным видом лечебного питания является использование безлактозных и низколактозных смесей, доказавших свою эффективность в комплексном лечени осмотического типа диарей. В настоящее время доступно большое количество смесей, которые могут быть использованы в лечебном питании при острой кишечной инфекции ротавирусной этиологии ("Нутрилон" безлактозный, "Нан" безлактозный, "Мамекс" безлактозный и др.) В ряде случаев (у ослабленных, часто болеющих детей с дефектом ухода, алиментарной гипотрофией) развивается непереносимость моносахаров (глюкоза, галактоза) - в этом случае применение низколактозных и безлактозных смесей не эффективно и больных переводят на парентеральное питание (введение глюкозо-солевых растворов). Все это говорит о необходимость дополнительного исследования эффективности применения безлактозных смесей у детей. Учитывая высокую частоту развития реактивности панкреатита, как сопутствующей патологии при острой кишечной инфекции, в терапии детей до 1 года целесообразно использование смесей, содержащих среднецепочечные триглицериды (Альфаре, Прегистимил, Алиментум). Лечение ротавирусной инфекции у детей должно проводиться с использованием общих принципов терапии ОКИ, но имеется ряд особенностей, на которые следует обратить внимание. Лечебное питание, при невозможности естественного вскармливания, должно проводиться с использованием адаптированных низколактозных или безлактозных смесей. Не рекомендуется использование антибактериальных препаратов, как средства стартовой терапии при ротавирусной инфекции у детей. В тоже время следует назначать с первых дней заболевания энтеросорбенты ( фильтрум, смекта и др.) дискуссионным остается вопрос об использовании эубиотических препаратов в терапии ротавирусной инфекции. Поиск и включение в комплексную терапию ротавирусного гастроэнтерита иммуномодулирующих препаратов нуждается в дополнительном исследовании . Можно предположить, что использование данного вида препаратов позволит повысить эффективность элиминации ротавируса из организма в острый период инфекции и снизит риск развития хронической гастродуаденальной патологии. Тенденция роста заболеваемости ротавирусной инфекцией в последние годы определяет важность данной проблемы в педиатрической практике. Достаточно высокая частота развития тяжелых форм заболевания, персистенция ротавирусов после перенесенной инфекции определило современные подходы к лечению, заключающиеся в использовании иммуномодулирующих средств положительно влияющих как на клиническое течение заболевания, так и на элиминацию возбудителя из организма. Сестринский уход при ротавирусной инфекции Первостепенной задачей ухода за детьми с заболеваниями ЖКТ является наряду с соблюдением лечебно-охранительного режима организация лечебного питания и водного рациона. Серьезное внимание надо уделять тщательному уходу за полостью рта и функционированию кишечника. Тяжелобольные находятся на строгом постельном режиме. Этих больных кормят с ложки, небольшими порциями, в положении лежа с несколько возвышенном головным концом. Шею и грудь закрывают салфеткой или пеленкой. Жидкую пищу дают из поильника. Дети, которые находятся на полупостельном режиме, принимают пищу в столовой. Пища должна быть вкусно приготовленной, теплой; стол аккуратно сервируют необходимой посудой и приборами. После приема пищи медицинская сестра следит, чтобы каждый больной прополоскал рот. При невозможности выполнить самостоятельно процедуру медицинская сестра обрабатывает ребенку полость рта одним из дезинфицирующих растворов. Особое внимание обращают на симптомы, свидетельствующие о поражении ЖКТ, диспепсические расстройства (тошнота, рвота, отрыжка, понос) и боли в животе. Тошнота представляет собой неприятное ощущение в подложечной области, нередко сопровождающаяся побледнением, слюноотделением. Тошнота часто предшествует рвоте. При тошноте больного успокаивают, дают выпить полстакана воды с церукалом, мотилиумом. Рвота является сложным рефлекторным актом, когда при возбуждении рвотного центра происходит выбрасывание рвотных масс через пищевод, глотку, рот, иногда носовые ходы. При возникновении рвоты необходимо максимально облегчить состояние ребенка. Больного удобно усаживают, закрывают грудь полотенцем, пеленкой или клеенкой, ко рту подносят чистый лоток либо ставят у ног тазик, ведро. Ослабленным больным, находящимся в лежачем положении, следует повернуть голову набок. Чтобы она была ниже туловища поднести лоток. Под голову такого ребенка подкладывают вчетверо сложенное полотенце, чтобы исключить загрязнение постельного белья. Запор - задержка стула в течение 2 суток(48 часов) следствие замедленного опорожнения кишечника. Различают атонические и спастические запоры. Первые возникают при ослаблении кишечной мускулатуры и перистальтики, вторые - при повышении тонуса мышц в отдельных участках толстой кишки. Для оказания помощи детям с атоническими запорами из пищи исключают легкоусвояемые продукты (сметаны, каши и т.п.) и назначают диету, содержащую большое количество растительной клетчатки (капуста, свекла, чернослив, черный хлеб из муки грубого помола). Таким детям противопоказан сидячий образ жизни. Вырабатывают ежедневный рефлекс на опорожнении кишечника, дают послабляющие средства растительного происхождения (ревень, кора крушины), дюфалак, микролакс (микроклазма), реже солевые слабительные (20% раствор сульфата магния по 1 чайной ложке натощак). Следует помнить о необходимости подбора индивидуальной дозы слабительных для детей. Из рациона детей, страдающих спастическими запорами, иключаюь грубую пищу, богатую клетчаткой. Рекомендуется больше двигаться. Приучаться к опорожнению кишечника в определенное время. Дают лекарственные средства, успокаивающие нервную систему; валериана, бромиды. При упорных запорах ставят очистительные клизмы. Понос наиболее часто возникает при кишечной инфекции и связан с действием патогенных микробов и усиленной перистальтикой кишечника. Реже понос наблюдается при кишечном дисбактериозе, недостаточности поджелудочной железы, хроническом энтерите. Наличие в каловых массах большого количества слизи, крови, как правило, указывает на поражение толстой кишки. Ребенку для испражнений выделяют отдельный горшок, который оставляют до врачебного осмотра в прохладном месте. Каловые массы отправляют в лабораторию для исследований. При подтверждении кишечной инфекции больного переходят в инфекционное отделение или помещают в отдельный бокс. Проводят текущую дезинфекцию. Горшки и подкладные судна дезинфицируют. При поносе неинфекционного генеза назначают легкоусвояемую диету с большим количеством белка, витаминов C и группы B, жидкости. Не рекомендуют молоко и молочные продукты, жирное, жареное, растительную клетчатку. Детей следует подмывать после каждого опорожнения, смазывать вазелином или детским кремом кожу вокруг анального отверстия. Появление дегтеобразного стула указывает на желудочно-кишечное кровотечение. Даже при хорошем самочувствии ребенка срочно укладывают в постель, вызывают врача. Боль в животе - самый частый и наиболее характерный признак острого или обострения хронического заболевания желудочно-кишечного тракта у детей. При появлении болей необходима консультация врача, до прихода которого ребенка надо уложить в постель. Следует обратить внимание на поведение ребенка во время приступа болей, на положение в постели; оно может быть вынужденным (коленно-локтевое, на боку, с согнутыми ногами и т.п.). Применение грелок или лекарственных средств, снимающих болевой приступ, является противопоказанным, так как это может затруднить правильную диагностику, привести к ошибке. Запрещается также до прихода врача давать слабительные средства и ставить клизмы. 2.2 Профилактика и вкцинация при ротавирусной инфекции Учитывая распрастранненость ротавирусной инфекции, наличие семейных очагов, отсутствие зависимости от санитарно- гигиенических условий проживания, не до конца разработанного рационального подхода к терапии, актуальной представляется проблема профилактики данного заболевания. Наиболее адекватной мерой профилактики является специфическая профилактика маленьких детей. Вакцинация На сегодняшний день есть две вакцины против ротавирусной инфекции. Они принимаются орально, содержат в себе ослабленный вирус. Для уменьшения вероятности заражения надо соблюдать общие санитарно-гигиенические нормы мыть руки, мыть фрукты и овощи, не пить некипяченую воду, по возможности не контактировать с носителями риновирусной инфекции. Оральная вакцина - то есть вводится в ротик малыша, никаких уколов, которых так боятся детки, а значит нет риска образования уплотнения, болезненности и отека. Эта вакцина нужна для того, чтобы предотвратить как минимум полмиллиона случаев смерти от диареии и 2 млн. госпитализаций по данной причине за год. У представленных на настоящий момент на фармацевтическом рынке ротавирусных вакцин Ротарикс и РотаТек нежелательных эффектов не отмечено. Новые глобальные рекомендации ООН подчеркивают важность использования вакцин РотаТек (RotaTeq, компания Merck) и Ротарикс (Rotarix, компания GlaxoSmithKline) в странах, где высока заболеваемость. Живая пятивалентная ротавирусная вакцина хорошо переносится и эффективна в сочетании с другими педиатрическими вакцинами. Производитель: GlaxoSmithKline Состав и форма выпуска: сусп. д/перорал. прим. аппликатор, № 1, № 5, № 10, № 25, № 50, № 100. 1 доза (1,5 мл) содержит: живой ослабленный ротавирус человека Применение: вакцина Ротарикс предназначена только для перорального применения. Вакцину Ротарикс ни в коем случае нельзя вводить в виде инъекции! Нет ограничений по употреблению грудным ребенком пищи или жидкости, включая грудное молоко, как до, так и после вакцинации. По данным, клинических исследований, грудное вскармливание не может снизить эффективность вакцины Ротарикс. Поэтому в период проведения вакцинации можно продолжать кормление грудью. Дозирование: курс вакцинации состоит из 2 доз. Первую дозу можно применять у детей с 6 нед. Интервал между применением 1-й и 2-й дозы должен быть не менее 4 нед. Курс вакцинации следует завершить до достижения ребенком возраста 24 нед. По данным клинических исследований срыгивание или сплевывание при применении вакцины наблюдалось очень редко, и в таких случаях повторная доза не вводилась. Однако если ребенок грудного возраста срыгнул или сплюнул почти всю дозу, можно однократно заменить эту дозу во время этой же вакцинации. Настоятельно рекомендуется, чтобы дети грудного возраста, получившие первую дозу вакцины Ротарикс, завершали вакцинацию этой же вакциной. Противопоказания: установленная повышенная чувствительность к любому компоненту вакцины Ротарикс после предыдущего применения; неустраненное врожденное недоразвитие ЖКТ (например дивертикул Меккеля), что может быть предпосылкой развития кишечной инвагинации. Особые указания: согласно требованиям надлежащей клинической практики вакцинации должно предшествовать рассмотрение анамнеза (особенно того, что касается предыдущей вакцинации, и возможных случаев побочного действия) и медицинское обследование. Как и при применении других вакцин, введение вакцины Ротарикс следует отложить при остром заболевании, сопровождающемся лихорадкой, диарее или рвоте. Однако наличие незначительных проявлений инфекции не является противопоказанием к проведению иммунизации. Данные о безопасности и эффективности применения вакцины Ротарикс у детей грудного возраста с заболеваниями ЖКТ отсутствуют, поэтому вакцину применяют с осторожностью, сопоставляя необходимость вакцинации с риском проявлений побочных действий. Лиц, контактирующих с недавно вакцинированными детьми, информируют о необходимости соблюдения правил личной гигиены (например мыть руки после смены подгузников у ребенка). Вакцина Ротарикс не защищает от гастроэнтерита неротавирусной этиологии. Условия хранения: в оригинальной упаковке с целью защиты от света при температуре 2-8 °C (в холодильнике). Не замораживать! Специальные предостережения по применению препарата: Вакцина представляет собой прозрачную бесцветную жидкость без посторонних примесей в пероральном аппликаторе или пластиковой тубе, закрытых защитным колпачком. Препарат готов к применению, растворения не требуется. Перед применением содержимое перорального аппликатора визуально проверяют на наличие любых посторонних макрочастичек и/или внешних повреждений; при вышеперечисленных изменениях вакцину не используют. Применение вакцины в пероральном аппликаторе. Снять защитный колпачок перорального аппликатора. Эта вакцина предназначена только для перорального применения. Ребенка держат с отклоненной головой. Ввести все содержимое перорального аппликатора перорально (на внутреннюю поверхность щеки). ЗАКЛЮЧЕНИЕ Тенденция роста заболеваемости ротавирусной инфекцией в последние годы определяет важность данной проблемы в педиатрической практике. Лечение ротавирусной инфекции у детей должно проводиться с использованием общих принципов терапии ОКИ, но имеется ряд особенностей, на которые следует обратить внимание: Лечебное питание, при невозможности естественного вскармливания, должно проводиться с использованием адаптированных низколактозных или безлактозных смесей. Не рекомендуется использование антибактериальных препаратов, как средства стартовой терапии при ротавирусной инфекции у детей. В тоже время следует назначать с первых дней заболевания энтеросорбенты (фильтрум, смекта и др.) Дискуссионным остается вопрос об использовании эубиотических препаратов в терапии ротавирусной инфекции. Поиск и включение в комплексную терапию ротавирусного гастроэнтерита иммуномодулирующих препаратов нуждается в дополнительном исследовании. Можно предположить, что использование данного вида препаратов позволит повысить эффективность элиминации ротавируса из организма в острый период инфекции и снизит риск развития хронической гастродуаденальной патологии. Сложный характер патогенетических механизмов возникновения диареи, недостаточность иммунологического ответа и отсутствие адекватной профилактики при ротовирусно инфекции ведет к поиску новых подходов к терапии данного заболевания. Возможность вирусемии и развития специфического поражения различных органов определяет необходимость использования противовирусной терапии с самого начала заболевания. Вывод : В Чувашии по данным официальной статистики за период с 2014-2018 годы в среднем ежегодно болели ротавирусной инфекцией 1636 человек. Список литературы Грачева Н. М., Аваков А. А., Блохина Т. А. и др. Лечащий Врач 2015; Дзюблик И.В. с соавт. Ротавирусна инфекция: учебно-методическое пособие для врачей. Киев. - Олпринт, 2014. 116 с. Жидков Е.Г. Клинико-патогенетические особенности течения ротавирусной инфекции у детей на современном этапе: автореф. дис. канд. мед. наук. Хабаровск, 2014. Исаков В.А. Циклоферон в клинической практике: методические рекомендации для врачей. СПб, 2014. 44 с. Ключарёва А.А., Раевнев А.Е., Малявко Д.В. и др. Педиатрия 2014. Лечение диареи: учебное пособие для врачей и других категорий работников старшего звена. ВОЗ, 2016. - 57с. Михайлова Е.В. , Тихомирова О.В. , Шульдяков А.А. и др. Ротавирусная инфекция у детей. Многоцентровое контрольно-сравнительное исследование. ООО "Семакс", СПб, 2017. Васильев Б.Я., Васильева Р.И., Лобзин Ю.В. Острые кишечные заболевания. Ротавирусы и ротавирусная инфекция. — СПб.: Лань, 2014. — 272 с. Гудков В.Г., Коржев М.О., Виринская А.С. и др. Современные прoблемы инфекционной патологии человека. 2015год — С. 217—222. Клинико-лабораторная диагностика инфекционных болезней Руководство для врачей. — СПб.: Фолиант, 2015. — С. 273—276. Лагир Г.М., Горегляд Н.С., Булдык Е.А. Диагностика и лечение острых кишечных инфекций у детей в условиях поликлиники: Метод. рекомендации — Мн.: МГМИ, 2016. — 41 с. Никовская М.И. Клиника и некоторые вопросы эпидемиологии ротавирусной инфекции у детей первого года жизни 2015. — 21 с. Солодовников Ю.П. и др. Журнал микробиология. — 2016. — № 5. — С. 115—117. Учайкин В.Ф., Шамшева О.В. // Вакцинопрофилактика. Настоящее и будущее, 2016. - С. 212--215. Приложение 1 Колесообразные структуры ротавирусов.  Приложение 2 Количество выявленных больных с кишечной инфекцией ротавирусной этиологии по месяцам за 2014-2018 г. 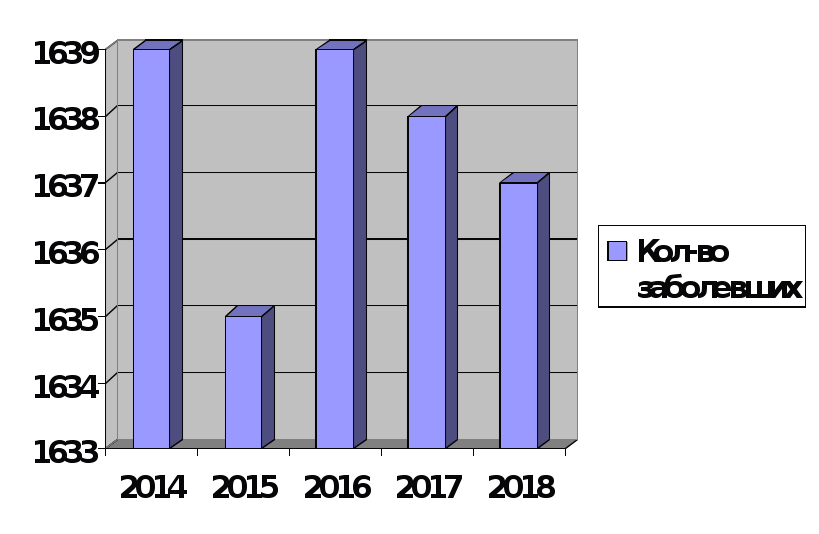 Приложение 3 Гистологические изменения в микроварсинках в остром периоде ротавирусной инфекции. 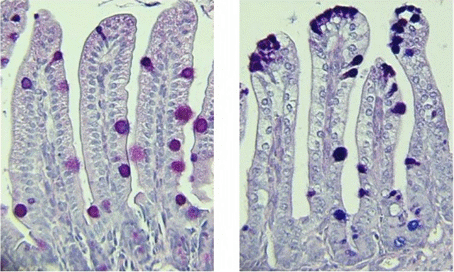 Приложение 4 Диетотерапия при кишечных инфекциях 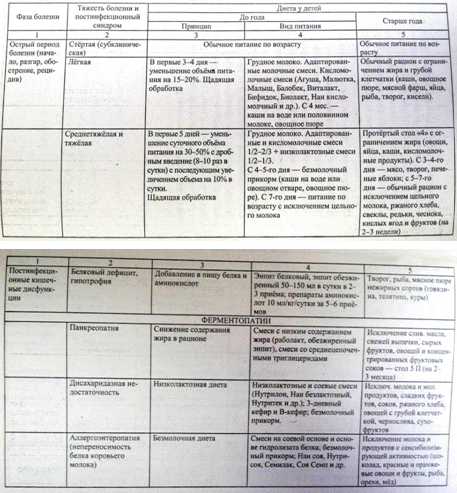 |
