Лекции по урологии. Лекции по урологии для студентов IV курса гродненского государственного медицинского университета пособие для студентов
 Скачать 4.11 Mb. Скачать 4.11 Mb.
|
|
При вторичном остром пиелонефрите первоочередной задачей лечения больных является быстрое восстановление оттока мочи. Консервативное лечение больных с острым пиелонефритом при наличии окклюзии мочевых путей не приносит успеха, несмотря на применение самых мощных антибиотиков и химических антибактериальных препаратов. Кроме того, назначение больным с острым вторичным пиелонефритом антибиотиков резко пововышает вероятность возникновения бактериотоксического шока, так как в кровь посредством рефлюксов начинают поступать не только бактерии, но и токсины, образующиеся при их гибели. Восстановление оттока мочи может быть достигнуто:
Лечение гнойных форм пиелонефрита. У некоторых больных при неблагоприятных условиях (особо вирулентная инфекция, значительное ослабление иммунобиологических сил организма) первичный острый пиелонефрит может протекать бурно; через 2–3 сут развивается апостематозный пиелонефрит, появляются карбункулы или абсцесс почки. Лечение гнойных форм пиелонефрита – хирургическое. Оперативное вмешательство заключается в :
В особо тяжелых случаях, а при тотальном поражении почки иногда приходится выполнять нефрэктомию. Прогноз. При остром первичном пиелонефрите прогноз благоприятен, если проведенное антибактериальное лечение привело к стойкой ремиссии заболевания. Если же острый пиелонефрит переходит в хроническую форму, то прогноз становится неблагоприятным при развитии осложнений (хроническая почечная недостаточность, нефрогенная артериальная гипертензия, мочекаменная болезнь, пионефроз, вторично сморщенная почка) При вторичном остром пиелонефрите прогноз менее благоприятен, чем при первичном, так как у этих больных воспалительный процесс в почке гораздо чаще переходит в хроническую форму, либо осложняется гнойно-деструктивным и изменениями в почке, требующими нефрэктомии. Успех лечения пиелонефрита, а следовательно, и его прогноз в основном зависят от своевременности восстановления оттока мочи из почки. Острый пиелонефрит беременных. Ярким примером вторичного острого пиелонефрита является острый пиелонефрит беременных. Ввиду своей высокой частоты он выделен в особую форму заболевания. Острый пиелонефрит наблюдается, как правило, во второй половине беременности, в среднем в 2,5–5% случаев, когда давление в лоханке почки повышается в 2 раза. Факторами, предрасполагающими к возникновению пиелонефрита у беременных, являются следующие:
Предпочтительным методом восстановления оттока мочи у беременных является дренирование лоханки почки самоудерживающимся мочеточниковым катетером (стентом) Антибактериальная терапия острого пиелонефрита беременных имеет свои особенности. В первом триместре беременности противопоказано назначение тетрациклинов в связи с их возможным тератогенным действием. Назначение аминогликозидов при беременности нежелательно в связи с их ототоксичностью. Для длительного лечения, кроме природных и полусинтетических пенициллинов применяют препараты нитрофуранового ряда (50— 100 мг в сут), а после 18–20 нед беременности — налидиксовую кислоту. Сульфаниламидные препараты могут вызывать у новорожденных желтуху. Поэтому за 10–14 сут до родов их нужно отменить. Профилактикаострого пиелонефрита у беременных основывается на своевременном выявлении и правильном лечении предшествующего хронического пиелонефрита. Обязательному лечению подлежат беременные с асимптоматической бактериурией — первого субклинического признака пиелонефрита. Бактериологические исследования мочи у беременных рекомендуется проводить не реже 1 раза в месяц. При этом в группу риска по возникновению острого пиелонефрита относят беременных с многоплодием, многоводием, беременных с крупным плодом и узким тазом. Профилактика пиелонефрита у них заключается в выявлении доклинических нарушений уродинамики с помощью ультразвукового исследования почек во II и III триместрах беременности, выявлении и лечении асимптоматической бактериурии. Прогноз.При остром пиелонефрите беременных прогноз обычно благоприятный. Однако, если острый пиелонефрит во время беременности является результатом ранее перенесенного пиелонефрита, если не достигается полной ремиссии после родов или возникает острый пиелонефрит при повторной беременности, прогноз становится неблагоприятным вследствие развития хронического пиелонефрита и его последствий. ЦИСТИТЫ Циститом называют острые или хронически текущие воспалительные процессы в слизистой оболочке мочевого пузыря. Иногда в патологический процесс вовлекается вся стенка мочевого пузыря. Циститы являются наиболее частыми урологическими заболеваниями, из-за которых больные обращаются к врачам скорой и неотложной медицинской помощи, к терапевтам, урологам, гинекологам, иногда к хирургам. Чаще заболевают женщины, что связано с анатомо-морфологическими и гормональными особенностями их организма. Классификации циститов (О.Л. Тиктинский ) 1. По течению болезни различают острый и хронический цистит. 2. По происхождению различают первичный и вторичный: при пиелонефрите, при заболеваниях мочевого пузыря, предстательной железы, уретры. 3. По этиологии и патогенезу различают инфекционный, химический, лучевой, паразитарный, при сахарном диабете, у спинальных больных, аллергический, обменный, ятрогенный, цистит после аденомэктомии, нейрогенный. 4. По локализации и распространенности воспалительного процесса: диффузный, шеечный, тригонит. 5. По характеру морфологических изменений: катаральный, геморрагический, язвенный и фиброзно-язвенный, гангренозный, инкрустирующий, опухолевый, интерстициальный. Симптомы и течение Ведущим симптомом острого цистита является учащенное болезненное мочеиспускание, возникающее, обычно внезапно на фоне переохлаждения. Боли при мочеиспускании достаточно быстро усиливаются, к ним присоединяется тянущая боль внизу живота. Моча становится мутной, нередко в ней обнаруживается примесь крови. Больные жалуются на жжение при мочеиспускании, невозможность удерживать мочу. Острый цистит часто сопровождается повышением температуры до субфебрильных цифр и ознобом. В клинической практике встречаются случаи легкого течения заболевания, характеризующиеся только болями внизу живота. Симптомы острого цистита могут исчезать самопроизвольно, без какого либо лечения через 2-3 дня после начала заболевания. Клиническая картина хронического цистита в значительной степени обусловлена первичным заболеванием, вызвавшим воспалительный процесс в мочевом пузыре, что приводит к разнообразию имеющихся симптомов. Хронический цистит может иметь рецидивирующее течение, в ходе которого наблюдается постоянная смена периода покоя с периодами обострения заболевания. Клиника хронического цистита в период обострения мало отличается от клиники острого воспаления мочевого пузыря. Встречается также вялотекущий цистит, протекающий без выраженных обострений, но с постоянными жалобами больных на учащенное и несколько болезненное мочеиспускание, слабость и периодические подъемы температуры тела до субфебрильных цифр. В большинстве случаев постановка диагноза цистита затруднения не представляет. Так как острый цистит и хронический цистит в стадии обострения сопровождаются характерными жалобами на частые болезненные мочеиспускания с резью, имеют значение анамнестические данные на внезапное острое начало и быстрые нарастания признаков с максимальной их выраженностью в первые дни (при остром цистите) или на ранее существовавший цистит (при хроническом цистите). При исследовании мочи выявляются объективные признаки цистита в виде лейкоцитурии и гемматурии. Глубокая пальпация надлобковой области болезненна. При воспалении нижней стенки мочевого пузыря и при выраженном локальном воспалении его шейки пальпация со стороны прямой кишки и со стороны влагалища тоже резко болезненна. В диагностике хронического цистита и выявлении причин, поддерживающих воспаление, важнейшее значение имеют цистоскопия и цистография. При этом определяют степень поражения мочевого пузыря, форму цистита, наличие опухоли, мочевого камня, инородного тела, дивертикула, свища, язв. В ряде случаев во время цистоскопии обнаруживают сопутствующие циститу признаки заболевания почек и мочеточников. Цистоскопию можно выполнить при условии удовлетворительной проходимости уретры, достаточной емкости мочевого пузыря – не менее 50 мл и прозрачности в нем среды. Для изучения конфигурации мочевого пузыря и выявления в нем патологических процессов применяют контрастную цистографию с помощью введения в него йодсодержащих препаратов, взвеси сульфата бария, кислорода или углекислого газа. Наиболее физиологичной является нисходящая цистография, которую получают через 20-30 минут после внутривенного введения рентгеноконтрастного препарата. Восходящая (ретроградная) цистография осуществляется путем введения в мочевой пузырь рентреноконтрастной жидкости по уретре или уретральному катетеру, или надлобковому дренажу. Биопсия слизистой оболочки мочевого пузыря, как правило, проводится больным с хроническим циститом, а также с целью дифференциальной диагностики. Лечение. Лечение цистита чаще всего проводят в домашних условиях. Слизистая оболочка мочевого пузыря достаточно быстро восстанавливается и заболевание бесследно проходит. Обязательно назначаются антибиотики (монурал или фторхинолоны). Всем больным циститом рекомендуется соблюдать постельный режим вплоть до полного исчезновения боли. Диета назначается с исключением острой, кислой, жирной и жареной пищи, крепкого кофе и алкогольных напитков. Необходимость соблюдения диеты при цистите объясняется тем, что любая агрессивная пища раздражает слизистую оболочку мочевого пузыря, провоцируя обострение заболевания. Больным рекомендуется молочная пища, фрукты и овощи. Ниже при ведены рекомендации Европейской Ассоциации урологов по лечению острого цистита (2006 год). 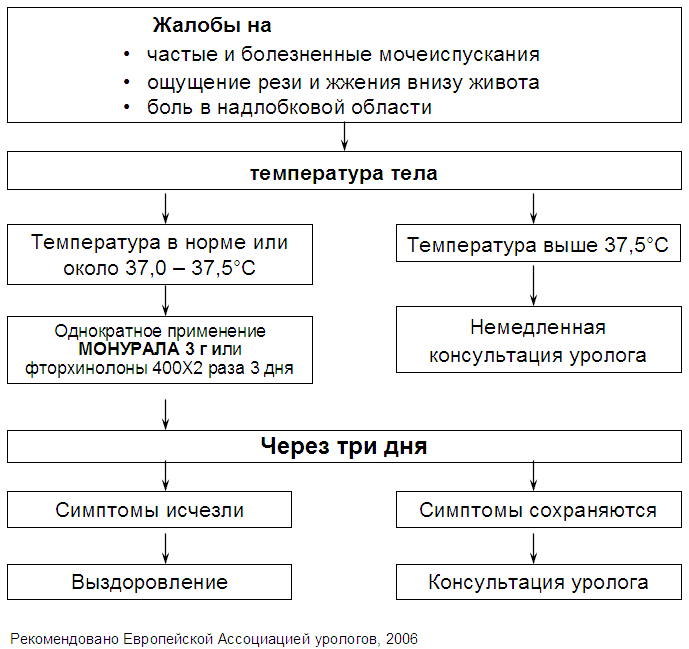 Лечение хронического цистита включает в себя не только терапию самого воспаления мочевого пузыря (аналогично лечению острого цистита), но и комплекс мер, направленных на устранение основного заболевания. Режим больного, и его диета в период обострения хронического цистита, такие же, как и при остром цистите. В современных условиях для лечения циститов применяют ионофорез, УВЧ, индуктотермию и другие физиотерапевтические процедуры. Больным хроническим циститом показано санаторно-курортное лечение в Боржоми, Ессентуках, Трускавце и Железноводске. Для лечения цистита широко применяется фитотерапия - лечение отварами и настоями сборов лекарственных трав. Для лечения применяются различные сборы, включающие ромашку, зверобой, подорожник, полевой хвощ, аир болотный, толокнянку и другие. Фитотерапия в сочетании с диетой и согревающими процедурами часто оказывается достаточно эффективной как для лечения острого цистита, так и для ликвидации обострений при хроническом течении заболевания. УРЕТРИТЫ Уретрит – воспаление слизистой оболочки мочеиспускательного канала. Это очень распространенное урологическое заболевание. Часто уретриты возникают после полового контакта с больным человеком. Довольно долго уретрит может протекать малосимптомно или бессимптомно, при этом больной продолжает заражать своих половых партнеров. При инфекционном уретрите инкубационный период и характер его течения во многом зависит от того, какими инфекциями он вызван. При гонорейном уретрите инкубационный период составляет до 7 дней (в редких случаях достигает нескольких недель), при прочих возбудителях инкубационный период значительно варьирует. В очень редких случаях уретрит может быть вызван внутренними повреждениями уретры в результате различных физических манипуляций. Причин развития уретрита достаточно много, в зависимости от этого их классифицируют следующим образом (классификация по Тиктинскому О.Л.)
Симптомы уретрита.Симптомами уретрита является в первую очередь жжение, боль и резь при мочеиспускании, и выделения из уретры. Достаточно обильные выделения из уретры, как правило, происходят по утрам и имеют серовато-желтый оттенок при гонорейном уретрите, светлыми и белесыми при трихомонадном уретрите, гнойными при бактериальном уретрите. У мужчин часто наблюдается раздражение, покраснение и слипание губок мочеиспускательного канала (уретры). Неприятные ощущения, как мы уже говорили выше, на первых этапах заболевания могут быть незначительными, но при этом воспалительные процессы в уретре протекают достаточно активно и могут иметь восходящий характер – воспаление может прейти на другие половые органы мужчин и женщин. Все больные уретритами в обязательном порядке обследуются на заболевания, передающиеся половым путем. Лечение может включать в себя следующие виды терапевтических действий:
ЛЕКЦИЯ №3. МОЧЕКАМЕННАЯ БОЛЕЗНЬ Мочекаменная болезнь (МКБ) - заболевание, которое характеризуется образованием камней в органах мочевыделительной системы, анатомическими и патофизиологическими изменениями в мочевой системе и организме в целом в результате каменообразования и проявляющееся различными симптомами, связанными с наличием камня в соответствующем органе. Камни могут образовываться в любом месте мочевыделительной системы. Чаще всего камни локализуются в почках и мочеточниках (92%), мочевом пузыре (7%), уретре (1.4%). Мочекаменная болезнь является одним из самых распространенных заболеваний почек и мочевыводящих путей. Вероятность возникновения МКБ к 70 годам составляет 12.5%. Заболеваемость, по данным обращаемости, составляет 200–245 на 100000 населения. В то же время истинная заболеваемость населения уролитиазом, выявляемая при профилактических осмотрах, в 3–3,5 раза выше. Около 40 % госпитализаций в урологические отделения в Белоруссии приходится на МКБ. Первичная заболеваемость мочекаменной болезнью в Республике Беларусь составила в 1994 году 87.4 на 100 000 человек, увеличившись до 103.2 на 100 000 человек в 2002 году. Абсолютное число заболевших так же увеличилось за указанный период с 9019 до 10269 человек. Помимо высокой заболеваемости актуальность проблемы состоит и в том, что болезнь имеет длительное, часто рецидивирующее течение. Согласно статистическим данным, в среднем каждый больной с мочекаменной болезнью проходит стационарное лечение 2 раза в течение года. Среди причин инвалидности вследствие урологических заболеваний мочекаменная болезнь занимает третье место вслед за злокачественными новообразованиями и пиелонефритом, что связано с прогрессирующим нарушением анатомического и функционального состояния почек и мочевыводящих путей, заканчивающимся хронической почечной недостаточностью. МКБ – это хирургическая патология, так как только у небольшого процнета больных (с камнями из солей мочевой кислоты) эффективны консервативные методы, в частности, литолиз. В последние годы благодаря внедрению экстракорпоральных и эндоурологических методов удаления камней почек и мочеточников достигнуты значительные успехи в лечении больных уролитиазом. В то же время эта проблема в целом не решена, о чем свидетельствует достаточно высокая частота рецидивов (26–58%). Неполное разрушение камня, выписка больных с частичным, в большинстве случаев, отхождением фрагментов раздробленного камня особо остро ставят проблему профилактики рецидивов и дальнейшего роста уже существующих камней или их фрагментов. Полиэтиологическая природа заболевания, недостаток знания роли многочисленных патогенетических механизмов камнеобразования затрудняют как обоснованный выбор лечебной тактики, так и мероприятий первичной и вторичной профилактики для каждого больного. Поэтому вопрос – как лучше лечить пациентов с мочекаменной болезнью остается черезвычайно актуальным, особенно в свете бурного прогресса технологий лечения. Мочевые камни в зависимости от типа нарушений обмена веществ или наличия инфекции могут быть различного химического состава: часть из них имеет моноструктурное строение, но чаще встречаются полиминеральные, или смешанного строения, камни. Знание структуры камня играет немаловажную роль при выборе методов лечения и профилактики. В настоящее время признана минералогическая классификация мочевых камней. Выделяют две группы камней – группа кальцийсодержащих и группа некальциевых камней. В 65-75 % случаев встречаются камни, содержащие кальций (кальциевые соли щавелевой, фосфорной, реже угольной кислот). В 5-15 % встречаются смешенные камни, содержащие фосфаты магния, аммония и кальция (так называемые струвиты). 5-15 % всех камней составляют уратные камни. Примерно в 5 % случаев встречаются цистиновые, белковые, холестериновые камни.
|
