лекции по терапии. лекции терапии. Лекции по внутренним болезням учебное пособие для студентов iv курса лечебного и iv
 Скачать 1.78 Mb. Скачать 1.78 Mb.
|
|
Один критерий класса А – 1 балл, В – 2 балла, С – 3 балла Прогноз оценивается по сумме баллов: класс А – 6-7 баллов, класс В – 8-11 баллов, класс С - 12 и более Больные ЦП в среднем живут 10 лет, класса В до 5 лет, класса С – 1-2 года Больные с ЦП вирусной этиологии класса А подлежат противовирусной терапии, класса В и С любой этиологии – трансплантации печени Профилактика ЦП. Учитывая значение гепатитов различной этиологии в генезе циррозов, важнейшими мерами профилактики являются устранение факторов риска ХГ, их своевременная диагностика и лечение, вакцинация гепатита В. ГЛОМЕРУЛОНЕФРИТЫ Гломерулонефрит (ГН) - это иммуноопосредованное воспаление с преимущественным поражением клубочков и последующим вовлечением в патологический процесс всех структур почек. Поражения клубочков могут быть первичными и вторичными (системные заболевания, злокачественные новообразования). Гломерулонефриты протекают остро или хронически с повторными обострениями; все они являются самостоятельными формами, проявления каждой нозологической формы различны и не переходят одна в другую. В структуре общей заболеваемости больные хроническим гломерулонефритом (ХГН) составляют около 1% от всех терапевтических больных. В группе нефрологических заболеваний гломерулонефриты составляют 36,7%. Среди больных ХГН свыше 90% погибают от почечной недостаточности. Этиология. Гломерулонефрит чаще всего развивается после стрептококковых инфекций (примерно у 50% больных), около 10% ГН вызываются вирусом гепатита В. Кроме того в возникновении заболевания, могут играть роль некоторые лекарства и тяжелые металлы. Возможно развитие нефрита после введения (особенно повторного) сыворотки или вакцины, а также вследствие индивидуальной непереносимости ряда химических веществ, пыльцы растений, яда насекомых (Е.М. Тареев, 1983). Патогенез. Патогенез гломерулонефрита в настоящее время объясняет иммунологическая теория. Механизмы прогрессирования болезни, по мнению И. Е. Тареевой, можно разделить на две группы: иммунные (иммуновоспалительные) и неиммунные (гормонально-гемодинамические). На сегодняшний день хорошо изучена роль нарушений гуморального звена иммунитета с повреждающим действием антител к базальной мембране клубочков и ЦИК. В ответ на попадание в организм антигена (чужеродного белка бактериального или небактериального происхождения) образуются антитела, которые, соединяясь со стрептококковым антигеном и комплементом (чаще С3 фракция), образуют иммунные комплексы. Эти комплексы вначале циркулируют в крови, затем заносятся в клубочки и там осаждаются, происходит повреждение базальной мембраны и запускается аутоиммунный процесс. В норме ИК выводятся через систему фагоцитирующих макрофагов, однако, при постоянном поступлении антигена или несоответствии иммунного ответа или неэффективном фагоцитозе происходят отложение ИК в клубочках и их повреждение, кроме того, базальная мембрана клубочков (БМК) повреждается моноцитами-макрофагами и Т-лимфоцитами. Активированные моноциты-макрофаги выделяют в клубочках биологически активные вещества - протеазы, фибринолизин, коллагеназу, перекись водорода, которые повреждают ткани, разрушают БМК, повышают сосудистую проницаемость, выделяют факторы, стимулирующие пролиферацию клеток клубочка. Пролиферация клеток и отложение фибрина в клубочках ведут к неуклонному прогрессированию заболевания, облитерации клубочков, микронекрозам и склерозу почечной ткани, изменению нефронов с замещением клубочков и канальцев соединительной тканью. При этом огромную роль играют также комплемент, вазоактивные амины, кинины, простагландины, наличие гиперкоагуляции, внутрисосудистой коагуляции, локальное отложение фибрина и образование микротромбов в клубочках почек. Протеинурия развивается вследствие повышения проницаемости клубочков. Механизм отеков обусловлен несколькими факторами: задержкой в организме натрия и воды (за счет увеличения его реабсорбции в канальцах), снижением клубочковой фильтрации, гиперсекцией альдостерона надпочечниками и вазопрессина. Альдостерон увеличивает реабсорбцию натрия в почечных канальцах, АДГ способствует задержке жидкости. Повышение артериального давления связывают с ишемией почек, повышением активности ренин-ангиотензин-альдостероновой системы, истощением или снижением секреции простагландинов, закрепленных развитием склероза мозгового слоя почек. Все это приводит к преобладанию прессорных факторов, хронизации АД, увеличению сердечного выброса и повышению сосудистого сопротивления. О существенной роли локальной гиперкоагуляции в генезе гломерулонефрита свидетельствует наличие корреляции между степенью выраженности внутрисосудистой коагуляции и тяжестью структурных нарушений в почечной ткани (В.А. Варшавский с соавт., 1980). Все гломерулонефриты являются самостоятельными формами, однако, имеются клинические синдромы, которые одинаково часто могут развиваться при различных формах гломерулонефрита. Основные клинические синдромы: мочевой, отечный, нефротический, гипертонический, канальцевой дисфункции (тубулоинтерстициальные нарушения). Мочевой синдром. Наличие мочевого синдрома указывает на поражение почек и мочевых путей, более того большая часть нефрологических заболеваний длительное время проявляется только мочевым синдромом, т.к. имеет латентное течение (Н.А. Мухин. 1997). Основными проявлениями мочевого синдрома являются гематурия, протеинурия и цилиндрурия. Протеинурия наиболее постоянный признак многих заболеваний почек, чаще всего она связана с повышенной фильтрацией плазменных белков через клубочковые капилляры и снижением реабсорбционной способности проксимальных отделов канальцев к профильтровавшемуся в клубочках белку. Протеинурия может быть массивной и немассивной. Под массивной протеинурией понимают потерю белка с мочой, превышающую 3,0 - 3,5 г в сутки. Такая протеинурия обычно свойственна нефротическому синдрому. С мочой обычно выводятся низкомолекулярные белки (альбумины, которые составляют до 70%). Умеренная транзиторная протеинурия может быть вызвана физической нагрузкой, охлаждением, лихорадкой и стрессом. Гематурия. Как и протеинурия, гематурия относится к наиболее важным и частым признакам различных заболеваний почек и мочевых путей. Появление стойкой микрогематурии у больных с острым и хроническим гломерулонефритом связано с повышением проницаемости базальных мембран клубочковых капилляров. Макрогематурия наиболее часто встречается при опухолях, туберкулезе почек, геморрагическом васкулите, передозировке антикоагулянтов, после приступа почечной колики. Среди всех составных элементов мочевого осадка только цилиндры имеют исключительно почечное происхождение, они образуются только в почечных канальцах и всегда свидетельствуют о поражении почек. Различают гиалиновые, зернистые, восковидные и пигментированные цилиндры. Отечный синдром. Механизм отеков обусловлен несколькими факторами: задержкой в организме натрия и воды (за счет увеличения его реабсорбции в канальцах), снижением клубочковой фильтрации, гииерсекцией альдостерона надпочечниками и вазопрессина. Альдостерон увеличивает реабсорбцию натрия в почечных канальцах. АДГ способствует задержке жидкости. Отеки - почти постоянное проявление нефротического синдрома. Отечная жидкость обычно образуется из плазмы крови, которая в патологических условиях под влиянием различных факторов не в состоянии удерживать воду в сосудистом русле, и вода в избыточном количестве скапливается в тканях. В физиологических условиях существует равновесие между гидростатическим и онкотическим давлением крови. Изменение уровня гидростатического и онкотического давления, нарушение физиологического равновесия между ними является одним из патогенетических факторов образования отеков. Гипертонический синдром. Патогенез гипертензионного синдрома обусловлен задержкой натрия и воды; активацией прессорной (ренин-ангиотензин-альдостероновой) и снижением функции депрессорной (простагландиновой и калликреиновой) систем. Почечный гипертонический синдром может наблюдаться при остром и хроническом нефрите, хроническом пиелонефрите, поражении почечных сосудов, а также при гиперпродукции альдостерона или катехоламинов (аденома надпочечников, феохромоцитома). Нефротический синдром. Нефротический синдром введен в номенклатуру болезней ВОЗ. По данным различных авторов, нефротический синдром встречается среди больных с различными заболеваниями почек примерно в 20 %. По происхождению различают первичный и вторичный нефротический синдром. Первичный нефротический синдром возникает как следствие при первичных заболеваниях почек (ОГН, ХГН). Вторичный нефротический синдром является следствием многих заболеваний, при которых почки поражаются вторично (амилоидоз почек, сахарный диабет, нефропатия беременных, туберкулез, сифилис, диффузные заболевания соединительной ткани, инфекционный эндокардит, геморрагический васкулит, опухоли почек и ряд других заболеваний). Нефротический синдром включает в себя массивную протеинурию, гипоальбуминемию, гиперхолестеринемию и отеки. Методы исследования функции почек К методам, позволяющим оценить функциональное состояние почек, относятся рентгенологическое, радиологическое, ультразвуковое исследования, биопсия почки. Обзорный снимок почек позволяет выявить размеры почек, их расположение и контуры, а также тени конкрементов. С помощью внутривенной (экскреторной) урографии можно определить тени, размеры почек, чашечно-лоханочной системы и мочевыводящих путей, а также судить о выделительной функции почек. Экскреторный сегмент выражает выведение изотопа из почки - 8-12 мин. Радиоизотопная ренография – метод, с помощью которого можно раздельно определить функции почек. При количественном анализе учитывается длительность сосудистого сегмента - 20-60 с (время поступления изотопа в почечную артерию), время полувыведения изотопа из почек - 3-5 мин. (секреторный сегмент). Изотопная ренография – получение рентгеноконтрастного изображения сосудистой системы почек после введения контрастного вещества в брюшную аорту через катетер, помещенный в бедренную артерию. Ультразвуковое исследование (УЗИ) - позволяет определить внутреннюю структуру почек, размеры и расположение почки. Пункционная биопсия почек и гистоморфологическое исследование позволяют установить характер патологического процесса в почках. Имеется множество морфологических классификаций, однако принципиальных различий в них нет. Приводим наиболее приемлемую классификацию (В.В. Серов, 1987). Иммунокомплексный гломерулонефрит: мезангиально-пролиферативный; мембранозный; мембранозно-пролиферативный; фибропластический Морфологический диагноз гломерулонефрита строится на основании комплексного и морфологического (иммуногистохимического, электронно-микроскопического, светооптического) методов изучения биоптатов почек. Это позволило выявить, что многие формы гломерулонефрита имеют самостоятельное значение. При первичном гломерулонефрите морфологические изменения делятся на 3 группы: минимальные, фокальносегментарные и диффузные (классификация J. Churg и L. Sobin (1982), одобренная экспертами ВОЗ). К минимальным изменениям относятся 4 группы: липоидный нефроз («болезнь подоцитов»), фокальный сегментарный гломерулярный гиалиноз (ФСГГ), мезангиомембранозные изменения с IgА и IgС и С3 депозитами, а также отрицательный результат при иммунофлюоресценции. Все формы минимальных изменений, кроме липоидного нефроза, отражают морфологию начальной стадии первичного гломерулонефрита. О фокально-сегментарных изменениях говорят тогда, когда поражено не более 60% клубочков в препарате (фокальные изменения) и поражение захватывает отдельные или группы сосудистых петель клубочка (И.Е. Тареева, 1995). В. В. Серов и В. А. Варшавский (1987) считают, что в групповом понятии «гломерулонефрит» должны остаться лишь те заболевания, морфологической основой которых является воспаление гломерул, составляющих сущность морфологических форм гломерулонефрита: пролиферативного эндокапиллярного, пролиферативного экстракапиллярного, мезангиопролиферативного, мембранозно-пролиферативного и склерозирующего (фибропластического). В клинической практике гломерулонефрит подразделяют на острый и хронический. ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Острый гломерулонефрит (ОГН) может затронуть все возрастные группы, даже и грудных детей, однако чаще болеют дети с двухлетнего возраста и взрослые до 40 лет. ОГН чаще встречается у мужчин, чем у женщин (2:1), наиболее высокая заболеваемость отмечается с октября по март. Этиология. Острый гломерулонефрит всегда возникает после какой-либо инфекции. Наиболее частой причиной, вызывающей развитие острого нефрита, является β- гемолитическая стрептококковая инфекция группы А( штаммы 1, 4, 12, 29). В возникновении заболевания играют роль и другие инфекции: вирусы гепатитов В, С, кори, краснухи, энтеровирусы, пневмококки, стафилококки, возбудители брюшного тифа, инфекционного мононуклеоза, туберкулеза, скарлатины и др. Первопричиной острого гломерулонефрита могут быть инфекционный эндокардит, пневмония, инфекционное воспаление сосудистых протезных материалов, лекарственная сенсибилизация. Немаловажное значение в развитии ОГН имеет переохлаждение. Патогенез. Заболевание обычно развивается через 10-20 дней после перенесенной ангины, фарингита или тонзиллита – срок наступления иммунного ответа хозяина, в течение которого происходит связывание антистрептококковых антител с антигеном. Значение стрептококка в развитии гломерулонефрита объясняется антигенным сродством оболочек стрептококков и базальной мембраны клубочков. Формирование в почечной ткани иммунных отложений приводит к активации системы комплемента и возникновению иммунного воспаления. У большинства больных (90-93%) с острым гломерулонефритом повышен уровень IgG и IgМ, титр антистрептолизинов и стрептококковой антигиалуронидазы. Иммунные комплексы могут образовываться на базальной мембране клубочков или циркулировать в крови. Циркулирующие ИК осаждаются на эндотелии капилляров клубочков и повреждают их, при этом с наружной стороны базальной мембраны клубочков находят гранулярные депозиты ИК и комплемента. В обоих случаях ИК, фиксируя на себе комплемент, повреждают гломерулы почек. Отсюда - острый гломерулонефрит - классическое иммунокомплексное заболевание почек с преимущественным поражением сосудов почек. По современным данным, лейкоциты также могут играть важную роль в повреждении базальной мембраны клубочков за счет лизосомальных ферментов. МФА биопсированной ткани почек показывает наличие при остром гломерулонефрите депозитов (отложений) в базальной мембране кубочков, состоящих из антигена, антитела и комплемента (Сз-фракция). Изменение эндотелиальной поверхности и коллагенового матрикса активируют свертывание крови (в норме физико-химические свойства базальной мембраны клубочков предотвращают агрегацию тромбоцитов и локальную активацию факторов свертывания). Кроме того, в депозитах присутствует фибриноген и тромбоциты, что также указывает на участие свертывающей системы крови в повреждении клубочкового аппарата. Важную роль в повреждении клубочков играет нарушение микроциркуляции. Допускается, что ИК активируют XII фактор (фактор Хагемана) и агрегацию тромбоцитов, а освобождение ими III фактора осуществляется с помощью комплементзависимого механизма (Б.И. Шулутко, 1992). Результатом внутрисосудистой коагуляции являются микротромбозы и отложение фибрина в стенках капилляров. Кроме того, в процессе агрегации тромбоциты выделяют вазоактивные вещества - гистамин, серотонин, которые, наряду с кининами, усиливают воспалительные явления в гломерулах и влияют на состояние сосудистой стенки, что приводит к микронекрозам, нарушению микроциркуляции и воспалению (схема 1). В воспалительный процесс кроме клубочков вовлекается и тубулоинтерстициальная ткань почек. В последние годы получены убедительные данные, что у больных гломерулонефритом, наряду с антителами к базальной мембране клубочков, определяются антитела и к тубулярной мембране, об этом свидетельствует появление при ГН клинических и лабораторных признаков поражения тубулоинтерстициальной ткани почек.  антиген-антитело антиген-антитело    активация комплемента активация комплемента  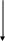 активация XI фактора активация XI фактора лейкотаксис лейкотаксисагрегация тромбоцитов    кинины, плазмин   воспаление воспаление коагуляция коагуляция |
