Риккетсии. Лекция 22 Раздел Название раздела Неделя Часы
 Скачать 2.05 Mb. Скачать 2.05 Mb.
|
|
Лектор: Доцент каф. Микробиологии и вирусологии Сабодаха Марина Александровна Лекция №22
 Тема: РИККЕТСИИ Семейство Rickettsiaceae образуют мелкие полиморфные бактерии. Свое название бактерии получили в честь американского бактериолога Х.Риккетса, открывшего в 1909г. первого представителя этой группы микроорганизмов - возбудителя лихорадки скалистых гор, и погибшего в результате лабораторного заражения.  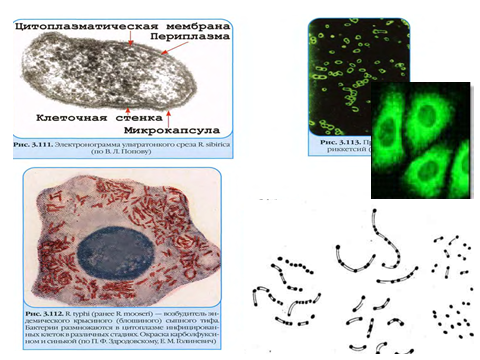 По современной классификации порядок Rickеttsiales включает 3 семейства: Rickеttsiaceae, Bartonellaceae и Erlichiaceae (табл.1). Риккетсиозы - группа инфекционных заболеваний человека, вызываемая различными по экологии и биологии внутриклеточными облигатными паразитами - риккетсиями. Распространены риккетсиозы повсеместно, среди них встречаются антропонозы (эпидемический сыпной тиф и окопная лихорадка), передающиеся вшами и зоонозы - природно-очаговые инфекции, передающиеся клещами. Протекают риккетсиозы с развитием выраженной интоксикации, генерализованного панваскулита, поражением ЦНС, внутренних органов и характерными высыпаниями на коже, летальность у разных риккетсиозов может составлять от 0 до 90%. Таблица 1. 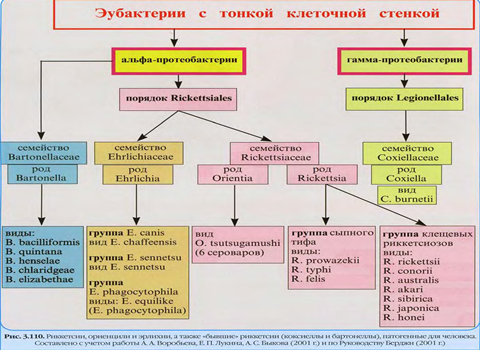 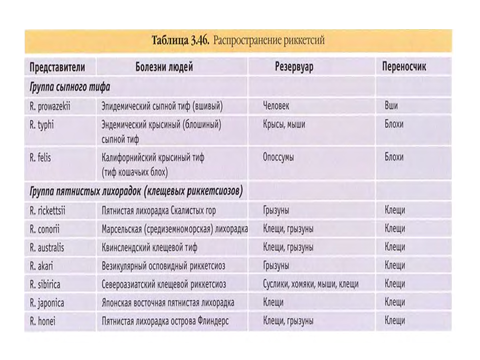 На основе этиологических, эпидемиологических, клинических и иммунологических данных риккетсиозы подразделяются на следующие группы: Группа сыпного тифа (эпидемический вшивый сыпной тиф, эндемический блошиный сыпной тиф, Группа клещевых пятнистых лихорадок (пятнистая лихорадка скалистых гор, марсельская лихорадка, североазиатский клещевой риккетсиоз). Риккетсии группы сыпного тифа. Rickettsia prowazekii - возбудитель эпидемического сыпного тифа, открыт С. Провачеком в 1913г. Ricketttsia рrowazekii - возбудители эпидемического сыпного тифа – антропонозный риккетсиоз, острая инфекция, характеризующаяся лихорадкой, сильной интоксикацией и поражением капилляров с нарушением кровоснабжения жизненно важных органов (мозга, сердца, почек) и появлением розелёзно-петехиальной сыпи. Морфология. Риккетсии Провачека – полиморфные палочковидные, либо коковидные бактерии, размером 0,3-0,6 мкм, неподвижны, в клетках образуют капсулу. В мазках располагаются одиночно или беспорядочными скоплениями. Окрашивают риккетсии сложными методами: по Граму - грамотрицательные, Романовскому-Гимзе – в красный цвет, Здродовскому (видоизмененный метод Циля-Нильсена) – в красный цвет на голубом фоне цитоплазмы клетки (при внутриклеточном расположении риккетсий).  Антигенная структура. Риккетсии Провачека содержат 2 антигена: Поверхностный растворимый термостабильный антиген (выделяется при обработке эфиром) является липополисохаридопротеиновым комплексом, не обладающим видовой специфичностью. Аналогичный антиген имеется у других риккетсий группы сыпного тифа. Э.Вейль и А.Феликс установили особенность сходства антигена риккетсий с антигенами бактерий рода Proteus серовара ОХ19 и способность сыворотки больных агглютинировать штамм Proteus ОХ19, который в настоящее время используется в серологической диагностике под названием реакции Вейля-Феликса. Корпускулярный видоспецифический антиген, присущий только риккетсиям Провачека. Факторы патогенности R. рrowazekii - адгезивные и инвазивные свойства, способствующие внутриклеточному паразитизму: термолабильный токсин белковой природы, тесно связанный с клеточной стенкой, выделяется при гибели риккетсий, сближает его с эндотоксином, но по своим основным свойствам подобен экзотоксину; эндотоксин – ЛПС клеточной стенки, обладает пирогенностью, способностью вызывать общую интоксикацию организма и поражать жизненно-важные органы и системы. Эпидемиология и механизм заражения. Опустошительные эпидемии сыпного тифа являлись постоянными спутниками народных бедствий: голода, неурожая, разрухи, землетрясений, войн, поэтому сыпной тиф называли в прошлом «голодным, тюремным, вшивым, военным тифом».  Рисунок – переносчики вши Единственным источником сыпнотифозной инфекции и её резервуаром в природе является больной человек. Передача возбудителя от больного человека здоровому происходит трансмиссивным путём, через переносчиков - вшей, в основном платяных. Риккетсии проникают в организм вши с кровью сыпнотифозного больного и размножаются в эпителиальных клетках кишечника вши. Через 4-5 дней вошь становится заразной, пораженные эпителиальные клетки разрушаются и массы риккетсий попадают в просвет кишечника вши и выделяются с фекалиями. Через укусы инфицированных насекомых заражение не происходит, т.к. в слюнных железах риккетсии не обнаруживаются. В организм человека риккетсии проникают при втирании инфицированных экскрементов вши в повреждённую расчесами кожу. Патогенез и клиническая картина. В инкубационном периоде (7-14 дней) риккетсии попадают в клетки эндотелия мелких кровеносных сосудов (артериол, прекапилляров, капилляров) и интенсивно в них размножаются. Впоследствии пораженные эндотелиальные клетки разрушаются, и возбудитель поступает в кровь, обусловливая риккетсиемию. В крови часть риккетсий погибает, выделяя токсин, развивается специфическая риккетсиозная интоксикация, которая ведет к расширению сосудов, гиперемии, замедлению тока крови, развитию инфекционного васкулита. Сосудистые расстройства (гиперемия, стаз, тромбоз) лежат в основе появления розеолезно-петехиальной сыпи на коже и слизистых. Отсюда название болезни – сыпной тиф. Множественная закупорка артериол и капилляров приводят к резкому расстройству периферического кровообращения. Такие изменения мелких сосудов развиваются во всех органах и тканях, наиболее выраженные в головном мозге, миокарде, надпочечниках и почках. 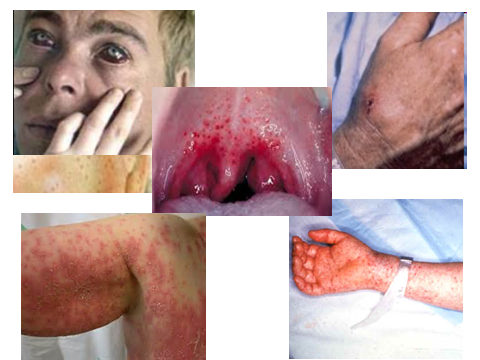 Рисунок – клинические проявления сыпного тифа Болезнь протекает тяжело, температура достигает 40-41°C, развивается сильная головная боль, общая разбитость, боли в мышцах; присоединяются симптомы поражения сердечно-сосудистой и нервной систем (падение артериального давления, бред, психоз и т.д.). Иммунитет. После перенесения сыпного тифа формируется стойкий постинфекционный иммунитет, имеющий гуморальный и клеточный характер. Защитное значение имеют антимикробные и антитоксические антитела. Иногда полного освобождения организма от микробов не происходит, захваченные фагоцитами и не доступные для антимикробных препаратов в мелких кровеносных сосудах, риккетсии переходят в неактивное состояние на длительный период в несколько лет, но однажды они могут активизироваться, размножиться и привести к рецидиву сыпного тифа – болезни Брилля-Цинссера с более благоприятным течением. Микробиологическая диагностика. В начальном периоде сыпной тиф может быть диагностирован по характерной клинической картине, так как методов лабораторного подтверждения диагноза в эти сроки не существует. Выделение риккетсий из организма больного и их идентификация представляет большие трудности, поэтому не применяется. Серологическая диагностика возможна не ранее 8-10 дня болезни. Антитела в сыворотке крови больных определяются в РАР, РНГА, РСК с неспецифическим антигеном протея ОХ19 и параллельно со специфическим риккетсиозным антигеном. РСК используется для дифференциации эпидемического и эндемического сыпного тифа, болезни Брилля и ретроспективной диагностики. Для дифференциации эпидемического и эндемического сыпого тифа РСК ставят в двух рядах пробирок паралельно с антигенами R. Prowazekii и R. typhi. При болезни Брилля с первых дней появления клинически симптомов и в более высоких титрах выявляются антитела класса IgG. Для первичного эпидемического сыпного тифа характерно преобладание IgM антител. Аллергический метод. Кожная аллергическая проба основана на определении повышенной чувствительности макроорганизма, наступившей вследствие развития болезни или вакцинации, к антигенам риккетсий Провачека. При постановке кожно-аллергической пробы антиген из риккетсий Провачека 0,1 мл вводят на ладонную поверхность предплечья строго внутрикожно. Результаты пробы оценивают через 24-48 часов. Реакция считается положительной при наличии выраженного инфильтрата диаметром 15-20 мм. Лечение сыпного тифа должно быть комплексным – этиотропным, патогенетическим и симптоматическим. Наиболее эффективными этиотропными средствами являются препараты тетрациклинового ряда - доксициклин, тетрациклин, окситетрациклин, олететрин. Резервные препараты - хлорамфеникол и фторхинолоны. Профилактика. Основными неспецифические мероприятия против сыпного тифа - обязательная госпитализация больных, дезинсекция - борьба с завшивленностью населения (педикулёзом) и санитарная обработка в очаге инфекции. Для специфической профилактики сыпного тифа применяется: химическая сыпнотифозная вакцина – очищенный и концентрированный поверхностный растворимый антиген риккетсий Провачека; ЖКСВ-Е живая комбинированная сыпнотифозная вакцина, представляющая собой авирулентный штамм Е в смеси с растворимым антигеном из R. рrowazekii. Но широкая активная иммунизация против сыпного тифа в настоящее время не проводится из-за отсутствия эпидемиологических показаний. Болезнь Брилля-Цинссера – эндогенный рецидив эпидемического сыпного тифа. Это доброкачественная форма сыпного тифа, возбудитель – R.prowazekii. Болезнь возникает в виде спорадических (единичных) случаев на фоне эпидемического благополучия при отсутствии переносчика - вшей. Заболевание проявляется в основном у людей, много лет назад перенесших сыпной тиф. Болезнь чаще наблюдается в местностях, где раньше регистрировались вспышки сыпного тифа или среди лиц ранее живших в таких районах. Сезонность заболевания отсутствует. Возникновение заболевания может быть спровоцировано различными неспецифическими факторами, которые привели к снижению резистентности организма – стрессовые ситуации, травмы, оперативные вмешательства, различные заболевания и другие причины. Патогенез и клинические проявления болезни Брилля не отличаются от эпидемического сыпного тифа, при этом патологические изменения менее выражены и болезнь протекает более легко, осложнения наблюдаются редко. Больной представляет опасность при наличии переносчика – вшей, которые насосавшись крови больного спорадическим сыпным тифом, могут заразить окружающих людей эпидемической формой сыпного тифа. Таким путем может возникнуть эпидемическая вспышка сыпного тифа в ранее благополучном районе. Микробиологическая диагностика. Диагноз устанавливается на основании клинико-эпидемиологических данных с учетом анамнеза больного и подкрепляется серологическим исследованием со специфическим антигеном в РСК, РНГА. С первых дней болезни в высоких титрах присутствуют антитела класса IgG. Лечение такое же, как при сыпном тифе. Риккетсии, передающиеся клещами относятся к родам Rickettsia, Bartonella, Erlichia. Риккетсии разных родов и видов локализуются в определенных частях пораженной клетки (цитоплазма, ядро, вакуоли), что является их видовым признаком. Rickettsia typhi (Mooseri) - возбудитель эндемического (крысиного) сыпного тифа Эндемический сыпной тиф – острое инфекционное заболевание риккетсиозной природы, связанное с блохами крыс, мышей, кошек. R.typhi – типичный представитель риккетсий группы сыпного тифа, менее вирулентный по сравнению с R.prowazekii. Возбудитель обнаружен, выделен и идентифицирован Г. Музером, относится к роду Rickettsia семейства Rickettsiaceae, паразитирует внутриклеточно. Морфологические, тинкториальные, культуральные характеристики идентичны возбудителям вшивого сыпного тифа. По антигенным свойствам они близки к риккетсиям Провачека, обладают общим термостабильным антигеном, что обеспечивает наличие перекрестного иммунитета при эпидемическом и эндемическом сыпном тифе, и положительную реакцию Вейля-Феликса с протеем ОХ19. Антигенные различия этих родственных видов микроорганизмов связаны с типоспецифическим термолабильным антигеном, выявление которого лежит в основе их серологической дифференциации. Эпидемиология. Инфекция, в отсутствии блох, неконтагиозна, заболеваемость носит преимущественно спорадический характер с незначительным подъемом в осенне-зимнее время. Болезнь широко распространена в странах тропического и субтропического пояса (Китай, Индия, Индонезия, Эфиопия, страны средиземного моря и др.). Эндемический сыпной тиф относится к типичным зоонозам. Естественным резервуаром в природе являются грызуны: крысы и мыши, и их эктопаразиты - блохи. Механизм заражения как при эпидемическом сыпном тифе. Заражение человека эндемическим сыпным тифом чаще происходит алиментарным путем: через продукты, загрязненные мочой больных грызунов или при втирании в поврежденную кожу и слизистые оболочки фекалий блох, а также при вдыхании пылевидных частиц высохших фекалий блох. Патогенез, клиническая картина. Патогенез - как при эпидемическом сыпном тифе, отличается более умеренными изменениями в пораженных органах и сосудистой системе. Болезнь возникает остро после инкубационного периода 5-15 дней, сопровождается общими симптомами инфекционного токсикоза (озноб, лихорадка, головная боль, миалгия, недомогание, бессонница и др.). Характерна сыпь розеолезно - папулезного или макуло- папулезного характера, часто распространяющаяся на ладони и подошвы. Лихорадочный период при среднетяжелом течении примерно 14 дней. Рецидивы и повторные заболевания не развиваются. Летальность при отсутствии лечения около 5-10%. Микробиологическая диагностика. В сыворотке крови больного в серологических реакциях определяют антитела (с конца первой недели заболевания) при параллельной постановке РА и РСК с корпускулярными антигенами из риккетсий Музера и Провачека. Превышение титра антител в 2-4 раза к одному из антигенов позволяет поставить соответствующий диагноз. Крысиный риккетсиоз подтверждается при внутрибрюшинном заражении самцов морских свинок кровью больного. Риккетсии Музера способны вызывать риккетсиозный периорхит (скротальный феномен). Профилактика. Специфическая профилактика не проводится, неспецифическая - включает дезинсекционно–дератизационные мероприятия в очаге инфекции и сан-просвет работа среди населения. Лечение - антибиотики тетрациклинового ряда. Coxiella burnetii – возбудитель лихорадки Ку Болезнь «Ку-лихорадка» получила название от английского слова “Query”- неясный, необычный. Ку-лихорадка – зоонозная инфекция с природной очаговостью, у человека протекает как острое лихорадочное заболевание с преимущественным поражением респираторного тракта. Возбудитель - Coxiella burnetii выделен в Австралии от больного человека Ф.Бернетом и независимо от него в США из лесных клещей – Х. Коксом (1938г). В связи с генетической принадлежностью коксиеллы исключены из семейства Ricеtsiaceae и выделены в самостоятельный род Koxiella. 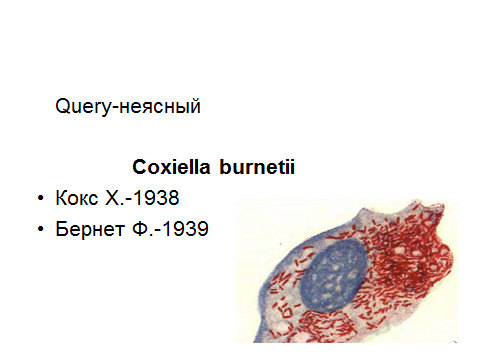 Рисунок - Окраска коксиелл по Романовскому-Гимзе, расположение внутриклеточно - в цитоплазме Морфология. Возбудитель Ку-лихорадки - палочковидные или кокковидные микроорганизмы, более мелкие, чем риккетсии, размеры от 0,25-0,4 мкм, полиморфные. Образуют споровидные формы, обеспечивающие устойчивость к высоким температурам и высушиванию. Окрашиваются в красный цвет по Здродовскому, Романовскому-Гимзе, грам-отрицательные. Культуральные свойства. Коксиеллы - внутриклеточные паразиты. Хорошо культивируется в клетках развивающегося куриного эмбриона и в культуре клеток, в фаголизосомах протоплазмы которых интенсивно размножаются. Антигены. Коксиеллы имеют два антигена - I фазы и II фазы. Антиген I фазы является поверхностным полисахаридом, антиген II фазы расположен в клетках более глубоко. У коксиелл Бернета, выделенных из организма больного или инфицированного животного определяется антиген I фазы, из оболочек куриного эмбриона - антиген II фазы. Общих антигенов с риккетсиями коксиеллы не имеют. Экология и эпидемиология. Ку-лихорадка распространена повсеместно. Различают природные очаги (первичные) и сельскохозяйственные (вторичные). В природных очагах заражены многие виды клещей, диких грызунов, других животных, а так же птицы. В природных очагах происходит циркуляция коксиелл Бернета по цепи:   Клещи теплокровные животные клещи.  Рисунок – источники Ку-лихорадки – с/х животные и переносчики – клещи В сельскохозяйственных очагах резервуаром возбудителя являются домашние животные, крупный и мелкий рогатый скот, представляющие наибольшую опасность в сезон массового отела и окота, когда в окружающую среду поступает с околоплодными водами большое количество коксиелл. Заражение человека возможно путями: контактным – при уходе за инфицированными животными, трансмиссивным – через переносчиков – клещей, воздушно-пылевым путем (в высохших фекалиях клещей коксиеллы сохраняются длительное время - до двух лет), алиментарным - при употреблении молока и молочных продуктов. Патогенез и клиническая картина. Возбудитель попадает в организм человека через слизистые оболочки или поврежденную кожу. Воспалительной реакции на месте внедрения не отмечается. После проникновения коксиелл развивается первичная коксиеллемия. Далее возбудители размножаются в макрофагально-лимфоидной ткани. Разрушение макрофагов сопровождается генерализацией инфекционного процесса. Болезнь протекает в острой, подострой или хронической форме. Инкубационный период при острой форме варьирует в пределах 3-39 (чаще 12-19) дней. На 2-3-и сутки начинается лихорадка 39-40ᵒС продолжительностью до 3недель. Кожные высыпания обычно отсутствуют. Типичны - головные боли, артралгия, миалгия, поражение дыхательной системы – пневмония, гепатолиенальный синдром; гриппоподобное течение – до 10-20 суток. Летальность – до 1%. Микробиологическая диагностика имеет решающее значение, так как отсутствие характерной клинической картины затрудняет распознавание болезни. Применяют методы, общие для диагностики риккетсиозов. Культивирование: коксиеллы размножаются на культурах клеток и в оболочках развивающихся куриных эмбрионах. Для выделения коксиелл, кровью больных внутрибрюшинно заражают морских свинок. Идентификацию возбудителя проводят по морфологическим и биологическим признакам. Коксиеллы размножаются преимущественно в вакуолях и фаголизосомах клеток. Дифференциальный признак от риккетсий - отрицательная реакция Вейля-Феликса. Серодиагностика заключается в обнаружении сывороточных антител в РСК, РПГА, РА, ИФА со специфическими диагностикумами в парных сыворотках крови больного. Аллергический метод. Внутрикожно вводят 0,1 мл взвеси убитых очищенных бактерий. Реакция положительна уже с 3-7х суток болезни, проявляется через 24-40 часов. Лечение проводится препаратами тетрациклинового ряда (тетрациклин, доксициклин, моноциклин) и фторхинолонового ряда (ципрофлоксоцин, офлоксацин и др.). \ Профилактика. Неспецифическая профилактика сводится к постоянному эпидемиологическому и санитарно-ветеринароному надзору за коксиеллезом в эндемичных районах. Вакцина живая авирулентная на основе штамма М-44 коксиелл Бернетта. Применяется по эпидемиологическим показаниям людям и сельскохозяйственным животным с целью уменьшения опасности выделения коксиелл в окружающую среду. |
