лекция. лек. № 3 — копия. Лекция 3 Классификация, характеристика и требования к имплантационным материалам для восстановительной хирургии лица. Виды зубных имплантатов. Понятие остеинтеграции
 Скачать 194.11 Kb. Скачать 194.11 Kb.
|
|
ЛЕКЦИЯ 3 Классификация, характеристика и требования к имплантационным материалам для восстановительной хирургии лица. Виды зубных имплантатов. Понятие остеинтеграции. В настоящее время при лечении различных заболеваний и травм, для устранения дефектов костей или соединения отломков применяют имплантаты - конструкции из металлов, керамики, полимеров, способные замещать в живом организме утраченные естественные ткани и выполнять определенную функцию. В современной челюстно-лицевой хирургии и в восстановительной стоматологии можно выделить несколько направлений использования метода имплантации и различные виды имплантатов, применяемых в этих разделах медицины. Рассмотрим классификацию материалов и изделий для восстановительной хирургии лица и зубочелюстной системы. В ней объединены различные по химической природе и, главное, по назначению группы материалов: материалы, применяемые в восстановительной хирургии лица, и материалы (изделия), применяемые в качестве зубных имплантатов. 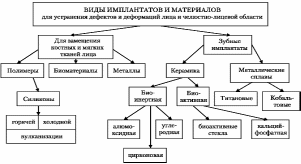 Основные виды имплантатов для устранения дефектов и деформаций лица и челюстно-лицевой области и материалов для их изготовления Проблемы восстановительной хирургии лица у пациентов с врожденными, послеоперационными и посттравматическими дефектами тканей лица остаются актуальными в настоящее время. Такое положение требует разработок новых биоинертных и биосовместимых материалов, обладающих высокой механической прочностью, стойкостью к естественному старению и долговечностью, создания более совершенных технологий изготовления индивидуальных имплантатов для эндопротезирования, а также эктопротезов лица. В хирургической стоматологии для исправления дефектов и деформаций челюстно-лицевой области применялись многие синтетические полимерные материалы: акрилаты, поливинилхлорид и сополимеры винилхлорида, полиэтилен и сополимеры этилена с полиизобутиленом, тефлон. Хорошо зарекомендовали себя материалы на основе силоксановых каучуков - силиконы, отвечающие требованиям, которые предъявляются к идеальному аллопластическому материалу в восстановительной хирургии лица. В таком материале: 1.Не должно происходить никаких физических изменений под влиянием окружающих живых тканей. 2.Он не должен вызывать воспалительных реакций на инородное тело. 3. Не должен быть канцерогенным, вызывать аллергические реакции. 4.Должен противостоять возможным механическим нагрузкам, выдерживать стерилизацию, быть технологичным, чтобы легко было изготавливать имплантаты нужной формы. В настоящее время имплантаты для челюстно-лицевой хирургии изготавливают из материала на основе высоковязкого полидиметилсилоксанового (силиконового) каучука, молекулы которого имеют винильные концевые группы. Материалы содержат наполнитель – оксид кремния с частицами коллоидного размера, аэросил, инициатор вулканизации, чаще пероксид дихлорбензоила и добавки. Для получения из силиконового каучука вулканизата или резины существуют различные способы вулканизации: • при комнатной температуре - холодная вулканизация; • вулканизация при повышенной температуре - горячая вулканизация; • вулканизация под действием радиационного излучения - радиационная вулканизация. Применение радиационной вулканизации позволило получить более качественные силиконовые имплантаты, так как в их составе отсутствовали органические перекиси и не требовался длительный высокотемпературный прогрев (термостатирование при температуре 200 °С) для удаления остатков перекиси. Но широкого распространения этот метод вулканизации не получил из-за серьезных технологических и организационных трудностей. Для устранения дефектов мягких тканей были разработаны композиции силиконовых материалов холодной вулканизации. Они напоминают составы, применяемые для снятия оттисков, но содержат мало (или совсем не содержат) наполнителей, обладают очень высокой текучестью, что позволяет вводить их инъекционным методом. Большей биоинертностью обладают композиции, отверждающиеся по реакции полиприсоединения (аддитивные) с применением платинового комплекса в качестве катализатора. Важное практическое значение имеет создание и внедрение в медицинскую практику новых методик эктопротезирования, использующих также силоксановые эластомеры для изготовления протезов, которые можно фиксировать с помощью специальных медицинских клеев или на предварительно установленные имплантаты. Такие методики позволяют провести ортопедическое лечение пациентов с дефектами и деформациями средней зоны лица, когда хирургическое вмешательство нецелесообразно или невозможно. Стоматологическая имплантология в настоящее время является одним из наиболее развивающихся направлений восстановительной стоматологии. В этом разделе изучаются вопросы устранения дефектов зубочелюстной системы с помощью имплантатов - накостных и внутрикостных конструкций из различных биосовместимых материалов. Варианты конструкций зубных имплантатов  Рис. Рис. Применение имплантатов как метода лечения пациентов в стоматологии стало расширяться в последнее десятилетие. Было установлено, что зубные имплантаты можно успешно применять в качестве частичной или полной опоры для протезов в течение длительного времени. Применение зубных имплантатов основано на биомеханизме остеоинтеграции. Этим термином обозначено явление, которое создает непосредственную структурную и функциональную связь между упорядоченной живой костью (или костной тканью) и поверхностью воспринимающего нагрузку имплантата. Остеоинтеграция – это прямая структурная и функциональная связь между живой костной тканью и поверхностью вживленного в нее имплантата на молекулярном уровне. В успешно функционирующем имплантате проходит процесс остеогенеза на поверхности раздела «имплантат-костная ткань», и, таким образом, достигается клиническая стабильность (неподвижность) имплантата. Существует множество взаимосвязанных клинических, биологических, конструктивных и материаловедческих факторов, которые влияют на реакцию тканей полости рта на имплантат и успешную его остеоинтеграцию. В зависимости от методики хирургического вмешательства, поверхностной химии имплантата и его подвижности может меняться толщина зон мягкой соединительной ткани и неструктурированной костной ткани. Чем толще последние слои, тем хуже степень остеоинтеграции и больше вероятность возникновения подвижности и потери имплантата.
Плотность прилегания имплантата к окружающей костной ткани, или полноценность остеоинтеграции, зависит от природы материала для имплантата, механических, химических, биологических и местных факторов, которые подвержены изменениям в зависимости от времени имплантации in vivo. Материал имплантата может подвергаться коррозии и/или износу, приводящему к образованию микронных и субмикронных загрязнений, которые, в свою очередь, могут вызывать местные и общие реакции организма. Металлы более подвержены электрохимическому разрушению по сравнению с керамикой. Благодаря инертной оксидной пленке на поверхности титановых имплантатов этот металл дает хорошие результаты при имплантации. В случае применения имплантатов из чистого титана было замечено образование слоя кальцинированных тканей непосредственно на поверхности имплантата толщиной несколько сотен А (ангстрем). К механическим свойствам материалов, которые особенно важны для зубных имплантатов, можно отнести жесткость, предел текучести и предел прочности. Жесткость или модуль упругости должны быть таковыми, чтобы имплантат был способен передавать напряжения от функциональных нагрузок соседним с ним тканям и поддерживать жизнеспособность окружающих тканей длительное время. Как вы поняли из классификации, можно выделить два основных класса материалов, которые применяются в качестве зубных имплантатов - металлы и керамику. Металлические имплантаты обычно изготавливают из чистого титана или титанового сплава Ti-6Al-4V, хотя известно и применение сплавов на основе кобальта. И титан, и титановый сплав обладают прекрасной коррозионной стойкостью в широком диапазоне рН. Их химическая инертность способствует остеоинтеграции. Сплав титана с алюминием и ванадием имеет более высокую прочность (на 60% выше), чем чистый титан, но он более дорогой. Создание шероховатой поверхности за счет специальной обработки или нанесения покрытий улучшает условия для остеоинтеграции, но приводит к снижению прочности имплантата по сравнению с имплантатом, имеющим гладкую поверхность. Керамика - химически стабильный материал, вероятность возникновения отрицательных реакций на керамику меньше, чем на металл, который имеет приемлемую инертность только благодаря оксидным пленкам на поверхности. Два типа керамики представляют интерес в качестве инертного имплантационного материала - углеродная и алюмоксидная. В последнее время керамику стали подразделять на биоактивную и биодеградируемую. В то время как инертная керамика вызывает минимальную реакцию тканей, биоактивная частично растворима, способна к ионному обмену и образованию непосредственной связи между имплантатом и костью. Биорезорбируемая (или биодеградируемая) керамика имеет более высокую степень растворимости, чем биоактивная. Постепенно разрушаясь, она включается в окружающие ткани и служит для наращивания или роста костной ткани. Биоактивная керамика часто наносится в качестве активного слоя на металл. Именно такие слои удается создать с помощью так называемых биоактивных стекол, стеклокерамики и кальцийфосфатной керамики. Наиболее была изучена апатитная керамика, к которой относится гидроксилапатитная, подобная минеральной фазе кости и зубов. Такой тип керамики позволял за счет сродства материалов имплантата и натуральных тканей получить лучшее соединение между ними и, прежде всего, с костной тканью. Качество активного слоя на металлическом имплантате зависит от размера и формы частиц порошкообразного слоя; размера, формы и характера распределения пор в покрытии; суммарной площади поверхности, наличия различных фаз, присутствия кристаллических структур и их размера; плотности, толщины, твердости и шероховатости покрытия. Технология литья и механической обработки металлических имплантатов, нанесение на их поверхности керамики или специальных металлических покрытий, так же как и процессы очистки поверхности и стерилизации имплантатов, существенно влияют на микроструктуру, химию поверхности и свойства имплантата. Классификация зубных имплантатов. По типам имплантации: Существуют несколько типов имплантации (Олесова В. Н., 1984; 2000; Суров О. Н., 1993, Робустова Т. Г., 2003): - Эндодонто-эндооссальная - Эндооссальная - Субпериостальная - Внутрислизистая - Субслизистая - Чрезкостная Эндодонто-эндооссальная имплантация проводится при подвижных или разрушенных зубах. Через канал корня зуба с целью восстановления нормального коронко-корневого соотношения и укрепления зуба вводится штифт с винтовой или фигурной поверхностью. Необходимым условием для вышеуказанной имплантации является наличие как минимум 3 мм здорового периодонта вокруг верхушки корня зуба. Эндооссальная (внутрикостная) имплантация проводится при достаточной высоте альвеолярного отростка введением в костную ткань "корневой" части имплантата. Любой внутрикостный имплантат состоит из внутрикостной (корневой) части, шейки, которая лежит на уровне слизистой оболочки десны, и супраконструкции (головка, выступающая над десной) - абатмента. Субпериостальная имплантация проводится при недостаточной высоте альвеолярной части челюсти. Применяемый в этом случае поднадкостничный имплантат представляет собой металлический каркас с выступающими в полость рта опорами, изготовленный по слепку с костной ткани челюсти и помещенный под надкостницу. Внутрислизистая (инсерт) имплантация - кнопочной формы имплантаты располагаются в слизистой оболочке; имплантация применяется для улучшения фиксации протеза при атрофии альвеолярного отростка на верхней челюсти, особенно при дефектах развития нёба, а также для межпротезной фиксации (с применением резиновых колец). Внутрислизистые имплантаты похожи на грибовидные выступы на внутренней части базиса полного съемного протеза. Эти выступы входят в соответствующие углубления в слизистой оболочке при наложении протеза. Субслизистая (подслизистая) имплантация - введение под слизистую оболочку переходной складки полости рта магнита одного полюса и соответствующее расположение базиса съемного протеза магнита противоположного полюса; Чрезкостная имплантация применяется при резкой атрофии нижней челюсти. На нижний край тела нижней челюсти внеротовым оперативным путем устанавливается дугообразная скоба. Два имплантата-штифта внедряют в кость, проходя ее насквозь. Выступая в полость рта, они служат для фиксации съемных зубных протезов. 2. По материалу имплантата: Биотолерантные: нержавеющая сталь, хром-кобальтовый сплав. Биоинертные: титан, цирконий, золото, корундовая керамика, стеклоуглерод, никелид титана. Биоактивные: покрытия металлических имплантатов гидроксиапатитом, трикальцийфосфатной керамикой и т.п. В настоящее время биотолерантные материалы почти не применяются в имплантологии, т.к. они окружаются в организме толстой фиброзной капсулой и не могут обеспечить долговременный успех. Идеальным материалом для стоматологических имплантатов является керамика, но оптимальным по технологии изготовления и вероятности приживления является титан. 3. По методике и по срокам проведения имплантации зубов: По методике: одноэтапная методика; двухэтапная методика; По срокам: непосредственная имплантация; отсроченная имплантация. При одноэтапной методике применяются неразборные имплантаты, которые устанавливаются в сформированное костное ложе. Протезирование начинается в первые дни после операции. При двухэтапной методике в костное ложе помещается только корневая часть имплантата и слизистая оболочка над ним ушивается. Протезирование начинается после присоединения головки имплантата, на нижней челюсти спустя 2-3 месяца с момента операции, на верхней - спустя 4-6 месяцев. Непосредственная имплантация проводится одномоментно с удалением зуба в альвеолярную лунку. Ввиду несовпадения имплантата с размером лунки такая имплантация эффективна при двухэтапной методике с предварительным "приживлением" корневой части. Отсроченная имплантация проводится после полной перестройки кости в месте удаления зуба (в среднем через 9 месяцев). Виды имплантатов Имплантаты можно разделить на три основные группы: Внутрикостные (эндооссальные) имплантаты. Поднадкостничные имплантаты. Чрезкостные имплантаты. По форме внутрикостного имплантата: винтовые; цилиндрические; пластиночные; корневидной формы; комбинированной формы. в форме натурального зуба; со ступенями; с кортикальными накладками; трубчатые; комбинированной формы и др. Винтовые имплантаты. Самые распространенные винтовые имплантаты имеют большое количество модификаций, отличающихся профилем резьбы. Винтовые имплантаты могут быть разборными и неразборными, одно- и двухэтапными, иметь гладкую, шероховатую поверхность или покрытие из биоактивных материалов. Обязательным элементом конструкции этих видов имплантатов являются антиротационные замки, представляющие собой анкера, углубления, площадки, продольные канавки в апикальной части внутрикостного имплантата. Требования для кости: Вертикальная высота кости более 8 мм. 2. Толщина кости (щечно-язычная) более 5.25 мм. 3. Ширина кости (медиально-дистальная) для каждого имплантата более 6.5 мм. 4. Точность ложа и имплантата. Цилиндрические имплантаты. Из-за гладкой поверхности внутрикостная часть имплантата цилиндрической формы имеет наименьшую площадь поверхности. Поэтому имплантаты цилиндрической формы обязательно должны иметь геометрически развитую, текстурированную поверхность или биоактивное покрытие. Все известные в настоящее время цилиндрические имплантаты производятся разборными, рассчитанными на двухэтапную методику применения. Пластиночные имплантаты. Требования к поверхности пластиночных и цилиндрических имплантатов одинаковы. Пластиночные имплантаты могут быть разборными и неразборными и должны иметь текстурированную поверхность и (или) макрорельеф в виде "змейки" либо гофрированной пластины, а также отверстия для прорастания костной ткани. Пластиночные имплантаты обычно используются, когда кость является настолько узкой, что не представляется возможным применять имплантаты корневидной формы. Пластиночный имплантат плоский и длинный, что позволяет ему вписаться в узкую челюстную кость. Требования для кости: 1. Вертикальная высота кости более 8 мм. 2. Толщина кости (щечно-язычная) более 3 мм. 3. Ширина кости (медиально-дистальная) более 10мм, (исключение: в случае дизайна одиночного зуба требуется меньше). Имплантаты корневидной формы обычно используются, когда имеется достаточный объем кости для их установки. Внутрикостная часть имплантата может быть цилиндрической и винтовой. Имплантаты комбинированной формы. К комбинированным имплантатам можно отнести дисковые, трансмандибулярные (чрезкостные), ramus-frame, а также имплантаты, внутрикостная часть которых может сочетать несколько форм. Имплантат ramus-frame принадлежат к категории внутрикостных имплантатов, хотя их внешний вид отличается от имплантатов этой категории. Он имеет форму разветвленной пластины и внедряется хирургическим путем в челюстную кость в трех местах: во фронтальном отделе и в области левой и правой челюсти (приблизительная область зубов мудрости). Этот имплантат используется при крайне атрофированной нижней челюсти, когда высота кости недостаточна для установки имплантатов корневидной формы и может служить опорой, как для съемного, так и несъемного протеза. Требования для кости: Вертикальная высота кости более 6 мм. Толщина кости (щечно-язычная) более 3 мм. Чрезкостные (трансмандибулярные) имплантаты - это разборная конструкция имплантата. Она состоит из дугообразной скобы, которая устанавливается на нижний край тела нижней челюсти внеротовым оперативным путем. Два штифта имплантата внедряют в кость, проходя ее насквозь. Выступая в полость рта, они служат для фиксации съемных зубных протезов. Требования для кости: Вертикальная высота кости более 6 мм. Толщина кости (щечно-язычная) более 5 мм. Субпериостальные имплантаты применяются при сильной резорбции челюстной кости, они располагаются на кости, но под десной. При всем разнообразии форм имплантатов и их конструктивных особенностей большинство из них имеют пористое покрытие с размерами пор 50-250 мкм, которое способствует биосовместимости материала с пористой костной тканью. Кроме того, образование остеогенной ткани в порах имплантата способствует механическому его удержанию в челюсти. В этой связи необходимо отметить перспективность пористого сплава никелида титана, обладающего сквозной проницаемостью. Существуют два метода постановки имплантата. "Двухэтапный" метод. Первый этап - это снятие с челюстной кости слепка, который используется в лаборатории для изготовления имплантата. Второй этап заключается в подготовке челюстной кости и внедрению имплантата, после чего на десну накладываются швы. "Одноэтапный" метод. Врач-стоматолог направляет пациента на компьютерную томографию челюстной кости. Используя данные просмотра КТ и передовые компьютерные методы моделирования, выстраивается образец челюстной кости. Этот образец используется зубной лабораторией, чтобы изготовить субпериостальный имплантат, соответствующий челюсти пациента. Хирургическая процедура же заключается в подготовке челюстной кости, внедрению имплантата и наложению нескольких швов на десну. Требования для кости: больше 5 мм (или для нижней челюсти - необходима аугментация). Другие имплантаты. Эндодонтически стабилизированные. Эндодонтически стабилизированные имплантаты устанавливаются в кость через верхушку корня зуба, при их установки не требуется пенетрация слизистой оболочки. Этот имплантат используется при одноэтапном лечении для восстановления зубов. Ортопедическое решение: коронки, фиксированные мосты на абатментах. Подходящие дуги: нижняя или верхняя челюсти, возможно вылеченные любые зубы. Требования для кости: 8мм свободной от повреждения кости в непосредственной близости от верхушки - в пределах длинной оси корневого канала реципиента. Любой имплантат должен отвечать следующим требованиям: - выполнять опорную функцию - не травмировать окружающие ткани - не ломаться -не быть токсичными - быть эстетичным -обладать приживаемостью И в заключение, еще несколько слов об остеоинтеграции. Остеоинтеграция является положительным ответом костной ткани на внедрение инородного тела – имплантата. Для того чтобы остеоинтеграция произошла, необходимо два основных условия: имплантат из качественного материала и достаточный объем костной ткани. Если у пациента имеется резорбция кости, то перед имплантацией зубов обязательно проводится костная пластика. С ее помощью создается необходимый объем костной ткани для надежной и безопасной установки имплантата. Также сопутствующими факторами успешности приживления имплантата будут служить такие, как мастерство хирурга-имплантолога и соблюдение пациентом всех необходимых рекомендаций. Приживление дентального имплантата в кость челюсти происходит на протяжении 4 месяцев на нижней челюсти и 6 месяцев на верхней. После этого времени имплантат становится полноценным "корнем" зуба, который может выдерживать обычную для здорового зуба нагрузку. Поэтому установка абатмента и постоянной коронки производится после полного срастания костной ткани с пористой поверхностью титанового стержня. Однако достижение остеоинтеграции между костью и имплантатом не гарантирует на 100% успешность имплантации, хоть и является ключевым моментом в ней. В некоторых случаях даже при наступлении остеоинтеграции неудача может быть вызвана неправильным выбором места для установки имплантата или некачественно проведенное протезирование на имплантате. |
