Планирование в здравоохранении. Лекция 5 планирование в здравоохранении планирование
 Скачать 151.5 Kb. Скачать 151.5 Kb.
|
|
Лекция №5 ПЛАНИРОВАНИЕ В ЗДРАВООХРАНЕНИИ Планирование как составная часть управления экономикой представляет собой совокупность методов и средств, позволяющих выбрать оптимальный вариант развития, обеспечивающий эффективное использование ресурсов. Сущность разработки планов в том, что люди сознательно определяют цели своих действий и соизмеряют их со своими возможностями, ресурсами. Планомерность свойственна каждому трудовому акту. При этом план как категория имеет несколько значений: замысел, проект, порядок работы, выполнение программы, система заданий. Во всех случаях он обычно отражает принятие хозяйственных и других решений и фиксирует потребность в ресурсах, объемы финансирования, сроки реализации мероприятий, исполнителей, гарантии ответственности за невыполнение. По существу план — это надлежаще оформленное управленческое решение, включающее точно определенную цель, предвидение конечных результатов, пути и средства достижения цели. План выражает наиболее оптимальный вариант развития, ориентирует на получение заранее спрогнозированного результата, он обязателен для выполнения, но не любой ценой, а при наличии всех необходимых ресурсов. Процесс планирования состоит из ряда звеньев, образующих единую технологическую цепочку. Наличие всех звеньев, начиная от замысла, повышает реалистичность плана, сводит к минимуму непредвиденные обстоятельства. На каждом этапе, в каждом звене различны степень детализации замысла, увязка его с конкретными условиями объекта планирования, набор параметров, характеризующих количественно и качественно показатели плана. План базируется на концепции и стратегии развития. Концепция содержит систему понятий и представлений для трактовки явлений, их понимания. Концептуальные проработки переводятся в организационный план путем выбора и обоснования стратегии, которая предполагает постановку целей, поиск средств для реализации планируемых мероприятий в соотношении со сформулированными задачами и предполагаемыми результатами. Разрабатываемые комплексные целевые и другие программы по статусу приравниваются к плану, хотя в узком смысле слова программа представляет собой перечень основных организационных мероприятий для последовательной и скоординированной реализации плана. От планирования надо отличать проектирование, обеспечивающее создание конкретных образцов медицинских товаров и услуг в будущем. Проект является решением относительно какого-либо мероприятия или соответствующего аспекта программы. Например, при разработке комплексной целевой программы "Охрана матери и ребенка" может быть предусмотрена разработка проекта перинатального центра или нового медицинского оборудования. Медико-экономическое планирование является видом управленческой деятельности, направленной на обоснование мероприятий, обеспечивающих достижение поставленных целей. Содержание медико-экономического планирования заключается в обосновании конкретных достижимых целей и приоритетов развития, выявлении материальных, трудовых и финансовых возможностей реализации разрабатываемых программ. С формированием рыночных отношений, укреплением договорных связей между хозяйствующими субъектами в планировании здравоохранения повышается роль качественных показателей и финансовых нормативов вместо объемных заданий. Хотя последние (нормативы объемов амбулаторно-поликлинической помощи, госпитализаций на койки с дневным и круглосуточным пребыванием, вызовов скорой медицинской помощи) на весь период реорганизации сети учреждений здравоохранения в субъектах Российской Федерации должны сохранить свою директивность. В бывшем СССР накоплен уникальный опыт государственного планирования здравоохранения, который не потерял своего значения и ныне. Планирование базировалось на принципах директивности, комплексности, выделения приоритетов, соблюдения интересов государства и общества. Эти принципы сыграли свою положительную роль в соответствующих им условиях. При переходе к рынку одни принципы перестали действовать, другие подверглись модификации, а третьи отражают специфику иных экономических условий. Наибольшую актуальность в здравоохранении сохраняет, на наш взгляд, принцип директивности планов. Это в первую очередь связано как с необходимостью обеспечения населения гарантированной (бесплатной) медицинской помощью со стороны государства, так и участием здравоохранения в ликвидации последствий чрезвычайных ситуаций, природных и техногенных катастроф. Главное в планировании на современном этапе — это сохранение социальной направленности целей и задач, обеспечение сбалансированности, отраслевых и территориальных интересов. Поэтому не может быть дилеммы "план или рынок": план должен использоваться в пределах необходимого, а рынок — в пределах возможного. В здравоохранении должно быть и то, и другое. Необходимо в едином организационно-правовом и медико-экономическом механизме системы здравоохранения синтезировать положительные элементы и планового, и рыночного регулирования. С иных позиций теперь следует подходить и к понятию директивности планов. Директивность в реализации планов и программ в здравоохранении должна жестко прослеживаться на всех направлениях, связанных с финансированием из бюджетов всех уровней и государственных внебюджетных фондов (Федеральный Фонд обязательного медицинского страхования, Фонд социального страхования, Пенсионный фонд РФ). Капитал, особенно крупный, не менее заинтересован в сотрудничестве с государством на плановых началах, так как государство ограничивает негативные стороны рынка, формирует государственный заказ на отдельные виды медицинских товаров и услуг. Это создает предпосылки для дальнейших согласованных действий государства и лидеров мировой экономики по обеспечению организаций здравоохранения эффективными лекарственными препаратами и медицинским оборудованием, с одной стороны, и развитием предприятий отечественной медицинской промышленности — с другой. В свою очередь развитие средств коммуникации, информатики делает возможным планомерное регулирование экономики без административных ограничений хозяйственной деятельности субъектов рынка. Создание с помощью Internet единого информационного пространства, изучение на основе сформированных информационных баз данных рыночной конъюнктуры позволяет принимать спланированные на ближайшую и отдаленную перспективу решения, прогнозируя их последствия. При этом разрабатываемые ежегодно прогнозы социально-экономического развития РФ, включая отрасль здравоохранения, не могут заменить необходимость общегосударственного планирования. Прогноз и план — далеко не одно и то же, хотя между ними есть общее. Прогноз предполагает вероятность события, явления. Прогнозирование позволяет выявить состояние среды, вероятность достижения целей в условиях неопределенности. Прогноз в большей степени имеет информационный характер и не содержит обязательных показателей, не предполагает принятия обязательных решений, действий или ответственности за их осуществление. План отражает сугубо определенные, детерминированные условия. Планирование имеет функциональный характер. Ему предшествуют обоснование целей, выделяемых ресурсов, разработка исходных нормативов и норм. План имеет не познавательное или рекомендательное, а обязательное, директивное значение. Исходя из сказанного выше, планирование в здравоохранении можно определить как целенаправленную деятельность государственных органов управления здравоохранением, организаций здравоохранения всех форм собственности по разработке перспектив развития систем здравоохранения страны, субъектов Российской Федерации, отдельных административных территорий и организаций здравоохранения. Система планирования здравоохранения должна строиться на единых принципах и обеспечивать проведение единой государственной политики в области охраны здоровья населения, с одной стороны, и в то же время — позволять субъектам РФ и муниципальным образованиям, отдельным медицинским организациям максимально учитывать специфические особенности своего развития. Основным принципом планирования в здравоохранении является обеспечение соответствия между объемами предоставляемой населению медицинской помощи и размерами ресурсов, необходимых для выполнения этих объемов. Основные виды планирования в здравоохранении Планирование подразделяется: 1. по уровню:
2. по фактору времени:
3. по методам:
4. по направленности: • директивное; • индикативное; • договорное; • предпринимательское планирование здравоохранения. Стратегическое планирование. Основным документом, в котором отражены принципы стратегического планирования развития здравоохранения в России, является Концепция развития здравоохранения и медицинской науки, одобренная Постановлением Правительства № 1387 от 5 ноября 1997 г. Стратегическое планирование определяет цели, задачи, приоритеты, порядок и условия деятельности здравоохранения, его субъектов, муниципальных образований и отдельных медицинских учреждений на перспективу 10 лет и более. Стратегическое планирование проводится на двух уровнях: • федеральный уровень; • уровень субъекта Российской Федерации. Стратегическое планирование на федеральном уровне. Министерством здравоохранения Российской Федерации разрабатываются и утверждаются в установленном порядке: • стратегические цели, задачи и приоритеты развития здравоохранения Российской Федерации; • прогнозируемые показатели состояния здоровья населения и деятельности системы здравоохранения; • федеральные нормы, нормативы, социальные стандарты, методика их адаптации к условиям субъектов Российской Федерации; • федеральные целевые медико-социальные программы, обеспечивающие достижение стратегических целей и задач; • методология планирования инвестиций, оценки их эффективности, порядок согласования инвестиционных проектов здравоохранения. Стратегическое планирование на уровне субъектов Российской Федерации. Стратегической задачей органов управления здравоохранения субъектов РФ является разработка планов и программ формирования эффективной системы оказания населению территории доступной медицинской помощи на перспективу 10 лет и более. Эта работа осуществляется на основе параметров, устанавливаемых на федеральном уровне, с учетом региональных особенностей. В процессе планирования должны быть решены следующие задачи: • произведен анализ и разработан прогноз состояния здоровья населения территории на плановый период; • произведен анализ состояния системы здравоохранения территории, соответствия ее требованиям федерального уровня; • установлены цели, задачи и приоритеты развития здравоохранения на плановый период; • утверждены региональные нормы и нормативы, применяемые при планировании системы здравоохранения территории; • определены стратегические показатели состояния здоровья населения и деятельности здравоохранения территории; • определены ресурсы, необходимые для развития системы здравоохранения территории, и источники их получения; • принят комплекс планов и целевых программ, обеспечивающих реализацию стратегических целей и задач развития системы здравоохранения субъектов Российской Федерации; • установлены параметры для планирования здравоохранения муниципальных образований. Перспективное планирование. Перспективное планирование предусматривает разработку планов и программ развития здравоохранения субъектов РФ и муниципальных образований, как правило, на 3—5 лет. Методология составления этих планов и программ в здравоохранении муниципальных образований должна в целом соответствовать подходам перспективного планирования на уровне субъекта Российской Федерации, но при этом учитывать имеющиеся особенности социально-экономического развития территории. Текущее планирование Текущее планирование предусматривает разработку ежегодных планов и программ деятельности системы здравоохранения субъектов РФ, муниципальных образований и конкретных организаций здравоохранения в соответствии с перспективными планами и программами, утвержденными на уровне субъекта РФ и муниципального образования. Директивное планирование Директивное планирование осуществляется посредством установления адресных заданий и распределения необходимых для их выполнения ресурсов. Основными рычагами директивного планирования являются бюджетное финансирование, лимиты капитальных вложений, фонды материально-технических ресурсов, государственные заказы. Директивность планирования проявляется в наделении планов силой обязательного для всех исполнителей документа. Из директивности планирования вытекает требование строгого соблюдения плановой дисциплины, ответственности со стороны руководителей органов управления здравоохранением, государственных и муниципальных учреждений здравоохранения. В разработке директивного плана его исполнители играют не главную роль. Основные разработчики плана берут на себя обязательства по материально-техническому обеспечению выполнения плановых показателей. Это положение оказывается уязвимым местом в директивном планировании, поскольку доведение планов часто не подкрепляется выделением под них необходимых ресурсов, что делает в таком случае план мало выполнимым. При этой форме планирования производитель медицинских товаров и услуг не может самостоятельно решать, что, как и когда производить, кому и по какой цене продавать. Это было характерно для здравоохранения советской, плановой экономики и не во всем себя оправдало. В условиях многообразия форм собственности элементы директивного планирования сохраняются в рамках государственного сектора и бюджетного финансирования. Переход от директивного планирования к другим его формам предполагает, прежде всего, устранение противоречивости интересов между разработчиками и исполнителями планов. Планы перестают доводиться в виде заданий и разрабатываются самими же исполнителями. Индикативное планирование Индикативное планирование является одной из форм вовлечения организаций здравоохранения (независимо от форм собственности) в разработку на паритетных началах с государственным органом управления здравоохранением планов и программ развития. Оно базируется на использовании системы специальных показателей (индикаторов) и экономических механизмов воздействия на организации здравоохранения, формируя и стимулируя, тем самым, интерес к разработке и реализации планов. Как правило, индикативные планы разрабатываются на основе приоритетов, одни из которых определяются государственными органами управления здравоохранением (охрана материнства и детства, профилактика и борьба с ВИЧ-инфекцией, ранняя диагностика и лечение онкологических заболеваний и др.), другие выявляются в процессе планирования. При индикативном планировании процесс согласования плана между органом управления и организациями здравоохранения идет сверху вниз и снизу вверх. Примером индикативного плана может служить разработка Федеральных целевых программ с участием в них субъектов РФ или региональных программ с участием в них муниципальных образований. С переходом к рыночной экономике в здравоохранении появились признаки индикативного планирования как способа сознательного, целенаправленного управления медико-экономическими процессами как в государственном, муниципальном, так и в частном секторах здравоохранения. В качестве медико-экономических индикаторов, характеризующих развитие системы здравоохранения отдельных субъектов Российской Федерации и страны в целом, могут использоваться следующие показатели: • медико-демографические; • структура и уровень заболеваемости; структура и уровень временной и стойкой утраты трудоспособности; • обеспеченность врачами, средними медицинскими работниками, больничными койками; • подушевое финансирование; • доля расходов на здравоохранение в ВВП и др. Индикативное планирование, которое является действенным способом воздействия на функционирование рыночных механизмов, должно стать, по нашему мнению, ведущим методом планирования здравоохранения в условиях рыночной экономики. Индикативные планы способны не только взаимосвязано сочетать в себе основные медико-демографические и медико-экономические показатели развития здравоохранения, но и должны органично вписываться в концепцию социально-экономического развития территории, государства в целом. Договорное планирование Договорное планирование регулирует коммерческие отношения между организациями здравоохранения, другими предприятиями и объединениями, банками, органами управления и иными субъектами рынка, которые строятся на добровольной и взаимовыгодной основе. Договорные отношения формируют экономические связи, взаимные обязательства, условия их выполнения и создают хозяйственный механизм устойчивого функционирования организаций здравоохранения в условиях рынка. Договорные планы реализуются в виде соглашений, договоров, контрактов на поставку лекарственных препаратов, продуктов лечебного питания, материально-технических ресурсов и др. Предпринимательское планирование Предпринимательское планирование является функцией управления организацией здравоохранения (любой формы собственности), направленной на обоснование и выбор путей эффективного развития в рамках предпринимательской деятельности (оказание платных медицинских услуг, участие в программах добровольного медицинского страхования, предоставление помещений в аренду и другая деятельность, не запрещенная законодательством). Основу его составляют внутриучрежденческие планы различной срочности, призванные решать оперативные, текущие и стратегические задачи. Чтобы добиться наиболее рационального использования ограниченных ресурсов, необходимо возможно точнее определять их отдачу, сопоставлять ее с тратами, сравнивать различные варианты программ развития с точки зрения вдержек и выгод. Таким образом, планирование здравоохранения — это обоснование и разработка потребности населения в медицинской помощи, лекарственном обеспечении и санитарно-противоэпидемическом обслуживании в соответствии с возможностями их удовлетворения. Основные принципы планирования системы здравоохранения РФ: - обеспечение социальных гарантий населения в получении необходимой медицинской помощи, и в первую очередь реализации Программы госгарантий; - соответствие ресурсов здравоохранения потребностям населения в медицинской помощи. Развитие здравоохранения должно проходить при соблюдении следующих условий: - единство целей развития системы на разных уровнях организации и управления как на текущий период, так и на перспективу; - эффективное использование материальных, финансовых, трудовых и иных ресурсов медицинских учреждений; - укрепление материально-технической базы медицинских учреждений; - повышение качества и эффективности медицинского обслуживания. Для командной экономики было характерно директивное планирование здравоохранения, когда в комплексные планы включались разделы: план по труду (численность и фонд заработной платы), план материально-технического обслуживания; план капиталовложений (строительство и оборудование медицинских учреждений); план по трудовым ресурсам (потребности, подготовка, повышение квалификации). В условиях децентрализации системы управления и демонополизации государственной системы здравоохранения изменились содержание и методы планирования с директивного на рекомендательный характер. Однако сохранился нормативный метод планирования с использованием соответствующих норм и нормативов (нормы нагрузки медицинского персонала — число больных на 1ч амбулаторного приема; нормативы среднегодовой занятости койки в стационаре; штатные нормативы и т.д.). В рыночных отношениях возрастает роль оптимального планирования, когда для наиболее полного удовлетворения потребности населения в услугах здравоохранения, с учетом состояния материально-технической и ресурсной базы, выбирается вариант дальнейшего развития системы. С этой целью: 1) анализируются комплексные показатели: - материально-техническая база ЛПУ в регионе; - нормативы обеспечения населения (детского и взрослого) медицинской помощью; - здоровье населения и его динамика; - финансовые, материальные и трудовые ресурсы здравоохранения региона; - диспансеризация и профилактическая работа и т.д. 2) изучаются вопросы: - дальнейшего развития медицинской помощи по основным ее видам с учетом демографических особенностей в регионе; - развития медицинского страхования (ОМС и ДМС); - внедрения ресурсосберегающих технологий; - совершенствования системы управления здравоохранением; - повышения качества медицинского обеспечения населения. Переход на экономические методы управления отраслью предполагает изменение подходов и к планированию на уровне ЛПУ. При сохранении бюджетного планирования (планомерного процесса составления, рассмотрения, утверждения и исполнения бюджета) вместо привычных объемных показателей отражающих количество посещений, койко-дни и т.д., решающее значение приобретают финансовые нормативы. Преимущество экономических методов планирования в том, что они создают материальные стимулы, влияют на размер заработной платы медицинских работников. При этом необходимы комплексные показатели качества и результативности, наиболее полно характеризующие цели, стоящие перед медицинским учреждением и его подразделениями. Планирование работы ЛПУ заключается в определении: 1) основных целей и функций ЛПУ и показателей, выполнение которых способствует достижению этих целей; 2) видов и объемов медицинской помощи с учетом уровня заболеваемости и половозрастной структуры обслуживаемого населения; 3) потребности в финансовых и материальных ресурсах и расчетах финансовых нормативов; 4) максимальных объемных показателей деятельности с учетом планируемых объемов финансирования из всех источников. Показатель объемов амбулаторно-поликлинической помощи выражается в количестве посещений на 1000 населения: П = A x Kn + Д + Пi, где П — число посещений врачей всего (на 1000 населения); А — уровень заболеваемости (на 1000 населения); Кп — коэффициент повторных посещений (на 1000 населения); Д — число диспансерных посещений (на 1000 населения); Пi —- число профилактических посещений (на 1000 населения). Показатель объема стационарной помощи выражается в количестве койко-дней на 1000 населения. Потребности населения в стационарной помощи - необходимое количество среднегодовых коек на 1000 населения (К), определяются следующим образом: 1. К = _А x RxP_ D x 100 где А — уровень заболеваемости (на 1000 населения); R — процент отбора больных на госпитализацию; Р — средняя длительность пребывания больного на койке; D — среднегодовая занятость койки (число койко-дней). __Q x Pp_ 2. К = D x Pь где Q — общее число койко-дней, проведенных больными в стационаре в отчетном году; Рр — численность населения в расчетном году; D — показатель среднего числа дней использования койки в расчетном году; Рь — численность населения в отчетном году. 3. K = Y x P, где Y — уровень госпитализации (на 1000 населения); Р — средняя длительность пребывания больного на койке. Показатель объема скорой медицинской помощи выражается в количестве вызовов на 1000 населения. Важнейшим этапом планирования является анализ системы оказания медицинской помощи населению по следующим параметрам: - степень доступности для населения медицинской помощи в рамках территориальной Программы госгарантий; - качество оказания медицинской помощи; - эффективность использования существующих мощностей ЛПУ. Учет и расходование средств в бюджетном учреждении осуществляется в соответствии с утвержденной в установленном порядке сметой доходов и расходов. Она является основным плановым и финансовым документом ЛПУ, составляется на год на основе оперативно-сетевых и производственных показателей в соответствии с экономической классификацией расходов бюджета РФ: 100 000 — текущие расходы; 200 000 — капитальные расходы; 300 000 — «предоставление кредитов (бюджетных ссуд) за вычетом погашения. Планирование расходов по смете производится исходя из объемов деятельности ЛПУ за прошедший период на основе трудовых, материальных и финансовых норм расходов. Затем проводятся обоснование и расчет сумм расходов по каждому коду экономической классификации. Основным документом для определения должностных окладов медицинских работников являются тарификационные списки, которые вместе со штатным расписанием составляются одновременно со сметой по каждой должности всех структурных подразделений и учреждения в целом. Коммерциализация здравоохранения, выражающаяся в увеличении объема ратных медицинских услуг, внедрении различных организационно-правовых форм предпринимательства и развитии частной врачебной практики, предопределяет изменение экономического статуса медицинской организации. Теперь и пациент, и ЛПУ являются участниками рынка медицинских услуг. В этих условиях возрастает значение такого направления деятельности самостоятельно хозяйствующей услугопроизводящей организации, как бизнес-планирование. Бизнес-план лечебно-профилактического учреждения Бизнес-план — это четко структурированный документ, описывающий все основные аспекты деятельности медицинской организации с момента ее создания до вывода на проектную мощность; он включает разработку цели проекта, оценку фактических экономических показателей медицинской организации, анализ рынка и информацию о клиентах, определение конкурентной стратегии для достижения поставленных целей. Качественно составленный бизнес-план повышает шансы организации в получении финансовых средств от предполагаемого инвестора. Основной целью разработки бизнес-плана любого учреждения здравоохранения является планирование его деятельности на ближайший и отдаленный период в соответствии с потребностями населения в различных видах медицинской помощи и возможностями получения необходимых ресурсов. Бизнес-план помогает руководителю ЛПУ решить следующие задачи: •сформулировать долговременные и краткосрочные цели учреждения, стратегию и тактику их достижения; •определить конкретные направления деятельности учреждения на ближайший и отдаленный периоды; •выявить соответствие кадрового обеспечения, условий и мотивации труда работников ЛПУ предъявляемым требованиям для достижения поставленных целей; •определить содержание маркетинговых мероприятий по изучению рынка медицинских услуг, рекламе, ценообразованию и т.д.; •оценить финансовое положение фирмы и соответствие имеющихся финансовых и материальных ресурсов поставленным целям развития ЛПУ; •способствовать привлечению денежных средств и потенциальных партнеров, владеющих собственным капиталом или технологиями, в которых заинтересовано данное ЛПУ. Бизнес план может быть разработан руководством ЛПУ, консалтинговой организацией, либо наемной группой специалистов в области внутрифирменного планирования. Бизнес-план разрабатывается на 1-5 лет. Последовательность составления бизнес-плана:
- план производства; - план маркетинга; - организационный план; - финансовый план;
Качественно разработанный бизнес-план помогает ЛПУ развиваться, укреплять свои позиции на рынке медицинских услуг, прогнозировать свое экономическое движение на перспективу. Чтобы разработать эффективный план, необходимо проанализировать внешнюю среду и фактическое состояние медицинского учреждения. Внешняя среда: перспективы развития здравоохранения и рынка медицинских услуг, состояние конкуренции, потребители медицинских услуг, тенденции развития внешнего окружения, не подконтрольные медицинской организации, но оказывающие влияние на ее деятельность. Внутренняя среда: маркетинг, финансы, производственная деятельности человеческие ресурсы, административная деятельность. Анализ внешней среды позволяет оценить как опасности извне, которые могут затруднить деятельность ЛПУ, так и возможности, способные помои достижению намеченных целей. Анализ внутренней среды направлен на выявление сильных и слабых сторон медицинского учреждения, определение участков для совершенствования. Если медицинская организация решает вводить платные медицинские услуги или расширяет их перечень, составлению бизнес-плана должна предшествовать следующая работа по сбору информации: - изучаются источники и объемы финансирования; - определяются суммы недофинансирования по всем источникам; - изучается материально-техническая база учреждения; - проводится характеристика и оценка кадров по квалификации, возрасту. стажу; - анализируется оказываемая помощь по видам, качеству, своевременности и доступности; - определяются виды услуг, предлагаемых населению за плату; - изучается спрос населения; - определяется план по объему деятельности; - определяется ожидаемый доход. Структура бизнес-плана должна в обязательном порядке включать описание ЛПУ и его потенциала, оценку внутренней и внешней среды, конкретные данные о перспективах развития учреждения. Оформление титульного листа должно предусматривать название бизнес-плана с точным наименованием ЛПУ, информацию об авторах проекта и дате его составления. Оглавление бизнес-плана, размещенное на второй странице должно отражать его структуру. СТРУКТУРА БИЗНЕС-ПЛАНА Раздел первый. Краткий обзор или резюме проекта. Этот раздел является сводным и представляет собой краткое изложение плана с подчеркиванием реальных достоинств организации здравоохранения для потенциальных инвесторов. Резюме уточняется по мере разработки плана и оформляется после составления бизнес-плана в целом. В этом разделе представлены: цель проекта; краткое описание медицинских услуг, которые предполагается оказывать в рамках проекта; способы достижения поставленных целей, сроки осуществления проекта; затраты, связанные с его реализацией, ожидаемая эффективность; перспективы для инвестора. Показатели в резюме должны быть обобщенными: объем оказываемых медицинских услуг, выручка, собственные и заемные средства, прибыль, рентабельность. Раздел второй. Характеристика медицинских услуг. В этом разделе следует подробно описать виды медицинских услуг, которые будут предлагаться потребителю. Необходимо показать, в чем привлекательность этих услуг и их уникальность для потенциальных потребителей. Если медицинская организация имеет патенты, авторские права и другие объекты интеллектуальной собственности, целесообразно сделать ссылку на эти сведения. В приложении к бизнес-плану можно привести отзывы экспертов или потребителей, которые уже знакомы с медицинскими услугами данной организации. Раздел третий. Анализ положения дел в отрасли. Цель раздела — показать тенденции развития здравоохранения и место данной медицинской организации в отрасли. Для определения своей рыночной стратегии ЛПУ должна проанализировать, к какому типу рыночных структур она более приближена: чистой конкуренции, монополистической конкуренции, монополии или олигополии. В этом разделе приводятся подробные сведения о круге потребителей медицинских услуг. Следует определить, каковы возрастной, социальный состав потребителей и их реакция на возможные изменения цен на медицинские услуги. Если бизнес-план составляется для уже функционирующей медицинской организации, целесообразно собрать следующую информацию: контингент пациентов в настоящий момент и в перспективе; потребности пациентов; мотивы обращения пациентов в данную медицинскую организацию. Раздел четвертый. Оценка конкурентов и выбор конкурентной стратегии. В этом разделе необходимо дать реалистичную оценку состояния конкуренции, своих сильных и слабых сторон по сравнению с другими медицинскими организациями. К факторам устойчивой конкурентоспособности относятся такие, как более низкие издержки, специализация ЛПУ, лидерство в качестве оказываемых услуг, географическая (территориальная) доступность. Выбор наиболее подходящей для медицинской организации стратегии конкуренции зависит от того, какими возможностями она располагает. Так, если у организации устаревшее оборудование, не слишком высокая заработная плата и другие затраты на производство медицинских услуг, можно принять на вооружение стратегию низких издержек. Если у организации современное оборудование, достаточно дорогостоящие сырье и материалы, работники обладают высокой квалификацией, имеется уникальная технология лечебного процесса, можно попытаться достичь конкурентоспособности за счет оказания уникальных медицинских услуг или столь высокого качества, что это оправдает в глазах потребителей немалую их себестоимость. Раздел пятый. План производства медицинских услуг. В этом разделе следует указать потребность медицинской организации в помещении, оборудовании и трудовых ресурсах, необходимых для оказания услуг. | В пункте о трудовых ресурсах — перечислить квалификационные требования к специалистам организации (профиль, образование, опыт, оплата труда). Потребность медицинской организации в материальной базе характеризуется следующими показателями: - здания, в том числе лечебно-профилактические; - машины и оборудование, в том числе измерительные приборы, регулирующие устройства, лабораторное оборудование, вычислительная техника, медицинское оборудование; - транспортные средства; - инструменты, производственный и хозяйственный инвентарь; - прочие основные средства. Раздел шестой. План маркетинга. Основные пункты этого раздела: ценообразование, система продвижения медицинских услуг на рынок, стратегия рыночного роста. Процесс формирования медицинской организацией рыночных цен на свои услуги включает следующие этапы: постановку задач ценообразования; определение спроса; оценку издержек; проведение анализа цен и услуг конкурентов; выбор метода установления цен; определение окончательной цены и правил ее будущих изменений; учет мер государственного регулирования цен. Организация выбирает систему ценообразования, указывая, какой подход использует. Предлагается система скидок. Проводится сравнение с существующим уровнем цен. Разрабатывается система продвижения медицинских услуг на рынок с указанием примерного объема затрат. Указываются способы организации рекламы. Раздел седьмой. Управление и права собственности. Содержание этого раздела во многом зависит от организационно-правовой формы медицинского учреждения. Для коммерческих организаций указываются условия создания и партнерства. Целесообразно указать формы отношений с местной администрацией, вышестоящими органами здравоохранения, следует привести аргументы, показывающие заинтересованность этих инстанций в проекте. Раздел восьмой. Финансовый план. Данный раздел содержит финансовые показатели, подкрепляющие информацию, содержащуюся в других разделах. Этот раздел является основным с точки зрения эффективности проекта и сроков возврата заемных средств. Основные показатели раздела: потребность в финансовых средствах, финансовые данные на перспективу, финансовые данные за прошлые периоды. В этом же разделе показывается полная структура затрат хозяйствующего субъекта с выделением условно-постоянных и условно-переменных издержек. Анализ затрат позволяет определить такой важный показатель эффективности работы медицинской организации, как норма безубыточности, или порог рентабельности. Наряду с показателем безубыточности, в разделе должны быть представлены прогноз объемов реализации медицинских услуг; баланс денежных поступлений и расходов; график прибыльности. Раздел девятый. Оценка и страхование риска. Необходимо оценить степень риска предлагаемого проекта. Риски могут быть нескольких видов — финансово-экономические, технические, социальные и др. К группе финансово-экономических рисков относятся: неустойчивость спроса, появление альтернативных услуг, снижение цен конкурентами, увеличение производства медицинских услуг у конкурентов, рост налогов, платежеспособность потребителей, рост цен на сырье и материалы, недостаток оборотных средств. К социальным рискам относятся: трудности с набором квалифицированной рабочей силы, отношение местных властей, недостаточный уровень зарплаты, квалификация кадров. Наиболее существенными в группе технических рисков считаются изношенность оборудования, нестабильность качества сырья. Цель последнего раздела бизнес-плана — показать инвесторам, что риски оценены всесторонне и объективно и медицинская организация определила пути их преодоления. Бизнес-план в современных условиях по сути дела является практически обязательным компонентом плановой деятельности ЛПУ, в нем описываются все основные аспекты лечебно-производственного процесса. Структура бизнес-плана должна в обязательном порядке включать описание ЛПУ и его потенциала, оценку внутренней и внешней среды, конкретные данные о перспективах развития учреждения. Оформление титульного листа должно предусматривать название бизнес-плана с точным наименованием ЛПУ, информацию об авторах проекта и дате его составления. Оглавление бизнес-плана, размещенное на второй странице должно отражать его структуру. Примерная схема разработки бизнес-плана организации здравоохранения 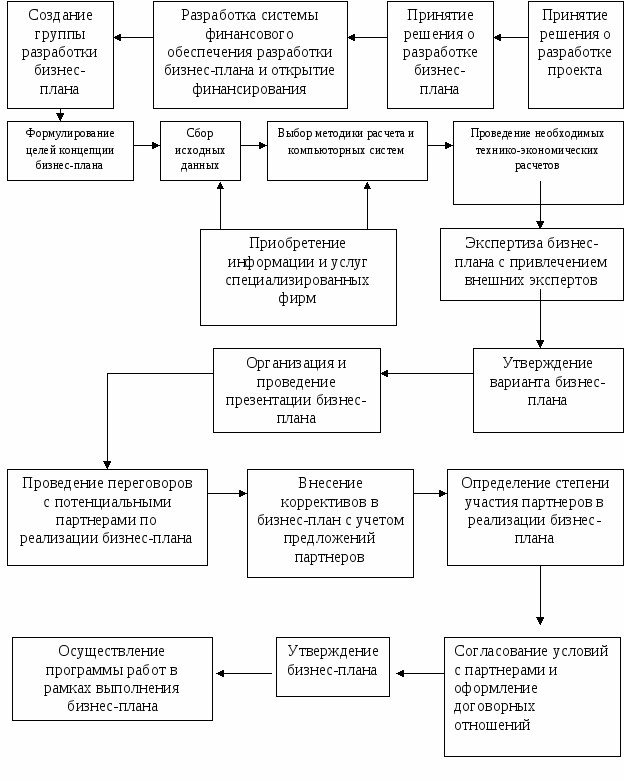 Виды планов: По методам:
По времени:
По направленности:
По уровню:
 Б И З Н Е С – П Л А Н Структура:
Список использованной литературы:
|
