Лекция 3 патан. Лекция Открыто
 Скачать 0.86 Mb. Скачать 0.86 Mb.
|
|
Лекция 3. Открыто: Понедельник, 19 сентября 2022, 18:00 Закрывается: Вторник, 20 сентября 2022, 23:58 Готово: Просмотреть Надо сделать: Пройти лекцию до конца Расстройства кровообращения. Общие расстройства кровообращения, классификация. Общее артериальное полнокровие, общее венозное полнокровие, общее острое малокровие, общее хроническое малокровие, сгущение и разжижение крови. Шок. К настоящему времени Вы заработали баллов: 0 из 0 возможных. Блок 1 Расстройства кровообращения По распространенности и локализации процесса нарушения кровообращения делят на общие и местные: Ø Общие расстройства возникают во всем организме, всей системе кровообращения и связаны с нарушениями деятельности сердца либо изменениями объема и физико-химических свойств крови. Ø Местные нарушения крово- и лимфообращения обусловлены структурно-функциональными повреждениями сосудистого русла на каком-либо из его участков – в одном органе, части органа или части тела. Деление расстройств кровообращения на общие и местные является условным и его надо понимать в аспекте диалектического единства местного и общего. Например, снижение артериального давления в аорте при общем остром малокровии приводит к понижению кровоснабжения коркового вещества почек, что активирует ренин-ангиотензиновую систему и в свою очередь вызывает повышение давления в той же аорте. В большинстве случаев местные расстройства кровообращения являются следствием общих нарушений кровообращения. Так, при общем венозном полнокровии нередко развивается тромбоз вен нижних конечностей. В свою очередь, местные нарушения кровообращения могут быть причиной общих нарушений. Инфаркт миокарда служит причиной сердечной недостаточности, морфологический субстрат которой представляет общее венозное полнокровие. Кровотечение как местный процесс может быть причиной общего острого малокровия. Таких примеров можно привести много. Нет ни одного общепатологического процесса, при котором нарушения кровообращения не был бы либо следствием, либо его результатом, либо поддерживали и обеспечивали этот процесс. Практически все известные заболевания сопровождаются расстройствами кровотока различной степени выраженности. Все вышеперечисленное и определяет актуальность данной темы, поскольку полученные знания необходимы для овладения всеми клиническими дисциплинами. ОБЩИЕ НАРУШЕНИЯ КРОВООБРАЩЕНИЯ I.ОБЩЕЕ АРТЕРИАЛЬНОЕ ПОЛНОКРОВИЕ (hyperaemia universalis arteriosa). Общее артериальное полнокровие, или артериальная гиперемия – это такое ОРК, при котором происходит увеличение числа форменных элементов крови (эритроцитов), иногда сочетающееся с увеличением объема циркулирующей крови. Причины: процесс встречается относительно редко: - при подъеме на высоту (у альпинистов), - у жителей горных мест, - у лиц с патологией легких, - у новорожденных после перевязки пуповины. Клинически отмечается покраснение кожных покровов и слизистых, повышение артериального давления. В практике наибольшее значение имеет общее артериальное полнокровие при болезни Ваккеза (истинная полицитемия, относится к истинным опухолям кроветворной ткани) – заболевании, при котором имеет место истинная гиперпродукция эритроцитов. Значение: повышенное а/д→повышение нагрузки на сердце→стазы, тромбозы, инфаркты. II.ОБЩЕЕ ВЕНОЗНОЕ ПОЛНОКРОВИЕ (hyperaemia universalis venosa). Один из самых частых типов общих нарушений кровообращения, является клинико-морфологическим проявлением сердечной или легочно-сердечной недостаточности. Патофизиологическая и патоморфологическая сущность. Общее венозное полнокровие – такое ОРК, при котором происходит перераспределение объема крови в общем круге кровообращения с накоплением ее в венозной части большого круга кровообращения (полых венах, а иногда и в сосудах легких) и уменьшением в артериальной части. Этиология: в механизме развития (то есть в патогенезе) общего венозного полнокровия играют роль следующие три основных фактора: 1. Болезни и нарушение деятельности сердца, обозначаемое как сердечная недостаточность (сердце не перекачивает кровь из вен в артерии): дистрофия миокарда, приобретенные и врожденные пороки сердца; воспалительные заболевания сердца (перикардиты, миокардиты, эндокардиты); кардиосклероз различной этиологии (атеросклеротический, постинфарктный и др.); инфаркт миокарда, кардиомиопатии. 2. Легочные заболевания, сопровождающиеся уменьшением объема сосудов малого круга кровообращения: эмфизема легких; хроническая неспецифическая пневмония; пневмосклероз различной этиологии; пневмокониозы (пылевые заболевания легких); хронический tbc, эмфизема. 3. Повреждения и болезни грудной клетки, плевры и диафрагмы, сопровождающиеся нарушением присасывающей функции грудной клетки: плевриты (в том числе адгезивный); пневмоторакс; деформации грудной клетки и позвоночника; болезни диафрагмы; межрёберная невралгия, переломы рёбер. Общее венозное полнокровие может быть по клиническому течению острым и хроническим. Острое общее венозное полнокровие является проявлением синдрома острой сердечной недостаточности и гипоксии (асфиксии). Причиной его могут быть: Ø инфаркт миокарда; Ø острый миокардит; Ø острый экссудативный плеврит с избыточным накоплением плеврального выпота, сдавливающего легкие; Ø высокое стояние диафрагмы (при перитоните), ограничивающее дыхание; Ø тромбоэмболия легочной артерии; Ø пневмоторакс; Ø все виды асфиксии. В результате гипоксии повреждается гистогематический барьер и резко повышается проницаемость капилляров. В тканях наблюдаются венозный застой, плазматическое пропитывание (плазморрагия), отек, стазы в капиллярах и множественные диапедезные кровоизлияния. В паренхиматозных органах появляются дистрофические и некротические изменения. Наиболее характерные морфологические изменения при остром общем венозном полнокровии развиваются в легких и в печени. Причиной венозного полнокровия легких является левожелудочковая сердечная недостаточность. Острое венозное полнокровие вызывает расширение альвеолярных капилляров, которое клинически сопровождается транссудацией жидкости в альвеолы (отёк легких). Также могут возникнуть внутриальвеолярные кровоизлияния. На аутопсии с поверхности разреза легких стекает в большом количестве розовато-красноватая, мелко- и крупнопенистая жидкость. Правожелудочковая сердечная недостаточность вызывает застой в большом круге кровообращения. При этом в печени наблюдается расширение центральных печеночных вен и застой в синусоидах в центральной части печеночной дольки. Эти застойные красные центральные области чередуются с нормальной более бледной тканью в периферических зонах и создают своеобразный рисунок, напоминающий мускатный орех (так называемая «мускатная печень»). В печени, в связи с особенностями архитектоники печеночной дольки и ее кровообращения, при остром венозном полнокровии появляются центролобулярные кровоизлияния и некрозы. Хроническое общее венозное полнокровие развивается при синдроме хронической сердечной (сердечнососудистой) или легочно-сердечной недостаточности. Клинико-морфологические проявления хронического общего венозного полнокровия. 1. Цианоз (синюха) – при внешнем осмотре больного, как с острым, так и с хроническим общим венозным полнокровием, обращает на себя внимание синюшная окраска кожи, поскольку вены кожи и подкожной клетчатки расширены и переполнены кровью (венозной) → через полупрозрачный слой эпидермиса темно-красный цвет венозной крови приобретает синюшный оттенок. У человека самый большой объем крови депонируется в подкожной клетчатке и венах нижних конечностей. Кожа, особенно нижних конечностей, становится холодной, синюха или цианоз хорошо заметны на лице в области носа, мочек ушей, губ, а также на руках и ногах: в области ногтевого ложа, кончиков пальцев. Синюха выступающих частей тела называется акроцианоз. Серозные, мозговые оболочки и слизистые синюшные. 2. Отёк (oedema) – накопление жидкости в дерме, подкожной клетчатке и серозных полостях (↑гидростатического давления и гипоксия→дистрофия и увеличение проницаемости сосудов→выход жидкой части крови). Отёчная жидкость называется транссудат (транссудация – просачивание): прозрачная, соломенно-жёлтая, содержит небольшое количество электролитов, менее 2% белка и единичные форменные элементы крови и лимфы. В серозных полостях находят избыточное скопление жидкости, называемое полостными отеками или водянкой полостей. Водянка брюшной полости носит название асцит. Водянка плевральных полостей – гидроторакс, водянка полости околосердечной сорочки – гидроперикардиум. Отёк подкожной жировой клетчатки всего тела в сочетании с водянкой полостей называется анасарка. 3. Снижение температуры тела – гипоксия, замедление окислительных процессов. 4. Органы и ткани при венозном полнокровии – увеличиваются в объеме, становятся синюшными вследствие повышенного содержания восстановленного гемоглобина и плотными из-за сопутствующего нарушения лимфообращения и отёка, а позже – из-за разрастания соединительной ткани, края скруглены. Особый вид при общем венозном полнокровии имеют печень и лёгкие: Ø Печень плотная, ее края закруглены, поверхность разреза пестрая, серо-желтая с темно-красным крапом («мускатная печень»). Механизм: развивающийся венозный застой в нижней полой вене распространяется соответственно вначале на печеночные вены, затем на собирательные и центральные вены и частично – на синусоиды печеночной дольки. Дальше расширение не наблюдается, поскольку во впадающих в синусоиды капиллярных разветвлениях печеночной артерии давление всегда выше, чем в синусоидах. Полнокровные центральные отделы долек видны не только микроскопически, но и макроскопически. Центральные отделы дольки на разрезе печени выглядят темно-красными («мускатная печень»). На периферии долек клетки печени находятся в состоянии дистрофии, нередко жировой, чем объясняется серо-желтый цвет печеночной ткани (такую печень раньше называли «жиро-мускатная печень»). По мере нарастания венозного полнокровия в центре долек появляются кровоизлияния, гепатоциты здесь подвергаются, помимо дистрофии, некрозу и атрофии. Гепатоциты периферии долек компенсаторно гипертрофируются. Длительное кислородное голодание при венозной гиперемии ведет к огрубению и разрастанию соединительной ткани в органе и формированию прогрессирующего застойного фиброза (склероза) печени. Этот мускатный склероз называют еще сердечным, поскольку он обычно встречается при хронической сердечной недостаточности. Ø В лёгких – бурое уплотнение (индурация) легких. Это результат хронической недостаточной работы левого желудочка сердца. Наблюдаемая при венозном застое гипоксия, повышенное давление внутри сосудов ведут к нарушению проницаемости капилляров и венул. Эритроциты, наряду с плазмой, выходят в просвет альвеол и в межальвеолярные перегородки, то есть наблюдаются множественные диапедезные кровоизлияния. В альвеолах и межальвеолярных перегородках эритроциты распадаются и их обломки захватываются макрофагами. Эти загруженные гемосидерином клетки – сидеробласты и сидерофаги – придают легким бурую окраску. Их называют клетками «сердечных пороков». Название их обусловлено тем, что застой в легких чаще всего наблюдается при митральном пороке. Кроме того, в легких вследствие гипоксии в межальвеолярных перегородках разрастается соединительная ткань. 5. Во всех внутренних органах при венозном застое в результате кислородного голодания происходит огрубение, уплотнение коллагеновых волокон стромы и развивается явление, которое принято называть застойным уплотнением или цианотической индурацией органа. Например, цианотическая индурация селезенки, цианотическая индурация почек. Исход. Общее венозное полнокровие – это процесс обратимый, при условии, что причина его вовремя устранена (до того, как в органах разовьются необратимые дистрофические, атрофические и склеротические процессы). Длительно поддерживаемое состояние тканевой гипоксии при хроническом общем венозном полнокровии приводит к тяжелым, нередко необратимым, изменениям органов и тканей. Помимо плазморрагии, отека, стаза, кровоизлияний, дистрофии и некроза в органах развиваются атрофические и склеротические изменения. Склеротические изменения, то есть разрастание соединительной ткани, связаны с тем, что хроническая гипоксия стимулирует синтез коллагена фибробластами. Паренхима органа атрофируется и замещается соединительной тканью, развивается застойное уплотнение (индурация) органов и тканей. Значение. Общее венозное полнокровие безусловно имеет отрицательное значение, потому что функция органов в условиях длительного кислородного голодания снижается. Это всегда показатель ослабления работы сердца. Больные умирают от сердечной недостаточности. а) 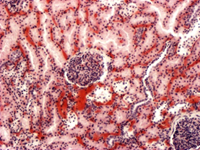 б) б)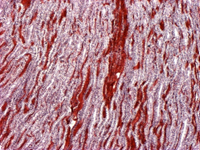 Цианотическая индурация почек. а) и б) а) 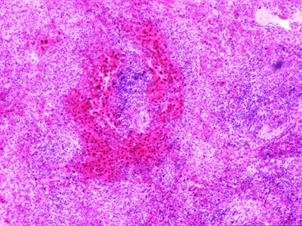 б) б)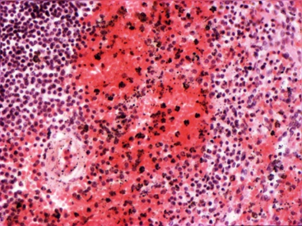 Цианотическая индурация селезенки. а) ×40, б) ×150 Блок 2. I. ОБЩЕЕ МАЛОКРОВИЕ (anaemia universalis) В зависимости от этиологии и патогенеза различают: общее острое малокровие и общее хроническое малокровие. 1. ОБЩЕЕ ОСТРОЕ МАЛОКРОВИЕ (anaemia universalis acuta) развивается при быстрой большой потере крови, то есть это такое ОРК, при котором происходит уменьшение объема циркулирующей крови (ОЦК) в общем круге кровообращения за короткий промежуток времени. Причины общего острого малокровия: o разнообразные травмы с повреждением органов, тканей и сосудов (бытовые, производственные, военные, дорожные катастрофы); o самопроизвольный разрыв крупного, патологически измененного сосуда или сердца (разрыв аневризмы аорты при сифилисе, атеросклерозе); o разрыв патологически измененного органа (разрыв фаллопиевой трубы при внематочной беременности, гипотоническое послеродовое кровотечение, разрыв инфекционной селезенки при малярии, возвратном тифе, массивная кровопотеря при туберкулезе легких, язве желудка, раке различной локализации). Клинические проявления общего острого малокровия: бледность кожных покровов и слизистых оболочек, головокружение, нередко обморочное состояние или потеря сознания, частый слабый пульс, низкое кровяное давление. Больные нередко погибают от острого малокровия (гиповолемического шока). Патоморфологические проявления общего острого малокровия: при вскрытии трупа умершего от острого общего малокровия обращает на себя внимание резкая бледность кожных покровов, видимых слизистых, серозных оболочек, ткани внутренних органов. Полости сердца и крупные сосуды пусты, селезенка маленькая, морщинистая. Довольно характерный признак этого процесса – точечные и пятнистые кровоизлияния под эндокардом левого желудочка сердца (пятна Минакова). Микро: ишемия, некроз, м.б. очаговые кровоизлияния. Исход зависит от двух обстоятельств: от количества утраченной крови и от темпа кровопотери – как быстро произошла кровопотеря. Значение. главная опасность общего острого малокровия состоит в нарушении гемодинамики: м.б. снижение наполнения и рефлекторная остановка сердца. Мероприятия врача должны быть направлены на восстановление объема крови. В принципе это процесс обратимый, если человек потерял не очень много крови и не очень быстро (или если достаточно быстро и в необходимом объеме восполнена кровопотеря путем струйного переливания крови и кровезаменителей). Вступают в действие компенсаторные механизмы: кровь из кровяных депо выбрасывается в периферические сосуды. Изменяется тонус сосудов – сосудистая стенка сокращается. И благодаря этим двум обстоятельствам организм сохраняет АД крови, совместимое с жизнью (смерть от острого малокровия). С течением времени начинают активно работать кроветворные органы и восполняется не только объем крови, но и клетки крови. Если кровопотеря развивается быстро, компенсаторные механизмы не успевают включиться, резко снижается АД и давление крови на стенки сердца, нет раздражения рецепторов и наступает рефлекторная остановка сердца (смерть от острого кровотечения). 2. ОБЩЕЕ ХРОНИЧЕСКОЕ МАЛОКРОВИЕ (anaemia universalis chronica) – это такое РОК, при котором происходит уменьшение количества эритроцитов и/или содержания гемоглобина в объемной единице крови. Общий объем циркулирующей крови в организме не изменяется. В патогенезе имеют значение два фактора: нарушение функции органов кроветворения и усиленный гемолиз эритроцитов. Причины общего хронического малокровия: o заболевания самих кроветворных органов (гемобластозы, анемии); o хронические инфекционные заболевания (туберкулез, сифилис); o хронические паразитарные заболевания (глистные инвазии); o экзогенные интоксикации (отравление свинцом, мышьяком и его препаратами, бензолом, угарным газом и др.); o эндогенные интоксикации (отравление продуктами азотистого обмена – при болезнях почек, желчными кислотами при механической желтухе, эндогенными токсинами при злокачественных опухолях и др.); o голодание (полное или частичное), авитаминоз; o маленькие, но часто повторяющиеся кровопотери (при язвенной болезни желудка и двенадцатиперстной кишки, туберкулезе легких, маточные и геморроидальные кровотечения). Клинические проявления: бледность, легкая утомляемость, слабость, пониженная работоспособность, головокружение, обморочные состояния. В анализах крови – снижение количества эритроцитов и уменьшение содержания гемоглобина. Патологоанатомические проявления: бледность кожных покровов, слизистых оболочек, внутренних органов. Дистрофические изменения паренхиматозных органов (особенно часто – жировая дистрофия). При усиленном гемолизе эритроцитов развивается общий гемосидероз. В результате гипоксии могут возникать диапедезные кровоизлияния. Исход и значение. В принципе процесс обратимый. Но если причина не устранена и процесс прогрессирует, он может привести к смерти. Смерть наступает вследствие необратимых нарушений обмена веществ, связанных с кислородным голоданием. СГУЩЕНИЕ КРОВИ (anhydraemia, inspisatio sanguinis) – это обеднение крови жидкой составной частью, то есть такое ОРК, при котором происходит уменьшение содержания в периферической крови воды и некоторых электролитов. В результате кровь сгущается, повышается её вязкость, изменяются реологические свойства крови, количество клеток на единицу объёма относительно увеличивается. Сгущение крови развивается при потере большого количества жидкости. Причины сгущения крови: упорные поносы и рвоты (холера, тяжёлые формы дизентерии, сальмонеллез); распространённые ожоги второй степени, когда масса жидкости уходит в ожоговые пузыри; отравления боевыми отравляющими веществами (БОВ) удушающего действия, когда у отравленных развивается тяжёлый химический ожог лёгких и в легочной ткани скапливается до 10 литров жидкости – токсический отёк легких; ятрогенная патология: неадекватно проведенный форсированный диурез при отравлениях для выведения с мочой токсических продуктов в тех случаях, когда эта терапия проводится бесконтрольно (без учёта соотношения объема поступающей и выводимой жидкости). Патологоанатомические проявления сгущения крови: кровь густая, вязкая, тёмная, в сосудах образуются тромбы. Особенно существенные изменения наблюдаются в микроциркуляторном русле с образованием мелких тромбов и сладж-феномена (склеивание эритроцитов в виде монетных столбиков, приклеивание их к стенке капилляра). Исход и значение. Процесс обратимый при устранении причины и, главное, при грамотном лечении состав крови может восстановиться – исход благоприятный. В других случаях сгущение крови сопровождается нарушением обменных процессов, повышается трение крови о стенки сосудов, увеличивается вязкость, а это затрудняет работу сердца и может привести к развитию острой сердечной недостаточности. Сгущение крови способствует развитию тромбоза. II.РАЗЖИЖЕНИЕ КРОВИ (hydraemia) – увеличение количества воды в периферической крови человека. Наблюдается редко при: болезнях почек, когда нарушается осмотическое, онкотическое давление, белковое равновесие – жидкость удерживается в крови; при быстром схождении отёков – гиперволемия; при возмещении ОЦК плазмой и кровезаменителями после кровопотери; в некоторых случаях реанимации и интенсивной терапии, если врачи с целью детоксикации и/или восстановления гемодинамических показателей вводят большое количество жидкости внутривенно. Наступает гипергидратация (много воды) и гиперволемия, то есть увеличение ОЦК. Одним из проявлений её является разжижение крови. Значение разжижения крови отрицательное. Оно может сопровождаться увеличением объема циркулирующей крови, что затрудняет работу сердца и может развиться сердечная недостаточность; иногда вводимая жидкость не удерживается в крови и тогда развивается отек легких, мозга, что может быть причиной смерти. ШОК – общая тяжёлая физиологическая реакция на сильный физический или эмоциональный раздражитель, характеризующаяся глубокими гемодинамическими расстройствами (уменьшением эффективного сердечного выброса, нарушением ауторегуляции микроциркуляции и перераспределением крови), приводящими к метаболическим и деструктивным изменениям внутренних органов. По этиологии выделяют: 1. гиповолемический – уменьшение ОЦК (кровотечение, дегидратация); 2. нейрогенный – обычный обморок, травматический (болевой) (м.б. из-за неадекватной анестезии); 3. септический – циркулирующий бактериальный эндотоксин (липополисахарид) связывается с CD14-рецепторами МФ → массивный выброс цитокинов, особенно TNF → изменение проницаемости сосудов, внутрисосудистое свертывание крови → некроз передней доли гипофиза (синдром Шихана), некроз и кровоизлияния в надпочечники (синдром Уотерхауса-Фредериксена) → резчайшее падение АД → кортикальные некрозы почек; 4. анафилактический – проявление гиперчувствительности немедленного I типа (реагинового при сенсибилизация организма); при повторном введении АГ: выработка IgE, р-ция АГ + АТ на поверхности базофилов крови и тканевых (у них есть рецепторыры к IgE) → выброс БАВ (гистамин, серотонин, брадикинины и лейкотриены) → слив крови в систему микроциркуляции, компенсаторная «катехоламиновая буря», но гистамином блокированы α- и β-рецепторы гладких мышц артериол → нет АД; 5. кардиогенный (в т.ч. аритмогенный) – нарушение сократительной способности миокарда → уменьшение сердечного выброса → падение АД. Морфология: жидкая кровь, полости сердца пусты, ДВС-синдром, геморрагический синдром, «шоковые» органы – шоковые почка, лёгкое, печень. При шоковой почке макроскопически корковый слой увеличен в объеме, бледный, отечный, в отличие от пирамид, имеющих буровато-красный оттенок в результате накопления гемоглобиногенного пигмента и резкого полнокровия юкстагломерулярной зоны вследствие шунтирования крови. Микроскопически выявляется малокровие коры, острый некроз эпителия извитых канальцев с разрывом базальных мембран канальцев и интерстициальный отек. В просвете канальцев видны белковые цилиндры, гемоглобиногенные пигменты, слущенные распадающиеся эпителиальные клетки. Эти повреждения носят сегментарный и фокальный характер, то есть поражается только отрезок канальца, например, дистальный и не все нефроны, а отдельные их группы. Структура клубочков почек, как правило, сохранена, за исключением тех случаев, когда развиваются симметричные кортикальные некрозы. Такая острая тубулярная нефропатия сопровождается развитием острой почечной недостаточности. Но при своевременной и интенсивной терапии возможен благоприятный исход вследствие регенерации разрушенного эпителия. В шоковом лёгком (респираторный дистресс-синдром [РДС]) определяются неравномерное кровенаполнение, явления ДВС-синдрома со сладжами эритроцитов и микротромбами, множественные мелкие некрозы, альвеолярный и интерстициальный отек, очаговые кровоизлияния, серозный и геморрагический альвеолит, формирование гиалиноподобных (фибриновых) мембран; при затянувшемся процессе разрешение всегда идет через очаговую пневмонию. В печени: гепатоциты теряют гликоген (светлые, оптически пустые, не воспринимают окраски на жир и гликоген), подвергаются гидропической дистрофии, возникает аноксический некроз в центральной области печеночной дольки (центролобулярные некрозы). Макроскопически на разрезе печень имеет вид желтой мраморной крошки. Изменения миокарда при шоке представлены дистрофическими изменениями кардиомиоцитов с исчезновением в их цитоплазме гликогена и появлением липидов, контрактурами миофибрилл. Возможно появление мелких очагов некроза, преимущественно под эндокардом. В желудке и кишечнике выявляется множество мелких кровоизлияний в слизистом слое в сочетании с изъязвлением – их называют «изъязвления стресса». Ишемический некроз кишечника имеет важное значение потому, что он часто усугубляется высвобождением бактериальных эндотоксинов (вследствие попадания микроорганизмов из кишечника в кровоток, где они разрушаются иммунной системой и системой комлемента), которые еще больше ухудшают состояние. Несмотря на своеобразие, описанные морфологические изменения во внутренних органах не являются абсолютно специфичными для шока. III. СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ КРОВИ (ДВС-синдром) – характеризуется распространенным образованием мелких тромбов (фибринных, эритроцитарных, гиалиновых) в микроциркуляторном русле всего организма в сочетании с несвертываемостью крови, приводящей к множественным массивным кровоизлияниям → тромбогеморрагический синдром. Это серьёзное и часто фатальное осложнение многочисленных болезней и требует ранней диагностики и лечения. В основе его лежит дискоординация функций свертывающей и противосвертывающей систем крови, ответственных за гемостаз. Причины: Ø Шок; Ø Сепсис; Ø Послеоперационные состояния; Ø Послеродовый период; Ø Злокачественные новообразования и др., когда повышается свёртываемость крови. Патогенез: диссеминированный тромбоз сопровождается расходованием факторов свертывания и тромбоцитов, возникает геморрагический синдром (кровь перестает свертываться из-за отсутствия факторов и активации плазминогена) → коагулопатия потребления. Многочисленные тромбы сосудов микроциркуляторного русла при ДВС-синдроме приводят к нарушению перфузии тканей с накоплением в них молочной кислоты и развитием их ишемии, а также к образованию микроинфарктов в большом количестве органов. Тромбы особенно часто встречаются в микрососудах лёгких, почек, печени, надпочечников, гипофиза, головного мозга, желудочно-кишечного тракта, кожи и сочетаются с множественными геморрагиями, дистрофией и некрозом органов и тканей (кортикальный некроз почек, некрозы и кровоизлияния в лёгких, головном мозге и др.). Необходимо знать, что в ряде случаев при аутопсии вследствие параллельного и преобладающего действия фибринолитической системы микротромбы могут не обнаруживаться (так называемый фибринолиз). Значение: развивается острая полиорганная недостаточность, которая служит причиной смерти больных. Прогноз определяется своевременностью диагностики и начала лечения, которое включает в себя введение гепарина для ингибирования формирования тромбов и введение тромбоцитов и плазмы для восстановления израсходованных факторов свертывания крови. Контроль уровней продуктов распада фибрина, фибриногена и количества тромбоцитов используется для постановки диагноза и контроля эффективности терапии. Дыхательная недостаточность Дыхательная недостаточность является результатом нарушения внешнего дыхания и снижения уровня оксигемоглобина в крови и представляет собой такое состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо последнее достигается за счет ненормальной работы аппарата внешнего дыхания, что приводит к снижению функциональных возможностей организма. Для выявления дыхательной недостаточности и определения ее степени врач должен оценить основные два симптома: 1) наличие и степень тахипное; 2) наличие и распространенность цианоза. Различают следующие степени дыхательной недостаточности (ДН): Дыхательная недостаточность I степени характеризуется тем, что в покое либо нет ее клинических проявлений, либо они выражены незначительно. Однако при легкой физической нагрузке появляются тахипноэ (10 – 25%), периоральный цианоз и тахикардия. Насыщение крови кислородом нормальное или может быть снижено до 90% (рО2 80–90 мм рт ст.), МОД увеличен, а МВЛ и резерв дыхания уменьшены при некотором увеличении основного обмена и дыхательного эквивалента. При дыхательной недостаточности II степени в покое отмечаются умеренное тахипноэ (25 – 50%), тахикардия, бледность кожи и периоральный цианоз, акроцианоз. Изменено соотношение между пульсом и дыханием за счет учащения последнего, имеется тенденция к повышению артериального давления и ацидозу (рН 7,3), МВЛ (МОД), предел дыхания уменьшается более чем на 50%. Кислородное насыщение крови составляет 70–90% (рО2 70–80 мм рт. ст.). При даче кислорода состояние больного улучшается. При дыхательной недостаточности III степени дыхание резко учащено (тахипноэ более 50%), наблюдается общий цианоз с землистым оттенком, липкий пот. Дыхание поверхностное, возможно наличие патологического дыхания (Биота, Куссмауля). Артериальное давление снижено, резерв дыхания падает до 0. Насыщение крови кислородом менее 70% (рО2 меньше 70 мм рт. ст.), отмечается метаболический ацидоз (рН меньше 6,3), возможна гиперкапния (рСО2 70–80 мм рт. ст.). Дыхательная недостаточность IV степени – гипоксемическая кома. Сознание потеряно; дыхание аритмичное, периодическое, поверхностное. Наблюдаются общий цианоз (акроцианоз), набухание шейных вен, гипотензия. Насыщение крови кислородом – 50% и ниже (рО2 менее 50 мм рт. ст.), рСО2 более 100 мм рт. ст., рН равен 7,15 и ниже. Ингаляция кислорода не всегда приносит облегчение, а иногда вызывает и ухудшение общего состояния. Дыхательная недостаточность чаще наблюдается у детей первого года жизни и особенно у новорожденных. Наиболее тяжелые ее степени отмечаются при синдроме дыхательных расстройств – дистресс-синдроме («дыхательное страдание»).  Возможные причины дыхательной недостаточности. 1. Дыхательная недостаточность может возникать при снижении рО2 во вдыхаемом воздухе – аноксемическая гипоксемия. В клинической практике это наблюдается при нарушении подачи кислорода в наркозных аппаратах или кювезах. Падение рО2 во вдыхаемом воздухе вызывает снижение насыщения крови кислородом в легочных капиллярах и, таким образом, возникает тканевая гипоксемия. В то же время артериовенозная разница содержания кислорода в этих случаях не изменяется по сравнению с нормой. В этих случаях быстрый лечебный эффект достигается при вдыхании кислорода. 2. При поражениях органов дыхания недостаточность может возникать вследствие поражения дыхательных мышц, нарушения прохождения воздуха по дыхательным путям (обструкция), нарушения диффузии кислорода через альвеолярно-капиллярную мембрану (альвеолярно-капиллярный блок), нарушения капиллярного кровотока вследствие перерастяжения альвеол (при эмфиземе, бронхиальной астме и др.). Обструкция дыхательных путей у детей возникает при аспирации инородных тел, сужении просвета бронхов и бронхиол вследствие гиперсекреции, отека слизистой оболочки при бронхиолите и бронхопневмонии, реже при бронхите, а также при стенозирующих ларингитах (крупе), деструктивных формах пневмонии. Рестриктивный (ограничительный) тип нарушения вентиляции возникает при ограничении способности легких к расширению и спадению. Этот вид характерен для пневмосклероза, массивного выпота при экссудативных плевритах, ограничения подвижности или поражения ребер (перелом, остеомиелит) или дыхательной мускулатуры (миопатия, парез и паралич межреберных нервов при полиомиелите). Нарушение диффузии через альвеолярно-капиллярную мембрану, т.е. альвеолярно-капиллярный блок, является одной из наиболее тяжелых форм дыхательной недостаточности. В результате различных бронхолегочных заболеваний толщина альвеолярно-капиллярного эпителия может увеличиваться в 10 раз или на поверхности альвеол может образовываться пленка, состоящая из гиалиноподобного вещества. В результате этого нарушается процесс диффузии кислорода. Эта форма дыхательной недостаточности у новорожденных наблюдается при некоторых формах респираторного дистресс–синдрома – синдрома гиалиновых мембран, при вирусных интерстициальных пневмониях, врожденных фиброзирующих пневмониях, гемосидерозах. 3. Дыхательная недостаточность может возникать и при нарушении транспорта газов кровью, что наблюдается при тяжелых формах анемии (особенно постгеморрагической), или при изменении структуры гемоглобина (мет– или карбоксигемоглобинемии). 4. При нарушениях кровообращения – так называемой застойной гипоксемии – происходит большее поглощение кислорода вследствие замедления кровотока в органах и тканях. 5. Особое место занимает так называемая тканевая гипоксия, которая объясняется поражением ферментных систем клеток, участвующих в утилизации диффундируемого из крови кислорода. Обычно это наблюдается при тяжелых инфекциях и отравлениях. У больных часто наблюдаются смешанные формы дыхательной недостаточности с различными механизмами ее возникновения. Уход за детьми с гипертермическим синдромом Наиболее часто гипертермический синдром у детей наблюдается при острых респираторных инфекциях. Поэтому целесообразно разместить информацию о доврачебной помощи и уходе за детьми с высокой температурой тела в этом разделе. Температура тела 37—38 °С называется субфебрильной, 38—38,9 °С — фебрильной, 39—40,5 °С — пиретической (от греч. pyretos — жар), выше 40,5 °С — гиперпиретической.  В развитии гипертермии различают три основных периода: постепенного повышения температуры тела, максимального ее повышения и снижения.  1. В периоде повышения температуры тела основным клиническим симптомом является ознобом, который сопровождается сократительным термогенезом и увеличением теплопродукции. Также могут быть головная боль, ухудшение общего состояния. В этот период ребенку холодно и мероприятия по уходу должны быть направлены на согревание ребенка. Его следует тщательно укрыть одеялом, к ногам приложить теплую грелку, напоить крепким чаем. В помещении, где находится ребенок, не должно быть сквозняков. 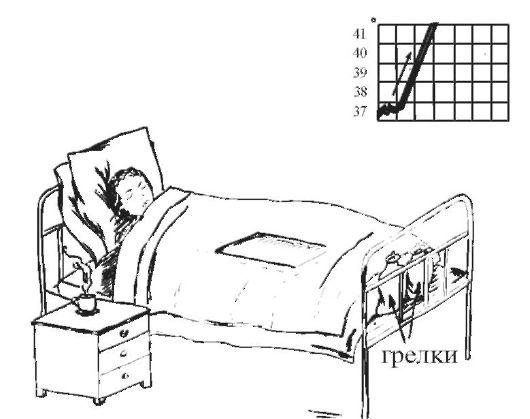 2. Период максимального повышения температуры тела характеризуется ухудшением общего состояния: появляется чувство жара, гиперемия кожи, ощущение тяжести в голове, резкая слабость, ломота во всем теле. Нередко отмечаются судороги (фебрильные). Возможны бред и галлюцинации. В это время ребенку жарко и мероприятия по доврачебной помощи и уходу должны быть направлены на увеличение теплоотдачи и уменьшение теплопродукции. 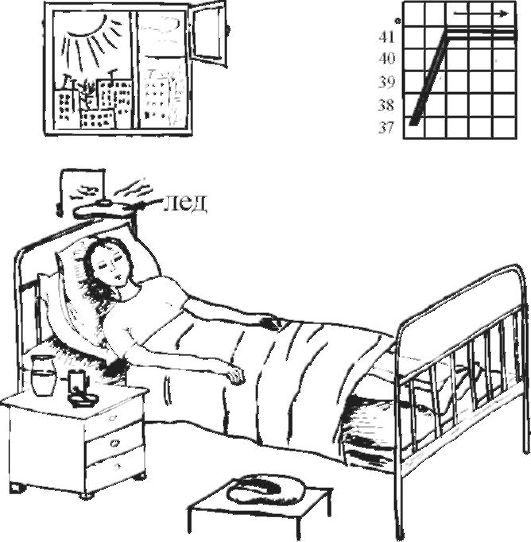 Увеличение теплоотдачи осуществляется физическими методами: ребенка раздеть; растереть кожу полуспиртовым раствором (водкой) до появления гиперемии кожи; приложить холод (пластиковые бутылки с холодной водой или льдом) на область крупных сосудов (через пеленку) – на подключичную, подмышечную, паховую области, область печени, верхняя треть передней поверхности бедра; компрессы на лоб, руки и ноги с использованием уксусной воды (1 столовая ложка уксуса на 1 литр воды); Уменьшение теплопродукции достагается за счет применения лекарственных препаратов (панадол, аспирин и др.). 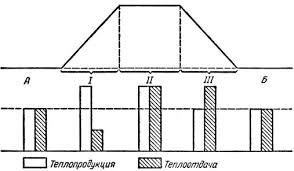 Ребенка в период максимального повышения температуры тела следует часто и обильно поить: давать жидкость в виде фруктовых соков, морсов, минеральных вод. При повышении температуры тела выше 37 °С на каждый градус требуется дополнительное введение жидкости из расчета по 10 мл на 1 кг массы тела. Пример. Ребенку 2 года, вес 15 кг. Температура тела 39 °С. На каждый градус выше 37 нужно давать: 15x10=150 мл жидкости. Если таких градусов 2 (39 – 37 = 2), следовательно, нужно дать: 150x2=300 мл жидкости дополнительно к суточной потребности. 3. Период снижения температуры тела может протекать критически либо литически. Быстрое падение температуры тела (с 40 до 36 °С) называют критическим. Одновременно происходит резкое снижение сосудистого тонуса и артериального давления. Пульс становится слабым, нитевидным. У ребенка развиваются слабость, обильное потоотделение, конечности становятся холодными на ощупь. Ребенку в это время холодно. Мероприятия по уходу направлены на согревание ребенка: к телу и конечностям прикладывают грелки, дают крепкий теплый чай. Ребенка необходимо переодеть в чистое и сухое белье, предварительно насухо вытерев тело, особенно складки. Если требуется, то меняют также постельное белье. Необходимо контролировать величину артериального давления. При гипотонии вводится кордиамин или кофеин. 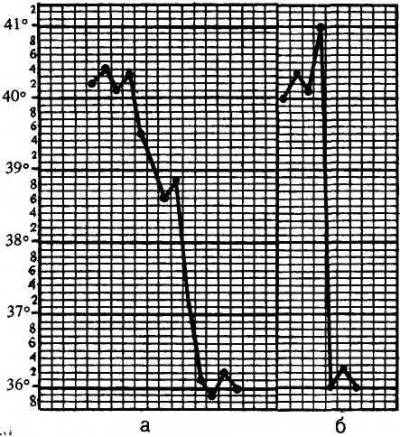 Литический (а) и критический (б) варианты снижения температуры тела Постепенное снижение температуры тела, называемое литическим, сопровождается небольшой испариной и умеренной слабостью. Ребенок спокойно засыпает. Специальных мероприятий по уходу не требуется. 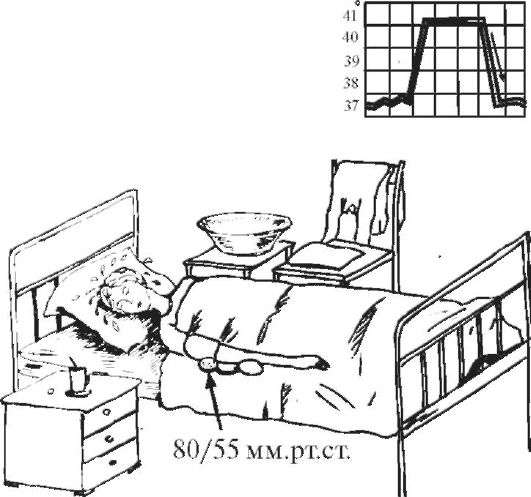 Температурящий ребенок нуждается в назначении соответствующей диеты. Учитывая снижение аппетита, кормить больного ребенка нужно чаще и дробными порциями, уменьшив в рационе количество белка животного происхождения. При уходе за температурящими больными тщательно следят за состоянием кожных покровов и слизистых оболочек, принимают меры для предупреждения пролежней. Начало формы Конец формы Начало формы Конец формы |
