Лэо в чс. Оснащение медицинской службы и доврачебной помощи в чс. Оформление документации при оказании медицинской помощи в условиях чс. Исз
 Скачать 2.54 Mb. Скачать 2.54 Mb.
|
|
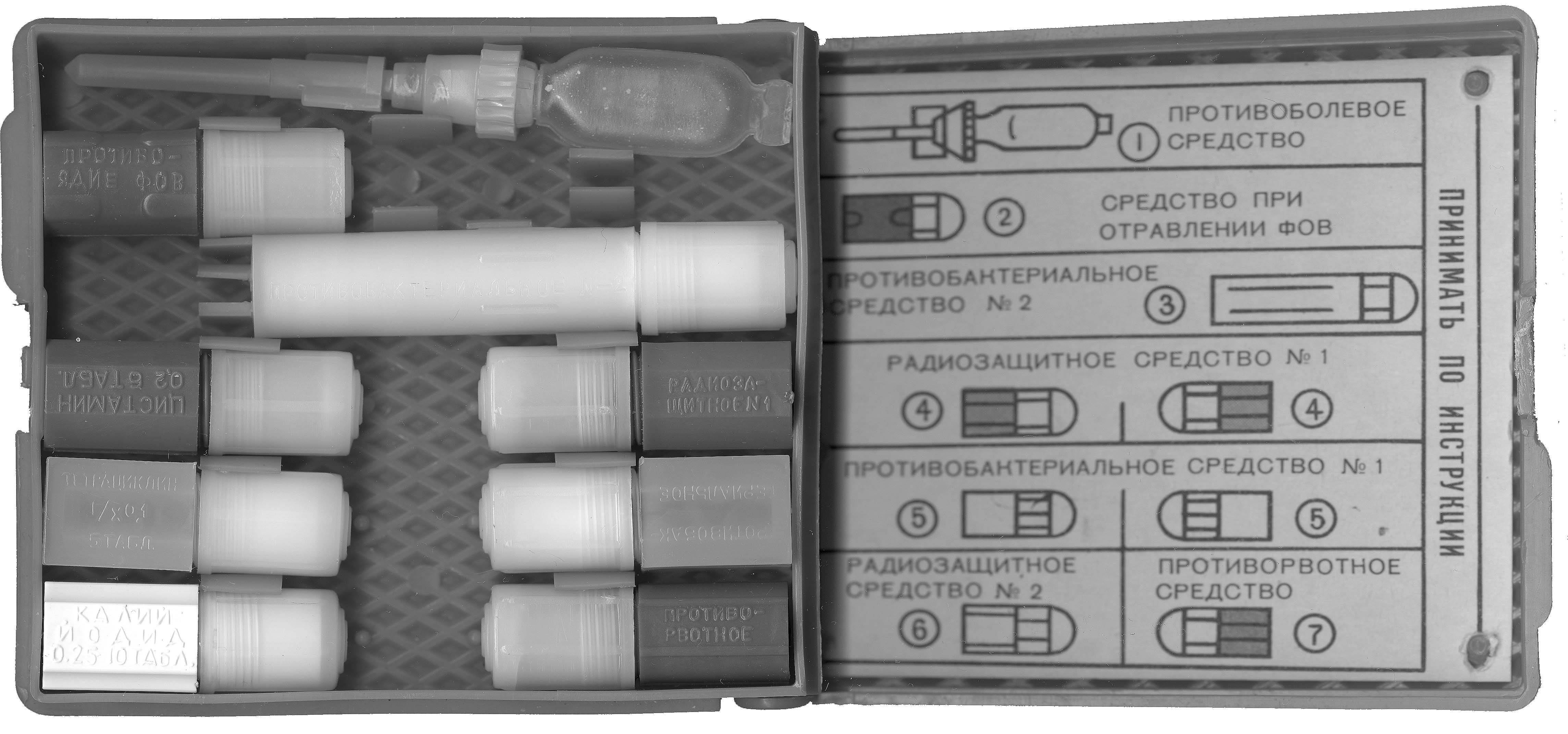
ЛЭО в ЧС. Оснащение медицинской службы и доврачебной помощи в ЧС. Оформление документации при оказании медицинской помощи в условиях ЧС. ИСЗ Для своевременного решения медицинских задач при ЧС существует система лечебно- эвакуационного обеспечения(ЛЭО) населения в ЧС. Основы лечебно-эвакуационного обеспечения пораженного населения в чрезвычайных ситуациях. Система лечебно-эвакуационного обеспечения населения в чрезвычайных ситуациях включает совокупность научно-обоснованных принципов организационно-практических мероприятий по оказанию пораженному населению медицинской помощи и лечению, связанных с его эвакуацией за пределы зоны (очага) катастрофы, и предназначенных для этого сил и средств службы медицины катастроф. На организацию системы ЛЭО влияют следующие основные условия: вид катастрофы, размеры очага поражения, количество пораженных, характер патологии, степень выхода из строя сил и средств здравоохранения в зоне катастрофы, состояние материально-технического оснащения СМК и уровень подготовки кадров, наличие на местности опасных поражающих факторов (РВ, АХОВ, пожаров) и др. Общим принципом лечебно-эвакуационного обеспечения в условиях ЧС является в основном двухэтапная система оказания медицинской помощи и лечения пораженных с их эвакуацией по назначению. Медицинские формирования и лечебные учреждения, развернутые на путях эвакуации пораженных их зоны (района) катастрофы и предназначенные для массового приема, медицинской сортировки, оказания медицинской помощи пораженным, подготовки их к эвакуации и лечения получили наименование "ЭТАПА МЕДИЦИНСКОЙ ЭВАКУАЦИИ". Первым этапом медицинской эвакуации, предназначенным преимущественно для оказания первой медицинской и первой врачебной помощи, являются сохранившиеся в зоне ЧС лечебные учреждения, пункты сбора пораженных, развернутые бригадами скорой помощи и врачебно-сестринскими бригадами, прибывшими в зону ЧС из близ расположенных лечебных учреждений. Вторым этапом медицинской эвакуации являются существующие и функционирующие вне зоны ЧС, а также дополнительно развернутые лечебные учреждения, предназначенные для оказания исчерпывающих видов медицинской помощи квалифицированной и специализированной и для лечения пораженных до окончательного исхода. Каждому этапу медицинской эвакуации устанавливается определенный объем медицинской помощи (перечень лечебно-профилактических мероприятий). Основными видами помощи в очаге или на его границе является 1-я медицинская, доврачебная и 1-я врачебная помощь. В зависимости от обстановки здесь же некоторым категориям пораженных могут выполняться элементы квалифицированной медицинской помощи. На 2-м этапе медицинской эвакуации обеспечивается оказание квалифицированной и специализированной медицинской помощи в полном объеме, лечение до окончательного исхода и реабилитации. Таким образом, в системе ЛЭО имеются следующие виды медицинской помощи: первая медицинская помощь, доврачебная помощь, первая врачебная помощь, квалифицированная медицинская помощь, специализированная медицинская помощь. Характерной особенностью оказания медицинской помощи пораженным является расчленение, рассредоточение (эшелонирование) ее оказания во времени и на местности по мере эвакуации пораженных из очага катастрофы в стационарные лечебные учреждения. Степень расчленения (эшелонирования) медицинской помощи различна в зависимости от медицинской обстановки в зоне катастрофы. Исходя из нее может изменяться и объем медицинской помощи - расширяться или суживаться. Однако всегда должны быть проведены мероприятия, направленные на спасение жизни пораженного и снижение (предупреждение) развития опасных осложнений. Каждый этап медицинской эвакуации имеет свои особенности в организации работы. Однако в его составе необходимо создавать условия для приема, размещения и мед. сортировки пораженных, помещения для оказания мед. помощи, временной изоляции, сан. обработки, временной или окончательной госпитализации, ожидания эвакуации и подразделения обслуживания. Для оказания 1-й медицинской и доврачебной помощи на месте, где получена травма или вблизи от него, а также отдельных мероприятий 1-й врачебной помощи, не требуется развертывания на местности функциональных отделений. Необходимость в организации 1-го этапа медицинской эвакуации обусловлена тем, что расстояние между районом бедствия и стационарными лечебными учреждениями может быть значительным. Определенная часть пораженных не выдержит длительную эвакуацию непосредственно из очага катастрофы после оказания им только 1-й медицинской помощи, полученной в очаге или на его границе. В службе экстренной медицинской помощи в ЧС объективно выявляются два направления в системе оказания мед. помощи пораженным и их лечения в экстремальных условиях: * когда оказание мед. помощи пораженным в полном объеме, возможно обеспечить силами объектового и местного территориального здравоохранения * когда для ликвидации мед. последствий крупной катастрофы необходимо выдвигать подвижные силы и средства из других районов и регионов. В связи с тем, что при двухэтапной системе ЛЭО населения в ЧС мед. помощь расчленяется, к ее оказанию предъявляются следующие два основных требования: преемственность в последовательно проводимых лечебно-профилактических мероприятиях и своевременность их выполнения. Преемственность в оказании мед. помощи и лечении обеспечивается: * наличием единства понимания происхождения и развития патологического процесса, а также единых, заранее регламентированных и обязательных для мед. персонала принципов оказания мед. помощи и лечения * наличием четкой документации, сопровождающей пораженного. Такой документацией являются: первичная медицинская карточка ГО (на военное время) и первичная медицинская карта пораженного (пострадавшего) в чрезвычайной ситуации (на мирное время), талон на госпитализацию, история болезни. Первичная медкарточка ГО (первичная медкарта пораженного в ЧС) оформляется на всех пораженных при оказании им 1-й врачебной помощи, если они подлежат дальнейшей эвакуации, а при их задержке для лечения свыше одних суток - используется как история болезни (или вкладывается в последнюю). При эвакуации пораженного эти документы следуют с ним. Своевременность в оказании мед. помощи достигается хорошей организацией розыска, выноса и вывоза (эвакуации) пораженных из очага на этапы мед. эвакуации, максимальным приближением 1-го этапа к районам возникновения потерь, правильной организацией работы и правильной организацией медицинской сортировки. Формирования и учреждения службы медицины катастроф и МСГО оснащаются медицинским санитарно – хозяйственным и специальным имуществом. КЛАССИФИКАЦИЯ ОСНАЩЕНИЯ СЛУЖБЫ МЕДИЦИНЫ КАТАСТРОФ В ЧС 1. Медицинское: - лекарственные вещества; - кровь; - перевязочные средства; - предметы ухода; - медицинские препараты; - дезинфицирующие аппараты, дезинфицирующие средства; - лабораторные предметы. 2.Санитарно – хозяйственное: - хозяйственная и больничная мебель; - спецодежда; - постельное и нательное белье; - производственное и кухонное оборудование; - столовая и другая посуда. 3. Специальное: - средства защиты; - приборы клинической и бактериологической разведки; - дозиметрические приборы; - средства связи и оповещения; - съемное оборудование для транспортных средств; - оснащение санитара. Укомплектование медицинским имуществом осуществляется в соответствии с табелями и штатами части, учреждения. В них перечисляются наименование и количество норм снабжения, в соответствии с которыми эти части обеспечиваются. Предметы, включенные в нормы снабжения, называются табельными, оснащение МС для оказания помощи в экстремальных условиях называется комплекто – табельным. С помощью комплектов в полевых условиях можно быстро оборудовать и подготовить к приему раненых соответствующее функциональное подразделение, а после окончания работ свернуть его и подготовить к перемещению. При развертывании медицинских подразделений и учреждений в полевых условиях используются различные палатки: унифицированные палатки санитарно – технические и санитарно – барачные, унифицированные зимние и летние, медицинские каркасные и лагерные, надувные комплексы (палатки). Медицинское оснащение личного состава Для оказания само – и взаимопомощи на месте катастрофы имеется следующее оснащение: 1 . Аптечка индивидуальная (АИ). 2 . Индивидуальный противохимический пакет (ИПП). 3 .Пантоцид (таблетки для обеззараживания воды). 4 . Пакет перевязочный индивидуальный (ППИ). Медицинское оснащение санитара и сандружины, санинструктора, фельдшера Санитара и сандружинницы: 1 . сумка санитара (входит АИ , ППИ ,ИПП,перевязочные средства стерильные , нож садовый , ножницы , бумага ,карандаш). 2 . лямка санитарная . 3 . лямка санитарная специальная . 4 . носилки санитарные – для сандружины. Санинструктора : 1 . сумка медицинская войсковая (СМВ). 2 . лямка санитарная. 3 . лямка санитарная специальная. 4 . шлем для раненых в голову (ШР). Фельдшера: 1 . комплект полевой фельдшерский (ПФ). 2 . ингалятор кислородный . 3 . комплект «перевязочные средства стерильные». 4 . аппарат для искусственного дыхания портативный ручной. 5 . комплект «Шины». 6 . носилки иммобилизующие вакуумные. На этапах медицинской эвакуации применяется также полевая медицинская техника: приборы ИВЛ, аппараты кислородной терапии и наркозная техника, светильник операционный, полевой автоклав. Полевая медицинская техника создана на принципах пневмоавтоматики, их конструкция обеспечивает высокую надежность и возможность эксплуатации в любых климатических условиях. Для выполнения в ограниченные сроки большого объема лечебно – эвакуационных,санитарно – гигиенических и противоэпидемических мероприятий военно – медицинская служба использует различную подвижную медицинскую и санитарную технику. К медицинской технике относится: - автоперевязочная - автолаборатория - стерилизационно – дистилляционная установка - виварий передвижений (передвижные здания) - рефрижератор медицинский - полевая фармацевтическая лаборатория и др. К санитарной технике относятся различные дезинфекционные душевые установки. Помимо подвижной медицинской техники и санитарной имеется санитарно – эвакуационная техника, которая применяется для эвакуации (вывоза)пострадавших.В зависимости от обстановки от обстановки состояния коммуникаций,климато – географических и других факторов могут использоваться малогаборитные транспортеры и санитарные автомобили, боевые машины,вертолёты, аэросани, вьючные животные, военно – санитарные поезда, авиация, речные, морские, океанские суда. МЕДИЦИНСКИМ ИМУЩЕСТВОМ формирования и учреждения службы МК оснащают медицинские учреждения – формирователи. Это больницы,клиники, специализированные медицинские центры,госпитали,поликлиники, станции скорой помощи, станции переливания крови, центры государственного санитарного надзора и другие медицинские учреждения, имеющие здания. САНИТАРНО – ХОЗЯЙСТВЕННЫМ ИМУЩЕСТВОМ формирования и учреждения службы МК обеспечивают учреждения различных ведомств по распоряжению органов местной власти. СПЕЦИАЛЬНОЕ ИМУЩЕСТВО формирования и учреждения службы МК приобретают у заводов – изготовителей, получают в организациях ГО по распоряжению МЧС. Формирования и учреждения службы МК для оказания медицинской помощи пораженным используют медицинское имущество неснижаемогозапаса, а также при необходимости имущество для текущей работы и длительного хранения. Учреждения здравоохранения приобретают медицинское имущество на предприятиях медицинской и фармацевтической промышленности , аптечных складах и базах , в аптечной сети в основном в виде разрозненной номенклатуры , затем собирают в наборы и комплекты в соответствии с табелем оснащения формирований и учреждений службы МК. НАБОР – ассортимент медицинского имущества, специально подобранный для проведения определенного вида медицинской помощи в единой укладке. КОМПЛЕКТ – ассортимент медицинского имущества, специально подобранный для проведения определенного объема и вида медицинской помощи, уложенный в специальную укладку. По назначению делятся на функциональные и специального назначения. УКЛАДКА – тара для хранения и транспортировки содержимого набора или комплекта, Должна быть удобна для транспортировки,портативна, пригодна для использования в качестве полевой мебели. МЕТОДЫ РОЗЫСКА ПОСТРАДАВШИХ В ОЧАГАХ КАТАСТРОФ: 1 . поисковые группы 2 -3 человека. 2 . санитарные «грабли». 3 . санитарные патрули 2-3 человека. 4 . поисковые санитарные собаки. 5. механизированные средства – сходящиеся или расходящиеся коробочки. СПОСОБЫ ПРИБЛИЖЕНИЯ К РАНЕНЫМ: 1 .переползание. 2 . короткие перебежки. 3 . приближение пригнувшись. 4 . на транспорте. СПОСОБЫ ОТТАСКИВАНИЯ РАНЕНЫХ: 1. на боку раненые в голову, верхние конечности, грудную клетку, заднюю поверхность туловища. 2. на спине раненые в живот,позвоночник, нижние конечности. СПОСОБЫ ВЫНОСА РАНЕНЫХ И БОЛЬНЫХ ИЗ ОЧАГОВ КАТАСТРОФ: 1. одним санитаром – носильщиком: А) на спине б)на руках в)на плече 2. Двумя санитарами – носильщиками: А)на «замке» Б)на руках между собой В)на руках перед собой Г)при помощи лямки, сложенной кольцом Д)на лямке, сложенной восьмеркой Е)на санитарных носилках. Анализ медицинских катастроф мирного времени позволяет сделать вывод о преимущественно хирургическом характере массовых поражений, что вызвало появление такого термина, как «массовый небоевой травматизм». К наиболее распространенным поражениям хирургического профиля относятся механические травмы, синдром длительного сдавления, переломыкостей, наружные кровотечения, ожоги. К наиболее часто встречающимся поражениям терапевтического профиля следует отнести радиационные поражения, острые отравления АХОВ при авариях на химических предприятиях, психоэмоциональные расстройства, массовые инфекционные заболевания, преждевременные роды у беременных женщин и т.п. Выявлен целый ряд факторов, от которых зависит качество и эффективность медицинской помощи пораженным вЧС, в частности : - величина очага поражения; - величина общих и санитарных потерь, тяжесть поражений учреждений, где имеется возможность оказания квалифицированной и специализированной помощи в полном объеме; - доступность пораженных для спасателей; - уровень специальной подготовки медицинского персонала и спасателей; - объем оказания медицинской помощи; - правильность проведения медицинской сортировки; -степень опасности поражающего фактора источника ЧС для спасателей, пораженных и медицинского персонала и т.д. К мероприятиям первой медицинской помощи в очаге поражения (зоне ЧС) относятся: 1. временная остановка наружного кровотечения; 2. наложение асептических повязок на раны и ожоговые поверхности, в том числе и окклюзионных повязок на раны грудной клетки при открытом пневмотораксе; 3. транспортная иммобилизация конечностей с помощью шин и подручных средств при переломах, обширныхранах,ожогах, повреждениях магистральных сосудов,суставах, при травматическом токсикозе; 4. простейшие противошоковые мероприятия с использованием противоболевых средств и путем устранения причин, обусловливающих возникновение шока (согревание пораженного, своевременная остановка кровотечения, иммобилизация переломов и др.); 5. простейшие мероприятия по реанимации, направленные на восстановление дыхания и сердечной деятельности путем проведения искусственной вентиляции легких и прямого массажа сердца; 6. в зоне радиоактивного заражения – профилактика радиационных поражений путем защиты органов дыхания и пищеварения от попадания в них РВ , своевременное проведение частичной санитарной обработки кожных покровов и слизистой оболочек и частичной дезактивации одежды, использования медицинских средств ; 7. в очаге химического поражения – надевание на пораженного противогаза ,введение антидота , удаление с открытых участков кожи АХОВ(ОВ) с помощью содержимого индивидуального противохимического пакет – (ИПП – 8А, профилактика попадания яда через кожные покровы с помощью ИПП – 10),вынос и вывоз из зоны заражения и др.; 8. в очаге эпидемических заболеваний (очаге биологического поражения) – выявление инфекционных больных, проведение экстренной профилактики. Принципы оказания ПМП пораженным в зоне ЧС 1.Оценка опасности окружающей обстановки. При оказании ПМП спасатель обязан соблюдать общие меры безопасности, личную и общественную гигиену, чтобы обеспечить собственную безопасность и безопасность для окружающих лиц. На первоначальную оперативную оценку обстановки следует уделять времени не более 30 секунд. В последующем, обстановка может уточняться, детализироваться. 2.Устранение действия поражающего фактора. 3.Опрос пораженного. Оценка общего состояния пораженного. Необходимо провести сортировку пораженных по срокам оказания ПМП. В первую очередь помощь оказывают тем, кто задыхается, у кого обильное кровотечение, проникающее ранение грудной клетки или живота, кто находится в бессознательном состоянии или шоке. 4.Оценка состояния пораженного – «диагностический» алгоритм помощи. Первая задача – оценка общего состояния, пораженного с определением степени тяжести повреждений, уточнением ведущего (главного) поражения для последующего выбора способов ПМП,исходя из сложившейся ситуации. Делать это следует быстро, времени на размышления нет.Если человек в сознании, следует спросить, когда, как и при каких обстоятельствах случилось несчастье, и что его беспокоит. Затем провести осмотр и определить повреждение. Признаки жизни (пульс, дыхание, реакция зрачков) являются доказательством того, что срочно оказанная помощь может спасти жизнь пораженного! 5.Выбор средств и способов для ПМП 6.Оказание неотложной помощи. 7.Подготовка к эвакуации в лечебно-профилактические учреждения и транспортировка пораженных. Медицинские средства индивидуальной защиты (МСИЗ) - это медицинские препараты, материалы и специальные средства, предназначенные для использования в ЧС с целью предупреждения поражения или снижения эффекта воздействия поражающих факторов и профилактики осложнений. Основными требованиями к МСИЗ населения и спасателей в ЧС являются: возможность их заблаговременного применения до начала воздействия поражающих факторов; простые методики применения и возможность хранения населением и спасателями; эффективность защитного действия; исключение неблагоприятных последствий применения населением и спасателями (в том числе и необоснованного); благоприятная экономическая характеристика (невысокая стоимость производства, достаточно продолжительные сроки хранения, возможность последующего использования в практике здравоохранения при освежении созданных запасов, возможность производства для полного обеспечения ими населения и спасателей). Классификация МСИЗПо своему предназначению МСИЗ подразделяются на: используемые при радиационных авариях; используемые при химических авариях и бытовых отравлениях различными токсичными веществами; применяемые для профилактики инфекционных заболеваний и ослабления поражающего воздействия на организм токсинов; обеспечивающие наиболее эффективное проведение частичной специальной обработки с целью удаления радиоактивных, химических веществ, бактериальных средств с кожных покровов человека. К табельным медицинским СИЗ относятся: аптечка индивидуальная АИ-2; универсальная аптечка бытовая для населения, проживающего на радиационно-опасных территориях; индивидуальные противохимические пакеты - ИПП-8,ИПП-10; пакет перевязочный медицинский - ППМ. Кроме индивидуальных, существуют следующие медицинские средства защиты: радиозащитные препараты, обезболивающие препараты, противобактериальные препараты, медицинские рецептуры от ОВ (АОХВ) перевязочные средства. К радиозащитным препаратам относятся: радиопротекторы (профилактические лекарственные средства, снижающие степень лучевого поражения (цистамин в АИ-2) комплексоны - препараты, ускоряющие выведение радиоактивных веществ из организма (ЭДТА, унитиол) адаптогены - препараты, повышающие общую сопротивляемость организма (элеутерококк, женьшень, китайский лимонник, дибазол) адсорбенты - вещества, способные захватывать на свою поверхность радиоактивные и другие вредные вещества и вместе с ними выводиться из организма (активированный уголь, адсобар, вакоцин) антигеморрагические средства (желатина, серотонин) и стимуляторы кровотворения (лейкоцетин, лейкоген, пентоксил). Препараты данной группы применяются только при оказании врачебной помощи и лечении в стационаре стимуляторы ЦНС (индопан, бемегрид, сиднокарб) - применяются при оказании врачебной помощи и лечении в стационаре. Защита от бактериальных (биологических) средств поражения складывается из двух направлений: общая экстренная профилактика (антибиотикопрофилактика) специальная экстренная профилактика инфекционных заболеваний (иммунизация) бактерийными препаратами (вакцины, анатоксины). Медицинские средства защиты от АОХВ и ОВ представлены антидотами (противоядиями) - препаратами, являющимися физиологическими антогонистами ядов.К ним относятся: афин, атропин, будаксим, тарен - против ФОВ и ФОС; амилнитрит (пропилнитрит), антициан, хромосмон, тиосульфат натрия - антидоты синильной кислоты и других цианистых соединений; унитиол - антидот люизита и мышьяксодержащих АОХВ. Снабжение медицинскими СИЗМедицинскими средствами индивидуальной защиты обеспечивается в первую очередь личный состав гражданских организаций (формирований) ГО и МК, во вторую очередь - рабочие и служащие городов и отдельно расположенных категорированных объектов. Накопление медицинских средств индивидуальной защиты осуществляется министерствами и ведомствами России, правительствами республик в составе Российской Федерации, администрацией краев (областей) в мирное время путем закладки их в мобилизационный резерв и создания запасов объектов экономики. В настоящее время снабжение медицинскими средствами индивидуальной защиты осуществляется децентрализованной централизованно. Оплата индивидуальных противохимических пакетов, накапливаемых в мобилизационном резерве, производится за счет средств федерального бюджета. Оплата медицинских средств индивидуальной защиты, накапливаемых в запас объектов экономики, производится за счет средств предприятий, организаций и учреждений. Выдача МСИЗ из мобилизационного резерва производится по решению Правительства Российской Федерации, а из запасов объектов экономики - по решению руководителей объекта в установленном порядке. Табельные медицинские СИЗАптечка индивидуальная АИ-2 Предназначена для профилактики и первой мед. помощи при радиационном, химическом и бактериальном поражениях, а также при их комбинациях с травмами. Носят аптечку в кармане.
Каждое лекарство находится в строго определенном месте, что позволяет быстро найти необходимое средство. В холодное время года аптечку рекомендуется хранить в нагрудном кармане для предупреждения замерзания жидких лекарственных форм. Медикаментозные средства, содержащиеся в аптечке, применяются в зависимости от обстановки как по указанию медицинского работника (командира, руководителя работ), так и самостоятельно в соответствии с вложенной в аптечку инструкцией, с которой население и спасатели знакомятся в процессе обучения. Необходимо строго соблюдать установленные дозировки лекарственных средств во избежание снижения их эффективности или, наоборот, проявления отрицательного воздействия передозировки. В гнезде № 1 аптечки находится шприц-тюбик с 2% р-ром промедола. Промедол - сильное болеутоляющее средство. Применяется для профилактики шока при сильных болях, вызванных переломами, обширными ранами, размозжением тканей и ожогами. В гнезде № 2 размещен круглый пенал красного цвета с профилактическим антидотом для ФОВ - тареном (6 таб.). Одна таблетка принимается по команде. При появлении признаков отравления необходимо принять еще одну таблетку самостоятельно. Повторно препарат можно принять не ранее чем через 5-6 ч. В гнезде № 3 находится длинный круглый пенал без окраски с противобактериальным средством № 2. В пенале находится 15 таб. сульфадиметоксина. Принимается при возникновении желудочно-кишечных расстройств после облучения, при ранениях и ожогах с целью предупреждения инфицирования. В 1-й день принимается 7 таб., в последующие два дня -по 4 таб. в день. В гнезде № 4 размещены два восьмигранных пенала розового цвета, содержащие радиозащитное средство № 1 - цистамин (по 6 таб. в каждом). За 30-60 мин до входа на загрязненную территорию следует принять 6 таб. При необходимости повторный прием допускается через 4-5 ч. В гнезде № 5 расположены два четырехгранных пенала без окраски с противобактериальным средством № 1 по 5 таб. в каждом. В качестве средства экстренной неспецифической профилактики инфекционных заболеваний используется хлортетрациклин. Препарат принимается при угрозе бактериального заражения, а также при обширных ранах и ожогах с целью профилактики гнойных осложнений. Первый прием - 5 таб., повторно (через 6 ч) еще 5. Могут быть использованы бисептол или септрин, а также любые современные антибиотики (ампициллин, кефзол, цефобид, цифран и т.п.). В гнезде № 6 находится четырехгранный пенал белого цвета, содержащий радиозащитное средство № 2 — калия йодид (10 таб. по 0,25 г). Взрослые и дети от двух лет и старше принимают препарат по 0,125 г, то есть по 1/2 таб. один раз в день в течение 7 дней с момента выпадения радиоактивных осадков (дети до двух лет принимают по 0,04 г в день) после еды, запивая киселем, чаем или водой. Беременным женщинам прием калия йодида (по 0,125 г) необходимо сочетать с одновременным приемом калия перхлората - 0,75 г (3 таб. по 0,25 г). При отсутствии калия йодида используется 5% настойка йода, которую взрослым и подросткам старше 14 лет дают по 44 капли 1 раз в день или по 20-22 капли 2 раза в день после еды на 1/2 стакана молока или воды. Детям 5-14 лет 5% настойка йода назначается по 20-22 капли 1 раз в день или по 10-11 капель 2 раза в день после еды на 1/2 стакана молока или воды. Детям до 5 лет настойку йода внутрь не назначают, а спиртовой раствор йода применяется только накожно: 10-20 капель наносят в виде сеточки на кожу бедра или предплечья. Достаточно быстрый эффект также дает смазывание кожи настойкой йода в любом месте (площадь обрабатываемой поверхности 2x5 см). Запоздание с приемом препаратов йода ведет к снижению его защитного действия. Так, если они принимаются через 2-3 ч после начала поступления радиоактивного йода в организм, эффективность препаратов снижается на 25-30%, а через 5-6 ч -на 50%. В более поздние сроки применение препаратов йода малоэффективно. Своевременно принятые препараты йода предупреждают накопление в щитовидной железе радиоактивного изотопа йода, следовательно, предупреждают ее поражение. В гнезде № 7 расположен круглый пенал голубого цвета, в котором находится одно из противорвотных средств - латран, диметпрамид или этаперазин (5 таб.). Препарат принимают по 1 таб. сразу после облучения, а также при появлении тошноты, рвоты как после облучения, так и после контузии, при сотрясении мозга. При продолжающейся тошноте этаперазин следует принимать повторно по 1 таб. через 3-4 ч. Детям до 8 лет при приеме всех препаратов из АИ-2 дают на один прием по 1/4 таб. (кроме калия йодида), от 8 до 15 лет - по 1/2 таб. Исключение составляет противобактериальное средство, которое у детей старше 8 лет применяют в полной дозе, до двух лет - не применяют. В индивидуальной аптечке нет средств общеуспокаивающего действия и средств, ослабляющих чувство страха. В ЧС, как показала практика, эти средства необходимы. Поэтому можно рекомендовать населению дополнительно к содержимому АИ-2 использовать транквилизаторы (типа элениума, сибазона, фенозепама).
Аптечка индивидуальная (АИ-3) - пластмассовый футляр с гнездами, предназначена для оказания первой медицинской помощи в порядке само- и взаимопомощи. Отличия от АИ-2: лечебный антидот ФОВ (афин) 1 мл в шприце-тюбике с красным колпачком. Вводится внутримышечно при появлении первых признаков интоксикации в порядке оказания само- и взаимопомощи; в сине-белом пенале средство (этаперазин) для предупреждения и купирования тошноты, рвоты, адинамии и других церебральных явлений, развивающихся в период первичной лучевой реакции. Этаперазин применяется за 30-60 мин до облучения или сразу после облучения. В течение суток допускается прием 3-4 таблеток с интервалом в 5 ч; в пластмассовом пенале желто-белого цвета находится антидот П-10М, предназначенный для профилактики поражений ФОВ. Он содержит 2 таблетки по 0,2 г; йод (5%-ный раствор) 1 мл в ампуле с оплеткой (2 ампулы); пантоцид по 0,0082 г в таблетке с наполнителем. 20 штук в упаковке. Универсальная аптечка бытовая. Укомплектована следующими средствами: радиозащитные средства, общетерапевтические препараты (аспирин, седалгин, аммиак, бесалол, валидол, нитроглицерин, папазол, диазолин, феназепам), антисептические и перевязочные средства (бриллиантовый зеленый, калия перманганат, деринат, левоминоль или мафенидин ацетат, вата, лейкопластырь бактерицидный, бинт). Индивидуальный противохимический пакет. ИПП-8 содержит полидегазирующую рецептуру, находящуюся во флаконе, и набор салфеток. Предназначен для обеззараживания участков кожи, прилегающей к ним одежды и СИЗ, населения старше 7-летнего возраста от боевых ОВ и БС. Необходимо избегать попадания жидкости в глаза. Последовательность обработки: смоченным тампоном протереть открытые участки кожи (шея, кисти рук), а также наружную поверхность маски противогаза, который был надет. Другим тампоном протереть воротничок и края манжет одежды, прилегающие к открытым участкам кожи. Дегазирующую жидкость можно использовать при дезактивации кожных покровов, загрязненных РВ, когда не удается водой и мылом снизить наличие РВ до допустимых пределов.
Пакет перевязочный индивидуальный. Применяется ППИ для перевязки ран, ожогов и остановки некоторых видов кровотечения. 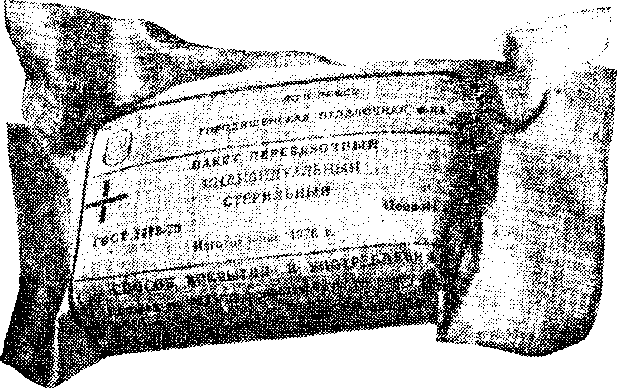 Пакет перевязочный медицинский индивидуальный стерильный обеспечивает защиту раны от вторичного заражения микробами. Состоит из бинта длиной 7 м, шириной 10 см и 2 стерильных ватно-материальных подушечек размером 17 x 32 см. Одна из подушечек закреплена на конце бинта, другая подвижна. Цветными нитками помечены поверхности, за которые можно браться руками при наложении повязки. Для закрепления повязки в пакете имеется булавка. Содержимое пакета упаковано в бумажную, а затем в герметическую оболочку из прорезиненной ткани, которая применяется для наложения окклюзионных повязок при проникающих ранениях грудной клетки (открытом пневмотораксе). Порядок применения ППИ: разорвать по надрезу наружную оболочку и снять ее; развернуть внутреннюю оболочку; одной рукой взять конец, а другой - скатку бинта и развернуть повязку; на раневую поверхность накладывать так, чтобы их поверхности, прошитые цветной ниткой, оказались наверху. | ||||||||||