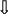07 ЛД ССС. Лучевая диагностика заболеваний сердца и сосудов
 Скачать 0.89 Mb. Скачать 0.89 Mb.
|
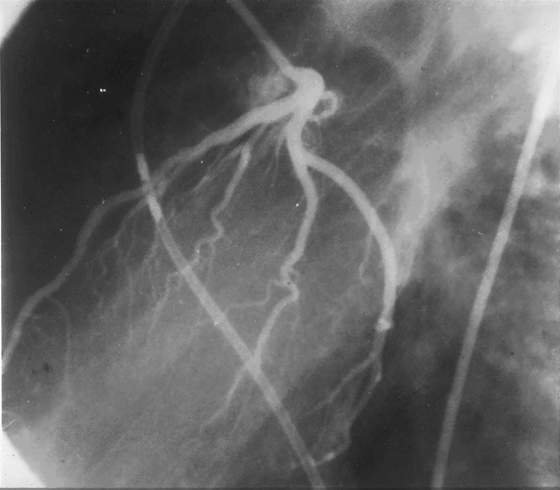
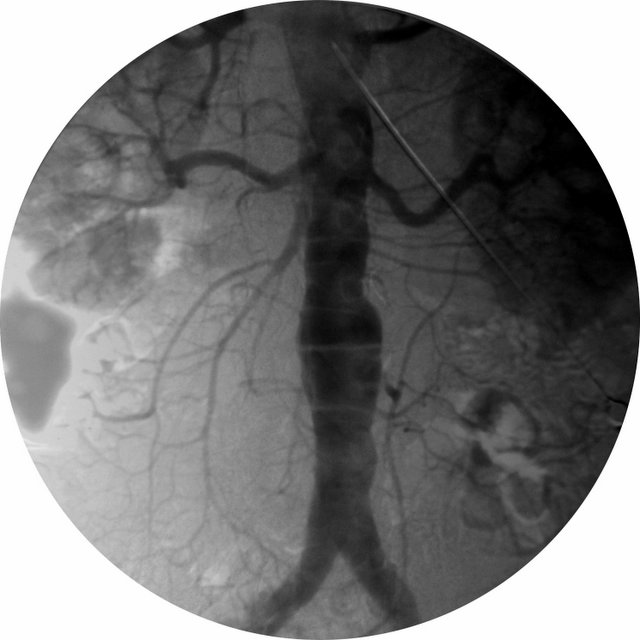
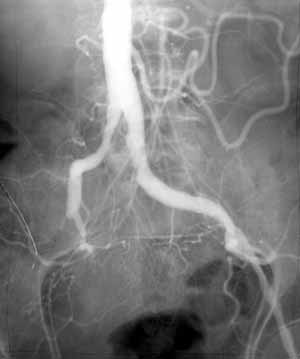
1 2 КоронарографияКоронарография – метод исследования коронарных артерий: катетер через бедренную артерию продвигают в восходящую аорту и направляют в отверстие одной из коронарных артерий и вводят водорастворимое рентгеноконтрастное средство (2-3мл). Методика дает возможность объективно оценить локализацию, протяженность и степень сужения коронарных артерий, а также состояние коллатерального кровообращения. Возможно также лечебное воздействие (эндоваскулярная дилатация). Показания: Высокий риск осложнений по данным клинического и неинвазивного обследования, в том числе при бессимптомном течении ишемической болезни сердца (ИБС). Неэффективность медикаментозного лечения стенокардии. Нестабильная стенокардия, не поддающаяся медикаментозному лечению, возникшая у больного с инфарктом миокарда в анамнезе, сопровождающаяся дисфункцией левого желудочка, артериальной гипотонией или отеком легких. Постинфарктная стенокардия. Невозможность определить риск осложнений с помощью неинвазивных методов. Предстоящая операция на открытом сердце у больных старше 35 лет.
При стенокардии напряжения одно-, двух- и трехсосудистое поражение коронарных артерий обнаруживается с примерно одинаковой частотой (по 20-30%). При нестабильной стенокардии однососудистое поражение обнаруживается у 40%, двухсосудистое – у 30%, трехсосудистое – у 15%. У 10-15% больных патологии коронарных артерий не находят. При однососудистом поражении летальность составляет 1,5% в год, при двухсосудистом – 7%, при трехсосудистом –11%, при поражении ствола ЛКА – 28%. Противопоказания: лихорадка, тяжелое поражение паренхиматозных органов, нарушение сердечного ритма и мозгового кровообращения, аллергия. АортографияАортография – рентгенологическое исследование аорты и ее ветвей с помощью контрастных средств. Контраст обычно вводят по Сельдингеру (пункция бедренной артерии). Показания: для выявления недостаточности клапана аорты в сложных аортальных пороках, уточнения аномалий развития аорты, дифференциальной диагностики поражений аорты. Противопоказания: см. ангиокардиографию.
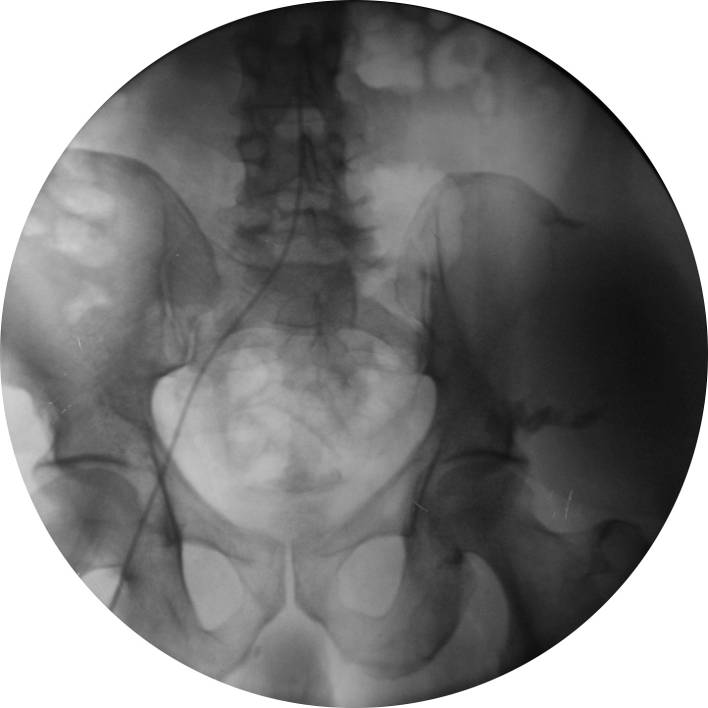
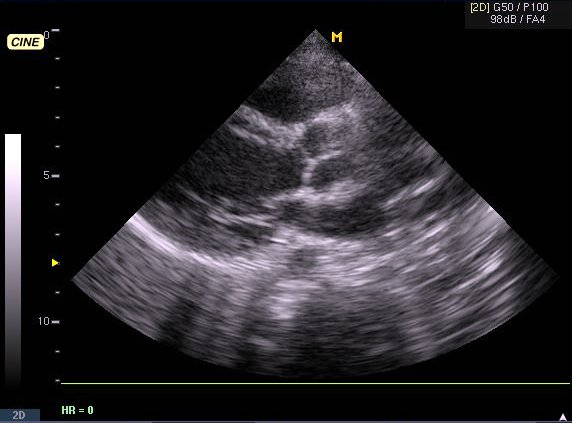
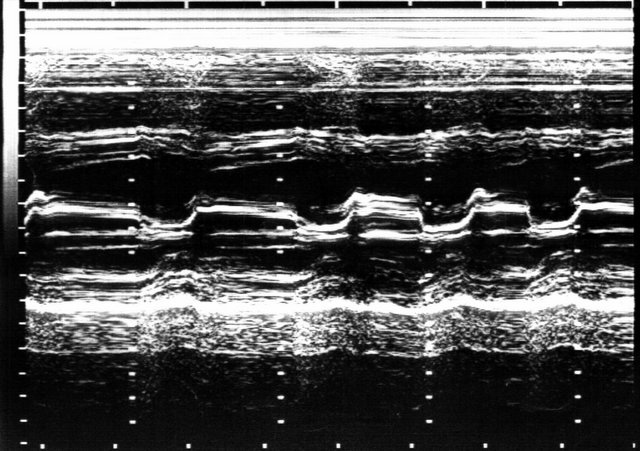
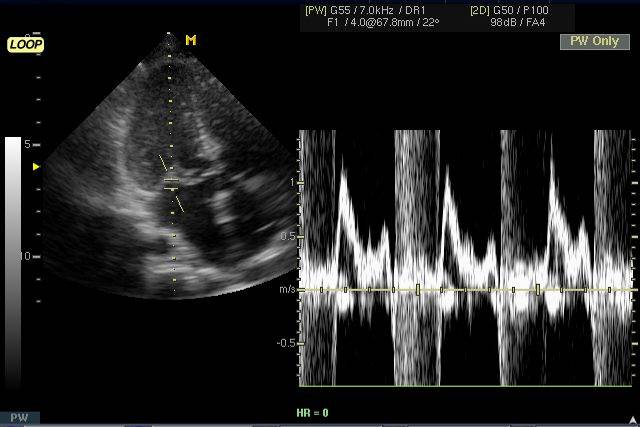
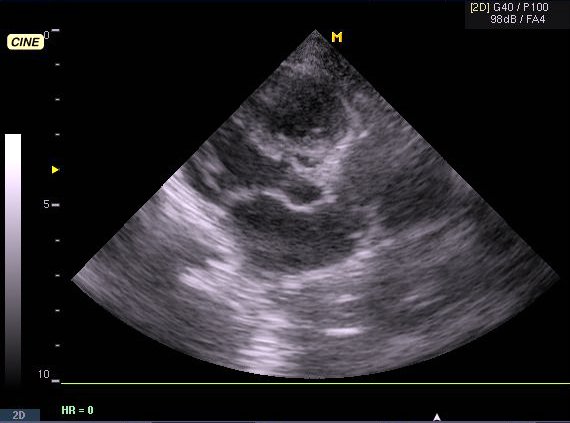
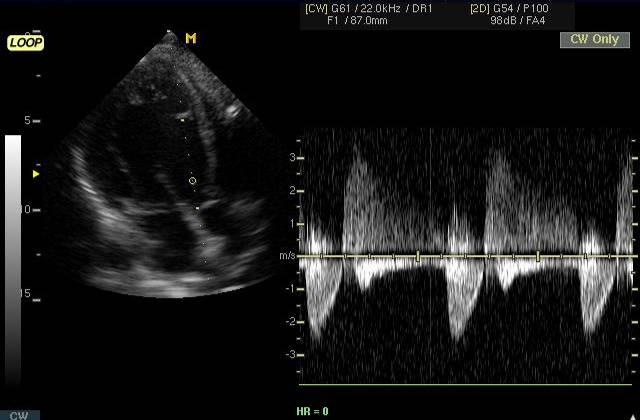
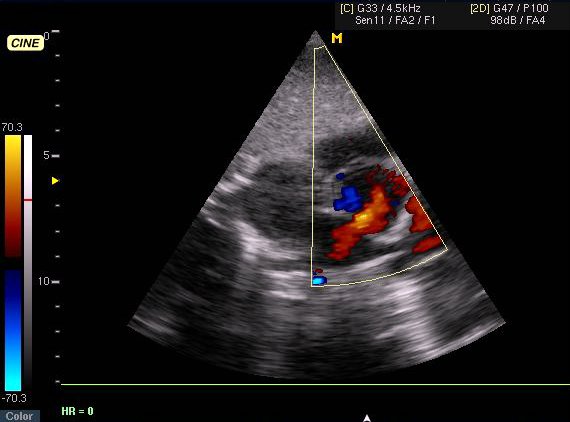
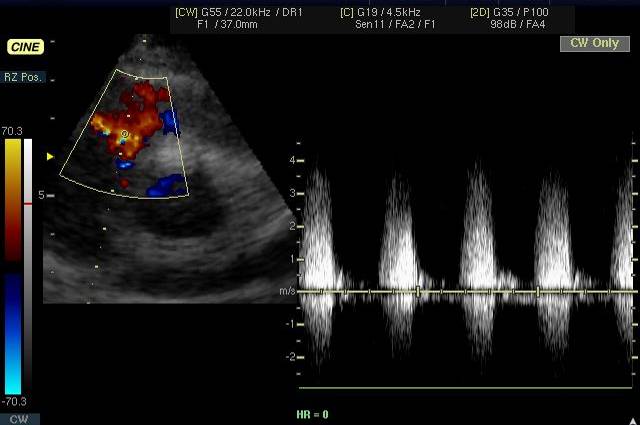
Ангиография. Показания: Оценка состояния сосудов при несоответствии клинической картины и данных допплерокардиографии или сомнительном диагнозе. АнгиокардиографияМетодика исследования сердца и крупных сосудов с помощью катетера (зонда), который вводится в их просвет через периферическую вену или артерию. Для проведения катетеризации правых отделов сердца, системы легочной артерии и легочных вен производят пункцию вен левого плеча или бедра, а левых – пункцию правой бедренной артерии. Чтобы исследовать левое предсердие, также выполняют пункцию межпредсердной перегородки из правого предсердия. Исследование проводят под контролем рентгеноскопии. Путем катетеризации можно определить газовый состав и давление крови в исследуемых полостях сердца и сосудах, а также ударный и минутный объем правого и левого желудочков, произвести внутрисердечную запись электро- и фонокардиограмм, установить наличие и размеры шунта и направление сброса крови. Через катетер вводят рентгеноконтрастные средства и выполняют серию рентгенограмм – ангиограмм. Катетеризация выполняется также для закрытия открытого артериального протока и дефекта межпредсердной перегородки, лечения коронарной недостаточности и инфаркта миокарда (эндоваскулярная дилатация ограниченных сужений коронарных артерий). Показания: катетеризацию и ангиографию проводят при невозможности получить полную информацию с помощью эхо-КГ, подозрении на выраженную митральную недостаточность, а также при других клапанных пороках и ИБС. Противопоказания: катетеризацию сердца обычно не проводят больным моложе 40 лет, в отсутствие жалоб и факторов риска ИБС, при изолированном митральном стенозе; в этих случаях показания к вальвулопластике или операции определяют на основании только неинвазивного исследования. Противопоказаниями являются также: эндокардит, отек легких, кровохарканье, пароксизмальная тахикардия, флебит периферических вен, правожелудочковая недостаточность, почечная и печеночная недостаточность, острые инфекционные заболевания, тиреотоксикоз, заболевания крови, непереносимость йодистых препаратов. ЭхокардиографияУльтразвуковое исследование сердца может выполняться в М-режиме, с помощью двухмерной (2D) эхокардиографии, допплерографии. При помощи эхо-КГ можно исследовать структуру, функцию и патологические изменения клапанов сердца, межжелудочковой перегородки, стенок полостей сердца, состояние камер сердца и перикарда, а также выявления внутрисердечных шунтов, особенностей гемодинамики, сократительной способности миокарда, патологии перикарда. Особое значение имеет данный метод в диагностике новообразований сердца, внутрисердечных тромбов, кардиомиопатий. Использование эхоконтрастных средств улучшает информацию о кровотоке через миокард. Эхоконтрастные средства применяются для распознавания дефектов межпредсердной (МПП) и межжелудочковой перегородок (МЖП). Стандартные эхо-КГ позиции: Парастернальный доступ – область III-V межреберья слева от грудины. Верхушечный (апикальный) доступ – зона верхушечного толчка. Субкостальный доступ – область над мечевидным отростком. Супрастернальный доступ – югулярная ямка. Для исследования в двухмерном режиме и при допплерографии чаще используют левый парастернальный и апикальный доступы. Исследование в М-режиме также проводят из левого парастернального доступа. Получение изображений проводят по продольной и поперечной оси сердца из указанных позиций.
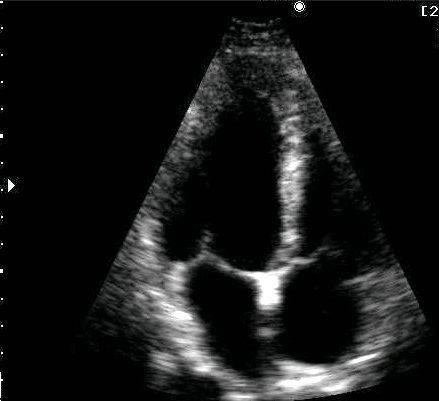
В парастернальной позиции по длинной оси левого желудочка видны: Передняя стенка правого желудочка. Полость правого желудочка. Верхняя и средняя части МЖП. Часть полости левого желудочка. Аорта и аортальный клапан. Митральный клапан. Левое предсердие. Задняя стенка левого желудочка. Для лучшего изучения полости левого желудочка и митрального клапана датчик устанавливают таким образом, чтобы раскрытие створок митрального клапана и передне-задний размер левого желудочка были максимальными. Для изучения аорты и аортального клапана несколько изменяют положение датчика так, чтобы диаметр корня аорты и ее восходящего отдела были максимальными.
Апикальная четырехкамерная позиция позволяет одновременно визуализировать левый и правый желудочки (по их длинным осям), МЖП, левое и правое предсердия, межпредсердную перегородку, а также митральный и трехстворчатый клапаны. Эта позиция используется для исследования левых и правых отделов сердца, количественной оценки сократимогсти левого желудочка. Таблица 1 – Некоторые эхокардиографические показатели у здоровых лиц
Магнитно-резонансная томография (МРТ).Преимущества МРТ над КТ и эхо-КГ в изображении сердца: Превосходит КТ в дифференцированном изображении кровотока в полостях сердца и сердечной стенки без искусственного контрастирования. Мультипланарность с неограниченным выбором плоскости изображения (в этом МРТ превосходит также эхо-КГ). Более точно, чем эхо-КГ позволяет рассчитать параметры систолической функции желудочков. Превосходит эхо-КГ в оценке правого желудочка. Радионуклидные исследования сердца.Сцинтиграфия миокарда. Сцинтиграфия миокарда относится к методам оценки перфузии миокарда. Принцип ее заключается в том, что пациенту внутривенно вводится радиофармацевтический препарат (РФП), который накапливается в миокарде пропорционально объему коронарного кровотока. Таким образом, участки миокарда, кровоснабжаемые стенозированными коронарными артериями накапливают РФП в меньшей степени, чем участки, кровоснабжаемые интактным сосудом.
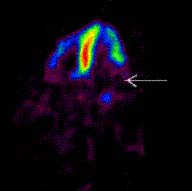
Для выявления таких дефектов накопления РФП используются два подхода: При выполнении планарного исследования детектор излучения перемещается по дуге; в результате получаются плоскостные изображения. Обычно получают 3 изображения: в передней прямой проекции, левой передней косой под углом 30°- 40° и в левой передней косой проекциях под углом 70°. При использовании метода однофотонной эмиссионной компьютерной томографии (ОФЭКТ) детектор излучения описывает над пациентом дугу в 180°: обследование обычно начинается из правой передней косой проекции (45°) и заканчивается в задней левой косой проекции (135°). Дуга в 180° разбивается на 32 или 64 сегмента, т.о. получаются 32 или 64 плоскостных изображения сердца, из которых при помощи программы реконструкции изображения формируются поперечные срезы сердца (точно так же, как при рентгеновской компьютерной томографии). Этот метод существенно улучшает выявление мелких дефектов накопления препарата. Для получения еще более качественного изображения используется комбинация ОФЭКТ с ЭКГ-синхронизацией. В этом случае специальная компьютерная программа позволяет получать изображение сердца в строго установленный период сердечного цикла – в тот момент, когда стенки левого желудочка практически неподвижны. Этот так называемый «стоп эффект» ЭКГ-синхронизации устраняет артефакты движения, что делает изображение более четким и повышает разрешающую способность метода. Таким образом, повышается чувствительность и специфичность метода. Проводя параллели с классическими рентгенологическими методами исследования, планарную сцинтиграфию миокарда можно сравнить с традиционной рентгенографией, а однофотонную эмиссионную компьютерную томографию – с рентгеновской компьютерной томографией. Что же обусловливает тропность радиофармацевтических препаратов к миокарду? Таллий является моновалентным катионом, который по своим физико-химическим свойствам сходен с калием, поэтому, также как и калий, он накапливается внутри кардиомиоцита. Новые РФП на основе 99mТс (за исключением технеция пирофосфата) также являются моновалентными катионами, хотя и имеют более сложную химическую структуру. Эти РФП, неся положительный заряд, проникают внутрь клетки и локализуются на мембране митохондрий, которые заряжены отрицательно. Таким образом, сцинтиграфия отражает распределение живой, метаболически активной ткани миокарда, а сама радиоизотопная диагностика ИБС, по сути, сводится к выявлению дефектов накопления РФП, которые могут быть обусловлены нарушением жизнеспособности ткани миокарда (инфарктом миокарда), рубцовыми изменениями либо гемодинамически значимым стенозом коронарной артерии. Появление дефекта накопления РФП можно ожидать в том случае, когда объемные кровотоки в здоровой и стенозированной артериях отличаются на 30-50%. В клинической практике при проведении радиоизотопных исследований сердца часто используется проба с физической нагрузкой. Альтернативой пробе с физической нагрузкой является фармакологический стресс. В качестве фармакологических агентов используются чаще других дипиридамол. Для принятия решения о наличии преходящих или стойких дефектов накопления РФП врач должен сравнить два изображения: одно должно быть получено в условиях стресс-нагрузки, а второе – в состоянии покоя. Несмотря на то, что характер кровоснабжения миокарда у различных пациентов может несколько отличаться, однако, в целом, по локализации дефекта накопления РФП можно довольно точно судить о том, какая именно коронарная артерия поражена. Долгое время единственным препаратом для сцинтиграфии миокарда оставался таллий-201. Препараты, в которых в качестве радиоактивной метки используется 99mТс во многом лишены присущих таллию недостатков. Технеций является наиболее часто используемым радиоизотопом по двум причинам: во-первых, 85% испускаемых им гамма-квантов имеют энергию 140 кэВ (т.е. идеальную энергию для гамма-камеры), а во-вторых, технеций достаточно дешев (значительно дешевле таллия). Обладающие большей энергией гамма-кванты, испускаемые 99mТс, в меньшей степени поглощаются мягкими тканями, поэтому ложно-положительные дефекты накопления при использовании технеция у женщин и тучных пациентов встречаются реже, чем при использовании таллия. Кроме того, период полураспада 99mТс составляет всего 6 часов. В настоящее время в клинической практике для диагностики ИБС применяются три группы препаратов, в которых в качестве радиоактивной метки используется технеций. Технеция пирофосфат. Препарат предназначен для визуализации участков некроза, обусловленных инфарктом миокарда. При гибели клеток отмечается приток ионов кальция внутрь клетки с образованием микрокристаллов фосфата кальция. Такие микрокристаллы и являются местом отложения технеция пирофосфата. Данный препарат используется редко, поскольку позволяет визуализировать зону некроза, только через 24-48 часов после возникновения инфаркта миокарда, когда диагноз, как правило, не вызывает сомнения. Метоксиизобутилизонитрил («Сестамиби», «Технетрил») относится к группе изонитрилов. Для него также характерно высокое сродство к кардиомиоцитам. Он также накапливается в метаболически активной ткани миокарда. Препарат имеет длительный период полувыведения из миокарда, кроме того, перераспределение после первичного попадания препарата в миокард минимально. Таким образом, если в момент пробы с физической нагрузкой возникает дефект накопления, то он сохраняется практически без изменений на протяжении нескольких часов. Недостатком всех препаратов из группы изонитрилов является длительный период полувыведения препарата из печени, в которой он также хорошо накапливается. Фоновая активность, исходящая из печени, затрудняет визуализацию сердца, поэтому после введения РФП требуется выждать 45-60 минут, до тех пор, пока большая часть препарата не выведется из печени. Тетрофосмин («Миовью»). Новый препарат, относящийся к группе дифосфинов, по своим фармакокинетическим свойствам сходный с метоксиизобутилизонитрилом и обладающий, по сравнению с ним, рядом преимуществ: перераспределение препарата после первичного попадания в ткани практически отсутствует; быстрее выводится из печени, что ускоряет процесс исследования; при приготовлении препарата не требуется использовать водяную баню и можно готовить при комнатной температуре. Сцинтиграфия миокарда является высокоинформативным, неинвазивным методом верификации ИБС. Ее чувствительность и специфичность составляют 80-90%. Метод рекомендуется использовать, в первую очередь, в тех ситуациях, когда диагностика ИБС при помощи ЭКГ невозможна или затруднена. Сцинтиграфия миокарда является методом выбора также в тех случаях, когда жалобы больного расходятся с результатами нагрузочных тестов с ЭКГ, например, при наличии характерных для стенокардии жалоб и отрицательных данных велоэргометрической пробы. Радиокардиография.Принципом метода является регистрация интенсивности изменения интенсивности гамма-излучения, исходящего из полостей сердца при первом прохождении по ним введенного РФП. Применяется для оценки функционального состояния сердечно-сосудистой системы по ряду гемодинамических показателей: минутный и ударный объемы, скорость кровотока в малом круге кровообращения, объем циркулирующей крови в легких и объем циркулирующей крови. Наиболее распространенным РФП является альбумин человеческой сыворотки, меченный 99mТс. Показания к применению: заболевания сердечно-сосудистой системы, органов дыхания, которые нарушают гемодинамику в малом круге кровообращения. Применяют в случаях затруднений в диагностике приобретенных и врожденных пороков сердца. Радиокардиография информативна для подтверждения сброса крови слева направо и справа налево при пороках сердца. Радиокардиография высокоинформативна для выявления легочной гипертензии. Лучевые признаки наиболее частых заболеваний сердца и крупных сосудов.Хроническая недостаточность кровообращения (ХНК)
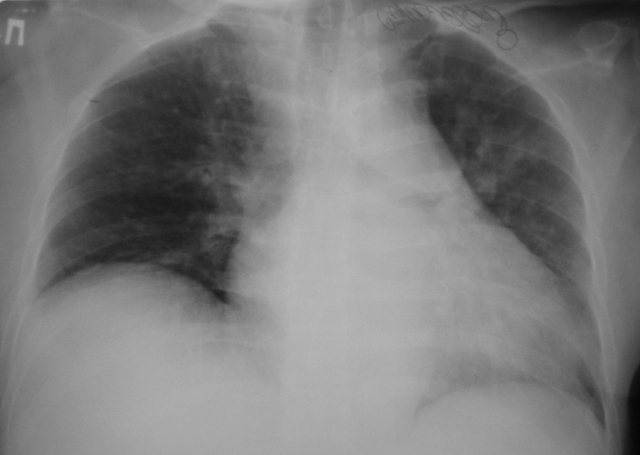
Диагностические критерии: Венозный застой. Увеличение левого предсердия. Двухсторонний плевральный выпот. Кардиомегалия (кардиоторакальный индекс > 50%, более чем в 90%). Классификация рентгенологических симптомов перераспределения легочного кровотока (Л.А. Низовцева): 0 степень - сосудистый рисунок не изменен. I степень - верхнедолевой венозный застой. II степень - диффузный венозный застой. III степень - интерстициальный отек легких. IV степень - альвеолярный отек легких. V степень - смешанный тип (венозный застой + артериальная гипертензия). Перикардит. Рентгенологическое исследование позволяет обнаружить жидкость в перикарде при сердечной недостаточности, уремии, остром вирусном перикардите, инфаркте миокарда и т.д. в количестве от 100 мл по изменениям конфигурации сердца (сглаживанием выемок на его силуэте), общему увеличению размеров и ослаблению пульсации. Эхо-КГ должна использоваться как первичный метод при наличии клинического подозрения. При сухом перикардите при эхо-КГ определяется увеличение эхогенности заднего листка перикарда и утолщение листков перикарда. Выпот в полости перикарда обнаруживается как появление эхонегативного пространства за задней стенкой левого желудочка. В норме незначительное количество при М-методе можно обнаружить только в области задней стенки ЛЖ, причем величина сепарации листков перикарда не превышает 3 мм. При стандартной КТ и МРТ лучше распознаются перикардиты с фиброзными сращениями, утолщением перикарда и минимальными осумкованными скоплениями жидкости. Применяются при неясных результатах эхо-КГ.
При хроническом констриктивном перикардите кальциноз перикарда визуализируется основными рентгенологическими методами, особенно при рентгеноскопии, а также эхо-КГ. Регистрируется снижение сократимости сердца. Аневризма аорты. Часто при рентгенографии грудной клетки патологии не выявляется. Однако расширение тени аорты, особенно впервые выявленное, должно вызывать подозрение на расслаивание. Если корень аорты обызвествлен, отхождение кальцифицированной интимы от наружного контура сосуда более, чем на 1 см делает диагноз весьма вероятным. При рентгенографии поясничного отдела позвоночника в 80% случаев справа или слева от поясничных позвонков изображается обызвествление с округлыми контурами, мягкотканное образование, отсутствие тени левой поясничной мышцы. Стандартная КТ позволяет определить диаметр аорты, протяженность ее расширения, вид аневризмы, воздействие на окружающие структуры. Для оценки деталей морфологии применяется КТ с болюсным контрастированием и МРТ. Эхо-КГ применяют для скрининга аневризм в области восходящей аорты. При угрожающем разрыве аорты, расслаивающих аневризмах методом выбора является торакальная аортография.
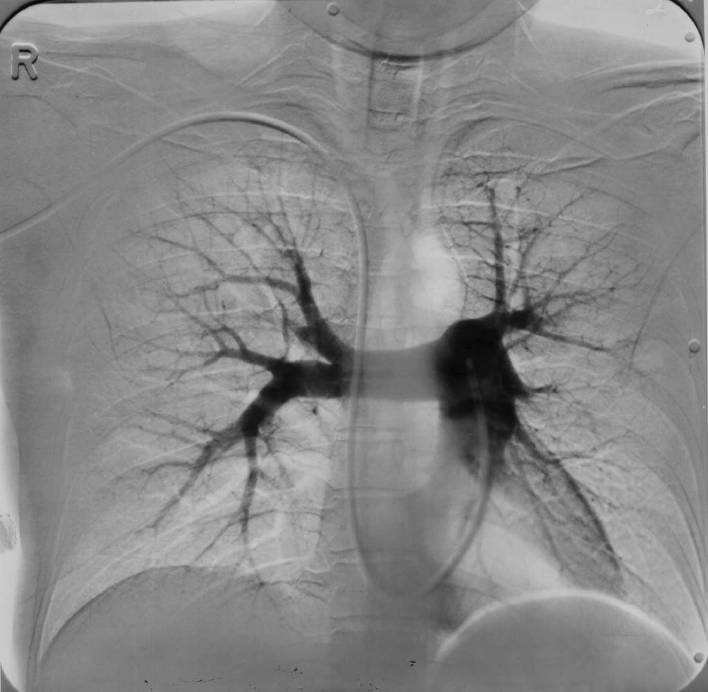
До 80% аневризм брюшного отдела аорты видны на рентгенограммах. При УЗИ также определяется аневризма брюшного отдела аорты. Возможности КТ и МРТ те же, что и при аневризмах грудной аорты. ТЭЛА (тромбоэмболия легочной артерии). Диагностические критерии при рентгенографии: Высокое стояние правого или левого купола диафрагмы; Плевральный выпот; Ателектаз; Полнокровие корней легких; Фокальный или параплевральный инфильтрат; Внезапный обрыв хода сосуда. Все это неспецифичные, хотя и встречающиеся при ТЭЛА признаки. Симптом Вестермарка (локальное уменьшение легочной васкуляризации) высокоспецифичен, но низкочувствителен. Как оптимальный метод рассматривается спиральная КТ с болюсным усилением: Выявляются прямые симптомы эмболии центральных ветвей легочной артерии с чувствительностью 85-100%; В отличии от других методов дополняет рентгенографию в распознавании инфарктов легкого и в установлении альтернативного диагноза. Ожидается, что в будущем КТ полностью вытеснит сцинтиграфию, а ангиопульмонография сохранит значение только при неинформативности КТ.
Ангиопульмонография – эталонный метод диагностики ТЭЛА. Показания: Средняя либо неопределенная вероятность ТЭЛА по данным вентиляционно-перфузионной сцинтиграфии легких + клиника ТЭЛА. Для дифференциальной диагностики истинного рецидива ТЭЛА (из-за неэффективности лечения) и эмболии вследствие фрагментации локального тромба (коррекции лечения не требуется). Ангиопульмонографию можно не проводить, если вероятность ТЭЛА по результатам вентиляционно-перфузионной сцинтиграфии низкая, имеется достаточный функциональный резерв сердечно-сосудистой и дыхательной систем, а по данным неинвазивных исследований в динамике нет признаков проксимального тромбоза глубоких вен. В этом случае прогноз благоприятный. Достоверный диагноз: внезапный обрыв ветви легочной артерии, контур тромба. Вероятный диагноз: резкое сужение ветви легочной артерии, медленное вымывание контраста.
Митральный стеноз. Диагностические критерии: Фиброз и кальциноз створок митрального клапана. Однонаправленное движение створок митрального клапана. Гипертрофия левого предсердия и правого желудочка. Легочная гипертензия.
Митральная недостаточность. Диагностические критерии: Поток регургитации на допэхо-КГ. Дилатация левого предсердия и желудочка. Венозный застой в легких.
Аортальный стеноз. Диагностические критерии: Фиброз и кальциноз створок аортального клапана. Неполное раскрытие створок аортального клапана. Гипертрофия левого желудочка.
Аортальная недостаточность. Диагностические критерии: Сепарация створок аортального клапана. Осцилляция створок митрального клапана. Дилатация левого желудочка.
ДМПП (дефект межпредсердной перегородки). Диагностические критерии: Прерывистость МПП. Увеличение обоих предсердий и правого желудочка. Легочная гипертензия.
ДМЖП (дефект межжелудочковой перегородки). Диагностические критерии: Прерывистость МЖП. Увеличение правого желудочка. Легочная гипертензия. Внутрисердечный тромбоз. Диагностические критерии: Объемное образование в полости сердца. Заболевания кровеносных сосудовАнгиография используется первично для определения протяженности стеноза, оценки выраженности коллатералей и периферического кровотока, особенно если планируется операция или интраваскулярная интервенционная терапия. В зависимости от клинических данных выполняют: ретроградную аортографию (визуализация дистальной аорты, подвздошных и периферических артерий ног), при односторонних поражениях – прямую антеградную феморалъную ангиографию, а при отсутствии пульса на бедренной артерии –транслюмбальный или трансаксиллярный подходы.
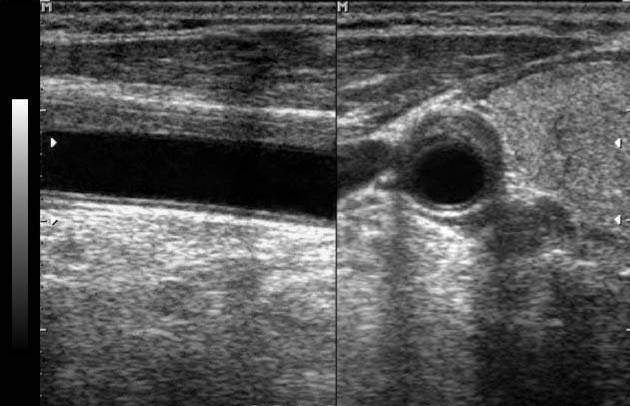
УЗИ как единственный метод визуализации применяют в этой области со следующими целями: Прослеживание больных с клиническим подозрением на прогрессирующее окклюзивное поражение артерий. Исключение сосудистого генеза острых эпизодов локальной боли или припухлости. Выявление осложнений сосудистых протезов, которые могут привести к их недостаточности. Предоперационный скрининг большой подкожной вены голени в случаях предполагаемого шунтирования.
Диагноз артериитов различной природы объективизируется благодаря отображению стенозов артерий, окклюзии и коллатеральных сосудов, а демонстрация характерных локализаций поражения и особенностей морфологии (главным образом, посредством ангиографии) способствует нозологическому истолкованию выявляемых изменений. Послойные методы (УЗИ, КТ, МРТ) позволяют распознать компрессию сосудов опухолью, гематомой или другими причинами. КТ-ангиография становится в ряде случаев альтернативой ангиографии как окончательный метод диагностики стенозов и аневризм. Обеспечивает трехмерную ангиоинформацию с подавлением фона, а специальные компьютерные программы позволяют вращать такое изображение на экране, подобно тому, как вращают в руках коррозионные препараты сосудистого дерева. Объединяет преимущества контрастирования сосудов и послойного изображения: в отличие от ангиографии можно визуализировать не только перфузируемый просвет сосудов, но и его тромбированную часть и окружающие ткани. Пространственное разрешение КТ-ангиографии ниже, чем ангиографии. Это требует компромиссов в пользу или пространственного разрешения, или изображения возможно большей области интереса после одного введения контрастного средства. Одно из показаний к КТ- ангиографии – визуализация вен туловища при тромбозе, окклюзиях, аномалиях развития, опухолях. МР-ангиография. При бесконтрастной МРА яркое отображение получает кровоток в сосудах на темном фоне окружающих неподвижных тканей, подобно ангиографии. Используются два режима: более быстрая МР-ангиография (главным образом, для визуализации артерий) и более медленная, требующая субтракции (вычитания) фона – для визуализации вен и получения информации о направлении кровотока (обе возможны как с двумерным, так и с трехмерным сбором данных). Преимущества: полная неинвазивность, отсутствие радиационной вредности и контрастных средств. Однако плохо отображает медленный или (в извитых сосудах, местах их разветвлений и сужений просвета) турбулентный кровоток; трудно отличить артериальный тромбоз от замедленного кровотока, переоценивается степень стеноза вследствие потери МР-сигнала, вызванной турбулентностью. Усиление МР-сигнала от кровотока парамагнитными контрастными средствами при МР-ангиографии позволило уменьшить недостатки бесконтрастной МР-ангиографии. Клиническая диагностика глубокого венозного тромбоза нижних конечностей ненадежна: почти в 2/3 случаев он протекает латентно, а имеющиеся клинические симптомы неспецифичны. Между тем, опасность эмболии легочной артерии и венозной гангрены нижних конечностей требует немедленной терапии. УЗИ обычно включает визуализацию подвздошных, общих, поверхностных и глубоких бедренных и подколенных вен. В случае двустороннего поражения обязательно исследование нижней полой вены для исключения ее тромбоза или сдавления извне и оценки проходимости перед установкой фильтра с целью профилактики легочной эмболии. Для поверхностных вен, особенно большой подкожной голени, применяют УЗИ в режиме повышенной частоты. Вены голени часто не включают в объем УЗИ, так как это существенно увеличивает его продолжительность при меньшей точности, чем для более проксимальных вен, и относительно небольшом клиническом значении получаемых данных (тромбоз этих вен и происходящие из них мелкие эмболы не опасны для жизни, пока он не распространяется на подколенную вену). Однако при болях в голени посредством УЗИ можно неожиданно обнаружить разрыв кисты, гематому или опухоль мягких тканей со сдавлением вен. Показания к УЗИ вен нижних конечностей: Клинические симптомы, подозрительные на тромбоз: боль, отечность. Эмболия легочной артерии с неизвестным источником. Острый отек нижней конечности неясной природы. Заболевания и состояния с повышенным риском тромбоза: тяжелая травма (включая переломы шейки бедренной кости), коагулопатии, продолжительная хирургическая операция, особенно на нижних конечностях или по поводу рака, длительный постельный режим, ожирение, беременность. В послеоперационном периоде у больных пожилого и преклонного возраста (риск тромбоза 40-70%, легочной эмболии — 1-5%). Современное УЗИ – метод выбора для скрининга на тромбоз глубоких вен и в большинстве случаев окончательный метод визуализации. Главную роль играют анализ допплеровского спектра, позволяющий документировать кровоток в венах, отличить их от артерий благодаря их податливости при компрессии и форме пульсовой волны. По точности метод эквивалентен венографии при меньшем риске и расходах, отсутствии радиационной вредности, возможности динамического наблюдения. ЛИТЕРАТУРАБарышников В.Л. Рентгенологическое исследование сердечно-сосудистой системы / Под. Ред. Э.В. Кривенко: Учеб. Пособие. – М.: Изд-во УДН, 1990. Клиническая ультразвуковая диагностика. Руководство для врачей: в 2 т. Т. 1 / Н.М. Мухарлямов, Ю.Н. Беленков, О.Ю. Атьков и др; под ред. Н.М. Мухарлямова. – М.: Медицина, 1987. – 328 с. Толкачев Ю.В., Гончарик Д.Б., Булгак А.Г. Сцинтиграфия миокарда в диагностике ИБС // Новости лучевой диагностики. – 1998. – № 2. – С. 30-32. Низовцева Л.А.Стандартизация рентгенологического исследования сердца // Вестник рентгенологии и радиологии. – 2001. - №6. – С. 52-56. Соловьев Г.М. Кардиохирургия в эхокардиографическом исследовании. – М.: Медицина, 1990. Струтынский А.В. Эхокардиограмма: анализ и интерпретация. Учебное пособие. – М.: Медпресс-информ, 2003. – 2-е изд. – 208 с. 1 2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||