Пневмоцистная пневмония. Реферат Парамзина Ю.В. Министерство здравоохранения луганской народной республики
 Скачать 62.06 Kb. Скачать 62.06 Kb.
|
|
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ ЛУГАНСКОЙ НАРОДНОЙ РЕСПУБЛИКИ Луганский государственный медицинский университет имени Святителя Луки Кафедра фтизиатрии, клинической иммунологии, аллергологии и медицинской генетики Зав. кафедрой: д.м,н., проф. Пустовой Ю.Г. Преподаватель: к.м.н., доц. Коробка Ю.Н.РЕФЕРАТ на тему:” Пневмоцистная пневмония” Подготовила: студентка 6 курса лечебного факультета 10А группы Парамзина Ю.В Луганск 2021 План Введение Общие свдения.ЭтиологияЭпидемиологияКлассификацияКлиника5.Диагностика5.1 Лабораторные анализыСпецифическая диагностика 6.Лечение 7.Профилактика Список литературы Введение Пневмоцистная пневмония – это тяжелая форма интерстициального легочного воспаления, вызываемая пневмоцистами и развивающаяся на фоне выраженных иммунодефицитных состояний. Клиническое течение характеризуется нарастающей одышкой, непродуктивным кашлем, фебрильной лихорадкой, болями в груди, развитием сердечно-легочной недостаточности. Диагноз ставится на основании рентгенологических признаков, состояния иммунного статуса, лабораторной идентификации патогена в крови, БАЛ, мокроте, биоптате (ПЦР, серологические тесты, РНИФ). Для этиотропной терапии используются сульфаниламидные, противопротозойные, иммуномодулирующие средства. 1.Пневмоцистная пневмония (ПЦП) относится к оппортунистическим инфекциям, поражающим лиц с иммунодефицитом и иммуносупрессией. При этом большинство людей с нормальным уровнем иммунитета переносит пневмоцистную инфекцию в виде ОРВИ. Антитела к возбудителю имеют около 90% взрослого населения, около 10% являются бессимптомными носителями пневмоцист – именно они представляют наибольшую угрозу для иммунокомпрометированных пациентов. Пневмоцистная пневмония является самой тяжелой клинической формой пневмоцистоза. Этиология. Характеристика возбудителя. Pneumocystis jirovecii – микроорганизм, вызывающий пневмоцистную пневмонию и другие виды пневмоцистоза у человека. До недавнего времени пневмоцисты считались простейшими, однако в 1988 г. на основании ряда характерных генетических, морфологических и биохимических признаков были отнесены к грибам семейства актиномицетов. Пневмоцисты обладают тропизмом к легочной ткани, весь их жизненный цикл протекает внутри альвеол и проходит 4 стадии: Трофозоит. Представляет собой вегетативную стадию P. Jirovecii. Имеет амебоидную форму, диаметр 1-5 мкм, одно ядро и тонкую двухслойную мембрану. Прикрепляется к альвеолоцитам, где увеличивается в размерах и делится. Прециста. Имеет овальную форму, диаметр 5 мкм. В ранней стадии содержит одно ядро, окруженное митохондриями, на поздней – 2-6 ядер с мембранами. Циста. Зрелая циста округлой формы, с 3-слойной стенкой, диаметром 7-8 мкм. Внутри цисты содержится четное количество (обычно 8 шт.) внутрицистных телец ‒ спорозоитов. Спорозоит. При разрыве зрелых цист из них высвобождаются спорозоиты, часть которых обладает одинарным набором хромосом (являются гаплоидными). Сливаясь, они вновь образуют трофозоиты, и жизненный цикл патогена повторяется. В описанном цикле различают две фазы: неполовую, или асексуальную (деление трофозоита), и половую, или сексуальную (спорозоит-трофозоит-прециста-циста). 2.Эпидемиология. Эпидемиология ПЦП изучена недостаточно. Пневмоцисты широко распространены среди людей (1-10% здоровых людей являются носителями пневмоцист). Передача инфекции происходит воздушно-капельным путем. Первичное инфицирование P.jiroveci обычно происходит в раннем детстве; 2/3 здоровых детей имеют антитела к P.jiroveci к 2-4 годам. Эффективных мер, способных предотвратить инфицирование этим микроорганизмом, не существует. У взрослых ПЦП обычно является следствием реактивации латентной инфекции. У детей грудного возраста, напротив, инфекция обычно первичная, поэтому предшествующего иммунитета у них нет, и заболевание протекает тяжело. Около 90% случаев ПЦП регистрируется среди пациентов с уровнем лимфоцитов CD4 < 200 клеток/мкл (или < 15%), но иногда может возникать и при уровне лимфоцитов CD4 > 500 клеток/мкл, в период сероконверсии заболевания. Другие факторы, ассоциированные с высоким риском ПЦП представлены в табл. 6.  3.Классификация В соответствии с патоморфологическими критериями в современной пульмонологии выделяют три стадии пневмоцистной пневмонии: I стадия. Происходит прикрепление пневмоцист к альвеолярной стенке. Воспалительная реакция и клинические проявления отсутствуют. II стадия. Отмечается десквамация альвеолоцитов, увеличение числа возбудителей в форме цист в макрофагах. В эту стадию появляются начальные клинические проявления пневмоцистной пневмонии. III стадия. Развивается альвеолит, плазмоцитарная инфильтрация интерстиция, гигантские скопления пневмоцист в макрофагах и альвеолах. Соответствует разгару заболевания. Этапы развития пневмоцистной пневмонии: отечная фаза ‒ длится 7-10 дней, характеризуется нарастанием симптоматики; ателектатическая фаза ‒ продолжается в течение 4-х недель, сопровождается выраженной легочной недостаточностью; эмфизематозная фаза – имеет различную длительность, знаменуется обратным развитием симптоматики. 4.Клиника. Обычно инкубационный период варьирует от 8 - 10 дней до 5 нед., чаще 20-25 дней. Клинические признаки ПЦП неспецифичны. Начало заболевания иногда похоже на проявление банальной инфекции дыхательных путей, что затрудняет своевременную диагностику. В большинстве случаев заболевание начинается постепенно (от нескольких дней до нескольких недель) с непродуктивного кашля (вначале это только навязчивое покашливание, затем кашель становится мучительным, коклюшеподобным, особенно в ночное время), прогрессирующей одышки, субфебрильной температуры. Одышка является наиболее характерным и ранним симптомом и наблюдается практически у всех больных. Выделяют три стадии поражения легкого: Отечная стадия, продолжительностью в среднем 7-10 дней, характеризуется медленно нарастающей одышкой, которая неуклонно прогрессирует, вплоть до выраженной одышки в покое, и сопровождается сухим непродуктивным кашлем. В легких хрипы не выслушиваются, дыхание, как правило, ослабленное. Симптомы общей интоксикации незначительные (слабость, вялость, снижение аппетита). Температура нормальная или субфебрильная. Рентгенологическая картина в начале заболевания неясная, чаще всего (у 15-20%) описывается как вариант нормы; реже выявляется прикорневое снижение пневматизации легочной ткани и усиление интерстициального рисунка. Нормальная рентгенологическая картина грудной клетки не исключает наличия ПЦП. Для ателектатической стадии (продолжительность около 4 нед.) характерна выраженная одышка в покое , соотношение пульса и дыхания нередко 1:1, пациентов беспокоит малопродуктивный кашель с выделением вязкой мокроты, нередко описывается вздутие грудной клетки. Цианоз. Часто отмечается фебрильная лихорадка. Аускультативная картина характеризуется жестким и/или ослабленным дыханием (локально или над всей поверхностью легких), иногда выслушиваются сухие хрипы. На более поздних этапах в клинической картине заболевания на первый план выходят симптомы дыхательной и сердечно-сосудистой недостаточности. Рентгенологически на этой стадии более чем в половине случаев отмечается появление диффузных билатеральных облаковидных прикорневых инфильтратов, распространяющихся от корней легких к периферии (симптом «бабочки»), а также – обильные очаговые тени. Участки повышенной пневматизации сочетаются с перибронхиальными инфильтратами, картина легких при этом получила ряд образных названий – «матовые стекла», «ватные легкие», «легкие сквозь вуаль», «хлопья снега». Подобная рентгенологическая картина может наблюдаться при ЦМВ-пневмонии, атипичных микобактериозах, ЛИП. При КТ с высоким разрешением выделяют следующие признаки ПЦП: ограниченные или диффузные билатеральные затемнения по типу «матового стекла»; центральная, прикорневая или верхнедолевая локализация изменений; наличие неправильной формы полостей деструкции с утолщенными стенками или тонкостенных кист; консолидация легочной ткани, ретикулярные и септальные утолщения (при разрешении болезни); бронхо- и бронхиолоэктазы, формирующиеся в результате пневмоцистного бронхиолита; наличие мелких узелков, расположенных центролобулярно или диффузно; Последняя, эмфизематозная стадия (продолжительность вариабельная) характеризуется развитием эмфизематозных лобулярных вздутий и, возможно, разрушением альвеолярных перегородок с развитием пневмоторокса. Это осложнение является редким, но пневмоторокс склонен к рецидивированию и трудно поддается стандартной терапии. Он развивается вследствие низкой эластичности легочной ткани даже при небольшой физической нагрузке, проведении диагностических или лечебных процедур. Его особенности заключаются в спонтанном характере и отсутствии сообщения плевральной полости с бронхом. Наиболее типичными симптомами пневмоторакса является нарастание дыхательной недостаточности, затрудненное дыхание, реже появление подкожной эмфиземы. 5 Диагностика 5.1 Лабораторные данные. При исследовании периферической крови специфических изменений нет. Неспецифические показатели: ускорение СОЭ > 50 мм/ч, эозинофилия. Может обнаруживаться анемия, тромбоцитопения, лейкопения. В биохимическом анализе крови для ПЦП характерна повышенная суммарная активность лактатдегидрогеназы (ЛДГ) (> 500 мг/дл) – частый, высокочувствительный, как отражение дыхательной недостаточности, но неспецифичный показатель. Активность ЛДГ обычно повышена также при ТБ, пневмонии другой этиологии, эмболии легочной артерии, гемолизе, лимфомах, терапии азидотимидином, поражении сердца и печени или диссеминированном токсоплазмозе. Гипоксемия – самое характерное лабораторное нарушение, может колебаться от легкой до умеренной (рО2 > 70 мм.рт.ст., альвеолярно-артериальная разница по кислороду – >35 мм.рт.ст). Гипоксемия соответствует тяжести заболевания. Прогноз остается неблагоприятным (зависит от фонового состояния), и без коррекции иммунного статуса у 15% пациентов возникают рецидивы ПЦП. В отсутствие адекватного специфического лечения пневмоцистоза летальность достигает 100% у пациентов с иммунодефицитами и 50% - у недоношенных без ВИЧ. Длительное наличие симптомов заболевания (в течение нескольких недель), предшествующие эпизоды ПЦП, выраженные рентгенологические изменения и гипоксемия, а также значительное повышение ЛДГ обычно свидетельствуют о плохом прогнозе. Диагностика. Сложности при проведении дифференциальной диагностики в случае подозрения на развитие у пациента ПЦП в основном объясняются тем фактом, что стандартное обследование больных малоинформативно, до 20% из них имеют стертую клинику, а рентгенологическое обследование не выявляет патологии. Диагноз пневмоцистоза у ВИЧ+ пациента должен устанавливаться на основании комплекса клинико-инструментальных и лабораторных данных: характерные клинические проявления: сочетание выраженной одышки с минимальными физикальными и рентгенографическими данными; лабораторные данные: повышение СОЭ, активности ЛДГ, снижение рО2 крови. Лечение должно быть начато до постановки окончательного диагноза, так как пневмоциста персистирует в клинических образцах дни – недели после начала эффективной терапии. 5.2 Специфическая диагностика. Этиологическая диагностика инфекции основана на выявлении возбудителя в биологическом материале из респираторного тракта: в мокроте, в жидкости БАЛ, трахеальном аспирате, биоптате легочной ткани. Существуют определенные трудности при получении мокроты, так как кашель у больных ПЦП, как правило, непродуктивный. Спонтанно отхаркиваемая мокрота имеет низкую чувствительность и не должна рассматриваться для лабораторного анализа на пневмоцисты. Индуцированное отделение мокроты достигается с помощью ингаляции (например, через небулайзер) гипертонического (3%) раствора NaCl в течение 5-10 мин. Пневмоцист в мокроте, даже при использовании солевой ингаляции, обнаруживают не более чем у половины больных (чувствительность метода - 50-60%). Индуцированное отделение мокроты обладает такими несомненными достоинствами, как низкая стоимость и высокая безопасность для пациента. Однако при этом пациенты в большом количестве выделяют пневмоцисты во внешнюю среду, подвергая тем самым опасности окружающих. Бронхоскопия с бронхоальвеолярным лаважом (БАЛ) во всем мире считается оптимальным методом для диагностики ПЦП [6]. Для этого через бронхоскоп (введенный в периферический бронх обычно правой средней доли) дробно (по 20–30 мл) инстиллируется 100 –250 мл стерильного физиологического раствора. После введения каждой порции содержимое аспирируется. Когда объем аспирата достигает 50 мл, полученный материал центрифугируется, осадок окрашивается и исследуется на наличие пневмоцист. Микроскопия жидкости, полученной при БАЛ считается оптимальным (с точки зрения стоимости/эффективности) методом исследования с чувствительностью 84-97%. ПЦР – один из наиболее перспективных методов диагностики ПЦП, особенно у новорожденных, когда трудно получить адекватный материал для других методов исследования. Применение ПЦР также может значительно повысить диагностическую чувствительность исследования мокроты. Так, в одном из исследований чувствительность ПЦР для индуцированной мокроты у пациентов с документированной ПЦП составила 100% по сравнению с 38–53% при окраске толуидиновым синим и с антителами. Разработаны различные критерии и алгоритмы обследования пациентов в целях диагностики ПЦП. Приводим алгоритм обследования больных с подозрением на ПЦПО кончательный диагноз ПЦП ставится при обнаружении цист или трофозоитов в мокроте или жидкости БАЛ. Рекомендации по терапии ПЦП. Триметоприм-сульфаметоксазол (ТМП/СМК) – препарат выбора для этиотропной терапии ПЦП. Лечение ПЦП начинается с внутривенного введения ТМП/СМК (суточная доза триметоприма составляет 15-20 мг/кг/сут в 4 введения). Рекомендуемый курс терапии ПЦП – 21 день. 6. Лечение ПЦП начинают с назначения ТМП/СМК (суточная доза триметоприма составляет 15-20 мг/кг/сут в 4 введения). После стихания острых проявлений пневмонии детям с легким или средней тяжести течением болезни, у которых нет нарушений всасывания и поноса, можно назначать ТМП/СМК в/в 10 мг/кг каждые 12 часов и, если ребенок получает пероральное питание, перейти (примерно на 2-й неделе лечения) на прием препарата внутрь и продолжать лечение до общей продолжительности 21 суткок. При неэффективности ТМП/СМК или аллергии на него переходят на препараты второго ряда (табл.7). Таблица7 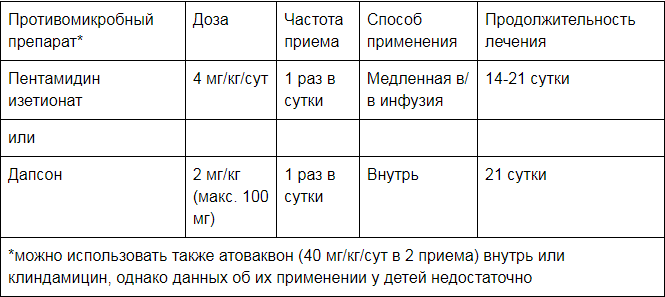 При неэффективности ТМП/СМК решают вопрос о проведении повторного БАЛ или биопсии легкого. При БАЛ часто кроме P.jirovecii выявляют ЦМВ, однако ганцикловир следует назначать только тем детям, у которых стандартное лечение ПЦП не дает результата. При ПЦП тяжелой и средней тяжести можно назначить преднизолон внутрь: 2 мг/кг в течение 1 недели, 1 мг/кг в течение 1 недели, 0,5 мг/кг в течение 1 недели. 7. Профилактика. Профилактическая работа реализуется в двух направлениях: эпидемиологическом и медикаментозном. Первый аспект предполагает широкое тестирование на пневмоцистную инфекцию представителей групп риска: пациентов с ВИЧ, онкопатологией, иммунодефицитами, недоношенных детей, сотрудников роддомов и стационаров. Второе направление – это фармакопрофилактика пневмоцистной пневмонии у лиц с количеством СД4+ клеток ˂200. Она заключается в приеме сульфаниламидов в профилактических дозах длительными курсам Список литературы Российское респираторное общество Межрегиональная ассоциация поклинической микробиологии и антимикробной химиотерапии (МАКМАХ).Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Пособие для врачей. Коллектив авторов: Чучалин А. Г., Синопальников А. И., Козлов Р. С.,Тюрин И. Е., РачинаС. А. Москва. 2010. 112с. Лесли Серчук, M.D. Пневмоцистная пневмония. Руководство по оказанию помощи ВИЧ-инфицированным детям под ред. С. Зайхнера и Дж. Рид. 2013 г. Детские болезни: Учебник для вузов (том 1). 7-е изд.: переработанное .СПБ 2013-928с. Илькович М.М., Кокосов А.Н. Интерстициальные заболевания легких. Руководство для врачей. Нордмедиздат, 2005, 560с. |
