Мраморная болезнь
 Скачать 404.25 Kb. Скачать 404.25 Kb.
|
Мраморная болезньПод термином «мраморная болезнь» понимают врожденный семейный остеосклероз, проявляющийся диффузным поражением большинства костей скелета. Клиническая картина. Следует различать доброкачественное и злокачественное течение мраморной болезни. Если преобладает поражение скелетной мезенхимы, то это доброкачественный вариант заболевания, который может длительное время не проявляться клинически. Чаще всего наряду со склерозом скелета отмечаются склероз челюстных костей и нарушения прорезывания зубов. Сразу после прорезывания эмаль имеет меловидный оттенок и быстро скалывается. Единственная возможность сохранить зубы заключается в ортопедическом лечении. При вовлечении в процесс миелогенной мезенхимы наступает раннее и резкое нарушение процессов кроветворения. Развиваются анемия, остеомиелит нижней челюсти, сопровождаемые переломами костей, снижением остроты зрения. 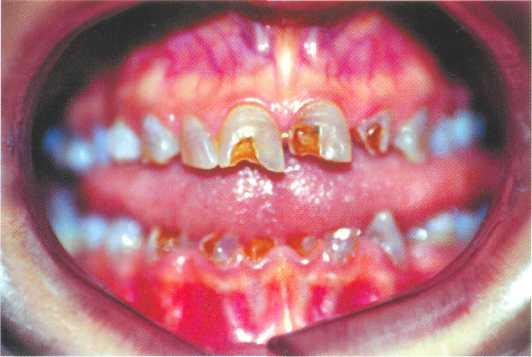 Стирание твердых тканей зубовСтирание зубов — это физиологический процесс, совершающийся в течение всей жизни. Cтепень стирания и его скорость определяются характером пищи и интенсивностью использования жевательного аппарата. Стирание зубов следует подразделять на физиологическое (нормальное) и патологическое (повышенное) стирание. Физиологическое стирание возникает в результате прямого контакта поверхностей зубов-антагонистов или смежных зубов и является результатом физиологической функции жевания. Физиологическое стирание увеличивается с возрастом и проявляется в первую очередь на буграх окклюзионной поверхности моляров и премоляров: в норме к 40 годам имеет место небольшая стертость эмали бугров, а к 50—60 годам стирание проявляется в виде значительной убыли эмали бугров и укорочении коронок резцов. В связи с тем что зубы обладают физиологической подвижностью, стираются апроксимальные поверхности зубов; апроксимальные контакты превращаются из точечных в плоскостные. В зависимости от плоскости стирания различают окклюзионное и апроксимальное стирание. Патологическое стирание заключается в интенсивной убыли твердых тканей группы или всех зубов. Это может быть вызвано нарушениями прикуса, дефектами зубных рядов, неправильной конструкцией протезов, пороками развития твердых тканей зубов, привычкой жевать на одной стороне. К патологическому стиранию зубов иногда приводят психогенные причины: во время сна могут возникать частые, сильные и длительные соприкосновения зубов по типу бруксизма; некоторые пациенты во время стресса стучат зубами. Клиническая картина. При осмотре в полости рта выявляется обнаженный дентин в области бугров и режущих краев зуба. Формирование острых краев эмали приводит к образованию дефекта, напоминающего чашу; эмалевые края «чаши» скалываются, обнажая дентин, подверженный быстрому истиранию. Пациенты жалуются на: • боли от температурных раздражителей; приема сладкого; жевания даже мягкой пищи; •травмирование языка и слизистой оболочки щек острыми краями эмали; • частое прикусывание щек и губ; • образование заеды. В случае значительного снижения высоты коронок зубов появляются признаки уменьшения высоты нижнего отдела лица, изменения со стороны височно-нижнечелюстного сустава, жжение и боль в области слизистой оболочки рта, нарушение слуха и др. Необходимо помнить, что многие пациенты молодого и среднего возраста с патологическим стиранием зубов страдают заболеваниями эндокринных желез (чаще всего — щитовидной железы), поэтому необходима консультация эндокринолога. Лечение зависит от степени и причин патологического стирания. Необходимо стабилизировать процесс и предотвратить дальнейшее прогрессирование убыли тканей зубов. В ряде случаев для этого применяют протезирование с использованием вкладок из сплавов и металлических коронок. Если причина патологического стирания заключается в неправильном пломбировании или протезировании, необходимо восстановить нормальную форму окклюзионных поверхностей зубов, а при дефектах зубных рядов провести адекватное протезирование. При выраженном снижении высоты нижнего отдела лица и патологии прикуса необходимо использование ортопедических конструкций. В случае доминирующей роли психогенных факторов назначают седативную терапию и ношение суставной шины в ночные часы и во время занятий, требующих максимальной концентрации внимания и нервного напряжения (например, при работе с компьютером и т. д.). Ношение суставной шины способствует предотвращению стирания зубов и нормализует положение суставной головки нижней челюсти в суставной ямке. В любом случае необходим ряд следующих мероприятий: • препарирование и пломбирование дефектов (если не выбрано иного метода восстановления тканей зуба); • сглаживание острых краев зубов; • проведение реминерализирующей терапии или устранение чувствительности другими средствами, так как в 99 % случаев такая патология тканей зубов сопровождается выраженной гиперестезией. Необходимость обязательного препарирования тканей зубов с патологическим стиранием обусловлена облитерацией и гиперминерализацией дентина, что препятствует созданию нормальной адгезии пломбы к тканям зуба. Эрозия твердых тканей— это прогрессирующая убыль эмали и дентина зуба. Зона поражения располагается на вестибулярной поверхности и имеет округлую чашеобразную форму. В первую очередь поражаются резцы верхней челюсти, реже — клыки и премоляры. Крайне редко эрозии возникают на зубах нижней челюсти. Причины возникновения эрозии четко не установлены, однако в МКБ-С перечислены следующие ее виды: • профессиональная — у рабочих химических производств; • обусловленная персистирующей регургитацией или рвотой; • обусловленная диетой (кислые соки, цитрусовые и др.); • обусловленная лекарственными средствами и медикаментами; • идиопатическая; • другого происхождения. Клиническая картина. Поражения зубов имеют симметричный характер. Процесс начинается с появления незначительного углубления на эмали вестибулярной поверхности, которое со временем увеличивается и достигает дентина. Дно очага эрозии желтого цвета, гладкое, блестящее, плотное при зондировании, возможно отложение пигмента. Форма — сначала округлая или овальная — при длительном существовании принимает менее правильные очертания: края эрозии постепенно переходят на интактную поверхность коронки зуба. Эрозивные поражения делятся на три степени, в зависимости от глубины поражения: I степень — поражение поверхностных слоев эмали; II степень — локализованные поражения эмали и дентина, обнаженный дентин занимает менее У3 поверхности поражения; III степень — генерализованные поражения; обнаженный дентин занимает более У3 от всей поверхности эрозии. Следует различать активную и стабилизированную стадии эрозии, хотя для всех эрозивных поражений тканей зуба характерно хроническое течение. При активной стадии происходит быстрая убыль ткани зуба, сопровождающаяся явлением гиперестезии; стабилизированной стадии присуще более спокойное течение. Характерно, что на центральных и боковых резцах нижней челюсти эрозии не возникают. При микроскопическом исследовании участка зуба, пораженного эрозией, наблюдаются изменения в поверхностном слое эмали и дентина. Дентинные канальцы заполнены кристаллическими структурами, в межканальцевых участках нарушена ориентация кристаллов, увеличен размер бесструктурных участков. Эрозию следует отличать от поверхностного кариеса и клиновидного дефекта. Решающее значение имеют локализация и форма поражения, а также то, что при эрозии поверхность поражения гладкая, а при кариесе — шероховатая. Лечение. Метод лечения диктуется активностью процесса и сопутствующими заболеваниями: по данным Ю. А. Федорова (2000), эрозия более чем в 90 % случаев выявляется на фоне патологии щитовидной железы. Непосредственно в полости рта необходимо провести следующие мероприятия. 1. Дать рекомендации по устранению химического или механического воздействия на ткани зуба. 2. При наличии пигментации обработать поверхности зуба с применением абразивных профилактических паст с фтором и цирконием. 3. При активной стадии необходимо добиться стабилизации процесса путем проведения курса реминерализующей терапии и назначения препаратов кальция. Можно назначить электрофорез с 10 % раствором глюконата кальция (10—15 процедур на курс) или аппликации раствора глюконата кальция. 5. После курса реминерализации следует запломбировать эрозии с применением композитных, компомерных или стеклоиономерных материалов. Предпочтение отдают материалам, содержащим фтор. Препарирование области поражения обязательно. После пломбирования эрозий необходимо повторить курс аппликаций с раствором глюконата кальция и фторида натрия. 5. При значительном поражении зубов рекомендуется протезирование. Кислотный некрозКислотный, или химический, некроз зубов является результатом воздействия местных факторов (кислот, медикаментов и т. д.). При кислотном некрозе происходят поверхностная убыль и деминерализация эмали. Особенно сильно поражаются резцы и клыки, причем коронки постепенно скалываются и разрушаются до уровня десневого края. Пациенты жалуются на оскомину, прилипаемость зубов-антагонистов друг к другу. Такое поражение возникает у пациентов, страдающими ахилическим гастритом, при приеме внутрь 10 % раствора соляной кислоты. Чтобы избежать этого, рекомендовано пользоваться коктейльной трубочкой, которая предотвращает контакт соляной кислоты с тканями зуба. Дифференциальный диагноз проводят с эрозией эмали. Для эрозии характерно наличие твердой, блестящей поверхности, тогда как некроз сопровождается размягчением эмали. Лечение. Первоочередной задачей является устранение явлений гиперестезии, для чего применяют аппликации 10 % раствора глюконата кальция и 0,2—2 % раствора фторида натрия. При наличии размягченных тканей показано препарирование с последующим пломбированием, при обширных поражениях — протезирование. Важно устранить кариесогенную ситуацию: ограничить прием углеводов и наладить правильный гигиенический уход за полостью рта. Профилактика кислотного некроза заключается в создании качественной вентиляции в цехах; необходимо обеспечить рабочих растворами для полосканий полости рта, имеющими щелочную реакцию. Все рабочие химических производств должны находиться на диспансерном учете и подвергаться профилактической обработке тканей зубов фтористыми препаратами и реминерализирующими растворами. Выделяют некроз эмали, связанный с воздействием больших доз облучения при лечении онкологических заболеваний. В этом случае некроз эмали необходимо дифференцировать с множественным кариесом, который возникает как следствие ксеростомии, нарушения свойств слюны и самоочищаемости полости рта. ГиперестезияГиперестезия— повышенная чувствительность тканей зуба к механическим, химическим и температурным раздражителям. Строго говоря, термин «гиперестезия» не совсем верный: дентин зуба, будучи иннервированной тканью, обладает не повышенной, а нормальной чувствительностью. В норме дентин покрыт эмалью, а цемент — десной; при обнажении дентина чувствительность зуба повышается, что характерно для кариеса и некариозных поражений. Еще одной причиной гиперестезии может стать обнажение корней зубов при заболеваниях пародонта. Нередко встречается так называемая послеоперационная гиперестезия, связанная с нарушением техники пломбирования зубов. Наиболее удобна в клиническом отношении классификация гиперестезии, предложенная Ю. А. Федоровым с соавт. (1981). А. По распространенности. 1. Ограниченная форма — проявляется в области одного или нескольких зубов при наличии кариозных полостей или некариозных поражений, а также после препарирования и пломбирования зубов. 2. Генерализованная форма — проявляется в области большинства или всех зубов и сопровождает обнажение шеек и корней зубов при множественном кариесе, патологической стираемости, болезнях пародонта, множественной и прогрессирующей эрозии зубов. Б. По происхождению. 1. Гиперестезия дентина, связанная с потерей твердых тканей зуба: а) в области кариозных полостей; б) послеоперационная гиперестезия; в) сопутствующая патологическому истиранию твердых тканей зуба и клиновидным дефектам; г) при эрозии твердых тканей зуба. 2. Гиперестезия дентина, не связанная с потерей твердых тканей зуба: а) гиперестезия дентина обнаженных шеек и корней зубов при заболеваниях пародонта, сопровождающихся рецессией десны; б) гиперестезия дентина интактных зубов, так называемая «функциональная гиперестезия», сопутствующая общим нарушениям в организме. Важно определить, на какие раздражители реагируют ткани зуба: температурные, химические (сладкое, кислое, соленое, горькое), все виды раздражителей, включая тактильный, а также носит ли гиперестезия генерализованный или локализованный характер. Лечение. Выбор метода лечения зависит от причины возникновения гиперестезии, но в любом случае необходимо проводить курсы реминерализирующей терапии и рекомендовать систематическое применение зубной пасты «Жемчуг» и «Новый жемчуг». Дисплазия Капдепона – это наследственное несовершенство твердых тканей зуба (эмали и дентина). Заболевание это передается по наследству в 50% случаев, мальчики и девочки болеют одинаково часто. Это заболевание часто называют «бескоронковые зубы», «зубы, лишенные эмали», «прозрачные зубы». При дисплазии Капдепона зубы у ребенка прорезываются в срок, имеют нормальную форму и величину, но цвет эмали – водянисто-серый, прозрачный, в разных зубах может быть различная интенсивность окраски. Вскоре после прорезывания зубов эмаль скалывается, а затем постепенно стирается дентин. Иногда к этому процессу присоединяется инфекция и возникает процесс, похожий на кариес с такими же осложнениями (пульпит, периодонтит и т.д.). Если ткани стираются не очень интенсивно, то поверхность зуба становится гладкой, блестящей, различной окраски (желтые зубы разных оттенков). Зубы становятся прозрачными, сквозь них просвечивают контуры полости зуба. При этом зубы не болезненны, кариес на них встречается редко. Лечение обычно начинают проводить не ранее 5-7 лет. Изготавливаются полные или частичные протезы на челюсти без удаления зубов. Ангидротическая эктодермальная дисплазия — аномалия развития, возникающая из-за генетического поражения наружного зародышевого листка — эктодермы. Клиническая картинааномалии зубов (вплоть до полного отсутствия); повышенная температура тела; аномалии волос (волосы тонкие, редкие); впалая переносица; увеличенная лобная кость, выступающие надбровные дуги[en]; запавшие щёки; сухая тонкая кожа; деформированные ушные раковины; выпуклые губы; гипоплазия крыльев носа.  |
