Наследственные болезни и их классификация
 Скачать 2.04 Mb. Скачать 2.04 Mb.
|
1 2 К механизмам, лежащим в основе геномных мутаций, относятся:
Факторы, повышающие риск рождения детей с хромосомными болезнями Причины возникновения хромосомных болезней до настоящего времени недостаточно изучены. Имеются экспериментальные данные о влиянии на мутационный процесс таких факторов, как: действие ионизирующих излучении, химических веществ, вирусов. Другими причинами нерасхождения хромосом могут быть: сезонность, возраст отца и матери, порядок рождения детей, прием лекарств во время беременности, гормональные нарушения, алкоголизм и др. Не исключается до определенной степени и генетическое детерминирование нерасхождения хромосом. Повторим, однако, что причины образования геномных и хромосомных мутаций на ранних стадиях развития зародыша до сих пор окончательно не раскрыты.  К биологическим факторам повышения риска рождения детей с хромосомными аномалиями может быть отнесен возраст матери. Риск рождения больного ребенка особенно резко возрастает после 35 лет. Это характерно для любых хромосомных болезней, но наиболее четко наблюдается для болезни Дауна. К биологическим факторам повышения риска рождения детей с хромосомными аномалиями может быть отнесен возраст матери. Риск рождения больного ребенка особенно резко возрастает после 35 лет. Это характерно для любых хромосомных болезней, но наиболее четко наблюдается для болезни Дауна.В медико-генетическом планировании беременности особое значение уделяется двум факторам — наличию анеуплоидии по аутосомам у ребенка и возрасту матери старше 35 лет. К кариотипическим факторам риска у супружеских пар относятся: анеуплоидия (чаще в мозаичной форме), робертсоновские транслокации (слияние двух телоцентрических хромосом в области деления) кольцевые хромосомы, инверсии. Степень повышения риска зависит от типа хромосомных нарушений. 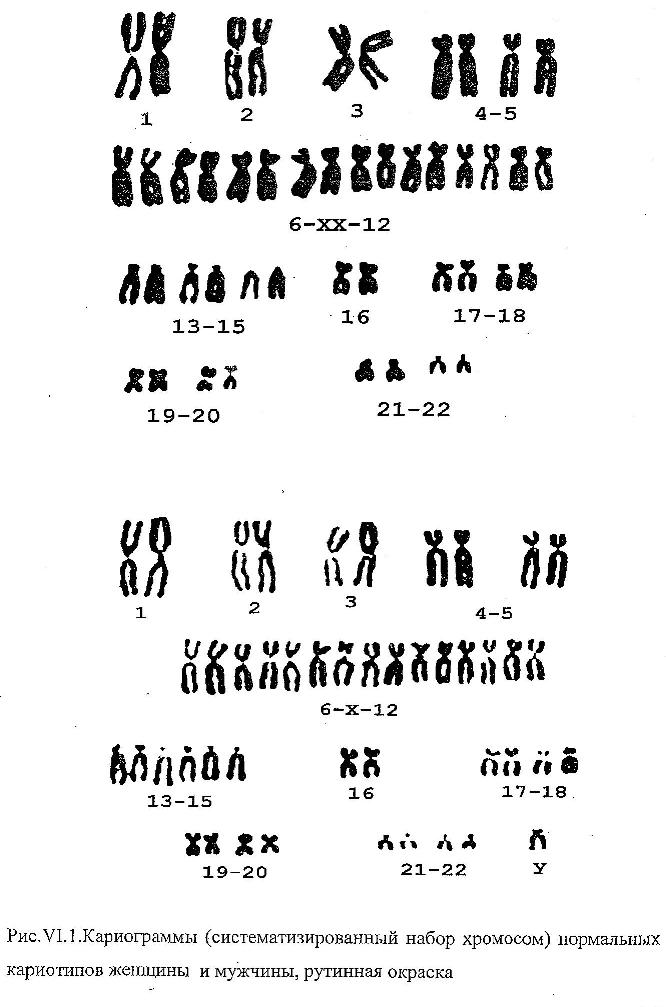 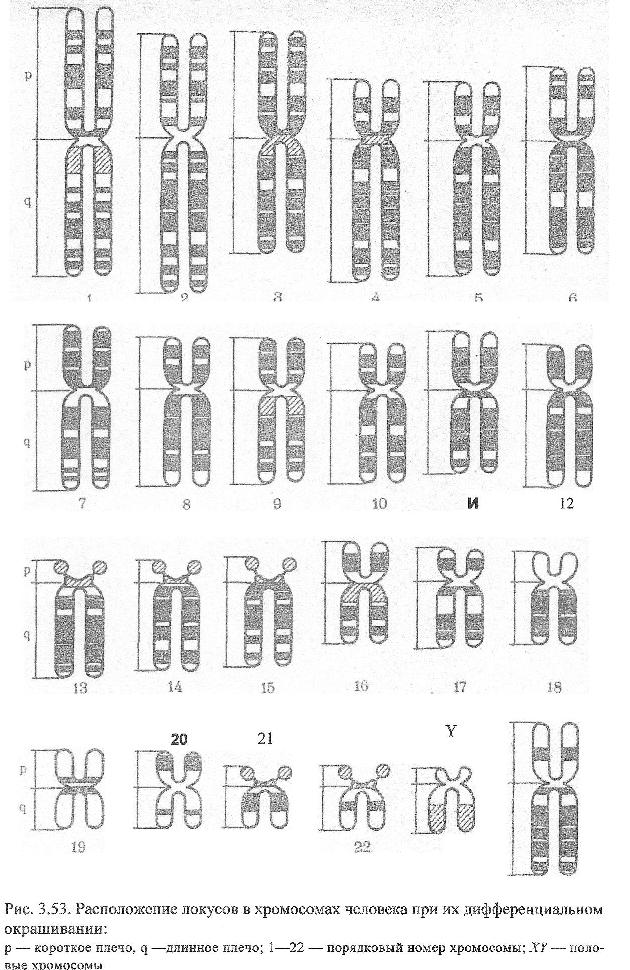  Синдром Дауна (трисомия по 21 паре хромосом) Причина: Нерасхождение 21 пары аутосом, транслокация 21 аутосомы на аутосому группы D или G. У 94% кариотип — 47 хромосом. Частота проявления синдрома увеличивается с возрастом матери. Клиника: Признаки, позволяющие диагностировать заболевание, в типичных случаях выявляются на самых ранних этапах жизни ребенка. Малый рост ребенка, маленькая круглая голова со скошенным затылком, своеобразное лицо - бедная мимика, косой разрез глаз со складкой у внутреннего угла, нос с широкой плоской переносицей, маленькие деформированные ушные раковины. Рот обычно полуоткрыт, язык толстый, неповоротливый, нижняя челюсть иногда выступает вперед. На щеках часто отмечается сухая экзема. Обнаруживается укорочение конечностей, особенно в дистальных отделах. Кисть плоская, пальцы рук широкие, короткие. В физическом развитии отстают, однако не резко, но нервно-психическое развитие замедленно (плохо развита речь). С возрастом выявляется ряд новых черт заболевания. Голос грубеет, отмечается близорукость, косоглазие, конъюнктивиты, неправильный рост зубов, кариес.Слабо развита иммунная система, инфекционные заболевания протекают крайне тяжело и в 15 раз чаще, чем у других детей. Встречается острый лейкоз. Патогенез: Патологии внутренних органов, сердечно-сосудистые дефекты. Диагностика: Клиническое обследование, подтверждаемое цитогенетическим анализом кариотипа. Лечение: Комплексная терапия, включающая правильную организацию режима, рационально построенная медико-педагогическая работа, лечебная физкультура, массаж, медикаментозное лечение.  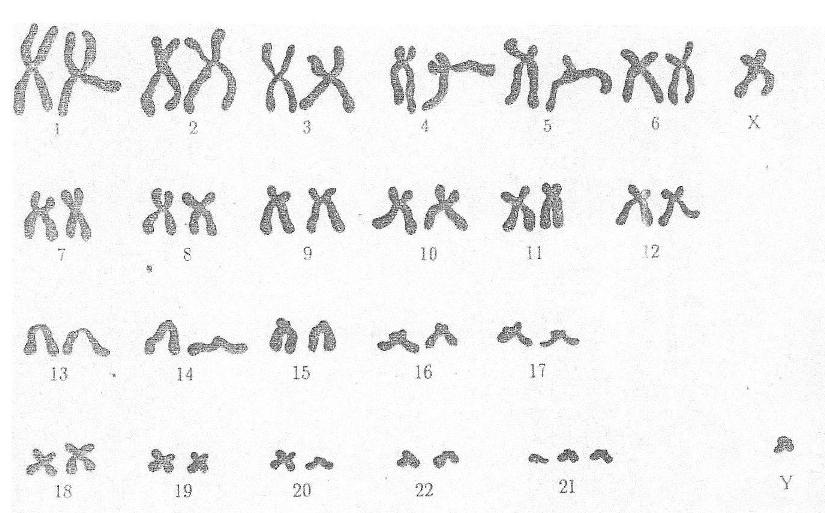 Синдром Тернера-Шершевского (ХО) Причина: Нерасхождение половых хромосом, отсутствие одной Х-хромосомы, кариотип - 45 хромосом. Клиника:Низкий рост,непропорциональное строение тела, полная короткая шея с крыловидными кожными складками, широкая грудная клетка, Х-образное искривление коленей. Уши деморфированы, низко расположены. Отмечается неправильный рост зубов. Половой инфантилизм. Снижение умственного развития. Патогенез: В пубертатный период недоразвитие половых органов и вторичных половых признаков, поражение сосудистой системы, аномалии мочевой системы, уменьшение остроты зрения, слуха. Диагностика: У новорожденных ее установить трудно. С возрастом диагностика основывается на клинической картине и определении патологии кариотипа и полового хроматина. Лечение: Симптоматическое, направленное на увеличение роста. Для увеличения роста используются анаболические гормоны. С 13-15 лет начинают лечение эстрогенными препаратами. Полного выздоровления не наблюдается, однако лечебные мероприятия могут улучшить состояние больных.  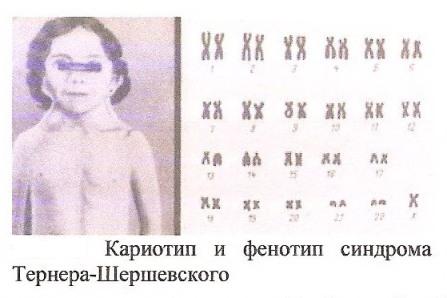 Синдром Клайнфельтера (XXY; XYY; XYYYY; XXXY) Причина: Нерасхождение половых хромосом, вследствие чего увеличивается число X или Y хромосом в клетке, кариотип - 47 (XXY), 48 и более хромосом. Клиника: Высокий рост, отсутствие залысин на лбу, плохой рост бороды, гинекомастия, остеохондроз, бесплодие, слаборазвиты мышцы, аномалия зубов и костной системы. Больные могут демонстрировать сниженный интеллект. С увеличением X-хромосом увеличивается умственная отсталость до полной идиотии, с увеличением Y-хромосом - агрессивность. Больные с более глубокой степенью интеллектуального дефекта могут обнаруживать ряд психопатологических признаков: они мнительны, склонны к алкоголизму, способны совершать различные правонарушения. Патогенез: В пубертатном периоде обнаруживается недоразвитие первичных половых признаков. Диагностика: Основана на клинических данных, а также на определении патологического кариотипа цитогенетическим методом, что подтверждается исследованием полового хроматина в клетках. Лечение: Терапия с помощью мужских половых гормонов для увеличения потенции. Психотерапия. 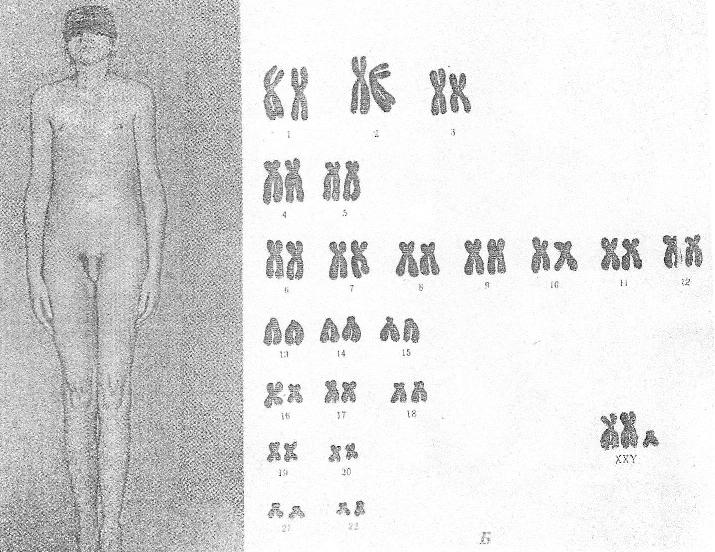 Синдром Волъфа-Хиршхорна Причина: У 80 % страдающих им новорожденных цитологическую основу данного синдрома составляет деления короткого плеча 4-й хромосомы. Размеры делеции колеблются от небольших терминальных до занимающих около половины дистальной части короткого плеча. Отмечается, что большинство делеции возникает заново, около 13 % происходит, в результате транслокаций у родителей. Реже в геноме больных, помимо траснлокации, имеются и кольцевые хромосомы. Наряду с делениями хромосом, патология у новорожденных может быть обусловлена инверсиями, дупликациями, изохромосомами. Клиника: У новорожденных небольшой вес при нормальной продолжительности беременности. Также отмечаются микроцефалия, клювовидный нос, эпикант, антимонголоидный разрез глаз (опущение наружных углов глазных щелей), аномальные ушные раковины, расщелина верхней губы и неба, маленький рот, деформация стоп и др. Дети с синдромом Вольфа-Хиршхорна маложизнеспособны, как правило умирают в возрасте до одного года. Патогенез: Болезнь характеризуется многочисленными врожденными пороками развития, задержкой умственного и психомоторного развития. Диагностика: По клинической картине. Лечение: Не существует. Синдром трисомии (XXX) Причина: Нерасхождение половых хромосом в результате нарушения работы митотического веретена деления во время мейоза, кариотип — 47 хромосом. Клиника: Пузырное нерасхождение плаценты; новорожденный имеет небольшой, широкий задний родничок, недоразвитые затылочные и теменные кости черепа. Отставание в развитии на 6-7 месяцев. Низко расположены деформированные ушные раковины. Синдактилия пальцев кисти, расщелина губы и неба, гидроцефалия. Многие женщины нормально развиты, интеллект ниже среднего. Частота развития шизофреноподобных психозов увеличивается второе. Патогенез: Пороки развития внутренних органов. Диагностика: По клинической картине и цитогенетическому определению патологии кариотипа и полового хроматина. Лечение: Симптоматическое. 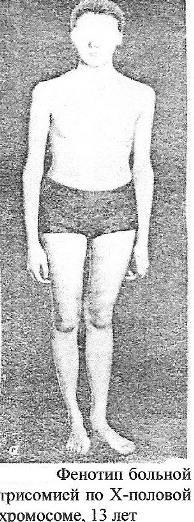  Синдром Эдвардса (трисомия по 18 паре хромосом) Причина: Нерасхождение аутосом на стадии гамет (иногда зигот). Лишняя хромосома в 18 паре. Кариотип 47, Е18+. Выражена зависимость частоты рождения больных детей от возраста родителей. Клиника: Пренатальное недоразвитие, слабая активность плода, нарушения строения лица (короткие глазные щели, маленькая верхняя челюсть) и костно-мышечной системы практически постоянны. Ушные раковины деформированы и в подавляющем большинстве случаев расположены низко. Грудина короткая, ядра окостенения расположены неправильно и в меньшем количестве. Спинномозговые грыжи и расщелины губ. Патогенез: Наиболее постоянны пороки сердца и крупных сосудов. Нарушения развития головного мозга, в основном гипоплазия мозжечка и мозолистого тела. Из пороков глаз чаще всего обнаруживается микроанафтольмия. Врожденное отсутствие щитовидной железы и надпочечников. Диагностика: Клинический осмотр, дерматоглифика, цитогенетическое обследование. Лечение: Отсутствует, 90% детей умирают на первом году жизни. Выжившие дети умирают от инфекционных заболеваний, чаще от пневмонии. 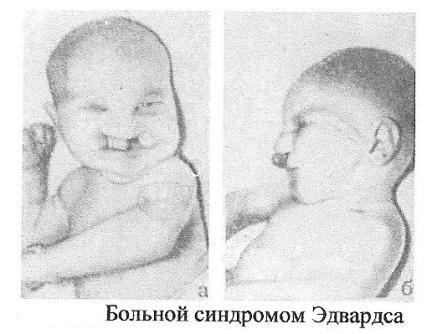  Синдром Патау (трисомия но 13 таре аутосом) Причина: Нерасхождение аутосом 13 пары в гаметогенезе у одного из родителей. Кариотип - 47, D13+ . Клиника: Аномалии черепа и лица, окружность черепа обычно уменьшена, в ряде случаев имеется выраженная тригоноцефалия. Умеренная микроцефалия сочетается со сравнительно низким и скошенным лбом, узкими глазными щелями, запавшим предносьем с широким основанием носа, низко расположенными и деформированными ушными раковинами. Расстояние между глазными щелями часто уменьшено. На коже головы имеются дефекты скальпа овальной или круглой формы. Часто – заячья губа и волчья пасть. Аномалии костно-мышечной системы, полидактилия. Патогенез: Смертность в течение первого года жизни (90%). Основной причиной смерти детей являются тяжелые, несовместимые с жизнью пороки развития: дефекты сердечно-сосудистой и мочеполовой систем, аномалии толстой кишки, пупочная грыжа, нарушения строения глазных яблок, постоянны микроанофтальмия, дисплазия сетчатки, катаракты. Врожденные пороки сердца встречаются у 80% детей. Диагностика: Основана на клиническом, цитогенетическим исследованиях.  Синдром "кошачьего крика" Причина: Делеция короткого плеча хромосомы 5-й пары. Кариотип 46, 5р-. Клиника: Патологическое строение голосовых связок - сужение, мягкость хрящей, отечность и необычная складчатость слизистой, мяуканье кошки. Недоразвитие речи. Микроцефалия. Лунообразное лицо, монголоидный разрез глаз, косоглазие, катаракта, атрофия зрительного нерва, плоская спинка носа, высокое нёбо, деформированные ушные раковины. Косолапость. Задержка умственного и физического развития. Продолжительность жизни значительно снижена, только около 14% больных переживают возраст 10 лет. Патогенез: Порок сердца. Диагностика: Клиническое обследование с выявлением наиболее постоянного признака синдрома - "кошачий крик", дерматоглифика и цитогенетическое выявление патологии кариотипа. Лечение: Отсутствует. 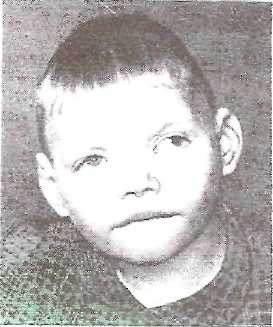 Синдром Орбели Причина: Деления длинного плеча аутосомы 13. Клиника: Лоб переходит в нос, не образуя носовой вырезки. Большое расстояние между глазами. Широкая спинка носа, высокое нёбо, низко расположенные диспластичные ушные раковины, пороки развития глаз (косоглазие, катаракта). Пороки опорно-двигательного аппарата -неспецифические аномалии (косолапость, вывих тазобедренных суставов). Задержка роста и психомоторного развития; характерна глубокая олигофрения. Больные с развернутой клинической картиной синдрома погибают на первом году жизни. Патогенез: Аномальное развитие практически всех органов и систем; микроцефалия; врожденные пороки сердца и аномалии прямой кишки. Диагностика: Цитогенетическое, клиническое обследование. Лечение: Отсутствует. Синдром Мориса Причина: Мутация гена, нарушающая образование нормального белка — рецептора, делает ткани-мишени невосприимчивому гормону, направляющему их развитие по мужскому типу. Не использовав такую возможность на определенном этапе онтогенеза, организм осуществляет развитие по женскому типу. Клиника: Появляется особь с кариотипом XY, но внешне более сходна с женщиной. Такие субъекты не способны иметь потомство, так как их половые железы (семенники) недоразвиты, а их выводные протоки часто формируются по женскому типу (недоразвитая матка, влагалище). Вторичные половые признаки также характерны для женского пола. Патогенез: Недоразвитые половые органы. Диагностика: Цитогенетическое, клиническое обследование. Лечение: Гормональная терапия. 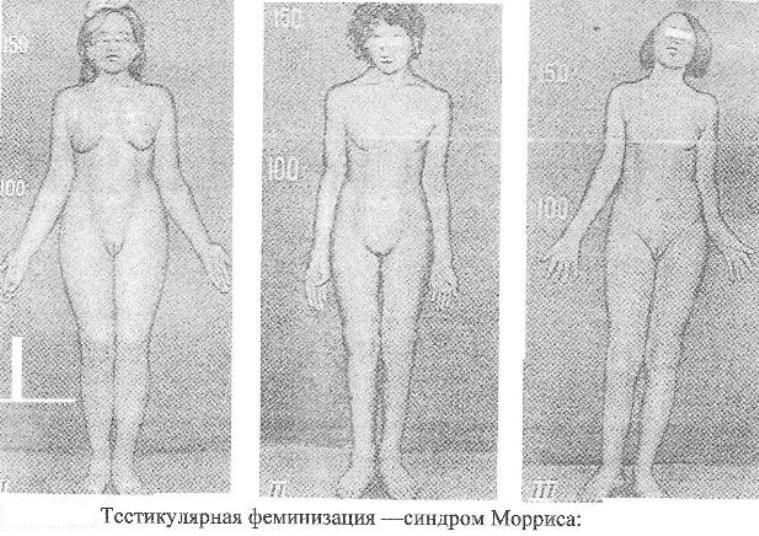 Болезни с наследственной предрасположенностью В детском возрасте на долю болезней с наследственной предрасположенностью приходится не менее 10 % и это число существенно повышается с возрастом. Болезни, в патогенезе которых играет роль наследственность и проявление которых зависит от действия факторов внешней среды, называют болезнями с наследственным предрасположением. Наследование таких болезней не подчиняется законам Менделя. В основе наследственной предрасположенности лежит генетическая уникальность организма, проявляющаяся в особенностях индивидуальных реакций организма на окружающую среду. В зависимости от того, с мутациями или сочетанием нормальных аллелей преимущественно связана наследственная предрасположенность, выделяют моногенную или полигенную предрасположенность к болезням. Выделяют следующие основные группы болезней с наследственной предрасположенностью: врожденные пороки развития (анэнцефалия, черепно-мозговая грыжа, вывих бедра и др.) и хронические заболевания неинфекционной этиологии. Последние делятся на распространенные нервно-психические (шизофрения, эпилепсия, маниакально-депрессивный психоз, рассеянный склероз) болезни и распространенные соматические болезни среднего возраста ( бронхиальная астма, язвенная болезнь желудка и двенадцатиперстной кишки, ишемическая болезнь сердца, варикоз, диабет и др.). Хронический пиелонефрит Неспецифическое инфекционно-воспалительное заболевание слизистой оболочки мочевыводящих путей: лоханок, чашечек и интерстициальной ткани почек. По сути интерстициальный бактериальный нефрит. Составляет 60% от всех заболеваний почек. Причина: Всегда инфекционная. Возбудители: стафилококк, стрептококк, энтерококк, кишечная палочка, вульгарный протей, микоплазмы и вирусы. Клиника: 1) Латентная форма - 20 % больных. Чаще всего жалоб нет, а если есть, то - слабость, повышенная утомляемость, реже субфебрилитет. У женщин в период беременности могут быть токсикозы. Функциональное исследование ничего не выявляет, если только редко немотивированное повышенное АД, легкую болезненность при поколачивании по пояснице. Диагноз ставится лабораторно. Лейкоцитурия, протеинурия, бактериурия. 2) Рецидивирующая - 80 %. Чередование обострений и ремиссий. Особенности: интоксикационный синдром с повышением температуры, ознобы. В клиническом анализе крови - лейкоцитоз со сдвигом влево, повышенное СОЭ. Боли в поясничной области, чаще всего двусторонние, у некоторых по типу почечной колики; боль ассиметрична. Дизурический и гематурический синдромы.
7) Азотемическая форма: проявляется впервые уже хроническая почечная недостаточность. Патогенез: Неспецифическое инфекционно-воспалительное заболевание слизистой оболочки мочевыводящих путей: лоханок, чашечек и интерстициальной ткани почек. По сути, интерстициальный бактериальный нефрит. Диагностика: 1.Рентгенологическое исследование. Экскреторная урография. Замедление выведения контраста, деформацию чашечек и лоханок, раздвигание чашечек и лоханок из-за отека и инфильтрации, затем их сближение из-за сморщивания. 2. Радиоизотопные методы З.УЗИ.
Лечение: Во время обострения постельный режим. Диета с ограничением солей и жидкости. Медикаментозное лечение. Во время обострения активная антибактериальная терапия: антибиотики, сульфаниламиды, нитрофураны, препараты налидиксовой кислоты, уросептики. При анемии: препараты железа, витамин В12, эритропоэтин. Рассеянный склероз Причина: Заболевание тяжелое (по настоящее время неизлечимое) и очень коварное: может возникать исподволь, без видимых причин. Проявившись однажды, иногда затихнет на несколько лет, чтобы потом развернуться во всю свою страшную мощь. Считается, что причина начала болезни - вирус парагриппа. Но рассеянный склероз поражает далеко не всех, переболевших парагриппом, а выборочно, с особенно настроенным наследственным аппаратом. Клиника: При встрече с вирусом парагриппа в организме вырабатываются вещества, агрессивные к собственной нервной системе: они поражают проводники двигательных нейронов, нейронов мозжечка, зрительных нервов, поэтому развиваются параличи, атаксия, расстройства зрения до полной слепоты. Часто у больных появляется неожиданно, а при подробном расспросе, после температуры, парилки, тяжелой физической работы, простудного заболевания - пелена перед глазами или одним глазом, внезапно перестает слушаться язык или не подчиняются его воле конечности. Потом, в течение 1-2 суток все явления исчезают, и часто человек даже не вспоминает об этом эпизоде. Через несколько лет такие явления могут повторяться, но полностью уже не исчезают. Появляется шаткость при ходьбе, скандированная речь. Больные не могут сами себя обслуживать, погибают чаще всего от обездвиженности, истощения и воспаления легких. Патогенез: При этом недуге в головном и спинном мозге образуется ткань, похожая на рубцы - участки склероза. Диагностика: Распознавание крайне трудно, особенно в начальной стадии, но наиболее ярким симптомом рассеянного склероза является его летучесть. В течение 1-2 дней слабость в руке может возникнуть и исчезнуть 2-3 раза. Нарушения зрения, отмеченные утром, к вечеру пропадают полностью. В диагностике помогает подробно собранная история заболевания, осмотр окулиста и невропатолога. Лечение: Курсы терапии 2 раза в год, весной и осенью. Если в течение нескольких дней нарастает слабость в ногах или руках, присоединяются нарушения зрения и т.п., то это говорит о сильном обострении, и такая форма болезни требует применения гормонов. Больной с рассеянным склерозом должен лечиться у одного врача, так как только один, постоянно наблюдающий за больным врач сможет проследить за изменениями этого очень многоликого заболевания. Лечение назначается строго индивидуально. Прогноз всегда неблагоприятный. Шизофрения Причина: Существует множество различных теорий и гипотез возникновения шизофрении. До недавнего времени наиболее распространенной была теория наследственного происхождения. Между тем многочисленные исследователи показали, что наследственная отягощенность в семьях больных шизофренией не выше, чем в семьях здоровых людей. В исследовании больных шизофренией обнаруживается немало патогенных факторов, которые опосредованно понижают сопротивляемость тканей головного мозга у потомства. Некоторые исследователи шизофрении придерживаются инфекционной теории возникновения заболевания, другие считают шизофрению вирусным заболеванием. Наибольшее признание получила аутоинтоксикационная теория возникновения шизофрении. Согласно ей, данное заболевание развивается на основе типологических, онтогенетических особенностей под влиянием неблагоприятных условий окружающей среды. Ее возникновение обусловливается интоксикацией организма вследствие попадания в него недоокисленных или нерасщепленных продуктов белкового обмена (нитролов, фенолкризолов, аммиака и т.п.), которые угнетают или блокируют окислительно-ферментативные процессы в ткани мозга, вследствие чего мозг недостаточно усваивает кислород. Возникающее при этом кислородное голодание - гипоксия - является причиной нейродинамических и морфологических изменений в центральной нервной системе, происходящих при шизофрении. Клиника: Клинические проявления шизофрении характеризуются полиморфизмом симптомов и синдромов — ей свойственны разнообразные варианты течения с наличием различных стадий и форм заболевания. Протекание заболевания у детей заключается в том, что у них на первый план выступает двигательные нарушения и катонические расстройства, нарастающий аутизм с деперсонализацией и своеобразными прожектерскими фантазиями, рудиментарными формами бреда с тревогой и страхом. Если для шизофрении у взрослых характерны слуховые галлюцинации, то у детей дошкольного и младшего школьного возраста, наоборот, преобладают зрительные галлюцинации. Патогенез: патогенез шизофрении обусловлен наличием хронических гипнотических (фазовых) состояний, снижением силы основных корковых процессов, повышением их иррадации и патологической инертностью. В основе механизма развития шизофрении лежит запредельное (охранительное) торможение. Ряд шизофренических симптомов (мутизм, кататония, негативизм и т.д.) являются следствием именно запредельного торможения в коре головного мозга, фазовых состояний и высвобождения подкорковых структур из-под контроля коры. Но механизм возникновения шизофренического процесса не исчерпывается только запредельным торможением - механизмы возникновения этого процесса еще недостаточно изучены. Диагностика: Шизофрения имеет тенденцию к хроническому течению и нередко ведет к значительному изменению личности, дефектам мышления, расстройствам эмоционально-волевой сферы, к апатическому слабоумию. Диагностировать шизофренический процесс у детей дошкольного возраста труднее, чем у взрослых, так как, во-первых, у некоторых детей характерные симптомы заболевания сглажены, а во-вторых, процесс, начавшийся в первом критическом периоде, настолько задерживает развитие ребенка, что иногда трудно отграничить шизофренический дефект от олигофрении. Лечение: Симптоматическое. Бронхиальная астма Причина: Обструкция при данном заболевании обусловлена преимущественно спазмом мелких бронхов и бронхиол (тонического типа) и в меньшей степени — гиперсекрецией и отёком. Клиника: Бронхиальная обструкция при бронхиальной астме характеризуется изменчивостью по своей выраженности и часто является обратимой либо спонтанно, либо под влиянием лечения. У больных различают обратимый и необратимый компоненты бронхообструктивного синдрома. Обратимый компонент обструкции бронхов определяет возможности лечебного воздействия и включает в себя бронхоспазм, который доминирует у больных астмой, воспалительный отек слизистой бронхов и обтурацию дыхательных путей слизью вследствие гипер- и дискринии с развитием местных и общих иммунных сдвигов, проявляющихся при разных формах астмы различными вариантами сенсибилизации. Необратимый компонент обструкции развивается у больных тяжелой степени тяжести и определяется наличием структурных изменений стенок бронхов и экспираторного коллапса мелких дыхательных путей вследствие развивающейся эмфиземы. Патогенез: Формирование полностью или частично обратимой обструкции бронхов. Диагностика: Клиническая картина, лабораторные и рентгенологические исследования. Лечение: В международных нормативных документах по лечению БА основное внимание уделено именно ингаляционному применению лекарственных средств. Вместе с тем его эффективность определяется особенностями клинической картины заболевания, методом генерации аэрозоля, правильностью дыхательного маневра и другими причинами. Несмотря на успехи медикаментозной терапии, проблема ликвидации воспаления и бронхиальной обструкции у больных БА сегодня во многих случаях остается нерешенной. В связи с этим актуален поиск немедикаментозных методов лечения, обладающих противовоспалительным, бронхолитическим и иммуномодулирующим лечебными эффектами и способных улучшить течение БА. Одним из таких методов является общая аэрокриотерапия (ОАКТ) - кратковременное воздействие на кожные покровы пациента газовой средой, температура которой составляет от минус 120 до минус 17 0° С. Целью этой процедуры является охлаждение кожных покровов пациента в сочетании с минимальным распространением переохлаждения в глубину тела. Эпилепсия Причина: При достаточно сильных воздействиях эпилептическая активность, как один из способов реакции клеток головного мозга, может появиться у любого человека. Однако, у "здоровых" людей для этого необходимо достаточно сильное воздействие - например, алкогольная абстиненция или тяжелая черепно-мозговая травма. У маленьких детей способность клеток головного мозга реагировать избыточным возбуждением на раздражающий фактор выражена в большей степени, чем у взрослых, поэтому при высокой температуре у них может развиться эпилептический приступ. Примерно у 1-2% людей активность клеток головного мозга настолько велика, что эпилептические приступы возникают сами по себе (спонтанно), без видимых причин. Причины развития эпилептической активности в головном мозге, к сожалению, пока недостаточно ясны, но предположительно связаны со строением мембраны клетки головного мозга, а также химическими особенностями этих клеток. Сложную гамму причин эпилептических приступов нельзя свести к какому-нибудь одному фактору. Примерно в 70% случаев причина приступов остается неизвестной, несмотря на специальное неврологическое обследование, так как отсутствуют явные или предполагаемые признаки основного заболевания мозга. В зависимости от того, в каком возрасте появились приступы, следует предполагать те или иные причины. Если они появились до 20 лет, то причиной скорее всего может быть повреждение мозга во время беременности и родов, чем например -опухоль мозга. Если эпилепсия наступила после 25 лет, то наиболее частой причиной, как правило, бывают опухоли мозга, а у пожилых людей - нарушения кровообращения мозга (инсульты). Установлено, что причиной очаговых приступов гораздо чаще бывает первичное нарушение функции одного или нескольких участков головного мозга, чем при генерализованных. Однако, при любых приступах необходимо провести тщательное обследование и установить причину их вызывающую. Клиника: Клиническая картина эпилепсии у детей имеет некоторые характерные особенности. К ним можно отнести полиморфизм и возрастную трансформацию приступов, высокий удельный вес, частоту абортивных форм, наличие синдромов, не встречающихся у взрослых, нередкое развитие послеприступных симптомов очагового поражения мозга. Патогенез: Патогенез эпилепсии включает ряд механизмов. Это прежде всего фокальность, которая характерна не только для парциальной эпилепсии, но и для первично генерализованных приступов. Наиболее часто генерализованные приступы возникают при очаговых поражениях медиобазальной височной и орбитофронтальной локализации. По мере прогрессирования заболевания формируется эпилептическая система, и процесс распространяется на весь мозг. Биохимические механизмы эпилепсии связаны с расстройством ионных, медиаторных и энергетических процессов, Так, ионные сдвиги ведут к повышению мембранной проницаемости и усилению в результате этого деполяризации нейронов, их сверхвозбудимости. Снижение запасов глюкозы и накопление молочной кислоты в ткани головного мозга во время приступа являются причиной ацидотических сдвигов; усугубляющих гипоксию и снижающих уровень фосфатных соединений. Перед приступом часто обнаруживается метаболический алкалоз. Имеют значение и иммунологические реакции с образованием при повторных приступах противомозговых антител, циркуляторные расстройства и другие факторы, расширяющие зону поражения. Специфических патологоанатомических изменений при эпилепсии не находят. Вместе с тем эпилептический процесс может вызывать тяжелые дистрофические изменения и уменьшение количества ганглиозных клеток, прогрессирующий глиоз, особенно - в височных долях. Диагностика: По внешним признакам. Лечение: Регулярные посещения врача и точное соблюдение медицинских назначений и режима. Маниакально-депрессивный психоз (мдп) Причина: Большую роль играют наследственное предрасположение и конституциональные факторы. Чаще всего заболевают лица циклоидного и психастенического склада. Определенное значение имеют также дисфункция подбугорной области и патология эндокринной системы. Женщины болеют чаще мужчин. Первые приступы могут возникать как в пубертатном периоде, так и в старости. В большинстве случаев болезнь начинается в 3—5-м десятилетии жизни. Клиника: Выраженность аффективных расстройств варьирует от легких нарушений (циклотимия), которые обычно лечат в амбулаторных условиях, до тяжелых депрессий и маний, требующих срочной госпитализации. Для МДП типично полное обратное развитие болезненных нарушений, возвращение к состоянию, которое было до болезни. Число фаз на протяжении болезни очень различно. Длительность фаз — от 1 нед до 1—2 лет и более, средняя продолжительность — 6—12 мес. Светлые промежутки в некоторых случаях могут отсутствовать (так называемое континуальное течение болезни), но обычно они измеряются месяцами, годами. Биполярное течение — смена депрессивных и маниакальных фаз — наблюдается в 1/3 случаев. Чаще всего заболевание протекает в виде периодических депрессий. Отличие МДП от периодической шизофрении основывается на отсутствии в момент приступа галлюцинаций, бредовых идей отношения, преследования и формальных расстройств мышления. Диагностика: Диагноз МДП основывается на аутохтонном возникновении и последующем рецидивировании аффективных фаз, на типичной для эндогенных аффективных расстройств картине мании и депрессии и наличии среди родственников лиц с циклотимическими проявлениями или больных МДП. Лечение: Лечение депрессивных состояний проводят антидепрессивными средствами (амитриптилин, мелипрамин). В тяжелых случаях показано парентеральное (в/м, в/в капельное) введение препаратов. При резистентных к психотропным средствам депрессиях проводят электросудорожную терапию. При гипоманиакальных состояниях эффективны транквилизаторы. Прогноз в большинстве случаев благоприятный. При депрессивных фазах он осложнен в связи с опасностью суицидальных попыток. Основным средством предупреждения последующих аффективных фаз является превентивная терапия (в течение нескольких лет) солями лития и финлепсипом. Список литературы
1 2 |
