Нейроинфекции
 Скачать 1.59 Mb. Скачать 1.59 Mb.
|
|
НЕЙРОИНФЕКЦИИ Воспалительные заболевания ЦНС = нейроинфекции. Первичные (локализация возбудителя в ЦНС). Вторичные (осложнения общих инфекций – грипп, сифилис, туберкулез). Возбудители – бактерии, вирусы¸ токсины. Мозг обладает иммунологической автономностью – гематоэнцефалитический барьер (барьер между кровью и цереброспинальной жидкостью с одной стороны и нервной тканью и с другой) – нейроглия (соединительная ткань), которая тесно оплетает внутримозговые сосуды. Функция – реакция мозга на инфекционно-токсическое воздействие. Пути проникновения инфекционных агентов в нс – гематогенный, лимфогенный и др. Далее возбудитель распространяется через межклеточное пространство, вдоль аксонов и дендритов. Классификация Энцефалит – поражение вещества головного мозга Миелит – поражение спинного мозга. Поражение серого вещества – полиомиелит Менингит – поражение оболочек головного мозга МЕНИНГИТЫ Этиология: возбудители – бактерии (гнойные менингиты – пневмококковый, стафилококковый, стрпептококковый), вирусы (серозные, энтеровирусные менингиты), грибки. Пути передачи: воздушно-капельный, контактно-бытовой Патогенез распространение возбудителя через гематоэнцефалитический барьер внедрение возбудителя в оболочку мозга воспалительный процесс скопление гноя на бороздах, в области желудочков мозга Клиника Общеинфекционные симптомы (озноб, жар, гиперемия, гипертермия, увеличение лимфоузлов) Общемозговые (головная боль, нарушение сознания, судороги) Менингеальные – раздражение мозговых оболочек Поза «легавой собаки» - голова запрокинута, ноги согнуты в коленях. Центральная мозговая рвота - внезапная рвота без тошноты (связана с переменой положения тела) Гиперстезия, гиперчувствительность Ригидность затылочных мышц Симптом Кернига (невозможно разогнуть ногу в коленном суставе) Тонические симптомы – результат раздражения чувствительных см. чм корешков Менингококковый менингит — это бактериальная форма менингита. Инкубационный период от 2 до 10 дней. Основные симптомы: ригидность затылочных мышц, высокая температура, чувствительность к свету, спутанность сознания, головная боль и рвота. У младенцев также часто наблюдается выбухание родничка и вялость. Менингококковый сепсис (геморрагическая сыпь). Прогноз (статистика ВОЗ) 8%–15% пациентов умирают даже при надлежащем лечении как правило, через 24–48 часов. 50% летального исхода при отсутствии лечения. 10%–20% имеют остаточные симптомы (повреждение мозга, потеря слуха или инвалидность) Диагностика Клинический осмотр + люмбальная пункция + анализ цереброспинальная жидкость (гнойная) + ПЦР. Терапия: Этиотропная (антибактериальная - пенициллин, ампициллин, цефтриаксон; антигрибковая, противовирусная). Симптоматическое лечение (инфузионная терапия - дезинтоксикация, и поддержание водно-солевого баланса организма противосудорожные, диуретики) Реабилитация — пассивные, а затем активные упражнения необходимо начинать непосредственно после устранения отека головного мозга и уменьшения симптомов повышенного внутричерепного давления. Профилактика Вакцинация! Химиопрофилактика - незамедлительное профилактическое назначение антибиотиков лицам, находившимся в тесном контакте с больным, снижает риск передачи инфекции. ЭНЦЕФАЛИТЫ Энцефалит – острое воспаление вещества головного мозга Первичный (комариный, клещевой), вторичный (сифилитический, туберкулезный) Этиология – вирусы (энтеровирусы, арбовирусы), микробы, токсины. Способы заражения – через укусы, через употребление пищи, воздушно-капельный, контактный (через слизистые, кожу). Клещевой энцефалит (весенне-летний). Возбудитель – вирус из группы арбовирусов Патогенез – вирус с кровью переносится в г.м и с.м, оседает в передних рогах Клиника: Инкубационный период – 7-20 дней. Начало острое Симптомы интоксикации (температура 39-40, нарушение сознания Менингеальные симптом Общемозговые симптом Параличи, парезы в мышцах шеи, «свисающая голова», парезы лицевых нервов Хронические прогрессирующая симптоматика приводит к судорогам, гиперкинезам. Терапия: Острая симптоматика - госпитализация: строгий постельный режим, введение 5-6 мл внутримышечно гамма-глобулина (3-5 дней), дегидратация, дезинтоксикация, жаропонижающие, противосудорожные Далее - биостимуляторы, витамины, массаж, ЛФК, физиопроцедуры. ПОЛИОМИЕЛИТ Инфекционное заболевание детского возраста, сопровождающееся поражением мотонейронов передних рогов с.м. и ядер чмн. Дети до 5 лет (непривитые) Этиология: возбудитель – вирус (энтеровирус), заражение – воздушно-капельный путь. Широкое носительство вирусов среди здоровых лиц. Источник – больной или носитель. Патогенез: вирус попадает в ЖКТ, носоглотку – н.с. – оседает в передних рогах с.м. – поражение серого вещества, ствола, мозжечка. Инкубационный период – 5-14 дней Периоды: 1. Острый лихорадочный (общеинфекционные симптомы - повышение температуры, головная боль, боль в спине и конечностях, воспаления в носоглотке, расстройства ЖКТ; нарушение сознания, судороги, бред). Гиперемия лица, повышение давление ликвора. 3-5 дней Терапия: госпитализация - дегидратация, дезинтоксикация; по необходимости - анальгетики, противосудорожные 2. Паралитический («утренние параличи» - невозможность двигать рукой, ногой, нижние конечности, атрофия мышц, чувствительность не нарушена) 3. Восстановительный (постепенное восстановление движений – 3-4 мес.– годы) Терапия: биостимуляторы, ЛФК, массаж, физиопроцедуры, эл. стимуляция мышц, ортопедические мероприятия 4. Резидуальный (период остаточных явлений) – слабость и атрофия мышц,стойкие параличи, деформация костей, суставов, замедленный рост, искривление позвоночника Прогноз - легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу. Профилактика: Специфическая - живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы), инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином). Неспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки) РАССЕЯННЫЙ СКЛЕРОЗ Рассеянный склероз – демиелинизирующее заболевание с множественным мелкоочаговым поражением нервной системы. Этиология: неуточненная, инфекционно-аллергическая природа на фоне иммунной недостаточности Возраст начала заболевания 20-40 лет, холодный климат? Патогенез: разрушение миелиновых оболочек нервных волокон, развитие глии – уплотнения (склеротические бляшки) – препятствие проведению импульсов. Поражение в с.м., мозжечке, зрительные нервы. Клиника (полиморфизм): Диагностика: МРТ, ПЭТ, исследование уровня иммуноглобулина Первичные симптомы – нарушение миелиновой оболочки – неврологические Пирамидные расстройства (параличи, парезы), мозжечковые (нарушение равновесия, тремор, нистагм) Глазодвигательные расстройства (гемианопсия, двоение в глазах, снижение остроты зрения) Нарушение чувствительности – гипостезии, парастезии, боли Вторичные: Психические (сообщение диагноза – аффективные, неврозоподобные) Атрофия мышц, инфекции, пролежни (при некорректном лечении) Течение: волнообразное (ремиссии, обострения), инвалидизация. Смерть от вторичных заболеваний Прогноз: благоприятный (ж, длительная первая ремиссия, отсутствие психических расстройств) Терапия: ремиссия, отсрочка инвалидизации, снижение образования новых очагов Патогенетическая: аналоги миелина (инъекции), интерферон – бетаферон; гормональные препараты (преднизолон, метипред дексаметозон) – подавление аутоиммунного воспаления Снижение мышечного гипертонуса (баклофен) Ремисссия – улучшение метаболизма (ноотропы, витамины), лечебная гимнастика, ЛФК, электрофарезы Профилактика: избегать переутомлений, переохлаждений, травм, инфекций. ЗАБОЛЕВАНИЯ ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ 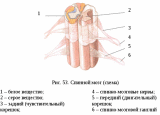 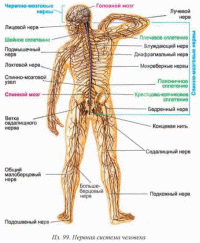 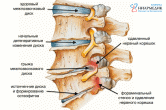 Периферическая нервная система — условно выделяемая часть нервной системы, находящаяся за пределами головного и спинного мозга. Она состоит из черепных и спинальных нервов, а также нервов и сплетений вегетативной нервной системы, соединяя центральную нервную систему с органами тела. Заболевания периферической н.с. – 50% пациентов в неврологии. Основная причина нетрудоспособности. Классификация Неврит – болезнь, при которой патоморфологические изменения в нерве сопровождаются нарушением двигательных, чувствительных, вегетативных функций. Полиневрит – поражение множества нервов Радикулит – поражение корешков спинного мозга Радикулоневрит – неврит правого лицевого нерва + поражение корешков спинного мозга Невралгия – приступы боли по ходу нерва без органического поражения Нейропатия – метаболические дегенеративные процессы в нерве при воспалении в нем Этиология полиневрита Наследственная Инфекционная, аутоимунная (вирусные заболевания) Токсическая (чаще алкогольные, лекарственная, веществами производства) Соматогенная и эндокринная (при сахарном диабете, уремии и т. д.) Гиповитаминоз (например, бери-бери) Профессиональные заболевания (хроническое воздействие холода, вибрации, напряжения мышц) Самые распространенные заболевания: остеохондроз, невриты, невралгии (тройничного, лицевого, седалищного нервов) Терапия заболеваний периферической нервной системы – комплексная Неспецифическое лечение Устранение болевого синдрома и отека тканей в зоне поражения (противовоспалительные средства – диклофенак, ибупрофен), анальгетики (парацетамол, анальгин), диуретические препараты (глицерин, фуросемид). Активизация местного крово-и лимфообращения – сосудистоактивные вещества + физическое воздействие (электрофорез, магнитотерапия) Облечение проведения нервного импульса (М-холинолетик метацин и витамины) Стимулирование восстановительных процессов в нервной и мышечной ткани – препараты с анаболитическим эффектом, средства для ремиелинизации (иммуноглобулин, бромокриптин), ноотропы (ноотропил). Физические методы – электростимуляция ослабленных мышечных групп, лечебная гимнастика, массаж, теплолечебные процедуры Трудовая терапия – постепенное увеличение физической нагрузки Специфическое лечение Этиотропное - устранение внешнего или внутреннего фактора, послужившего причиной: лечение инфекции, соматического заболевания, устранение бытовой или профессиональной интоксикации, прекращение вредных физических воздействий. Симптоматическое – в зависимости от патогенеза и клиники. ВЕГЕТОСОСУДИСТАЯ ДИСТОНИЯ (ВСД) ВСД — комплекс симптомов, отражающих дисфункцию вегетативной регуляции. ВСД проявляется не столько как самостоятельное заболевание, сколько как синдром , вызванный различными факторами: конституциональными (нестойкость вегетативных параметров), эндокринными (пубертатный период, климакс), психогенными (стрессы, личностные особенности). Течение: Перманентно (постоянно) – головные боли, тошнота, головокружение, слабость, раздражительность, колебание АД, температуры, расстройства ЖКТ Пароксизмально (приступообразно в виде кризов) от нескольких минут до часа Симпатоадреналовые Ощущение - нехватка воздуха, боли в сердце, ощущение холода, озноба, приступ страха, Проявления – бледность, сухость кожных покровов, тахикардия, повышение АД Терапия: транквилизаторы, нейролептики, адреноблокаторы, спазмолетики Вагоинсулярный (парасимпатический) Ощущения: замирание сердца, стеснение в груди, одышка, усиление перистальстики, позывы на дефекацию Проявления: гиперемия, влажность кожных покровов, снижение АД, брадикардия Терапия: холинолитики, витамины В, глюконат, хлорид кальция. Комплексная терапия: повышение тонуса организма, психотерапия, физиотерапия, массаж НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ 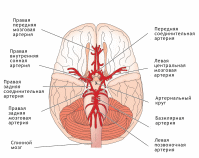 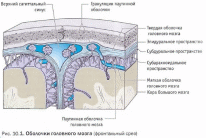 Сосудистая патология – ведущее место среди заболеваний н.с., являясь причиной смерти или утраты трудоспособности. Основные клинические формы нарушений мозгового кровообращения Начальные проявления недостаточности мозгового кровообращения (НПНМК) г.м./ с.м. Преходящие нарушения мозгового кровообращения (ПНМК) – 24 ч. Транзиторные ишемические атаки Гипертонические церебральные кризы Инсульты Субарахноидальное кровоизлияние Геморрагический инсульт – нетравматическое кровоизлияние в мозг (г.м./ с.м) Ишемический инсульт (инфаркт мозга) – церебральный/спинальный Малый инсульт (3 недели) Последствия перенесенного инсульта (более года) Прогрессирующие нарушения (хроническая гематома, дисциркуляторная энцефалопатия) Этиология Атеросклероз сосудов г.м. Гипертоническая болезнь Артериальная гипотония Заболевания сердца (аритмия, инфаркт миокарда) Заболевания крови и сосудов (васкулит) Аневризмы г.м. Сдавление сосудов (опухоли, абсцесс) Остеохондроз (шейный отдел) Факторы риска Курение, злоупотребление ПАВ Ожирение Сахарный диабет Гиподинамия (малоподвижный образ жизни) Употребление большого количества соли Стресс Возраст (40+) Наследственная предрасположенность Метафакторы (изменения атмосферного давления, температуры воздуха) 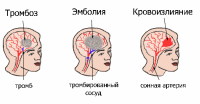 Диагностика Подробный анамнез заболевания Соматическое обследование + ЭКГ Неврологическое обследование Люмбальная пункция, КТ, МРТ Э 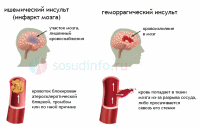 хоэнцефалография (ЭхоЭг) - метод обследования головного мозга с помощью ультразвука. хоэнцефалография (ЭхоЭг) - метод обследования головного мозга с помощью ультразвука.Ангиография - рентгеновское исследование кровеносных сосудов Допплерография - исследование методом ультразвука с одновременным измерением скорости кровотока; дуплексное сканирование - исследования сосудов головного мозга, шеи, аорты. К 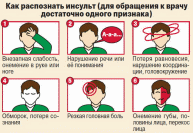 раниография - способ исследования костей свода и основания черепа, а также костей лицевого скелета и головного мозга при помощи рентгеновского излучения. раниография - способ исследования костей свода и основания черепа, а также костей лицевого скелета и головного мозга при помощи рентгеновского излучения.Исследования крови (сахар, холестерин, свертываемость) Исследования глазного дна Терапия Догоспитальный этап Недифференцированная терапия – купирование нарушений жизненно важных функций (дыхание, гемодинамики, глотания) Пациента уложить с приподнятым головным концом, обеспечить свободную проходимость дыхательных путей, предотвратить западение языка (повернуть голову) Базисная терапия Гипертензия – снижение АД (клофелин, натрий хлорид, раствор пентамина) Артериальная гипотония – преднизолон, допамин Психомоторное возбуждение – седуксен Головная боль – анальгин, баралгин Для предупреждения отека мозга – преднизолон Госпитализация в неврологическое, нейрореанимационное отделение. В условиях стационара: Недифференцированная терапия Препараты, регулирующие АД, температуру Профилактика пролежней, пневмонии, уросепсис, контрактур Дифференцированная терапия Тромболитические препараты (урокиназа, стрептаза) Удаление тромбов, гематом – хирургическое лечение Уменьшение вязкости крови, препятствование склеиванию тромбоцитов – антиагреганты (ацетилсалициловая кислота, дипиридамол) Улучшение локального мозгового кровотока – ноотропы (пирацетам), церебролизин Обеспечение насыщения тканей кислородом – гипербарическая оксигенации. Антиоксиданты (мексидол, милдронат) Снятие спазмов сосудов при субарахноидальном кровоизлиянии – нимодипин Кровотечение – повышение свертываемости крови, уменьшение сосудистой проницаемости (викасол, дицинон). Реабилитация Восстановление когнитивных функций (память, внимание) – ноотропы (ноотропил, мексидол) Гармонизация эмоционального состояние (депрессия) – антидепрессанты, психотерапия, трудотерапия, Восстановление двигательных функций – ЛФК, физиотерапия, санаторно-курортное лечение, физиотерапия, турдотерапия Пример пиктограмм для взаимодействия с пациентом  ТРАВМЫ ЦНС Черепно-мозговые травмы (ЧМТ) Закрытые (повреждения головы с целостностью костей черепа и апоневроза) Открытые (раны мягких покровов головного мозга с повреждением апоневроза/перелом основания черепа) Непроникающие (твердая мозговая оболочка не нарушена) Проникающие (твердая мозговая оболочка повреждена, что приводит к вторичному инфицировнию, в том числе к нейроинфекциям) Клинические формы закрытой ЧМТ Сотрясение головного мозга Патогенез: нарушение микроциркуляции в сосудах мозга, отек вещества и оболочек Клиника: не резко выраженные нарушения функций ЦНС общемозговые симптомы вегетативные симптомы (потливость, тахикардия, бледность кожных покров психические (ретроградная амнезия, снижение концентрации внимания) Ушиб головного мозга Клиника: общемозговые симптомы + очаговые симптомы. Зависит от степени Диагностика: клинические методы, КТ – снижение плотности вещества мозга в зоне повреждения, люмбальная пункция – повышение ликворного давления, ликвор с кровью. Легкая степень – потеря сознания до 2ч, оглушение, сопор. Пирамидная недостаточность с гемипарезами. Менингеальные симптомы. Средняя степень – утрата сознания на несколько часов, параличи, нарушения ощущений Тяжелая степень – потеря сознания (дни, недели) – кома, нарушение жизненно важных функций. Прогноз: неблагоприятный (летальный исход, инвалидность) Сдавление головного мозга Этиопатогенез: давление на мозговую ткань обломками костей черепа, гематомы, отек мозга) Клиника: общемозговые, менингеальные симптомы – спустя 12-40 часов после травмы Диагностика: ЭхоЭг, рентгенография черепа, КТ Терапия: Догоспитальный этап – освобождение от стесняющей одежды, положить холод на голову, покой, обеспечить проходимость дыхательных путей, остановление кровопотери, обезболивающие препараты Госпитализация Транспортировка – под голову подложить мягкое, зафиксировать вещами Легкая степень – покой, постельный режим Тяжелая степень – медикаментозное лечение Нормализация – гемодинамики (норадреналин, допамин, гидрокортизон) Снижение внутричерепного давления (фуросемид) Улучшение метаболизма мозговой ткани (пирацетам) Регуляция нейро-вегетативных функций (седуксен, димедрол) СПИНО-МОЗГОВАЯ ТРАВМА Периоды Острый (спинальный шок) 2-3 дня Ранний (нарушение крово и лимфообращения, ликвородинамики, отек мозга) 2-3 недели Промежуточный (стабилизация симптомов) 2-3 мес. Поздний (медленное восстановление нарушенных функций) спустя 3-4 мес. Прогноз зависит от локализации. Травма шейного отдела – 30% вероятности летального исхода Формы: Сотрясение (кратковременные обратимые нарушения функций, боль в мете травмы, слабость, онемение, парастезии, задержка мочи) Ушиб (параличи, парезы, нарушение чувствительности) Сдавление (смещение позвонков – двигательные, чувствительные нарушения ниже очага) Терапия: Госпитализация (транспортировка на щите). Перелом шейного отдела позвоночника (на спине), перелом поясничного и грудного отдела (на животе, чтобы спина была выпрямлена). Иммобилизовать позвоночник шинами. Введение обезболивающих, дегидратирующих средств. Строгий постельный режим, антибиотики, витамины, кортикостероиды, ноотропы Катетеризация мочевого пузыря с промыванием раствора калия, фурациллина - при задержке мочи Профилактика пролежней, уросеписиса, ЛФК, массаж, физиопроцедуры ОПУХОЛИ ЦНС О 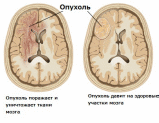 пухоли ЦНС - новообразования из вещества, оболочек, сосудов мозга, нервов. пухоли ЦНС - новообразования из вещества, оболочек, сосудов мозга, нервов. Этиологические факторы: гормональные, травматическая, радиационная Виды и формы: Первичные, вторичные (метастатические), доброкачественные, злокачественные Патогенетическое действие на мозг: разрушение мозговой ткани (продукты распада оказывают также токсическое влияние), сдавление сосудов, нарушение циркуляции ликвора, нарушение мозгового кровообращения, отек мозга, повышение внутричерепного давления Клиника: общемозговые симптомы + очаговые симптомы (в зависимости от локализации опухоли) + менингеальные симптомы (смещение структур мозга) Диагностика: КТ, МРТ (изменения плотности мозговой ткани, отек, смещение структур мозга) Терапия: радикальная (удаление опухали оперативным путем), паллиативная (декомпрессивная терапия черепа, химиотерапия, рентгеновское облучение, гормональная терапия). Дегидратация, анальгетики, противосудорожные, седативные, опиоидные вещества по показаниям. |
