Лекция Опроно-двигательный аппарат. Опорно-двигательный аппарат. Опорнодвигательный аппарат, его возрастные особенности Общий план строения и значение опорнодвигательного аппарата
 Скачать 1.17 Mb. Скачать 1.17 Mb.
|
|
Опорно-двигательный аппарат, его возрастные особенности 1. Общий план строения и значение опорно-двигательного аппарата Функцию движения у человека (и у животных) выполняет опорно-двигательный аппарат (ОДА), который объединяет костный скелет и прикрепленные к нему скелетные мышцы. Движения осуществляются под контролем нервной системы, посылающей нервные импульсы к мышцам. Сокращения мышц перемещают кости, которые играют роль рычагов. В связи с этим опорно-двигательный аппарат разделяют на пассивную и активную части. К пассивной части относят кости и их соединения, от которых зависит характер движений частей тела, но сами они выполнять движения не могут. Активную часть составляют скелетные мышцы. 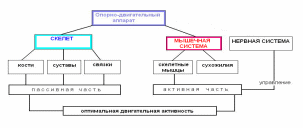 Функции ОДА: 1) опорная (опора как для скелетных мышц, так и для всех внутренних органов тела человека), 2) двигательная (за счёт сокращения мышц возможно перемещение тела в пространстве, а также отдельных его частей относительно друг друга), 3) защита внутренних органов от механических повреждений и сотрясений, в частности, кости грудной клетки защищают сердце, легкие и крупные сосуды, 4) осуществление вентиляции легких, 5) участие в поддержании ряда констант внутренней среды организма (концентрации ионов кальция, фосфатных анионов в плазме крови). Скелет человека представляет собой совокупность костей, определенным образом соединенных одна с другой. Скелет состоит из 204 – 206 костей. В скелете выделяют три отдела: скелет туловища, скелет головы (череп) и скелет конечностей. Скелет человека имеет тот же план строения, что и скелет высших животных, но имеет ряд особенностей, связанных с прямохождением. Вес скелета взрослого мужчины равен примерно 18% веса тела, у женщины – 16%, у новорожденного – только 14%. 2. Строение, химический состав и развитие костей Кости являются органами тела человека. У детей раннего возраста и новорожденных количество костей больше, чем у взрослого, так как с возрастом происходит срастание некоторых из них, например, лобковые, седалищные и подвздошные кости срастаются в тазовые кости, крестцовые позвонки срастаются в крестец, а копчиковые – в копчик и др. По форме и строению различают 4 основных вида костей: трубчатые, г 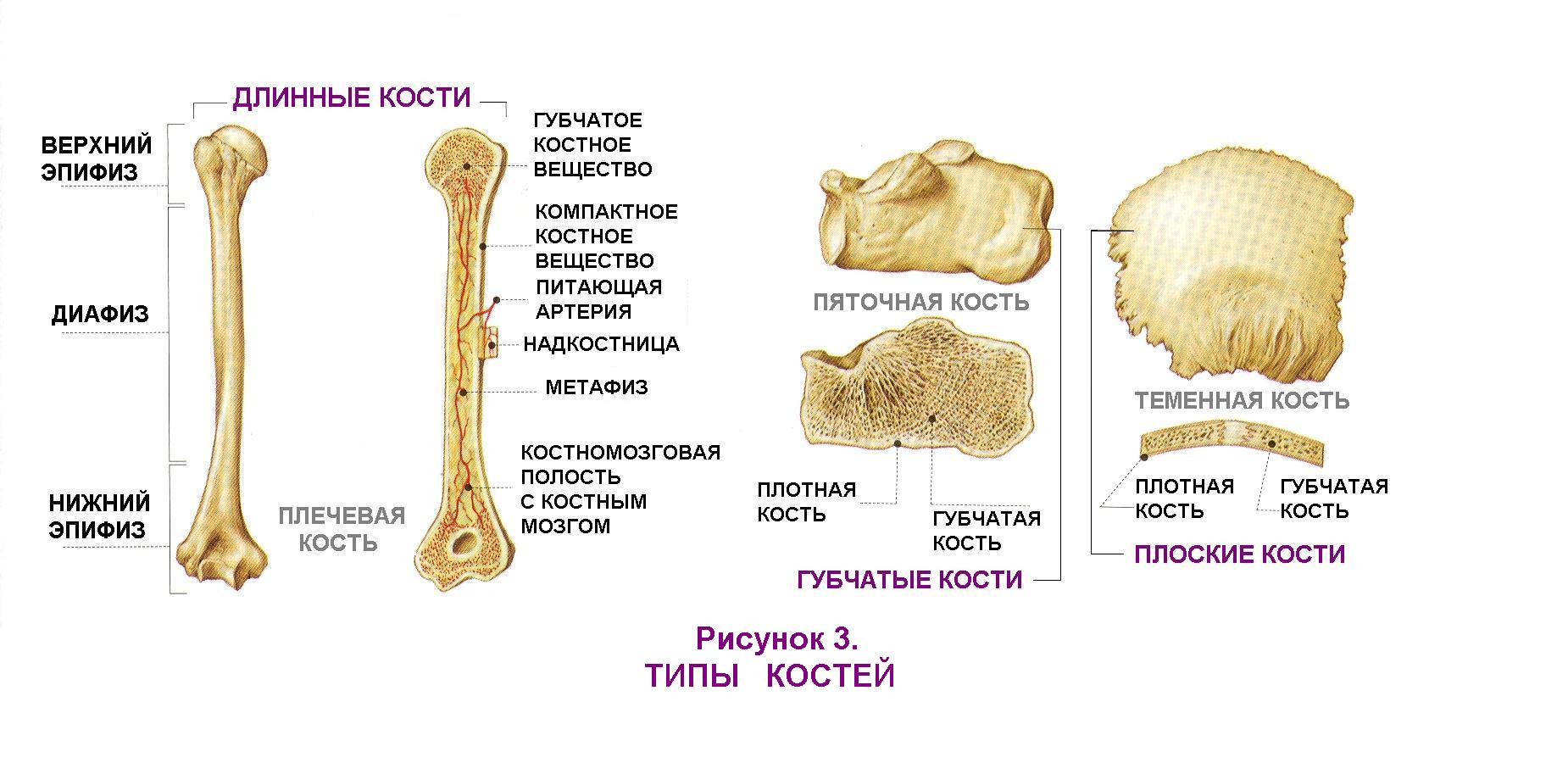 убчатые, плоские и смешанные. Каждая кость покрыта соединительнотканной оболочкой – надкостницей. убчатые, плоские и смешанные. Каждая кость покрыта соединительнотканной оболочкой – надкостницей.В ее наружном волокнистом слое проходит множество кровеносных сосудов и нервов, обеспечивающих жизнедеятельность кости. Внутренний слой надкостницы содержит костеобразующие клетки. За счет костеобразующей функции надкостницы кость растет в толщину, а также происходит срастание костей после переломов. Прочность и твердость костей обеспечивается физико-химическими свойствами и конструкцией костной ткани. Костная ткань образует компактное (плотное) костное вещество, из которого состоит наружный слой каждой кости, и губчатое костное вещество, которое построено из костных перекладин и находится под слоем компактного вещества. Прочность костей определяется также их химическим составом. Сухая кость взрослого человека состоит из воды (10%), органических веществ (30%) и неорганических веществ (60%). Важнейшим органическим веществом костной ткани является белок коллаген, который придает костям упругость. Твердость придают костям фосфаты и карбонаты кальция, а также другие минеральные вещества. Возрастная особенность химического состава костей состоит в том, что у детей доля органических веществ в костях выше (40%), а минеральных солей - ниже (50%), чем у взрослых. Поэтому детский скелет более гибкий и эластичный. В связи с этим у детей достаточно редко возникают переломы костей, однако существует другая опасность для скелета – деформации под влиянием внешних воздействий (тяжелой физической работы, неравномерных нагрузок) и неправильного положения тела в пространстве при сидении, лежании, стоянии. Эти деформации могут достаточно быстро закрепиться, так как в детском возрасте интенсивно протекает процесс минерализации костей – отложение в костной ткани нерастворимых солей кальция. Окостенение, или минерализация, скелета протекает с различной скоростью в разные периоды жизни человека. Кости формируются или непосредственно из эмбриональной соединительной ткани (первичное окостенение) или на основе хрящевой модели кости (хрящевое, или вторичное, окостенение). В процессе первичного окостенения образуются кости свода черепа, лица, ключицы. В процессе развития таких костей в соединительной ткани (в центре будущей кости) появляется одна или несколько точек окостенения, которые быстро увеличиваются, и зона окостенения распространяется к периферии. Остаётся лишь прослойка соединительной ткани на границе с соседними костями. Кости туловища, конечностей, основания черепа развиваются на основе хряща. В утробный период развития организма скелет состоит в основном из хрящевой ткани. Однако уже на 7-8 неделях внутриутробного жизни появляются точки окостенения в диафизах трубчатых костей, ключице и др. К моменту рождения или в первые месяцы после рождения все диафизы трубчатых костей становятся костными. Незадолго до рождения или после рождения точки окостенения появляются в эпифизах. Они увеличиваются в размерах, хрящ постепенно замещается костной тканью. Небольшая хрящевая прослойка сохраняется между окостеневающим эпифизом и костным диафизом - эпифизарный хрящ, который выполняет костеобразующую функцию в течение постнатального онтогенеза, пока кость не достигнет окончательного размера. У человека в норме эти зоны роста трубчатых костей в длину сохраняются до 20-24 лет у мужчин и до 17-21 года у женщин. К этому времени под влиянием половых гормонов эпифизарный хрящ замещается костной тканью, эпифиз срастается с диафизом, и рост тела в длину прекращается. В целом после рождения процесс минерализация костей происходит очень активно. Высокая интенсивность минерализации у детей обусловлена высокой пористостью костной ткани и большим количеством сосудов, по которым кровь приносит вещества, необходимые для минерализации кости. Следует отметить, что процесс минерализации скелета происходит гетерохронно, то есть каждая кость имеет определенные сроки начала и завершения окостенения. Зная сроки окостенения каждой кости, можно судить о нормальном развитии скелета у детей и достаточно точно определить их биологический возраст. Для нормального протекания процесса минерализации костей скелета, а также для поддержания высокой твердости и прочности костей в зрелом и пожилом возрасте, необходимо, чтобы в состав диеты обязательно входили продукты, богатые кальцием (все молочные продукты, особенно творог), фосфором (рыба), а также витамин Д, без которого невозможно усвоение организмом кальция. И если взрослый человек сам в состоянии позаботится о своей диете, то диета ребенка – забота родителей, воспитателей (в детском саду, в группе продленного дня, в лагерных сменах в летний период). 3. Соединение костей скелета и их возрастные особенности Кости скелета соединены между собой при помощи различного вида соединений. Р 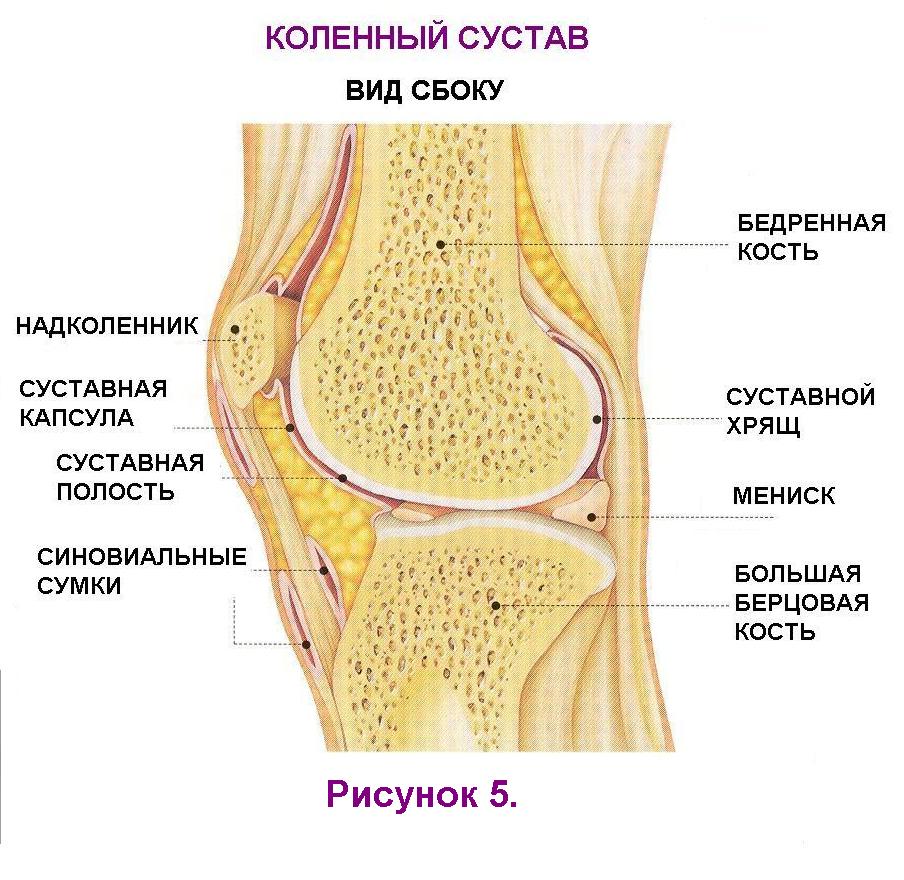 азличают непрерывные соединения костей: соединительнотканные (швы черепа, соединение зубов с альвеолами челюстей, связки суставов), хрящевые (межпозвоночные диски и др.), костные (срастание крестцовых позвонков в крестцовую кость и др.) и подвижные соединения, или суставы. Суставы отличаются сложностью строения, большой подвижностью и разнообразием движений, например, плечевой, тазобедренный, коленный и другие. азличают непрерывные соединения костей: соединительнотканные (швы черепа, соединение зубов с альвеолами челюстей, связки суставов), хрящевые (межпозвоночные диски и др.), костные (срастание крестцовых позвонков в крестцовую кость и др.) и подвижные соединения, или суставы. Суставы отличаются сложностью строения, большой подвижностью и разнообразием движений, например, плечевой, тазобедренный, коленный и другие.У новорожденных уже имеются все анатомические элементы сустава, однако эпифизы сочленяющихся костей хрящевые, поэтому суставы гибкие, эластичные, легко растяжимые, но недостаточно устойчивые. В возрасте 3-8 лет происходит упрочнение суставной капсулы за счет увеличения количества коллагеновых волокон. У детей до 10 лет вывихи суставов происходят довольно редко из-за большой растяжимости связочного аппарата. Окончательное формирование суставов происходит к 13-16 годам, однако еще до 20-25 лет продолжается процесс окостенения эпифизов костей, участвующих в образовании суставов. При нормальной двигательной активности суставы долго сохраняют подвижность. Под влиянием чрезмерных нагрузок (переноска тяжестей, длительные изнуряющие тренировки бегом и др.), а также с возрастом в строении и функциях суставов происходят изменения: истончается суставной хрящ, склерозируются мембрана суставной капсулы и связки, по периферии суставных поверхностей образуются костные выступы – остеофиты. Все это ограничивает подвижность суставов и вызывает болезненные ощущения. 4. Строение и возрастные особенности черепа Череп является скелетом головы. Соответственно особенностям развития, строения и функции различают 2 отдела черепа: мозговой и лицевой. Мозговой отдел – черепная коробка - является вместилищем головного мозга. Лицевой отдел служит основой лица, вместилищем некоторых органов чувств и начальных отделов пищеварительной и дыхательной систем. Мозговой отдел имеет свод и основание, состоит из непарных костей – лобной, затылочной, клиновидной, решетчатой и двух парных – теменной и височной. Лицевой отдел построен из большего количества костей: верхнечелюстных, небных, скуловых, носовых, слезных, нижних носовых раковин, сошника и нижней челюсти. Кости черепа соединены между собой при помощи непрерывных соединений. Только нижняя челюсть образует с височной костью комбинированный височно-нижнечелюстной сустав. Формирование черепа начинается на втором месяце внутриутробного развития. Кости свода черепа (лобная, теменная, чешуя височной кости, верхняя часть затылочной кости) формируются на перепончатой основе. Все кости мозгового отдела черепа развиваются в тесной связи с головным мозгом. Череп детей значительно отличается от черепа взрослых величиной по сравнению с размерами тела. У новорожденного высота головы относится к дине всего тела как 1:4, то у взрослого – только 1:8. Существенные возрастные особенности имеет строение и пропорции отделов черепа. У новорожденных мозговой отдел в 6 раз больше лицевого, а у взрослых - в 2-2,5 раза. Большой объем мозгового отдела связан с тем, что головной мозг ребенка к моменту рождения достигает достаточно высокого уровня развития и является самым крупным органом тела (масса головного мозга составляет 450-480 г). Существенной особенностью черепа новорожденного является наличие прослоек соединительной ткани между костями. Особенно крупные прослойки – роднички - располагаются в местах, где соединяется несколько костей. Выделяют шесть родничков: непарные передний и задний, парные клиновидный и сосцевидный. Самый крупный родничок передний (имеет ромбовидную форму, расположен между двумя половинами лобной и теменными костями). Задний, или затылочный, родничок находится между теменными и затылочными костями. Наличие родничков позволяет костям черепа сближаться во время прохождения плода по родовым путям, что уменьшает объем головы и облегчает роды. С другой стороны, это чрезвычайно важно для постнатального развития головного мозга, поскольку соединительная ткань легко растягивается, и мозговой отдел растет также быстро, как растет и развивается мозг ребенка. Череп растет очень быстро на первом году жизни. В первые 6 месяцев его объем удваивается, а к 2-м годам – утраивается по сравнению с исходным. После рождения череп растет неравномерно. В развитие черепа выделяют 3 этапа: 1) от рождения до 6 лет, 2) с 6-7 лет до 11-13 лет, 3) с 11-13 лет до 18-22 лет. На первом этапе происходит ускоренный рост мозгового отдела черепа, причем в первые 3-4 года интенсивно растет задняя часть черепной коробки. Лицевой отдел растет медленно, его кости тонкие, гладкие, имеют много хрящевых элементов. К 5-ти годам отношение отделов черепа становится 1:4. На втором этапе рост черепа замедляется, более интенсивно растут другие части скелета. На третьем этапе происходит довольно бурный рост костей лицевого отдела черепа и челюстей. Пропорции черепа становятся как у взрослого человека 1:2 у юношей и 1:2,5 у девушек. 5 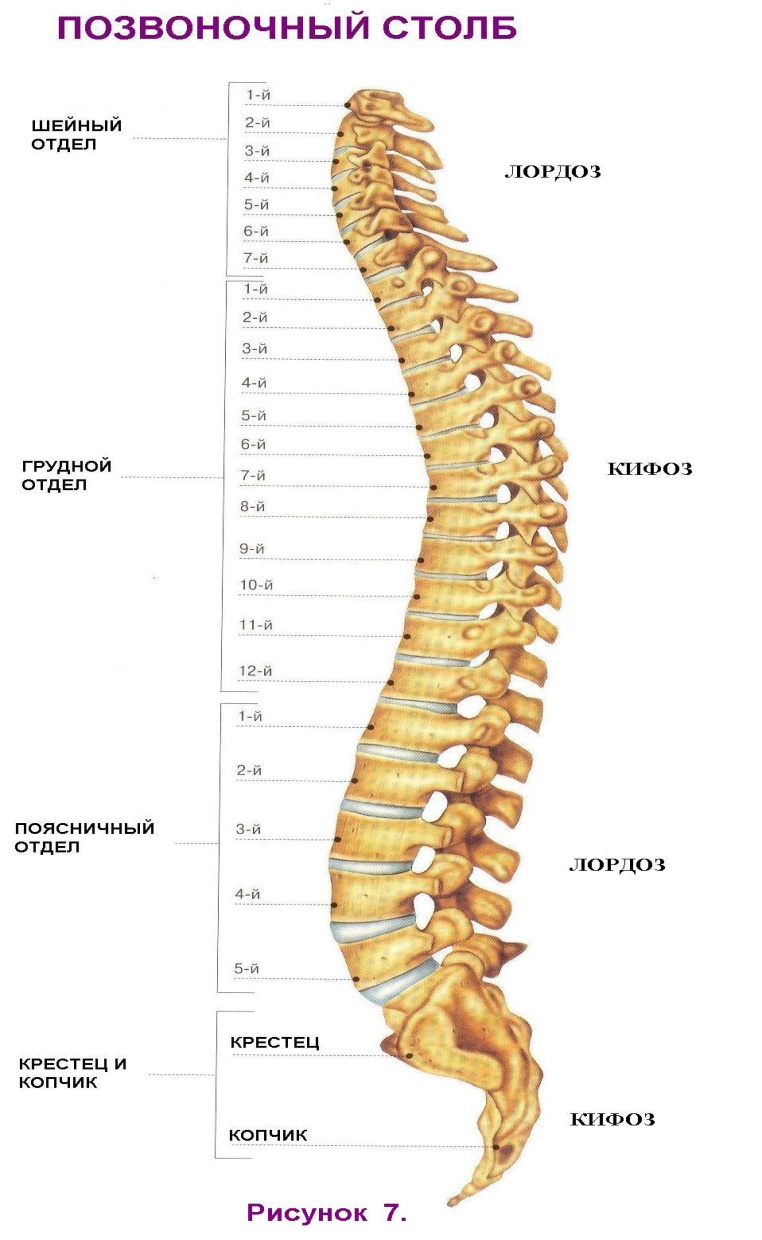 . Строение, развитие позвоночного столба . Строение, развитие позвоночного столбаПозвоночник является основным стержнем, костной осью тела и его опорой. Он защищает спинной мозг, составляет часть стенок грудной и брюшной полостей, участвует в движении туловища и головы. Позвоночник состоит из позвонков и межпозвоночных хрящевых дисков. Всего в составе позвоночника насчитывается 32-34 позвонка. У позвоночника различают следующие отделы: шейный (7 позвонков, первый – атлант, второй – эпистрофей обеспечивают сочленение с черепом и подвижность головы), грудной (12 позвонков), поясничный (5 позвонков), крестцовый (5 позвонков, которые срастаются в крестец) и копчиковый (3-5 позвонков, которые срастаются в копчик). Позвоночные отверстия, накладываясь одно на другое, образуют позвоночный канал, в котором располагается спинной мозг вместе с покрывающими его оболочками. Средняя длина позвоночника у мужчин 70-73 см, у женщин 66-69 см, что приблизительно составляет 40% от длины тела. Позвонки развиваются из хрящевой ткани, которая с возрастом уменьшается. В позвонках различают: тело позвонка, плотное, снаружи — хрящевое, внутри — губчатое. В каждом позвонке различают тело позвонка, боковые, верхние и нижние отростки. Боковые отростки срастаются сзади, образуя отверстие — спинномозговой канал. Верхние и нижние отростки соединяются с выше- и нижележащими позвонками. На месте сращения боковых ребер выделяются остистые отростки, которые хорошо прощупываются под кожей спины. Между позвонками имеются хрящевые прослойки — диски, которые не дают возможности плотно срастаться позвонкам и обеспечивают их подвижность. В спинномозговом канале, образованном отростками позвонков, располагается спинной мозг. На уровне дисков образуются отверстия, через которые выходят периферические нервы. Особенности шейных позвонков состоят в том, что они небольшие, в каждом из поперечных отростков имеются отверстия, через которые проходят позвоночные артерии, снабжающие кровью головной мозг. Благодаря прямохождению человека 1-й и 2-й шейные позвонки срослись, они сочленяются с костями черепа и несут на себе тяжесть головы. Первый шейный позвонок (атлант) не имеет остистого отростка и не имеет суставных отростков. Вместо них на верхней и нижней поверхности имеются суставные ямки. Верхние ямки обеспечивают сочленение с черепом, нижние — со вторым позвонком. При повороте головы атлант вращается вместе с черепом вокруг выступа 2-го позвонка, который прощупывается под кожей на нижней границе шеи. 12 грудных позвонков соединяются с ребрами. Для этого на боковых поверхностях тел позвонков имеются реберные ямки для сочленения с головками ребер. 5 поясничных позвонков более крупные, чем грудные, и не имеют грудных ямок. Поперечные отростки сравнительно тонкие и длинные. Короткие остистые отростки располагаются почти горизонтально. Строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника. 5 крестцовых позвонков у взрослого человека срослись и образовали крестцовую кость (крестец). Задняя поверхность крестца выпуклая, на ней расположены гребни — места сросшихся отростков позвонков. На боковых частях крестца имеются ушковидные поверхности для соединения с тазовыми костями. В крестцовом канале, являющемся нижней частью позвоночного канала, располагаются периферические нервы («конский хвост»),которые выходят на поверхность через тазовые (передние) и крестцовые (задние) отверстия в крестце. Копчик состоит из 3-5 позвонков, сросшихся между собой и с крестцом. С 3 лет размеры нижних поясничных и крестцовых позвонков увеличиваются больше, чем грудных, так как вес тела при ходьбе и сидении давит на позвонки нижних отделов позвоночника. В 6-8 лет в телах позвонков и в концах их отростков образуются центры окостенения. Окостенение шейных, грудных и поясничных позвонков заканчивается только к 20, крестцовых – к 25, а копчиковых – к 30 годам. В связи с сидением и прямохождением у человека позвоночник имеет изгибы, которые создают оптимальное смещение точки опоры тела и сохранение равновесия в вертикальной позе, а также амортизируют толчки от соударения с опорой при ходьбе и беге. У новорожденного позвоночник прямой, не имеет изгибов. После рождения по мере формирования у ребенка антигравитационных реакций и развития скелетных мышц позвоночный столб приобретает 4 физиологических изгиба (рисунок 8). Первым (в 2-3 месяца) появляется шейный лордоз (изгиб, направленный выпуклостью вперед). Он формируется по мере того, как ребенок начинает поднимать и удерживать голову, и обусловлен напряжением шейных мышц, оттягивающих голову назад. Затем в 6 месяцев в результате освоения ребенком позы сидения образуется грудной кифоз (изгиб, направленный выпуклостью назад). Он связан с работой мышц брюшного пресса, которые при сокращении тянут тело ребенка вперед, не давая лечь на спину. Грудной кифоз у детей не постоянен и исчезает во время лежания. В возрасте около года, когда ребенок начинает стоять и ходить, появляются поясничныйлордоз и крестцово-копчиковый кифоз. Вначале все изгибы позвоночника удерживаются за счет сокращения мускулатуры, затем связочным аппаратом, хрящами и костями позвонков. Все изгибы позвоночника формируются к 6 годам, однако при лежании они в значительной степени распрямляются. Только к 7 годам шейный и грудной изгибы становятся постоянными и четко выраженными даже в позе лежа в результате развития процессов окостенения позвонков. Поясничный лордоз закрепляется в период с 12 до 16 лет. Окончательное закрепление изгибов позвоночника происходит к 18-20 годам. Подвижность позвоночника зависит от высоты межпозвоночных хрящевых дисков и их упругости, а также от размеров тел позвонков, длины остистых отростков. Чем выше межпозвоночные диски, тем больше подвижность позвоночника. В крестцовом отделе позвоночник к 17-25 годам становится неподвижным вследствие замещения межпозвоночных дисков костной тканью. Благодаря пружинному движению позвоночника изменяется величина его изгибов, например, при прыжках. Вследствие изменения его изгибов и высоты межпозвоночных дисков изменяется длина позвоночника с возрастом и в течение дня. В течение суток рост человека колеблется в пределах 1 см, а иногда 2-2,5 см. В положении лежа длина тела на 2-3 см больше, чем в положении стоя. Естественные изгибы позвоночника являются одной из основ правильной осанки человека. Начало окостенения позвоночника происходит во внутриутробном периоде. После рождения появляются новые точки окостенения. До 14 лет окостеневшими являются только средние части тел позвонков. Полное окостенение происходит к 20-25 годам. Позвоночный столб растет неравномерно. До 1,5 лет преимущественно растут все позвонки, после 1,5 лет относительно замедляется рост шейных и грудных позвонков, а с 10 лет интенсивно начинают расти нижние грудные и поясничные позвонки. 6. Грудная клетка, возрастные изменения формы Грудная клетка образована 12 парами ребер, грудиной и грудными позвонками (рисунок 2), которые соединены между собой при помощи суставов, хрящевых соединений и связок. Грудная клетка обладает большой прочностью и подвижностью. При дыхании она изменяет свой объем и форму за счет сокращения дыхательных мышц. Форма грудной клетки зависит от возраста и пола. Она изменяется при лежании, стоянии и ходьбе, а также в зависимости от развития мускулатуры плечевого пояса. У новорожденного и ребенка первого года жизни грудная клетка имеет форму конуса, широкое основание которого обращено вниз (обезьянья грудная клетка). Такая грудная клетка достаточно короткая, ее основание сильно расширено, так как ребра подходят к позвоночнику почти под прямым углом. В первые годы жизни грудная клетка растет быстро параллельно с ростом тела. После 3 лет в верхней части грудной клетки начинает преобладать поперечный диаметр, и она постепенно изменяет конусообразную форму на цилиндрическую. Интенсивный рост ребер в возрасте 6-7 лет изменяет их положение. Форма грудной клетки изменяется, ее передняя часть опускается вниз, при этом дыхательные возможности грудной клетки резко возрастают. Это оказывает огромное влияние на характер дыхания. Если раньше дыхание было в основном «брюшное», то есть определялось работой мышц диафрагмы и брюшного пресса, то с этого возраста оно становится «грудобрюшным»: межреберные мышцы начинают играть ведущую роль в организации дыхательных движений. У девочек к 6, у мальчиков к 7-8 годам грудная клетка п  риобретает форму конуса, основание которого направлено вверх. риобретает форму конуса, основание которого направлено вверх. К 12-13 годам грудная клетка приобретает ту же форму и пропорции, что и у взрослого человека, хотя имеет меньшие размеры. Половые различия в форме грудной клетки проявляются приблизительно с 15 лет. В период полового созревания происходит ускорение роста окружности грудной клетки. У женщин грудная клетка короче и уже внизу, чем у мужчин. В дыхании у женщин большую роль играет верхняя часть грудной клетки (грудной тип дыхания), у мужчин – нижняя часть грудной клетки и брюшной пресс (брюшной тип дыхания). |
