Ответы к госэкзамену по АиГ. Организация акушерскогинекологической помощи
 Скачать 5.67 Mb. Скачать 5.67 Mb.
|
|
В позднем послеродовом периоде также необходимо следить за общим состоянием и самочувствием (сон, аппетит, настроение) родильницы, соблюдением правил личной гигиены, цветом кожных покровов, характером и частотой пульса, артериальным давлением, состоянием матки, количеством и характером выделений из половых путей, состоянием молочных желез, функцией мочевого пузыря и кишечника. На 2-е сутки после родов пульс, артериальное давление, температура, диурез и функция кишечника должны нормализоваться. Пульс должен соответствовать температуре: учащение пульса до 90 ударов в 1 мин. при нормальных показателях температуры может самым ранним диагностическим признаком развития тромбоэмболических осложнений в послеродовом периоде. Температуру тела измеряют родильнице не менее 2 раз в день. Мочиться родильница должна каждые 3 часа для улучшения сократительной способности матки. При задержке мочеиспускания иногда достаточно родильницу поднять, реже возникает необходимость катетеризации мочевого пузыря и применения медикаментов, повышающих тонус гладкой мускулатуры (прозерин, ациклидин, питуитрин и др.). Стул должен быть на 2-3-е сутки; при его отсутствии ставят очистительную клизму, при необходимости на 3-4-е сутки дают солевое слабительное. При разрыве промежности III степени назначают обезболивающие препараты и диету с ограничением клетчатки с целью задержки стула до 5 суток. При болезненных послеродовых схватках применяют аспирин, анальгин, свечи со спазмолитиками. На 2-е сутки, а затем ежедневно родильница должна принимать душ. Половые органы необходимо обрабатывать 2 раза в день, в первые 3 суток применяют слаборозовый раствор перманганата калия; линии швов обрабатывают спиртовой настойкой бриллиантовой зелени или йода. Родильнице нужно назначать физические упражнения: в 1-е сутки они ограничиваются дыхательной гимнастикой, и поворачиваем в постели; со 2-го дня присоединяют движения в суставах (в положении на спине), с 4-го дня – упражнения для тазового дна и с 5-го – для мышц передней брюшной стенки. Продолжительность занятий составляет 15-20 мин. Противопоказания к назначению гимнастики: значительная кровопотеря в родах, повышение температуры тела, тяжелые гестозы, разрывы промежности III степени, декомпенсированные формы заболеваний сердечно-сосудистой системы, осложнения послеродового периода. Важным является питание родильницы, которое должно быть сбалансировано, так как от него зависит количество и качество грудного молока. Общий пищевой рацион при нормальной лактации увеличивается на 1/3 по сравнению с обычным, так как лактация требует значительного расхода энергии. Суточная калорийность кормящей матери должна составлять 3200 ккал. Суточное количество белка – 120 г, причем 67 г должно быть белков животного происхождения; жиров – 90 г, из них около 30% растительных; углеводов – 310-330 г, при этом надо помнить, что употребление большого количества сахара и сладостей способствует отложению жира и тормозит лактацию. Потребление жидкости – до 2 л в сутки. Необходимы витамины А (1,5 мг), Е (15 ME), B12 (4 мкг), фолиевая кислота (600 мкг), пантотеновая кислота (20 мг), аскорбиновая кислота (80 мг), никотиновая кислота (21 мг), тиамин (1,9 мг), рибофлавин (2,2 мг), пиридоксин (2,2 мг), кальциферол (500 ME). Потребность в минеральных веществах: солей кальция – 1 г, фосфора – 1,5 г, магния – 0,45 г, железа – 25 мг. В рационе кормящей матери должны быть такие продукты, как кефир, творог, сливочное масло, яйца, бобовые, гречка, печень, шпинат, овощи, фрукты и ягоды. Не рекомендуются острые блюда, консервы и трудноперевариваемая, алкогольные напитки. Режим питания – 5-6 раз в день, пишу принимать рекомендуется за 20-30 минут до кормления ребенка грудью. Особое внимание уделяют уходу за молочными железами:
Правильное прикладывание ребенка к груди – профилактика трещин сосков. В первые 1-2 дня необходимо прикладывать ребенка к груди на 3-4-5 мин., постепенно увеличивая время, на 3-4 день длительность кормления составляет в среднем 15-20 мин. Прикладывая ребенка к груди его надо держать вплотную лицом к груди; необходимо, чтобы как можно большая часть ареолы оказывалась во рту ребенка, он должен сдавливать молочные пазухи, давая возможность молоку эффективно выходить. Кормление происходит в цикле сосание/глотание/дыхание. Новорожденный требует кормления каждые 1-3 часа в первые 2-7 дней, но может и чаще. Необходимо кормить ребенка и ночью, для стимуляции цикла образования и выделения молока и поддержания его количества на определенном уровне. С момента установления лактации кормление происходит 8-12 раз в 24 часа. Не рекомендуется устанавливать ограничений или режимов кормлений. Важным является питание родильницы, которое должно быть сбалансировано, так как от него зависит количество и качество грудного молока. Общий пищевой рацион при нормальной лактации увеличивается на 1/3 по сравнению с обычным, так как лактация требует значительного расхода энергии. Правильное ведение послеродового периода является профилактикой послеродовых заболеваний у женщины и предупреждает осложнения у новорожденных. Послеродовые гнойно-воспалительные заболевания развиваются в 4-6% случаев, этот показатель выше после кесарева сечения. Профилактика послеродовых гнойно-воспалительных заболеваний является весьма важной и актуальной. Профилактика в акушерстве – это предупредительные меры, направленные на охрану здоровья женщины, беременной, роженицы и родильницы. Первичная профилактика послеродовых ГВЗ включает в себя систему социальных, медицинских, гигиенических и воспитательных мер, направленных на предотвращение ПГВЗ путем устранения причин их возникновения – профилактика, своевременное выявление и лечение у беременных, рожениц и родильниц экстрагенитальных и генитальных заболеваний; осложнений беременности, родов и послеродового периода. Вторичная профилактика послеродовых ГВЗ – это предупреждение активации и прогрессирования уже имеющегося послеродового ГВЗ – раннее выявление ГВЗ; предупреждение их развития; предупреждение возникновения осложнений, рецидивов, хронических форм заболеваний и их последствий путем ранней активной комплексной терапии. Основными возбудителями ГВЗ являются анаэробы, энтерококки, стрептококки, стафилококки, очень часто наблюдается смешанная инфекция. 27. Биомеханизм родов при переднем и заднем виде затылочного предлежания. Закономерную совокупность всех движений, которые совершает плод, проходя по родовым путям матери, называют биомеханизмом родов. На фоне поступательного движения по родовому каналу плод осуществляет сгибательные, вращательные и разгибательные движения. Затылочное предлежание - такое предлежание, когда головка плода находится в согнутом состоянии и наиболее низко расположенной областью ее является затылок. Роды в затылочном предлежании составляют около 96% всех родов. При затылочном предлежании может быть передний и задний вид. Передний вид чаще наблюдают при первой позиции, задний – при второй. Вступление головки во вход таза совершается таким образом, что стреловидный шов располагается по срединной линии (по оси таза) - на одинаковом расстоянии от лонного сочленения и мыса - синклитическое(осевое) вставление. Иногда наблюдается асинклитическое вставление головки. Асинклитизм может быть передним, когда головка вставляется передней теменной костью глубже, чем задней (стреловидный шов располагается ближе к мысу), и задним, когда головка вставляется задней теменной костью глубже, чем передней (стреловидный шов ближе к лонному сочленению). В дальнейшем, при физиологическом течении родов, когда схватки усиливаются, направление давления на плод меняется и, в связи с этим, асинклитизм устраняется. После того, как головка опустилась до узкой части полости малого таза, встретившееся здесь препятствие вызывает усиление родовой деятельности, а вместе с этим усиление и различных движений плода. Биомеханизм родов при переднем виде затылочного предлежания. П 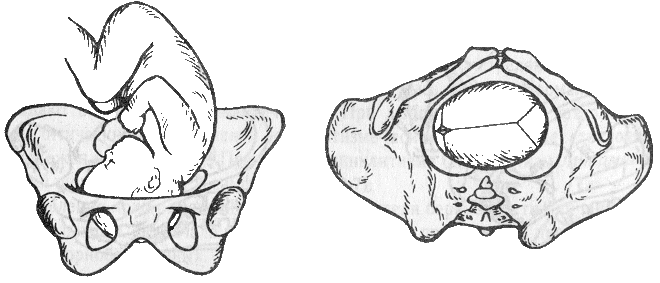 ередний вид затылочного предлежания относится к физиологическому типу биомеханизма родов (сохранено естественное членорасположение плода). ередний вид затылочного предлежания относится к физиологическому типу биомеханизма родов (сохранено естественное членорасположение плода).Первый момент- сгибание головки. Стреловидный шов располагается в поперечном или слегка в одном из косых размеров входа таза. Шейная часть позвоночника сгибается, подбородок приближается к грудной клетке, затылок опускается вниз, а лоб задерживается над входом в малый таз. По мере опускания затылка малый родничок устанавливается ниже большого, таким образом, что ведущей точкой (самая низко расположенная точка на головке, которая находится на проводной серединной линии таза) становится точка на стреловидном шве ближе к малому родничку. При переднем виде затылочного предлежания головка сгибается до малого косого размера и проходит им во вход в малый таз и в широкую часть полости малого таза. Следовательно, головка плода вставляется во вход в малый таз в состоянии умеренного сгибания, синклитически, в поперечном или в одном из косых его размеров. В 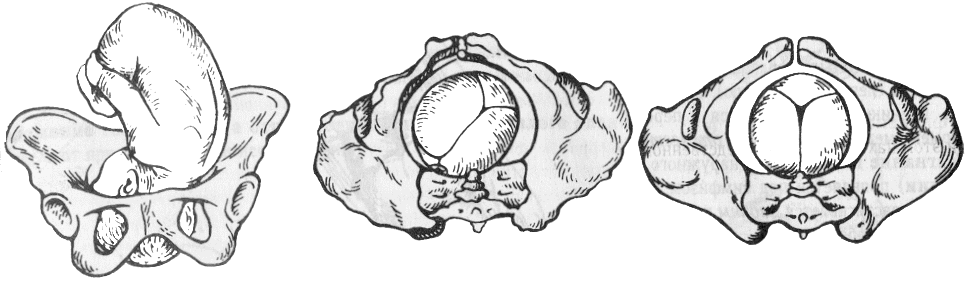 торой момент - внутренний поворот головки (правильный). Головка плода, продолжая свое поступательное движение в полости таза, встречает противодействие дальнейшему продвижению, что, в значительной степени, обусловлено формой родового канала, и начинает поворачиваться вокруг своей продольной оси. Поворот головки начинается при ее переходе из широкой в узкую часть полости малого таза. При этом затылок, скользя по боковой стенке таза, приближается к лонному сочленению, передний же отдел головки отходит к крестцу. Стреловидный шов из поперечного или одного из косых размеров в дальнейшем переходит в прямой размер выхода из малого таза, а подзатылочная ямка устанавливается под лонным сочленением. торой момент - внутренний поворот головки (правильный). Головка плода, продолжая свое поступательное движение в полости таза, встречает противодействие дальнейшему продвижению, что, в значительной степени, обусловлено формой родового канала, и начинает поворачиваться вокруг своей продольной оси. Поворот головки начинается при ее переходе из широкой в узкую часть полости малого таза. При этом затылок, скользя по боковой стенке таза, приближается к лонному сочленению, передний же отдел головки отходит к крестцу. Стреловидный шов из поперечного или одного из косых размеров в дальнейшем переходит в прямой размер выхода из малого таза, а подзатылочная ямка устанавливается под лонным сочленением. Т  ретий момент - разгибание головки. Головка плода продолжает продвигаться по родовому каналу и одновременно с этим начинает разгибаться. Разгибание при физиологических родах происходит в выходе таза. Направление фасциально-мышечной части родового канала способствует отклонению головки плода к лону. Подзатылочная ямка упирается в нижний край лонного сочленения, образуется точка фиксации, опоры. Головка вращается своей поперечной осью вокруг точки опоры - нижнего края лонного сочленения - и в течение нескольких потуг полностью разгибается. Рождение головки через вульварное кольцо происходит малым косым ее размером (9,5 см). Последовательно рождаются затылок, темя, лоб, лицо и подбородок. ретий момент - разгибание головки. Головка плода продолжает продвигаться по родовому каналу и одновременно с этим начинает разгибаться. Разгибание при физиологических родах происходит в выходе таза. Направление фасциально-мышечной части родового канала способствует отклонению головки плода к лону. Подзатылочная ямка упирается в нижний край лонного сочленения, образуется точка фиксации, опоры. Головка вращается своей поперечной осью вокруг точки опоры - нижнего края лонного сочленения - и в течение нескольких потуг полностью разгибается. Рождение головки через вульварное кольцо происходит малым косым ее размером (9,5 см). Последовательно рождаются затылок, темя, лоб, лицо и подбородок.Четвертый момент - внутренний поворот плечиков и наружный поворот головки плода. Во время разгибания головки плечики плода уже вставились в поперечный размер входа в малый таз или в один из косых его размеров. По мере следования головки по мягким тканям выхода таза плечики винтообразно продвигаются по родовому каналу, т. е. двигаются вниз и в то же время вращаются. При этом они своим поперечным размером переходят из поперечного размера полости малого таза в косой, а в плоскости выхода полости малого таза - в прямой размер. Этот поворот происходит при переходе туловища плода через плоскость узкой части полости малого таза и передается родившейся головке. При этом затылок плода поворачивается к левому (при первой позиции) или правому (при второй позиции) бедру матери. Переднее плечико вступает теперь под лонную дугу. Между передним плечиком в месте прикрепления дельтовидной мышцы и нижним краем симфиза образуется вторая точка фиксации, опоры. Под действием родовых сил происходит сгибание туловища плода в грудном отделе позвоночника и рождение плечевого пояса плода. Переднее плечико рождается первым, заднее же несколько задерживается копчиком, но вскоре отгибает его, выпячивает промежность и рождается над задней спайкой при боковом сгибании туловища. После рождения плечиков остальная часть туловища, благодаря хорошей подготовленности родовых путей родившейся головкой, легко освобождается. Биомеханизм родов при заднем виде затылочного предлежания. При затылочном предлежании независимо от того, обращен ли затылок в начале родов кпереди, к лону или кзади, к крестцу, к концу периода изгнания он, обычно, устанавливается под лонным сочленением и плод рождается в 96% в переднем виде. И только в 1% всех затылочных предлежаний ребенок рождается в заднем виде. Родами в заднем виде затылочного предлежания называют вариант биомеханизма, при котором рождение головки плода происходит, когда затылок обращен к крестцу. Причинами образования заднего вида затылочного предлежания плода могут быть изменения формы и емкости малого таза, функциональная неполноценность мышц матки, особенности формы головки плода, недоношенный или мертвый плод. При влагалищном исследовании определяют малый родничок у крестца, а большой – у лона. Биомеханизм родов при заднем виде слагается из пяти моментов. Первый момент – сгибание головки плода. Стреловидный шов устанавливается синклитически в одном из косых размеров таза, в левом (первая позиция) или в правом (вторая позиция), а малый родничок обращен влево и кзади, к крестцу (первая позиция) или вправо и кзади, к крестцу (вторая позиция). Сгибание головки происходит таким образом, что она проходит через плоскость входа и широкую часть полости малого таза своим средним косым размером (10,5 см). Ведущей точкой является точка на стреловидном шве, расположенная между большим и малым родничками. Второй момент - внутренний неправильный поворот головки. Стреловидный шов из косых или поперечного размеров делает поворот на 45 или 90 , так, что малый родничок оказывается сзади у крестца, а большой – спереди у лона. Внутренний поворот происходит при переходе через плоскость узкой части малого таза и заканчивается в плоскости выхода малого таза, когда стреловидный шов устанавливается в прямом размере. Третий момент - дальнейшее (максимальное) сгибание головки. Когда головка подходит границей волосистой части лба (точка фиксации) под нижний край лонного сочленения, происходит ее фиксация, и головка делает дальнейшее максимальное сгибание, в результате чего рождается ее затылок до подзатылочной ямки. Четвертый момент - разгибание головки. Образовались точка опоры (передняя поверхность копчика) и точка фиксации (подзатылочная ямка). Под действием родовых сил головка плода делает разгибание, и из-под лона появляется сначала лоб, а затем лицо, обращенное к лону. Пятый момент - наружный поворот головки, внутренний поворот плечиков. Происходит так же, как и при переднем виде затылочного предлежания. 28. Современные методы обезболивания родов. Боль - своеобразное психофизиологическое состояние человека, возникающее в результате воздействия сверхсильных или разрушительных раздражителей, вызывающих органические или функциональные нарушения в организме. По данным А.П. Николаева, непосредственными причинами раздражения интерорецепторов матки, родовых путей и возникновения родовой болиявляются следующие факторы: 1) раскрытие шейки матки; 2) сокращение матки и натяжение маточных связок париетальной брюшины; 3) раздражение периоста внутренней поверхности крестца вследствие натяжения крестцово-маточных связок и механического сдавления этой области при прохождении плода; 4) чрезмерное сокращение матки как полого органа при наличии относительных препятствий ее опорожнению, сопротивление мышц тазового дна, особенно при анатомическом сужении размеров таза; 5) сжатие и растяжение во время сокращений матки кровеносных сосудов, представляющих весьма обширную артериальную и венозную сеть и имеющих высокочувствительные баро- и механорецепторы; 6) изменение химизма тканей, в частности, накопление недоокисленных продуктов тканевого метаболизма, образующихся во время длительного сокращения матки и временно возникающей ишемии матки. При обезболивании родов необходимо учитывать следующие положения: 1) применяемые средства должны обладать строго избирательным анальгезирующим эффектом, без выраженного наркотического действия; 2) допустима комбинация анальгетика со спазмометическими средствами с целью укорочения продолжительности родов, особенно первого их периода; 3) увеличение длительности анальгетического эффекта должно быть достигнуто путем комбинированного применения фармакологических средств, способных к потенцированному и взаимному удлинению действия на основе сочетания малых доз; 4) применяемый способ обезболивания не должен угнетать родовую деятельность и оказывать отрицательного воздействия на плод и новорожденного; 5) метод должен быть управляемым и доступным в любых условиях. Основная задача - это достижение аналгезии при сохранении сознания для активного осознанного участия роженицы в родах. Обезболивание физиологических и патологических родов. Для обезболивания родов используются: а) немедикаментозные методы: - методы, уменьшающие болевые стимулы: физиопсихопрофилактика, свобода движения роженицы, поддержка в родах медперсоналом и партнером, абдоминальная декомпрессия; - методы, активизирующие периферические рецепторы: наружные тепло и холод, гидротерапия, массаж, акупунктура, акупрессура, чрезкожная электронейростимуляция, водяной блок; - методы, блокирующие болевые импульсы: фиксирование и отвлечение внимания, электроанальгезия, гипноз, музыка и аудиоанальгезия, гомеопатия, герболизм. б) медикаментозные методы обезболивания родов: неингаляционная анестезия, ингаляционная анестезия, региональная и местная анестезия. Немедекаментозные методы лечения. Психопрофилактика. Цель ее - снять психогенный компонент родовой боли, устранить представление о ее неизбежности, гнетущее чувство страха; способствовать созданию нового представления о родах как о благоприятно протекающем физиологическом процессе, при котором боль не обязательна. Воздействие на кору больших полушарий в процессе психопрофилактической подготовки способствует уменьшению болевого ощущения. Важный психологический момент - присутствие мужа или другого близкого роженице человека при родах, если на это имеется обоюдное согласие. Полезно, чтобы беременная заранее познакомилась с врачом и акушеркой, которые будут вести роды. Методы, активизирующие периферические рецепторы: гидротерапия (теплые ванны), акупунктура и акупрессура, чрескожная электронейростимуляция и др. Под действием теплых ванн активируются температурные и тактильные рецепторы кожи, что ингибирует передачу импульсов в кору. Гидротерапия уменьшает боль, обеспечивает релаксацию, уменьшает физиологическое напряжение и давление на абдоминальные мышцы, позволяет матке сокращаться более эффективно, улучшает оксигенацию. К недостаткам метода родов под водой относятся трудности обеспечения асептики, слежения за характером сократительной деятельности матки и плодом, за моментом излитая околоплодных вод и др. Касание и массаж - стимулируют рецепторы кожи, увеличивают невральную активность гиалиновых волокон. Эти стимулы передаются более быстро, чем болевые. Действие "бомбардировки" центральной нервной системы снижает боль. Акупунктура блокирует сенсорные и эмоциональные компоненты боли, но механизм недостаточно ясен. Акупунктура и акупрессура способствуют снятию болей во время схватки, нормализуют родовую деятельность и не оказывают отрицательного влияния на плод. Данный метод ограничивает двигательную активность роженицы и требует внимательного контроля, в связи с чем сеанс ограничен во времени. Чрескожная электронейростимуляция с использованием аппарата "Дельта-101" - это использование одноканального электростимулятора, генерирующего несимметричные биполярные импульсы. Частота следования импульсов 3-0-120 Гц, сила тока 10-60 МА, длительность импульса 0,5-0,8 мс. Процедура не оказывает отрицательного влияния на сократительную функцию матки, сердечную деятельность плода, состояние новорожденного. Имеется положительный опыт использования водного блока - для этого внутрикожно вводят по 0,1 мл стерильной воды в четыре точки в области края крестца, или около него, после чего отмечается снижение боли в течение 2 часов. Также эффективными считаются отвлечение внимания рожениц (музыка, телевидение), аудиоаналгезия - т.е. использование шумов ("шум моря", "шум падающей волны") и др. Медикаментозные методы обезболивания родов. При назначении медикаментозных средств для обезболивания родов следует помнить, что нет ни одного седативного, снотворного средства, ни одного анальгетика, которые не проникали бы через плаценту. Поэтому для обезболивания родов должен проводиться тщательный выбор лекарственных средств и их сочетаний с учетом состояния конкретной роженицы и плода. Важно учитывать и время (период родов) введения лекарственных средств. Назначение обезболивающих средств проводят при раскрытии шейки матки на 3-4 см, а прекращают за 2-3 ч до предполагаемого момента родов. Максимально болезненные ощущения наступают при раскрытии шейки матки на 9-10 см, но в этот период не все препараты можно применять вследствие их действия на плод после его рождения. Следует учитывать степень зрелости плода, так как известно, что при незрелости печени плода и новорожденного значительно удлиняется срок действия наркотических веществ. К обезболиванию родов предъявляются следующие требования: - снятие отрицательных эмоций, страха; - обеспечение хорошего болеутоляющего эффекта; - отсутствие угнетающего действия на родовую деятельность; - полная безопасность метода обезболивания для матери и плода; - сохранение сознания роженицы, способствовать ее активному участию в родовом акте; - отсутствие вредного влияния на лактацию и течение послеродового периода; - простота и доступность для родовспомогательных учреждений любого типа. Последовательность действий при проведении обезболивания во время родов: 1. в начале родовой деятельности (латентная фаза родов, раскрытие шейки матки 3-4 см) при относительно малоболезненных схватках для снятия напряжения, страха показано применение транквилизаторов (триоксазин 0,3-0,6 г или элениум 0,01-0,015 г, седуксен 0,01 г и др); 2. при развитии регулярной родовой деятельности и появлении выраженной болезненности схваток показано сочетанное или самостоятельное применение ингаляционных или неингаляционных анальгетиков в сочетании с седативными или спазмолитическими средствами. У легковнушаемых рожениц возможно применение немедикаментозных методов обезболивания; 3. при неэффективности указанных методов обезболивания родов или при наличии экстрагенитальной патологии, гестозе, дискоординированной родовой деятельности целесообразно применение длительно перидуральной (эпидуральной) анестезии. Для обезболивания родов используют неингаляционные, ингаляционные анестетики, региональную анестезию. Неингаляционные анастетики. В основном используется: промедол, морфин, морадол, анальгин, трамал, натрия оксибутират (ГОМК) и др. Промедол назначают 2% - 1,0 внутримышечно. Действие начинается через 10-20 мин после введения и продолжается 2 ч. Его можно применять с другими препаратами (седуксен и др.). После введения промедола наблюдается монотонность сердечного ритма плода, родовая деятельность продолжается. В конце периода раскрытия и в периоде изгнания введение промедола противопоказано из-за возможной наркотической депрессии плода. Морадол, анальгетическая активность которого в 5 раз выше морфина в дозе 0,025-0,03 мг/кг массы тела роженицы, является высокоактивным средством обезболивания самопроизвольных родов. Анальгетический и седактивный эффекты при внутримышечном способе введения проявляются через 15 мин, при внутривенном - через 5 мин, с максимальным проявлением через 30-45 мин. Длительность действия в среднем 2 ч. Морадол не оказывает отрицательного действия на функцию кровообращения роженицы, частоту сердечных сокращений, минутный и ударный объем сердца. После введения морадола наблюдается монотонность сердечного ритма плода, родовая деятельность продолжается. Трамал для обезболивания родов применяется в дозе от 50 до 100 мг внутримышечно, его введение можно повторять через 4 часа. Родовая деятельность не угнетается, иногда наблюдается депрессия у новорожденных и рвота у беременной. В практической деятельности часто используется комбинацияобезболивающих седативных и спазмолитических средств. 1) промедол 2%-1,0 + димедрол 1%-2,0 + но-шпа 2%-2,0 2) промедол 2%-1,0 + седуксен 1,0 + папаверина гидрохлорид 2%-2,0 3) морадол 2 мг + седуксен 10 мг + но-шпа 40 мг. 4) трамал 100 мг + димедрола 20 мг + но-шпа 40 мг. После введения указанных комбинаций препаратов наблюдается монотонность сердечного ритма плода, родовая деятельность продолжается. В акушерской практике прибегают к лечебному акушерскому наркозу. Показания: утомление в родах, затяжные роды, дискоординация родовой деятельности, патологический прелиминарный период, гестоз. Применяют 20% натрия аксибутирата. Вводят внутривенно медленно в виде 20% раствора из расчета 50-65 мг/кг, через 5-20 мин после премедикации (2% раствор промедола (1 мл) с 2,5% 1 мл пипольфена внутримышечно). ГОМК противопоказан при тяжелой форме гестоза, брадикардии, артериальной гипертензии. Ингаляционные анестетики: закись азота, трихлорэтилен, галотан, трилен, фторотан, пенторан и др. Ингаляционные анестетики проникают через плаценту. Степень угнетения плода зависит от вдыхаемой концентрации и длительности ингаляции анестетика. Закись азота назначают в I периоде родов, при установившейся родовой деятельности и при раскрытии шейки матки на 4-5 см. Вдыхание смеси газов производится роженицей перед и в течении всей схватки. Смесь содержит 40-60% закиси азота и 60-40% кислорода. В случае появления цианоза, тошноты, рвоты ингаляции закиси азота прекращается, дыхание осуществляется чистым кислородом. Трилен обладает более выраженным анальгетическим эффектом. Оптимальный вариант его применения для обезболивания родов - периодическая ингаляция в концентрации не выше 1,5 об.%. Региональная анестезия. Длительная перидуральная (эпидуральная) анестезия имеет ряд достоинств, к которым относится высокая эффективность обезболивания, простота применяемого инструментария, возможность сохранить сознание больной, наличие симпатической блокады, улучшающей кровоснабжение матки и почек, отсутствие угнетающего влияния на родовую деятельность и состояние матери и плода. Анатомо-физиологической основой ДПА является блокада проводников от нервных сплетений, идущих в составе афферентных путей и входящих в спинной мозг на уровне XI, XII грудных и I поясничного, а также II-IV крестцовых позвонков. Показания: сильные боли в родах (отсутствие эффекта от других методов обезболивания); дискоординация родовой деятельности; дистоция шейки матки; гипертензия в родах и гестозе, у беременных, страдающих выраженными заболеваниями сердца и дыхательной системы, миопия высокой степени. Противопоказания: инфекционное поражение в месте пункции, кровотечения, неврологические заболевания, количество тромбоцитов ниже 100 тыс., применение антикоагуляторов, шок, наличие рубца на матке. Проводит ДПА только анестезиолог. Осложнения: головная боль, боль в спине, артериальная гипотезия, дыхательная недостаточность, нарушение функции мочевого пузыря, вестибулярные нарушения. 29. Первичная обработка новорожденного. 1. Перед обработкой новорожденного акушерка моет и обрабатывает руки. 2. После рождения ребенка отсасывают слизь из верхних дыхательных путей новорожденного с помощью электроотсоса или резинового баллона. 3. Родившегося ребенка акушерка кладет на лоток, покрытый стерильной пеленкой, поставленный у ног матери. До отделения ребенка от матери из развернутого пакета для первичной обработки новорожденного берут пипетку и с помощью ватных тампонов (для каждого глаза отдельный), предварительно протерев веки от наружного угла к внутреннему сухим ватным тампоном, придерживая веки ребенка, закапывают в глаза, а девочкам и на наружные половые органы по 2-3 капли 30% раствора сульфацил-натрия (альбуцида), для профилактики гонобленореи. 4. Накладывают на пуповину зажимы Кохера: 1-ый – на расстоянии 10 см от пупочного кольца; 2-ой – на расстоянии 8 см от пупочного кольца; 3-ий – как можно ближе к наружным половым органам женщины. Участок пуповины между первым и вторым зажимами обрабатывают марлевым шариком с 95% этиловым спиртом и пересекают ножницами. Срез детской культи пуповины смазывают 1% раствором йодоната. 5. Ребенка показывают матери, обращая внимание на пол ребенка и врожденные аномалии развития, если они есть. Новорожденного переносят в манипуляционно-туалетную комнату для новорожденных при родовых палатах. 6. Акушерка моет руки под проточной водой с мылом, обрабатывает их одним из кожных антисептиков и приступает к вторичной обработке пуповины, используя пакет для вторичной обработки. С помощью стерильной марлевой салфетки отжимают пуповинный остаток от основания к периферии и протирают его марлевым шариком с 95% этиловым спиртом. Затем на расстоянии 1,5-2 см от пупочного кольца шелком №6 (две ниточки) сильно завязывают пуповину, протягивая нитку от себя, а затем два раза перевязывают пуповину с другой стороны. Вместо ниток можно использовать специальные скобки. Стерильными ножницами пуповину отсекают на расстоянии 0,5-1 см от перевязки. При резус-отрицательной крови у матери, изосенсибилизации по системе AB0, объемной сочной пуповине, недоношенным и маловесным детям, новорожденным в тяжелом состоянии, когда сосуды пуповины могут понадобиться для проведения инфузионной и трансфузионной терапии, лигатуру накладывают на расстоянии 3-4 см от пупочного кольца. 7. Тупфером, смоченным 5% раствором калия перманганата, обрабатывают срез культи, затем остаток пуповины, на расстоянии 1 см от пупочного кольца обрабатывают кожу и шелковую нить. На культю накладывают стерильную марлевую повязку-треугольник. 8. Производят первичную обработку кожных покровов: стерильным ватным тампоном, смоченным стерильным растительным или вазелиновым маслом (60 мл) из индивидуального флакона, открытого перед обработкой ребенка, удаляют с головы и тела ребенка кровь, первородную смазку, слизь, меконий. Если ребенок сильно загрязнен меконием, его обмывают над тазом или раковиной под проточной теплой водой с детским мылом и ополаскивают струей теплого раствора калия перманганата 1:10000 (слабо-розового цвета). После обработки кожу осушают стерильной пеленкой. 9. Производят взвешивание ребенка, завернутого в другую стерильную пеленку, на весах (вес пеленки вычитают). Измерение ребенка осуществляют с помощью стерильной ленты. Рост ребенка измеряют от затылка до пяточных бугров, окружность головы – по линии, проходящей через лобные бугры и затылок в области малого родничка, грудь – по линии сосков и подмышечных впадин. На руки ребенка привязывают браслетки, а поверх одеяла повязывают медальон, на которых написаны фамилия, имя, отчество, номер истории родов матери, пол ребенка, масса, рост, час и дата его рождения. 10. Ребенка помещают в индивидуальную кровать и в течение 2 часов ведут постоянное наблюдение за его состоянием. Через 2 часа после рождения ребенку проводят вторично профилактику гонобленореи. 11. Ребенка переводят в отделение новорожденных; при переводе ребенка дежурный врач (акушерка) проверяет правильность документации, состояние пуповины и расписывается в истории развития новорожденного, указав время перевода. 30. Оценка новорожденного по шкале Апгар. Оценка состояния ребенка по шкале Апгар - превый тест, который проходят новорожденные Тест был предложен анестезиологом Виржинией Апгар. Состояние новорожденного оценивается на 1, 5 и 30 мин после рождения. Тест включает 5 клинических признака: сердечный ритм, дыхательная активность, мышечный тонус, рефлекторная возбудимость и окраска кожи. Каждый признак оценивают по трехбалльной системе: 0, 1, 2. Хорошо выраженный признак оценивается баллом 2, недостаточно выраженный - 1, отсутствие или извращение признака - 0. Определение состояния новорожденного по шкале Апгар.
Сумма баллов 10-7 свидетельствует о хорошем состоянии новорожденного, 6-4 – о состоянии средней тяжести, 3-1 – о тяжелом состоянии. Оценка 0 означает клиническую смерть. 31. Допустимая кровопотеря в родах: определение, методы диагностики и профилактика кровотечения в родах. Определение, методы диагностики – см. вопр. 26 в разделе «Патологическое акушерство». Профилактика акшерских кровотечений. Четкая организация мероприятий по профилактике маточных кровотечений во время беременности, родов и в послеродовом периоде является реальной основой снижения материнской и перинатальной смертности и отдаленных тяжелых последствий для матери и ребенка. 1. До наступления беременности профилактические мероприятия должны быть направлены на предупреждение или своевременное (в полном объеме) лечение воспалительных заболеваний гениталий, нарушений менструальной функции и бесплодия. Аборты, пороки развития и миомы матки также оказывают отрицательное влияние на характер плацентации и сократительную функцию матки в родах и могут приводить к акушерским кровотечениям. Следует формировать группы риска по кровотечению во время беременности, родов и в послеродовом периоде. 2. Важнейшее значение в профилактике кровотечений имеет правильное ведение родов. В родах необходим тщательный контроль за течением родового процесса, характером родовой деятельности (профилактика слабости родовой деятельности), состоянием плода. Следует своевременно предоставлять полноценный медикаментозный отдых, вводить АТФ, спазмолитики, глюкозу с галаскорбином и другими витаминами, своевременно и адекватно обезболивать. Родовозбуждение (стимуляцию родовой деятельности) следует начинать с помощью современных эффективных лекарственных средств - окситоцина, простагландинов. Должен быть достаточный запас препаратов крови и кровезаменителей. В последовом периоде важны своевременное опорожнение мочевого пузыря, строгий контроль за признаками отделения плаценты. Необходимо соблюдать принцип бережного ведения последового периода, тщательно оценивать количество теряемой крови. 32. Принципы грудного вскармливания. Рациональное питание - ведущий фактор формирования здоровья людей всех возрастов. С первых дней жизни пища - источник пластического материала и энергии для нормального функционирования всех органов и систем детского организма, его физического, психомоторного и интеллектуального развития. Современная теория рационального питания предусматривает поступление в организм не только достаточного количества пищевых веществ, но их определенный качественный состав, соответствующий адаптационным возможностям ребенка, физиологическим особенностям желудочно-кишечного тракта, уровню обменных процессов. Грудное вскармливание (естественное) - важный фактор, способствующий реализации генетического потенциала морфологического и функционального развития человека, как на ранних этапах, так в последующие периоды жизни, способствует снижению младенческой заболеваемости и смертности. В 1989 году были приняты 10 принципов успешного грудного вскармливания: 1. Строго придерживаться установленных правил грудного вскармливания и регулярно доводить эти правила до сведения медицинского персонала и рожениц. 2. Обучать медицинский персонал необходимым навыкам для осуществления практики грудного вскармливания. 3. Информировать всех беременных женщин о преимуществах и технике грудного вскармливания. 4. Помогать матерям начинать грудное вскармливание в течение первого получаса после родов. 5. Показывать матерям, как кормить грудью и как сохранять лактацию, даже если они временно отделены от своих детей. 6. Не давать новорожденным никакой иной пищи или питья, кроме грудного молока, за исключением случаев, обусловленных медицинскими показаниями. 7. Практиковать круглосуточное нахождение матери и новорожденного рядом в одной палате. 8. Поощрять грудное вскармливание по требованию младенца, а не по расписанию. 9. Не давать новорожденным, находящимся на грудном вскармливании, никаких успокаивающих средств и устройств, имитирующих материнскую грудь (соски и др.). 10. Поощрять организацию групп поддержки грудного вскармливания и направлять матерей в эти группы после выписки из родильного дома или больницы. Выделяют следующие виды грудного вскармливания: 1. Полное грудное вскармливание, которое подразделяется на: а) исключительно полное или исключительно грудное вскармливание - ребенок ничего не получает кроме груди матери б) почти исключительно полное или преимущественно грудное вскармливание - наряду с грудью матери ребенок получает воду, соки или еще что-то в объеме не более на 1-2 глотка и не чаще 1-2 раза в день. 2. Частичное грудное вскармливание или дополненное (смешанное) - вскармливание ребенка молоком в сочетании с его искусственными заменителями. Выделяется три степени частичности: 1) «высокого уровня» - ребенок получает более 80% объема и калорийности суточного питания; 2) «среднего уровня» - за счет материнского молока обеспечивается 79-20% суточного объема и калорийности питания и 3) «низкого уровня» - молоко покрывает суточный объем и калорийность менее чем на 20%. 3. Знаковое или символическое грудное вскармливание - такое прикладывание к груди, при котором из груди ничего или почти ничего не высасывается и осуществляется, как форма психологической защиты и поддержки ребенка вне задач его пищевого обеспечения. Преимущества грудного вскармливания. 1. Оптимальная и сбалансированная пищевая ценность. В грудном молоке содержится идеальный для ребенка качественный и количественный состав белков, жиров, углеводов, минеральных веществ, витаминов, микроэлементов, и других биоэнергетических веществ. Соотношение белков, жиров и углеводов в женском молоке наиболее оптимально для усвоения и выражается как 1:3:6, что полностью удовлетворяет потребность в них организма ребенка. Белкипредставлены более низким (почти в 2 раза) содержанием по сравнению с их количеством в коровьем молоке. Поэтому энергетическая ценность за счет белка в женском молоке покрывается приблизительно на 8%, в то время как в коровьем молоке на 20%. Но в отличие от последнего, состав женского молока характеризуется преобладанием в нем белков молочной сыворотки: альбуминов и глобулинов и меньшим количеством казеина. Жировв женском молоке почти столько же, сколько и в коровьем. Наибольшую часть жира грудного молока составляют триглицериды - 98%, остальная часть приходится на холестерол, фосфолипиды и свободные жирные кислоты. Женское молоко характеризуется высочайшей сбалансированностью жирового компонента, обеспечивающего до 50% энергетических потребностей ребенка. Коэффициент усвоения жира женского молока составляет 90-95%, что в значительной степени зависит от липаз, содержащихся в женском молоке. Углеводов в женском молоке больше, чем в коровьем. В 100 мл женского молока содержится до 6-7 г углеводов и представлены они до 90% лактозой. Усвоение лактозы происходит в тонкой кишке, где она гидролизуется в глюкозу и галактозу, после чего всасывается. В толстой кишке лактоза ферментируется с помощью B.Bifidum в молочную кислоту, что обеспечивает низкий уровень-рН стула детей, находящихся на естественном вскармливании. Это препятствует росту патогенной флоры. Витаминыженского молока представлены жирорастворимыми и водорастворимыми. Содержание витаминов в женском молоке достаточно вариабельно и в значительной степени зависит от сезона года и витаминной ценности пищи кормящей. В среднем в женском молоке преобладают жирорастворимые витамины, количество которых более стабильно, что связано с накоплением многих из них жировыми депо. Минеральных веществв женском молоке приблизительно в 3-3,5 раза меньше, чем в коровьем, но их соотношение наиболее благоприятное для усвоения организмом ребенка. Так, соотношение кальция и фосфора в женском молоке идеально (2:1) по сравнению с коровьим (1:1). Содержание хлора, калия и натрия в грудном молоке также меньше, чем в коровьем, что обусловливает более низкую его осмолярность. Естественное вскармливание обеспечивает наиболее оптимальный водно-электролитный баланс организма ребенка, при котором не требуется дополнительное введение воды. 2. Высокая усвояемость пищевых веществ. Оптимальное усвоение всех нутриентов женского молока обуславливается не только их качеством, но и присутствием в нем отдельных гормонов и ферментов, способствующих пищеварению, активность которых в десятки раз выше, чем в коровьем молоке. 3. Защитная роль грудного молока. В постнатальный период новорожденные и грудные дети приобретают пассивный иммунитет за счет гуморальных и клеточных факторов грудного молока. Женское молоко содержит большое количество разнообразных противоинфекционных факторов: иммунглобулины А, М и G, лактоферрин, лактопероксидазу, комплемент, лизоцим, интерферон, противостафилококковый фактор, рибонуклеазоподобный фактор, бифидус-фактор, лимфоциты и макрофаги. Среди иммуноглобулинов материнского молока основную роль играет Ig А, который по принципу системы «антиген-антитело» блокируют активность многих бактерий и вирусов. IgM и IgG грудного молока по иммунологическим свойствам сходны с соответствующими характеристиками иммуноглобулинов сыворотки крови, что указывает на поступление их в молоко из крови матери. Макрофаги содержатся в самых высоких концентрациях, за ними следуют лимфоциты и нейтрофильные гранулоциты. Эти клетки помогают предотвратить инфекцию как путем фагоцитоза, так и секрецией иммунных веществ, специфических ко всем микроорганизмам, с которыми контактирует мать. 4. Влияние на формирование микробиоценоза кишечника. Грудное молоко способствует заселению кишечника бифидофлорой. Этому способствуют многие составляющие грудного молока, но главная роль в формировании нормального биоценоза кишечника принадлежит бифидус-фактору грудного молока. В сочетании с лизоцимом, комплементом и лактозой он способствует имплантации и пролиферации бифидобактерий в дисталь-ных отделах тонкого и толстого кишечника ребенка и обеспечивает защиту от инфицирования патогенной кишечной флорой. 5. Стерильность и оптимальная температура грудного молока. Женское молоко всегда готово к употреблению и у здоровых матерей абсолютно стерильно. Температура грудного молока, поступающего из груди матери, соответствует температуре тела и является наиболее оптимальной для усвоения. 6. Регуляторная роль. С молоком матери ребенок получает множество биологически активных веществ, которые влияют на обменные, эндокринные и другие процессы организма младенца. В женском молоке присутствуют: окситоцин, пролактин, простагландины, стероиды надпочечников и яичников, гонадотропинвыделяющий гормон, фактор, выделяющий гормон роста, инсулин, соматостатин, релаксин, кальцитонин, тиреотропинвыделяющий гормон, тиреостимулирующий гормон, тироксин, трийодтиронин и др. В грудном молоке представлены также нуклеотиды и многочисленные факторы роста: фактор роста эпидермиса, фактор роста нервной ткани, инсулиноподобный фактор роста и фактор роста человеческого молока. 7. Влияние на формирование челюстно-лицевого скелета ребенка. Работа мышечного аппарата при сосании наиболее адекватно регулирует анатомическое формирование зубочелюстной системы, мозгового черепа, а также аппарата звуковоспроизведения ребенка. 8. Психоэмоциональный фактор грудного вскармливания. Между матерью и ребенком при кормлении грудью возникает тесный психофизиологический и эмоциональный контакт, который влияет на поведение и состояние ребенка и на его последующее физическое, психомоторное и интеллектуальное развитие. 9. Отдаленные влияния грудного вскармливания на здоровье человека. Грудное вскармливание существенно снижает риск развития аллергических заболеваний, гиперлипидемии, гиперинсулинизма, тучности и ожирения, гипертонии, раннего атеросклероза, онкологических заболеваний во всех возрастных периодах, включая пожилой возраст. 10. Положительные влияния кормления грудью на организм матери. Кормление ребенка грудью положительно влияет на состояние здоровья матери, улучшает течение послеродового периода, способствует предотвращению послеродовых кровотечений и нормальному сокращению матки, кормление грудью может быть использовано, как эффективное и безопасное контрацептивное средство. 11. Экономический аспект грудного вскармливания Кормление ребенка молоком матери - самый дешевый вид питания, не требующий дополнительных материальных затрат и позволяющий сохранять значительную часть семейного бюджета. Способы стимуляции лактации. а) Увеличить частоту кормлений. б) Не пропускать ночные кормления. в) Если ребенок долго спит, не дожидаясь его пробуждения нужно сцедить молоко молокоотсосом. г) Предлагать обе груди в одно кормление и заканчивать кормление той грудью, которой начали. д) Максимально долго находиться рядом с ребенком, обеспечивая тесный контакт с ним. е) Необходима спокойная обстановка дома, помощь и психологическая поддержка мужа и родственников в уходе за ребенком и в сохранении лактации. ж) Достаточный по продолжительности ночной сон и отдых днем. з) Правильное и сбалансированное питание с использованием специальных продуктов питания для кормящих матерей (каш и сухих молочных продуктов для кормящих матерей, прием витаминно-минеральных комплексов в виде препаратов и напитков). и) Прием настоев трав, стимулирующих лактацию (чабрец, душица, крапива, тмин и др.); травяного чая для кормящих матерей. к) Посещение лечебных мероприятий, назначенных врачом: физиотерапия (ультрафиолетовое облучение молочных желез, иглорефлексотерапия, точечный массаж). л) Использование гомеопатических препаратов. | |||||||||||||||||||||||||||
